что нужно делать чтобы не было камней в желчном пузыре
Рискует каждый пятый. Что и как есть, чтобы не было холестериновых камней?
Мы много говорим про холестерин и бляшки в сосудах, но редко вспоминаем о холестериновых камнях в желчном пузыре. А ведь, согласно статистике, они бывают у каждого пятого. И значительную роль в их появлении играет питание. Как составить рацион, чтобы таких камней не было?
Рискует каждый пятый
Миллионы людей носят в желчных пузырях холестериновые камни. По статистике, они встречаются у 10–30% взрослых. Но это средние показатели, среди женщин цифры существенно выше: у них камни бывают в 3–8 раз чаще, чем у мужчин. Это связано с женскими гормонами. Как в связи с наличием их у каждой женщины, так и с противозачаточными гормональными средствами – есть данные о том, что они могут повышать риск образования холестериновых камней в желчном пузыре.
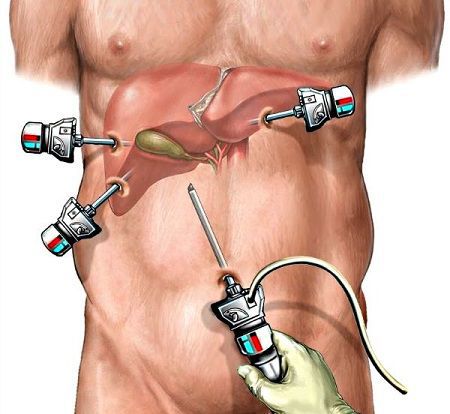
Главная сложность выявления этой проблемы даже не в каких-то болях, а в том, что из-за обнаружения камней делаются хирургические операции, при которых удаляют желчный пузырь. А ведь это серьёзная операция. Ещё недавно её проводили открытым способом, через большой разрез, было много осложнений и даже смертельных случаев. Сегодня обычно делают её лапароскопически – через «соломинку», но это всё равно непростая процедура. В реальности же операция показана далеко не всем. Но при этом, безусловно, наличие таких камней для здоровья совсем не полезно.
Клубок болезней
И как показывают многочисленные исследования, в этом может помочь правильное питание. Роль наследственности в развитии этой болезни – 25%. И, значит, питание и образ жизни могут сыграть большую роль в её предупреждении. К тому же такой рацион поможет в защите от многих других заболеваний. Ведь такие камни в желчном пузыре завязаны в один «клубок» с иными болезнями обмена веществ – метаболическим синдромом, ожирением, сахарным диабетом, дислипидемиями (повышение холестерина и липидов крови).
Что и как есть, чтобы не было камней?
Способствуют образованию камней. Фастфуд, мясо (особенно жирное), сахар и другие легкоусваиваемые углеводы (сладкое, мучное, газировки), низкое потребление клетчатки, очень низкокалорийные диеты (до 1500 ккал в день), большое потребление фруктозы (диабетические продукты, мёд, газировки с фруктозой), фасоль и другие бобовые, недостаток витамина C, переедание (избыточное потребление калорий), длительное голодание.
Защищают от формирования камней. Мононенасыщенные и полиненасыщенные жиры (растительные масла), орехи, клетчатка (овощи, фрукты и цельнозерновые продукты), кальций (молочные продукты), умеренное употребление алкоголя, содержащего не более 20–40 г чистого спирта в день, кофе и кофеин, витамин C и богатые им продукты, регулярный режим питания, вегетарианская диета, рыба и рыбий жир, при низкокалорийных диетах важно потреблять достаточное количество жиров (7–10 г в день).
Мнение эксперта

– На холестериновые камни приходится 90% всех камней, образующихся в желчном пузыре. Это очень распространённое заболевание, и чаще оно встречается у женщин. Причём если камни есть у матери, то с высокой вероятностью они будут и у дочери. Чаще их диагностируют у полных людей, чем у худых. Есть такая теория, что образование холестериновых камней – это побочный эффект защитного механизма, с помощью которого печень берёт избыточный холестерин из крови и направляет его в желчные протоки, а потом и в пузырь.
Пациенты обычно думают, что о наличии камней говорит чувство тяжести или ноющие и иные боли в правом подреберье. Это не так, камни такие симптомы не вызывают. И даже если на фоне подобных болей их выявили, это лишь совпадение. Вообще, чаще всего камни обнаруживают случайно при ультразвуковом исследовании (УЗИ) по какому-то другому поводу. Нередко бывает, что хирурги сразу предлагают удалить желчный пузырь. Делать такую операцию из-за наличия камней, которые не беспокоят, неправильно.
Для хирургического лечения должны быть серьёзные показания, например периодические обострения болезни, желчные колики, закупорка камнями желчевыводящих путей (из-за этого возникает желтуха и может быть разрыв желчного пузыря). Если же камни не беспокоят, делать операцию не надо. После удаления желчного пузыря существенно повышается риск развития жирового гепатоза (отложение большого количества жира в печени). К тому же у этого органа есть своя важная функция, он участвует в обмене желчных кислот.
Если камни не старые и не больше 3 см в диаметре, их можно попробовать растворить. Для этого используют препараты с урсодезоксихолевой кислотой. Её действие связано с неким природным феноменом. В желчи человека содержание этой кислоты – 1–4%, а в желчи гималайского медведя – 90%, и потому у него никогда не бывает желчнокаменной болезни. Кислота препятствует выпадению в осадок холестерина и способствует растворению камней. Препаратом с нею нужно пользоваться и при так называемом сладж-синдроме – образовании холестериновых сгустков и выпадении их в осадок. Эта стадия предшествует образованию камней и никакими симптомами себя не проявляет. Обычно её тоже случайно обнаруживают при УЗИ.
Если же камни очень большие, их лучше удалять, так как они способствуют развитию рака желчного пузыря.
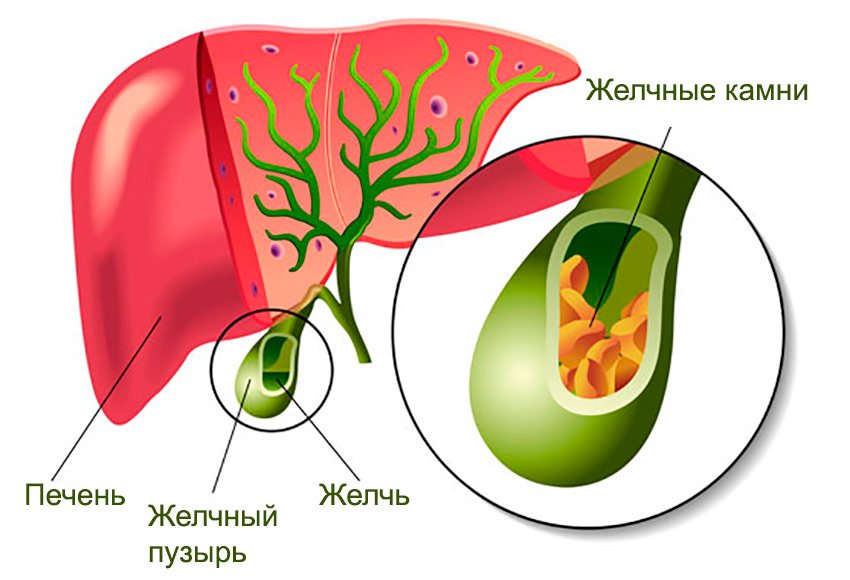
Камни в желчном пузыре
Почему образуются камни в желчном пузыре
Признаки ЖКБ
Лечение
Как растворить камни в желчном пузыре
Указана минимально возможная цена на товар в городе.
Цены на товар в разных аптеках отличаются.
Указана минимально возможная цена на товар в городе.
Цены на товар в разных аптеках отличаются.
Указана минимально возможная цена на товар в городе.
Цены на товар в разных аптеках отличаются.
Указана минимально возможная цена на товар в городе.
Цены на товар в разных аптеках отличаются.
Другой метод консервативного растворения камней – экстракорпоральная литотрипсия. Он заключается в создании специальными аппаратами ударной волны, разрушающей конкременты. Кусочки камней выводятся во время дефекации. Процедура практически безболезненна и хорошо переносится пациентами. Но ее проведение возможно лишь при небольших единичных конкрементах.
Также большое значение имеет диета. Ее нужно придерживаться постоянно, уже при первых признаках ЖКБ.
Из рациона нужно исключить:
Рекомендуется 5-разовое питание небольшими порциями. В меню должны преобладать отварные или запеченные продукты. Полезны овощи, стимулирующие перистальтику за счет содержания в них клетчатки. Употребление растительных масел (особенно тыквенного) способствует нормализации уровня холестерина.
Несмотря на существующие консервативные методы, самым надежным способом избавления от камней по-прежнему остается операция. В любом случае, метод лечения, как медикаментозного, так и хирургического, следует обсудить с лечащим врачом.
Камни в желчном пузыре
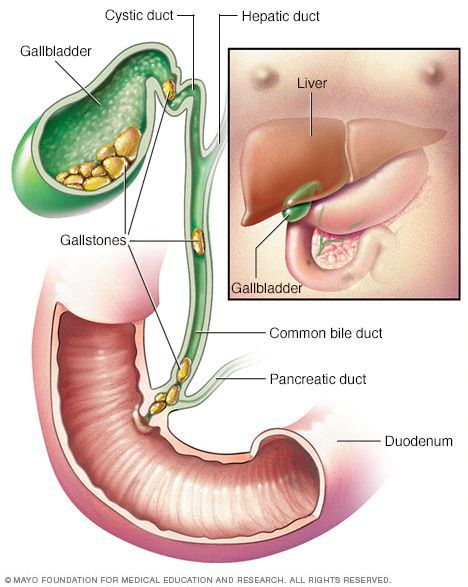
Желчнокаменная болезнь (ЖКБ) – это образование конкрементов в полости желчного пузыря и протоках. Желчный пузырь – это орган, представляющий собой полый «мешочек» объёмом до 60 мл, в который стекается синтезированная печенью желчь. В пузыре желчь концентрируется и становится участником пищеварительного процесса. По протокам, через 12-перстную кишку, вязкая черно-зеленая желчь попадает в пищевую массу, где эмульгирует жиры и участвует в других биохимических процессах.
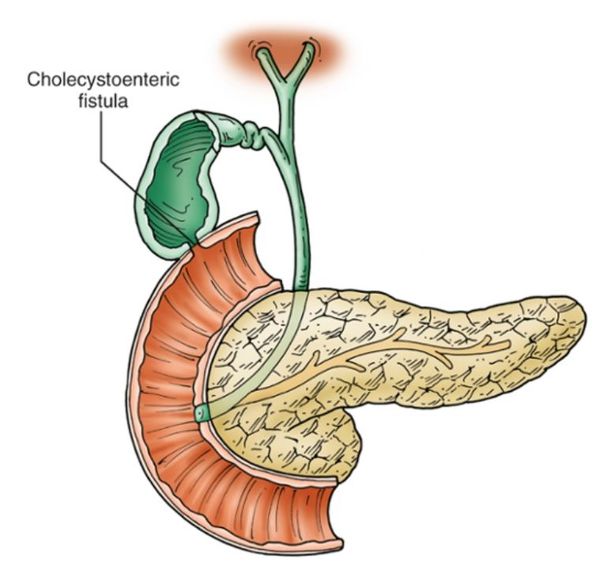
Камни в желчном протоке (холедохолитиаз) могут образовываться самостоятельно или забрасываться из пузыря.
Основные виды камней
Желчные конкременты различаются по размерам, форме, цвету и химическому составу.
Размер. В холедохе (общем желчном протоке) крупных одиночных камней не бывает, что обусловлено диаметром пузырного протока. Мелкие более лёгкие, покидают пузырь с током желчи. Большие остаются на дне под тяжестью собственного веса.
Форма. Если в протоках обнаруживаются камни, имеющие «грани», можно утверждать, что они пришли из пузыря: такая форма появляется от тесного прилегания конкрементов друг к другу. В основном же форма желчных образований округлая, овальная.
Цвет зависит от химического состава:
холестериновые – преимущественно желтого, зеленоватого, золотистого цвета;
билирубиновые (пигментные) – мягкие и окрашены в черный цвет;
кальциевые (известковые) образования – белёсые, иногда поверхность их как скорлупа у яйца;
при паразитарной или бактериальной зараженности – коричневые.
Классификация выстроена по преобладанию одного из химических элементов. При этом два других тоже присутствуют. Помимо основных, в структуру примешиваются погибшие клеточные элементы, белковые части и другие компоненты.
Механизм образования камней в желчном пузыре
При нарушении обмена веществ и повышении количества холестерина в крови, желчь также перенасыщается, и осаждаются кристаллы, которые сливаются между собой, присоединяют к себе белковые, кальциевые и билирубиновые молекулы. Образуется округлое тело, похожее на мелкий камень. При сокращении желчного пузыря конкремент выходит в пузырный, а затем и в общий проток. Холестериновый вид – самый распространённый. Непосредственно в протоках камни появляются чаще всего у пациентов с уже удаленным желчным пузырём.
Билирубиновые образовываются при циррозе печени или хронических состояниях, приводящих к распаду красных кровяных клеток – эритроцитов. Повышается уровень пигмента билирубина в крови и в желчи. Реагируя с кальцием, он образует соединения, которые кристаллизуются и становятся основой черных желчных камней. Чаще наблюдается у детей.
У людей, живущих в плохих гигиенических условиях и страдающих глистными инвазиями, паразит (часто это аскариды или китайская двуустка) попадает из 12-перстной кишки в общий желчный проток, где обрастает солями билирубина и кальция.
Причины образования камней:
нездоровое питание, ведущее к повышению холестерина в крови;
нарушения обмена веществ;
состояния, приводящие к разрушению эритроцитов крови;
удалённый желчный пузырь и другие.
Женщины болеют чаще, чем мужчины, а молодые люди реже, чем пожилые.
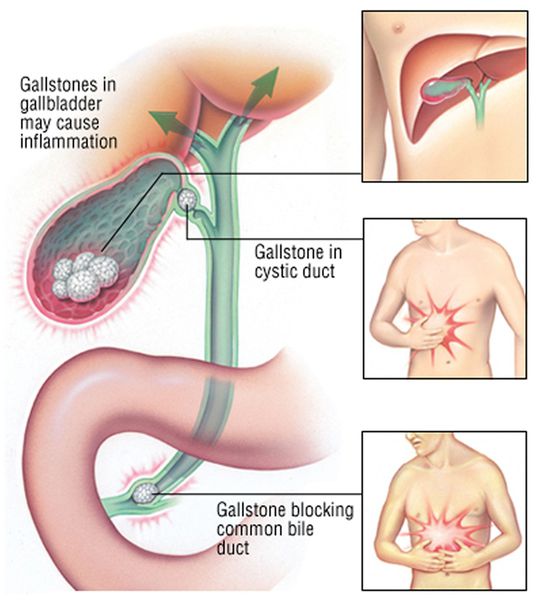
Симптомы холедохолитиаза
Болезнь протекает бессимптомно до тех пор, пока камни свободно эвакуируются через 12-перстную кишку и кишечник. Выраженная симптоматика возникает при закрытии просвета общего желчного протока. Она схожа с признаками холецестита:
интенсивная боль в правом подреберье, отдающая в спину. При закупорке области фатерова сосочка (места, где протоки от желчного пузыря и поджелудочной железы впадают в 12-перстную кишку) переходит в опоясывающую. Тянущая, ноющая, тупая, иногда резкая;
то усиливающаяся, то уменьшающаяся желтушность слизистых и кожи. Первое пожелтение приходит через 10-12 часов от начала боли;
кал светло-желтого или белого цвета;
темная коричневая моча;
может повышаться температура тела.
Боль утихает, когда камень проходит в 12-перстную кишку и восстанавливается ток желчи. При миграции следующего конкремента вся картина будет повторяться. Состояние усугубляется, если началось воспаление.
Диагностика заболевания
Диагноз ставится на основании врачебного осмотра; анамнеза, собранного путем опроса и изучения медицинской документации о ранее проводимых операциях и манипуляциях; лабораторной диагностики; инструментальных исследований.
По результатам лабораторной диагностики можно судить о стадии заболевания, наличии или отсутствии воспалительного процесса, поражении поджелудочной железы и так далее.
К инструментальным относятся следующие методы:
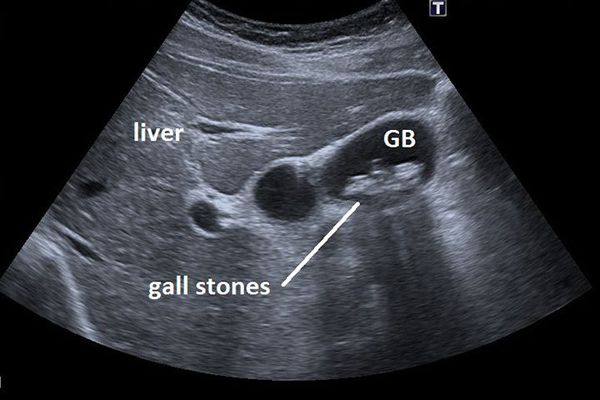
ультразвуковое исследование (УЗИ) органов брюшной полости – проводится через кожу живота;
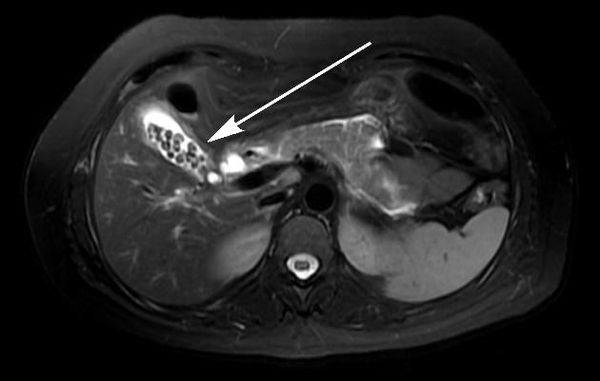
МРТ-холангиография. На компьютерном томографе просматриваются все протоки, расположение и размеры камней;
компьютерная томография (КТ) позволяет увидеть новообразования или другие органические внешние причины сужения протоков;
видеодоуденоскопия позволяет детально обследовать область фатерова сосочка.
Способ инструментального обследования выбирает врач в зависимости от состояния больного, симптоматики и истории болезни.
Лечение
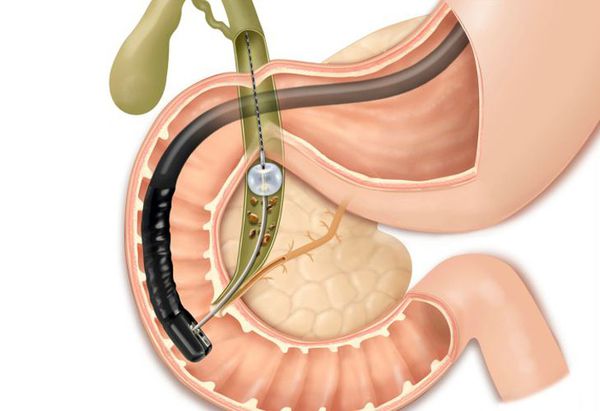
Удаление камня из желчного протока нельзя произвести медикаментозным или другим неинвазивным способом. Оптимальным методом диагностики и лечения холедохолитиаза является ЭРПХГ (Эндоскопическая ретроградная панкреато-холангиография). При помощи рентген-контрастного вещества, введённого через эндоскоп, можно по серии снимков оценить состояние желчевыводящей системы. Если диагноз подтвердился, врач хирург-эндоскопист тут же принимает решение о лечении. Крупные камни дробят. При сужении области фатерового сосочка её рассекают. Преимущества методики в том, что не нужно пациента перемещать между обследованием и лечебными манипуляциями – все проходит в одной операционной, на одном оборудовании, одним врачом.
Если проведение ЭРПХГ невозможно, или неэффективно, проводится лапароскопическая операция. Камни в желчных протоках удаляют механически, после рассечения стенки протока. Также удаляется желчный пузырь. В сложных случаях прибегают к классическому полостному хирургическому вмешательству.
Последствия холедохолитиаза
После проведенного лечения и при соблюдении рекомендаций врача пациент довольно быстро возвращается к привычной жизни. Однако, если несвоевременно обратиться за медицинской помощью, могут возникнуть осложнения.
Наличие камней провоцирует воспалительные процессы, которые протекают тяжело и болезненно.
Поскольку желчный и поджелудочный протоки соединяются перед вхождением в 12-перстную кишку, при закупорке устья камнем протоки раздуваются и возможно поражение поджелудочной железы. Острый панкреатит может закончиться смертью пациента.
Сообщаясь с печенью, воспалённая желчевыводящая система нарушает функциональную активность и этого органа (а печень участвует в пищеварении, кроветворении, депонирует нужные вещества, утилизирует и дезактивирует ненужные и так далее). Как следствие – дисбаланс в работе практически всех систем организма.
Почему важно при первых симптомах обращаться к врачам
Поскольку холедохолитиаз часто имеет бессимптомное течение, то можно пропустить начало воспалительного процесса. Пытаясь самостоятельно избавиться от боли или другой симптоматики, человек теряет время, а этого делать категорически нельзя, во избежание развития необратимых процессов. Особенно это касается пациентов с удалённым желчным пузырём. Своевременная диагностика и лечение обеспечивает благоприятный исход.
В Юсуповской больнице есть все условия для качественной диагностики и лечения. Здесь же можно провести профилактическое обследование, если в прошлом была холецистэктомия или в семье есть случаи заболевания ЖКБ.
Что такое желчнокаменная болезнь (калькулёзный холецистит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мелентьев А. А., хирурга со стажем в 14 лет.
Определение болезни. Причины заболевания
Желчнокаменная болезнь (калькулёзный холецистит) — заболевание, характеризующееся наличием конкрементов (камней) в желчном пузыре или его протоках.
Желчнокаменная болезнь (ЖКБ) является наиболее распространённым заболеванием в хирургической гастроэнтерологии, занимая первое место среди хирургических заболеваний. Согласно исследованиям в Европе и США ЖКБ диагностируют у 10-15% взрослого населения. Каждый год в мире выполняется более 500 тысяч холецистэктомий (операций по удалению желчного пузыря).
Чаще всего болезнь поражает людей в возрасте 40-50 лет, однако она может проявиться и в совсем юном и в пожилом возрасте.
Желчнокаменная болезнь является полиэтиологическим заболеванием и назвать одну причину её возникновения не представляется возможным.
Камни в просвете желчного пузыря образуются под влиянием комплекса факторов. Разнообразные расстройства обмена веществ способствуют кристаллизации холестерина, что в дальнейшем приводит к формированию камней в желчном пузыре.
Возникновение ЖКБ напрямую зависит от следующих факторов:
Образовавшиеся камни различаются по составу. Они бывают:
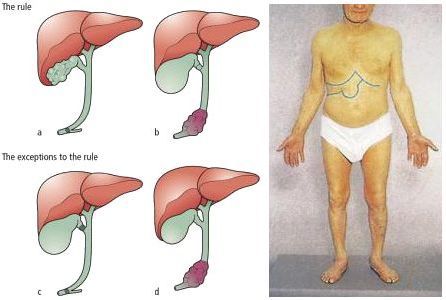
Для желчнокаменной болезни характерно свое «лицо». В данном случае работает правило пяти F — наиболее патогномоничных признаков:
У пациентов, страдающих ожирением, повышена концентрация холестерина в крови, что является предрасполагающим фактором формирования конкрементов. Рожавшие женщины старше 40 лет в большей мере подвержены возникновению ЖКБ, что связано с гормональной перестройкой всего организма.
Неправильное питание, избыточное поступление в организм холестерина, жиров также влияет на риск возникновения желчнокаменной болезни. Однако даже самые строгие вегетарианцы не застрахованы от неё.
Симптомы желчнокаменной болезни
Проявления желчнокаменной болезни достаточно явные. Чаще всего пациентов беспокоит тупая ноющая боль или тяжесть в правом подреберье, которая возникает при погрешностях в диете. Также может беспокоить тошнота, чувство горечи во рту и другие диспептические расстройства.
Нередко желчнокаменная болезнь одновременно протекает с грыжей пищеводного отверстия диафрагмы, язвой желудка или двенадцатиперстной кишки, дивертикулёзом (выпячиванием стенок) ободочной кишки, что обусловлено общей иннервацией и одинаковыми предрасполагающими факторами. В этом случае клиническая картина может быть не совсем ясной.
Часто желчнокаменная болезнь протекает бессимптомно, и камни в просвете желчного пузыря находят при рутинном выполнении УЗИ брюшной полости.
В определённом числе случаев болезнь манифестирует (проявляется) острым воспалением или сразу развитием осложнений (холедохолитиаза, холангита, механической желтухи).
При развитии острого холецистита на фоне желчнокаменной болезни пациента чаще всего беспокоит острая боль в правом подреберье, лихорадка и тошнота.
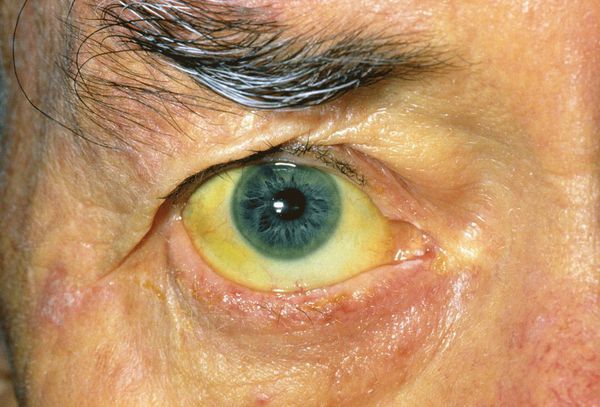
При развитии такого грозного осложнения ЖКБ, как холедохолитиаз (наличие камней в желчных протоках) и механическая желтуха, возникает пожелтение кожных покровов, склер, слизистых оболочек, зуд кожных покровов, потемнение мочи и обесцвечивание кала. Наличие этих признаков является поводом к экстренной госпитализации в хирургический стационар.
Патогенез желчнокаменной болезни
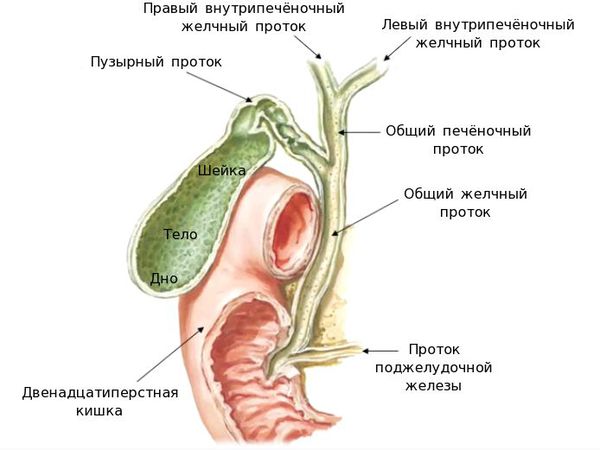
Рассмотрим анатомию желчного пузыря и его протоков.
Желчь, синтезируемая клетками печени, по правому и левому долевым протокам попадает в общий печёночный проток. Далее через пузырный проток она депонируется (временно откладывается) в желчном пузыре. Во время приёма пищи желчный пузырь сокращается, и желчь по общему желчному протоку через большой дуоденальный сосок попадает в двенадцатиперстную кишку, где и связывается с пищей. Основная роль желчи — эмульгация (расщепление) жиров.
По различным причинам, чаще всего из просвета двенадцатиперстной кишки, в желчный пузырь попадают патогенные микроорганизмы, формируя «бактериальное ядро» будущего желчного камня. В связи с наличием в просвете желчного пузыря хронического инфекционного воспаления нарушается его сократительная функция. Желчь застаивается, способствуя увеличению числа конкрементов и их размеров. [1]
Существует несколько теорий этиопатогенеза ЖКБ:
Классификация и стадии развития желчнокаменной болезни
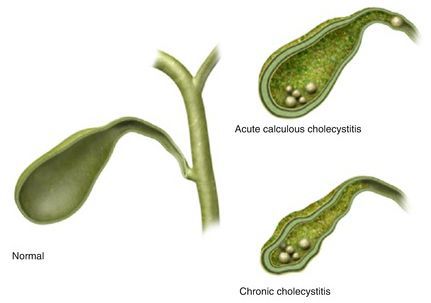
Калькулёзный холецистит предполагает хроническое и острое течение заболевания.
Хронический калькулёзный холецистит характеризуется периодами обострения и ремиссии или бессимптомным течением. Такой вид калькулёзного холецистита различают по клинической картине:
Острый калькулёзный холецистит отличается острым началом заболевания, интенсивным болевым синдромом, а также определёнными изменениями в УЗ-картине и анализах крови. Его дифференцируют по тяжести воспалительных изменений стенки желчного пузыря:
В далеко зашедших случаях возникает перитонит, который может быть местным, распространённым и разлитым. Также могут формироваться перипузырные абсцессы.
Осложнения желчнокаменной болезни
Несмотря на то, что желчнокаменная болезнь хорошо изучена, а лапароскопическая холецистэктомия (метод выбора хирургического лечения) освоен в совершенстве многими хирургами, пациенты часто затягивают с лечением «до последнего» или просто боятся операции, после чего поступают в больницу с такими тяжёлыми осложнениями, как холедохолитиаз и механическая желтуха.
При миграции конкремента из просвета желчного пузыря в общий желчный проток камень может застрять и вызвать механическую желтуху. При этом желчь, вместо того чтобы поступать в просвет двенадцатиперстной кишки, всасывается обратно в кровь, вызывая тяжёлую интоксикацию и печёночную недостаточность.
Данное осложнение требует немедленного эндоскопического вмешательства — ЭРПХГ (эндоскопической ретроградной панкреатохолангиографии) и извлечения камней из общего желчного протока с последующей лапароскопической холецистэктомией в ближайшем периоде.
Также ЖКБ может осложняться:
Диагностика желчнокаменной болезни
Диагностика ЖКБ достаточно простая и зачастую не требует высокотехнологичных инструментальных методов обследования.
При сборе анамнеза пациенты нередко отмечают появление тупой ноющей боли в правом подреберье при погрешности в диете, а также горечь во рту.
Физикальный осмотр пациента с желчнокаменной болезнью в «холодном периоде», то есть вне обострения, может оказаться безрезультатным. Только при остром холецистите или в случае приступа желчной колики пальпация в правом подреберье в проекции желчного пузыря может быть болезненна.
Основным инструментальным способом диагностики ЖКБ являет УЗИ брюшной полости. Этот рутинный метод диагностики позволяет выявить конкременты в просвете желчного пузыря с точностью до 95%, а также определить их размер и количество, оценить состояние стенки желчного пузыря, диаметр внутрипечёночных и внепечёночных желчных протоков. [5]
Мультиспиральная компьютерная томография имеет ограниченные возможности в диагностике желчнокаменной болезни, так как зачастую конкременты являются рентген-негативными и не видны при данном исследовании.
При сомнительных результатах ультразвукового исследования, а также при осложнённом течении ЖКБ пациенту следует выполнить магнитно-резонансную томографию. Этот метод является лучшим методом диагностики как желчнокаменной болезни и её осложнений, так и любых других заболевании органов гепатопанкреатодуоденальной области. [2]
Лечение желчнокаменной болезни
В середине ХХ века в эксперименте на животных исследовался следующий метод лечения ЖКБ: желчный пузырь разрезали, доставали конкременты, и зашивали обратно. Однако с течением времени конкременты образовывались вновь, что вполне объяснимо, так как камни желчного пузыря являются лишь проявлением болезни, а не самой болезнью. Хроническое воспаление желчного пузыря никуда не исчезало, что приводило к рецидиву заболевания.
Следующей попыткой вылечить ЖКБ без операции была ударно-волновая литотрипсия (по аналогии с лечением мочекаменной болезни). Но такой вид лечения вызывал разрыв ткани печени или стенки желчного пузыря с формированием абсцессов, гематом и перитонита. Обломки конкрементов, если их и удавалось раздробить, мигрировали в протоки, вызывая холедохолитиаз и механическую желтуху. Метод пришлось оставить в прошлом.
Некоторые врачи-гастроэнтерологи рекомендуют своим пациентам приём различных желчегонных препаратов, а также разные виды «дюбажей» с целью консервативного лечения ЖКБ. Под действием этой терапии конкременты могут легко мигрировать из желчного пузыря во внепечёночные желчные протоки, вызвав холедохолитиаз и механическую желтуху, что в свою очередь потребует экстренного хирургического вмешательства.
Таким образом, единственным методом радикального излечения желчнокаменной болезни является его удаление — холецистэктомия. [3]
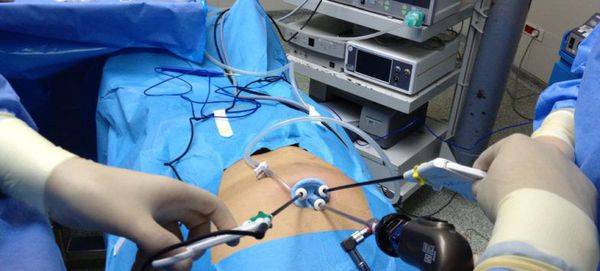
Вначале эту операцию выполняли через традиционный (лапаротомный) доступ, что приводило к большому количеству осложнений как в раннем, так и в позднем послеоперационном периоде. С развитием новых технологий операцию стали выполнять лапароскопически. [7]
Холецистэктомия выполняется следующим образом:
Операция проходит под общим наркозом и продолжается в среднем в течение часа. Благодаря малотравматичному лапароскопическому доступу послеоперационный болевой синдром минимален, и уже вечером в день операции пациент может вставать и ходить, не испытывая сильной боли.
При гладком течении послеоперационного периода пациент может быть выписан на следующий день после операции, что особенно важно для людей работоспособного возраста. Косметический дефект операции минимален, уже спустя месяц после операции рубцы становятся практически незаметными. [6]
Параллельно с лапароскопической холецистэктомией возникла холецистэктомия из минилапаротомного доступа. Однако в связи со сложностью визуализации элементов печёночно-двенадцатиперстной связки и высоким риском травматизации соседних органов этот доступ практически не используется.
Относительно недавно лапароскопическую холецистэктомию стали выполнять из одного доступа. При выполнении данной операции над пупком делается единственный разрез длиной 3-4 см. Такой доступ особенно актуален при наличии у пациента пупочной грыжи, так как позволяет решить две проблемы через один разрез.
Всё большую популярность набирает NOTES хирургия — операции через естественные отверстия. Так, лапароскопическую холецистэктомию можно провести через разрез во влагалище или прямой кишке, что не оставляет шрамов на животе, однако чревато инфекционными и другими осложнениями.
Прогноз. Профилактика
Желчнокаменная болезнь является исключительно хирургическим заболеванием. Все попытки его консервативного лечения бессмысленны и зачастую опасны. Единственный возможный способ победить болезнь — операция.
Лапароскопическая холецистэктомия — «золотой стандарт» лечения желчнокаменной болезни. [8] Вмешательство является максимально безопасным и сопровождается низким риском осложнений. [9] Реабилитация после операции очень быстрая и позволяет пациенту приступить к труду в ближайшие дни после выписки. Средний срок госпитализации составляет 1-2 суток.
После выполнения лапароскопической холецистэктомии пациенту обычно рекомендуют соблюдать диету (диета № 5) в течение месяца, избегать физической нагрузки, а также приём ферментных препаратов (панкреатин, креон и другие).
Спустя месяц после операции пациент может вернуться к обычному рациону и образу жизни без каких-либо рисков осложнений. Отсутствие желчного пузыря ни в коей мере не влияет на качество жизни в отдалённом периоде.
Операцию целесообразно выполнять в «холодном» периоде, а не во время приступа, так как операция в случае острого холецистита сопровождается более высоким процентом осложнений. Не стоит откладывать операцию «в долгий ящик». Как показывает практика, приступы холецистита случаются в самый неподходящий момент и зачастую вдалеке от специализированных медицинских учреждений.
Не стоит также забывать, что с годами сердце и лёгкие работают хуже, присоединяются ишемическая болезнь сердца и хронический бронхит, что может пагубно повлиять на течение наркоза и послеоперационного периода. [10]
Профилактики заболевания предполагает активный образ жизни, здоровое питание и отказ от вредных привычек. Всё это в какой-то мере может снизить риск желчнокаменной болезни, но не застрахует от неё на 100%.
Таким образом, при выявлении желчнокаменной болезни не стоит тянуть время, а следует обратиться к хирургу-профессионалу для скорейшего решения вопроса о хирургическом лечении.

.jpg)