что болит во время климакса
Лечение климактерического синдрома
Климактерический период является физиологическим процессом в жизни каждой женщины. Для него характерно угасание детородной функции в связи с естественно возникающими гормональными изменениями в организме. Как правило, наблюдается с 45 до 55 лет и основное его внешнее проявление – постепенное прекращение менструаций. Но возможны колебания в ту или другую сторону: уменьшение периода климакса (месячные прекращаются практически сразу, без специфических климактерических признаков), его более раннее или позднее наступление.
Климакс может протекать без или со слабо выраженными вегетососудистыми расстройствами, не нарушая привычный образ жизни, но может носить и яркий патологический характер, тогда его называют климактерическим, или менопаузальным синдромом, снижающим работоспособность женщины, значительно влияющим на ее общее самочувствие и жизнедеятельность.
Причины развития
Во время климакса в организме женщины под влиянием постепенно или резко наступающей возрастной гормональной перестройки происходит многофункциональное изменение работы органов и систем, начинающееся преимущественно с эндокринных желез (в первую очередь яичников и гипоталамо-гипофизарной системы). При этом отмечается замедление и полное прекращение созревания фолликулов в яичниках, которые со временем уменьшаются в объеме, замещаясь соединительной тканью. Это сопровождается понижением уровня эстрогенов, но выработка фолликулостимулирующего гормона в гипофизе может в это время увеличиваться в 10-14 раз, а лютеинизирующего – в 3-4 раза с последующим постепенным его снижением. А так как эстрогены влияют на функцию многих систем организма (молочные железы, мочевой пузырь, мышцы тазового дна, центральная нервная система, сосуды, кожа, слизистые, кости), то их дефицит сказывается не только на функционировании, но и на строении органов, проявляясь развитием вегетососудистых, психоневрологических, урогенитальных патологий, сердечно-сосудистых болезней (артериальной гипертензии, атеросклероза, ИБС, ожирения, СД 2 типа), появлением остеопороза, старением кожного покрова, повышением риска возникновения аутоиммунных заболеваний.
Наиболее часто встречающиеся менопаузальные расстройства
В основу классификации по видам положены принципы временной периодизации. В связи с чем различают следующие климактерические нарушения:
Основные проявления климактерического синдрома
Во многом развитие климакса и его симптоматика обусловлены общим состоянием здоровья женщины к моменту его наступления, состоянием ее гормонального фона, условиями жизни, наследственностью.
Вегетососудистые или вазомоторные нарушения – встречаются у 80% женщин, но степень их выраженности различна. Часто они носят характер так называемых «приливов», проявляющихся временным ощущением жара, усиленной потливостью и покраснением кожи лица, шейно-воротниковой зоны, области декольте, головы, появлением сердцебиения, небольшого головокружения, иногда повышением (или падением) артериального давления. Длительность «приливов» обычно не превышает нескольких минут, но частота их очень вариабельна (от 2-5 в день до 20 и более, в том числе в ночное время).
Астеноневротические и психоэмоциональные – диагностируются у 13-20% женщин. Проявляются в виде расстройства сна, высокой утомляемости, уменьшения психоэмоционального фона, вплоть до возникновения депрессии, изредка – фобий, повышенной раздражительности. Также возможно появление рассеянности, снижения внимания, забывчивости, ведущих к уменьшению трудоспособности.
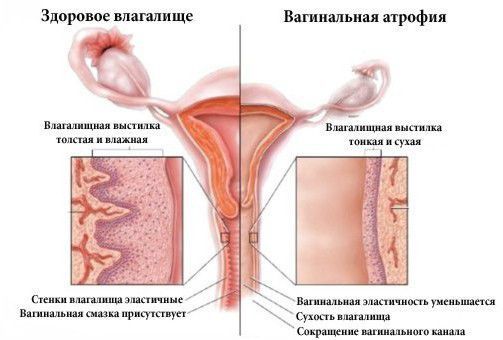
Урогенитальные – возникают чаще с увеличением возраста, могут проявляться сухостью и атрофией слизистой влагалища, жжением, зудом, дизурией (учащенным мочеиспусканием или недержанием мочи), снижением либидо, болезненностью при половых контактах и т.д.
Метаболические – встречаются у 50% женщин, и количество их увеличивается с возрастом. Чаще всего это ведет к ожирению, развитию остеопороза, старению кожи, ломкости ногтей, истончению и выпадению волос.
Симпатоадреналовые кризы относятся к атипичным проявлениям климактерических расстройств. Они протекают в виде повышения артериального давления, появлением головной боли, временной задержкой жидкости в организме (отечность) с последующими приступами полиурии, болями в области сердца (но при ЭКГ отсутствуют признаки ишемии).
Иммунологические нарушения также относятся к атипичной форме. Выражаются в виде общего снижения иммунитета, высокой подверженности сезонным респираторным заболеваниям, сбоев аллергического статуса (возникновение повышенной чувствительности и непереносимости некоторых продуктов питания, лекарственных препаратов, бытовой химии, косметики), развития аутоиммунных патологий.
Диагностика менопаузальных нарушений
Обычно она не представляет затруднений благодаря специфической симптоматике, тем не менее, всем женщинам в этот период рекомендуется обязательно проконсультироваться не только со своим гинекологом, но и с эндокринологом, терапевтом, неврологом, кардиологом и другими специалистами (по показаниям). Кроме того, рекомендовано проведение УЗИ органов малого таза, молочных желез, щитовидной железы, ЭКГ, исследование уровня гормонов – фолликулостимулирующего, антимюллерова гормона, эстрогенов, ТТГ в крови.
Основные принципы терапии
При раннем климаксе и начальных проявлениях климактерического синдрома индивидуально назначается менопаузальная гормональная терапия. Формы введения препаратов МГ, курсовые, суточные дозы подбираются врачом индивидуально, ее цель – не только убрать симптомы, но и предотвратить возможные отдаленные последствия (урогенитальные нарушения, сердечно-сосудистые заболевания, остеопороз и т.д.).
Что такое постменопауза? Причины возникновения, диагностику и методы лечения разберем в статье доктора Симаниной Светланы Викторовны, гинеколога со стажем в 21 год.
Определение болезни. Причины заболевания
Постменопауза — это один из периодов угасания репродуктивной функции, который начинается после менопаузы и длится до 65-70 лет или до конца жизни. Этот этап требует от женщины особого внимания к состоянию своего здоровья, так как в это время её организм подвержен развитию различных заболеваний.
Пременопауза — это период, когда месячные становятся нерегулярными. Он может длиться несколько лет до наступления последней менструации.
Пременопауза может наступить в любом возрасте за 1-3 года до менопаузы. Возраст начала данного периода зависит от генетических и индивидуальных особенностей женского организма. На этапе пременопаузы у женщины начинают проявляться вазомоторные и эмоционально-психические расстройства: появляются приливы, отмечается неустойчивость настроения, изменяется гормональный профиль, который определяется по анализам крови. Как правило, в это время начинает повышаться уровень ФСГ — гормона гипофиза, стимулирующего работу яичников. Уровень эстрогенов может оставаться в норме за счёт усиленной выработки ФСГ.
Так как яичники начинают неравномерно вырабатывать женские половые гормоны, цикл становится нерегулярным, а со временем полностью прекращается. Это говорит о том, что процесс созревания и выхода яйцеклетки уже не происходит.
Хаотичный выброс гормонов в период пременопаузы может приводить к различным женским заболеваниям:
Менопауза — это период, при котором менструации отсутствуют на протяжении одного года. Как правило, менопауза развивается в возрасте 50-55 лет. Наличие менструальноподобных кровянистых выделений в более позднем возрасте может свидетельствовать о гинекологической патологии, порой очень серьёзной, такой как рак гениталий. Это повод немедленно обратиться к врачу.
Симптомы постменопаузы
Все симптомы постменопаузы, сопровождаемой климаксом, можно разделить на три большие группы:
Вазомоторные симптомы особенно выражены в первые несколько лет постменопаузы. К ним относятся:
Гипертония может носить «кризовый» характер с ярко выраженной психоэмоциональной окраской. Она сопровождается ознобами, сердцебиением, перебоями (аритмией), затруднением дыхания.
Другим атипичным признаком постменопаузы является климактерическая миокардиодистрофия, которая сопровождается появлением боли в груди. Взаимосвязь между выраженностью такой боли и данными ЭКГ практически отсутствует: даже при выраженном болевом синдроме ЭКГ картина изменения либо незначительные, либо вовсе не выявляются.
Пациентки с таким нарушением обычно обращаются к терапевту с подозрением на ишемическую болезнь сердца. Но в отличие от ИБС, боли в сердце при климаксе постоянные и поддаются лечению гормональными препаратами.
Урогенитальные расстройства встречаются более чем у 50 % женщин старше 55 лет. К таким расстройствам относятся:
Женщины чаще всего стесняются говорить об этих симптомах. Однако умалчивать о них во время приёма не стоит, так как они могут повлиять на постановку диагноза и тактику лечения.
К кожным признакам наступления постменопаузы относится резкое старение кожи — она становится сухой и морщинистой. Также сохнут слизистые оболочки, наблюдается ломкость ногтей, сухость и выпадение волос. Все эти изменения связаны с нехваткой эстрогенов, которая снижает образование коллагена в соединительной ткани.
У некоторых женщин усиливается рост волос на лице и снижается тембр голоса. Такие изменения вызываются усиленной выработкой андрогенов в яичниках при условии дефицита эстрогенов.
К поздним обменным нарушениям относятся:
Патогенез постменопаузы
Со временем функцию выработки эстрогенов для поддержания обменных процессов в организме берут на себя надпочечники. Также в метаболизм эстрогенов включается жировая ткань. Поэтому у женщин в постменопаузе преобладают такие фракции эстрогенов, как эстрон и эстриол. Однако компенсаторные возможности организма у всех женщин разные. Этим и объясняется разнообразие и выраженность клинических проявлений в постменопаузе.
Классификация и стадии развития постменопаузы
В зависимости от преобладания тех или иных возрастных проявлений постменопаузу принято делить на два периода:
Эмоционально-психические проявления обычно появляются ещё до наступления постменопаузы и беспокоят женщину в течение года после её окончания. Вазомоторные симптомы в виде приливов и других соматических проявлений присоединяются в самом начале постменопаузы и могут сохраняться в течение 3-5 лет.
Спустя 2-5 лет от начала постменопаузы проявляются урогенитальные симптомы в виде сухости влагалища, неприятных ощущений при половом акте, частом мочеиспускании и недержании мочи. Также в этот период начинаются изменения со стороны кожи, волос и ногтей.
В позднюю менопаузу на первый план выходят обменные нарушения в виде остеопороза, атеросклеротических поражений сосудов, нарушения мозгового кровообращения, болезни Альцгеймера и пр. Эти нарушения являются самостоятельными заболеваниями, требующими специфического лечения. Остеопороз, как правило, развивается постепенно и никак себя не проявляет. Его симптомы становятся заметными только спустя 10-15 лет после завершения менопаузы.
Тяжесть течения климактерического синдрома, который сопровождает постменопаузу, зависит от количества приливов в день. Согласно классификации учёного-гинеколога Е. М. Вихляевой, выделяют три степени тяжести климакса:
Осложнения постменопаузы
У женщин с тяжёлыми приливами повышается риск развития гипертензии и сердечно-сосудистых заболеваний. Так как сосудистый тонус становится неустойчивым, снижается стрессоустойчивость, в крови повышается уровень холестерина, что в итоге может привести к развитию ишемической болезни сердца, нарушению мозгового кровообращения и деменции.
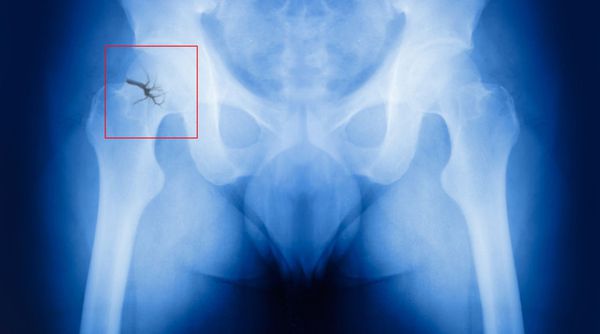
Одним из осложнений поздней постменопаузы является остеопороз. Он развивается из-за недостатка эстрогенов, который нарушает кальциевый обмен в организме. Кости становятся хрупкими, переломы возникают легко, буквально «на ровном месте».
Самый опас ный перелом в постменопаузе — перелом шейки бедра. Он никогда не срастается самостоятельно, т. е. без реконструктивных операций, и часто приводит к инвалидизации больных.
Замечено, что развитию остеопороза особенно подвержены худощавые пациентки. Это связано с дефицитом жировой ткани, которая принимает участие в синтезе эстрогенов. Поэтому у женщин с умеренно развитой подкожно-жировой клетчаткой уровень эстрогенов выше.
Диагностика постменопаузы
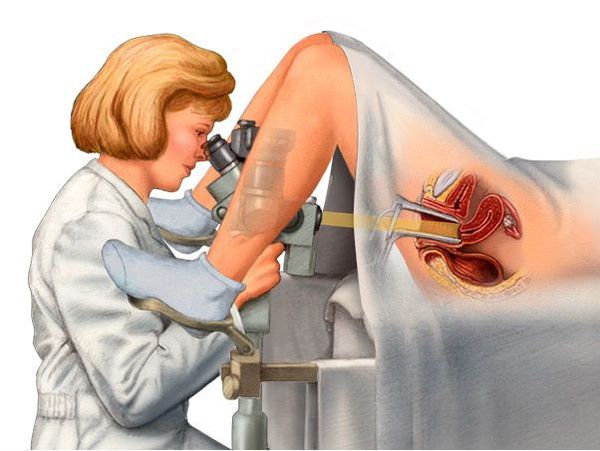
Обязательным является обследование на раковые клетки — цитология и кольпоскопия. Данные исследования проводятся раз в год в связи с высокой частотой развития рака шейки матки и вульвы в период постменопаузы.
Цитология — это исследование мазка, взятого с поверхности шейки матки и цервикального канала на раковые клетки. Предпочтение следует отдавать жидкостной цитологии, при которой биоматериал помещается не на стекло, как при традиционной цитологии, а в специальный контейнер с консервирующей жидкостью. Её информативность приравнивается к биопсии шейки матки.
Кольпоскопия — это исследование шейки матки под микроскопом с обработкой шейки матки кислотным реактивом и красителями. Оно позволяет выявить морфологически изменённые клетки и участки на слизистой шейки матки и вульвы.
Лечение постменопаузы
Лечение расстройств в постменопаузе должно начинаться с общих рекомендаций по изменению образа жизни : правильное питание, физическая активность, полноценный сон и отдых, устранение негативных факторов окружающей среды.
В последние десятил етия для лечения климактерических расстройств активно используются гормональные препараты. Они обладают рядом положительных эффектов:
Гормональное лечение проводи тся не менее одного года (в среднем длится 3-5 лет). Если приливы не возвращаются, то приём гормональных препаратов следует прекратить.
Среди средств для гормонального лечения постменопаузальных расстройств выделяют двуфазные препараты: цикло-прогинова, дивина, климен, климонорм и фемостон. Они рекомендуются женщинам, начиная с пременопаузы, т. е. когда менструации ещё не закончились, но возникают нерегулярно. При наступлении постменопаузы показаны препараты для непрерывного режима: фемостон конти, фемостон мини, анжелик, индивина, климодиен и клиогест.
В последнее время для лечения климактерических расстройств в постменопаузе и профилактики остеопороза применяется препарат ливиал (тиболон, ледибон). Он оказывает эстрогеноподобное действие на те органы и ткани, которые испытывают дефицит эстрогенов. Особенно данный препарат подходит для пациенток с депрессией. Его можно принимать длительно.
Альтернатива гормонотерапии
В комплексном лечении постменопаузальных нарушений также используется психотерапия. Она помогает справиться пациентке с психологическими трудностями, возникающими во время постменопаузы, и предупредить развитие некоторых психосоматических осложнений.
Прогноз. Профилактика
Профилактика негативных последствий постменопаузы в первую очередь должна включать в себя изменение общего образа жизни:
Правильное питание предполагает низкоуглеводную диету, богатую растительной клетчаткой, фрукты, хлеб из муки грубого помола, злаковые и молочные продукты, богатые кальцием. Необходимо ограничить употребление животных жиров и соли. Желательно два раза в неделю устраивать «рыбные» дни.
Диагностика и лечение боли в спине у женщин в постменопаузальном периоде
В нашей стране распространенность вертеброгенных болевых синдромов среди взрослого населения достигает в некоторых регионах 62%.
Среди наиболее часто встречающихся заболеваний, в клинической картине которых превалирует болевой синдром, являются дорсопатии.
Дорсопатии — это группа заболеваний костно-мышечной системы и соединительной ткани, ведущим симптомокомплексом которых является боль в туловище и конечностях невисцеральной этиологии.
Дегенеративные изменения при дорсопатии
В дегенеративный процесс могут вовлекаться различные структуры позвоночно-двигательных сегментов: межпозвонковый диск; дугоотросчатые суставы; связки; мышцы.
Дистрофические изменения в позвоночнике могут различаться по локализации.
Дистрофические изменения в диске: спондилез (формирование спондилезных краевых костных разрастаний); остеохондроз — патология ядра диска.
Грыжу диска следует рассматривать как проявление остеохондроза позвоночника. На формирование болевого синдрома при грыже диска влияют:
Выделяют следующие основные диагностические критерии грыж межпозвонковых дисков поясничного отдела:
Дистрофические изменения в суставе — спондилоартроз.
Дистрофические изменения в телах позвонков — асептический некроз (болезнь Кюмеля); дистрофия позвонка — снижается прочность позвонков, диск расправляется и постепенно внедряется в тела соседних позвонков — образуется форма диска в виде двояковогнутой линзы.
В последние годы в связи с увеличением в популяции доли лиц пожилого возраста, среди которых превалируют женщины в постменопаузальном периоде, проблема дорсопатий рассматривается и с точки зрения той роли, которую играют в развитии этого процесса остеопоретические нарушения.
Остеопороз определяется как «системное заболевание скелета, которое характеризуется снижением костной массы и нарушением микроархитектоники костной ткани, приводящими к увеличению хрупкости кости и риску переломов». По некоторым оценкам, остеопороз обнаруживается более чем у 30% женщин старше 50 лет.
Развитие постменопаузального остеопороза связано в первую очередь с недостаточной продукцией эстрогенов, что приводит к нарушению синтеза локальных медиаторов ремоделирования костной ткани.
С возрастом в прогрессировании остеопороза все большую роль играют и другие важные механизмы, основным из которых является дефицит витамина D и развитие резистентности ряда тканей, в том числе костей скелета, к воздействию этого витамина.
Можно выделить следующие факторы риска развития остеопороза:
Наиболее частыми причинами вторичного болевого синдрома в пояснице у женщин в постменопаузальном периоде являются:
Диагностический алгоритм действий врача при обращении пациентки в постменопаузальном периоде с жалобой на боль в пояснице представлен на рис. 1.
 |
| Рисунок 1. Диагностический алгоритм действий врача при обращении пациентки в постменопаузальном периоде с жалобой на боль в пояснице |
В первую очередь врач проводит сбор анамнеза и физикальное обследование пациентки.
Затем, в случае отсутствия неврологического дефицита, необходимо провести рентгеновское исследование поясничного и крестцового отделов позвоночника. При этом могут диагностироваться следующие патологические изменения: метаболические заболевания костей (остеопороз, остеомаляция, гиперпаратиреоз), остеоартроз, компрессионный перелом, анкилозирующий спондилит (болезнь Бехтерева), спондилолистез, опухоли (гемангиома, остеосаркома, метастазы, остеома, миеломная болезнь), остеохондроз позвоночника, мочекаменная болезнь.
Если патологических изменений при рентгенологическом исследовании не выявлено, необходимо провести мануальное исследование тазовых органов (ректальное, вагинальное). Могут быть диагностированы эндометриоз, опухоли в области таза, инфекции тазовых органов (абсцесс, цервицит).
Если патологические изменения в органах малого таза отсутствуют, необходимо провести компьютерное или магнитно-резонансное исследование. При этом могут быть обнаружены следующие патологические изменения: инфекционный процесс (остеомиелит, туберкулез, сифилис), ретроперитониальные опухоли, грыжа межпозвонкового диска, стеноз позвоночного канала.
При отсутствии вышеперечисленных заболеваний необходимо сделать клинический анализ крови и определить скорость оседания эритроцитов (СОЭ). При увеличении СОЭ необходимо исключить ревматизм, туберкулез позвоночника. Если СОЭ в норме, следует учитывать, что боль в спине может быть вызвана растяжением мышц и связок, варикозным расширением вен таза, психосоматическими нарушениями.
Если при физикальном обследовании были выявлены неврологический дефицит или другие отклонения, необходимо провести компьютерное или магнитно-резонансное исследование. При этом могут быть обнаружены следующие патологические изменения: аневризма брюшного отдела аорты, грыжа межпозвонкового диска, компрессионный перелом позвоночника, опухоли позвоночника, эпидуральный абсцесс поясничного отдела позвоночника (рис. 2).
 |
| Рисунок 2. Отсутствие рентгенологических изменений |
Основными факторами этиопатогенеза боли в спине у пожилых женщин являются:
Дифференциальная диагностика поясничной дорсопатии
Лечение боли в спине у женщин в постменопаузе
Для лечения дорсопатий используют ряд методов, к числу которых относятся медикаментозный, включая энзимотерапию, ортопедический, физиотерапевтический, массаж, электроакупунктура, мануальная терапия и др. (Хабиров Ф. А.). Однако ни один из перечисленных методов полностью не отвечает современным требованиям по части эффективности и переносимости. В частности, это касается применения нестероидных противовоспалительных препаратов (НПВП), обладающих выраженным анальгетическим эффектом. Однако наряду с уменьшением воспаления и боли лекарственные препараты этой группы нередко вызывают неблагоприятные побочные эффекты, такие как повреждение слизистой оболочки желудка и кишечника («ульцерогенное действие»), нарушение функций почек, тромбоцитов и др.
В последние годы группа НПВП пополнилась новыми препаратами — так называемыми селективными ингибиторами циклооксигеназы-2. Отличительной особенностью этих средств является более избирательное, чем у «старых» НПВП, торможение активности одной из 2 изоформ ключевого фермента в биосинтезе простагландинов — циклооксигеназы-2 (ЦОГ-2), которая по современным представлениям отвечает за биосинтез этих противовоспалительных и алгогенных веществ в очаге воспаления. В то же время новые НПВП оказывают незначительное влияние на другую изоформу данного фермента — циклооксигеназу-1 (ЦОГ-1), которая осуществляет биосинтез простагландинов вне очага воспаления. Образуемые при ее участии простагландины являются важными физиологическими регуляторами микроциркуляции в слизистой оболочке органов ЖКТ и почек, желудочной секреции, функций клеток крови и т. п. Именно неизбирательность действия «старых» НПВП в отношении ЦОГ-1 и ЦОГ-2 рассматривается в качестве причины развития большинства вызываемых ими побочных эффектов. В то же время избирательные ингибиторы ЦОГ-2 в рамках контролируемых клинических исследований продемонстрировали высокий уровень безопасности.
Целебрекс и мовалис — новые специально разработанные препараты этой группы, оказывающие незначительное побочное действие на желудочно-кишечный тракт.
Целебрекс (целекоксиб) — новый специально разработанный препарат этой группы, оказывающий незначительное побочное действие на желудочно-кишечный тракт и обладающий высокой эффективностью, сравнимой с «золотым стандартом» НПВП — диклофенаком.
Целебрекс рекомендуется применять в дозе 200 мг 2 раза в день в комплексном лечении больных с выраженным болевым синдромом при дорсопатии.
Целебрекс не вызывает агрегацию тромбоцитов, не оказывает негативного действия на хрящевую ткань и хорошо сочетается с гипотензивными препаратами (ингибиторы АПФ) и пероральными сахароснижающими препаратами (глибенкламид и толбутамид)
С точки зрения скорости достижения эффекта преимущество имеют парентеральный и ректальный способы введения нестероидных противовоспалительных препаратов.
Показано локальное применение анальгетических мазей, гелей, кремов, отличающихся высоким содержанием нестероидных противовоспалительных препаратов.
Финалгель — гель, состоящий из пироксикама. Хорошо проникает в подкожную жировую клетчатку, мышцы и связки. Обладает анальгетическим, противоотечным, охлаждающим действием. Способ применения: выдавить гель в объеме 3 см, хорошо растереть. Использовать 3—4 раза в день.
Финалгон — мазь, имеющая в своем составе два препарата: нонивамид — синтетическое производное ксапсаицина — местнораздражающее вещество, выделенное из перца, и никобоксил — производное никотиновой кислоты, обладающее выраженным сосудорасширяющим действием. Главным в механизме действия финалгона является возбуждение кожно-висцеральных рецепторов. В результате усиления кровотока в зоне воздействия наблюдаются выраженные болеутоляющий, спазмолитический и согревающий эффекты, улучшается местное кровообращение. Способ применения препарата: из тюбика выдавливается примерно 0,5 см мази; препарат наносят на участок кожи размером с ладонь, для усиления лечебного действия можно накрыть больное место шерстяной тканью.
Для снятия тонического напряжения мышц при болях в спине у женщин в постменопаузальном периоде применяют миорелаксанты центрального действия. Препараты этой группы не влияют на нервно-мышечную передачу и при этом уменьшают тонус скелетных мышц в результате угнетения моно- и полисинаптических рефлексов за счет снижения выделения возбуждающих аминокислот (глутумата и аспартата). Следует также отметить умеренное анальгетическое действие этих лекарственных средств.
Большое значение при лечении дорсопатий (в том числе развивающихся на фоне остеопороза) приобретает также использование лекарственных препаратов, оказывающих положительное влияние на костную ткань. К таким лекарственным средствам относятся препараты на основе витамина D, его активных метаболитов и производных.
Витамин D играет важную роль в жизнедеятельности организма в целом. Он может рассматриваться в качестве ведущего фактора поддержания кальциевого гомеостаза, кроме того, этот витамин участвует в ключевых процессах формирования скелета и ремоделирования костной ткани. Основными механизмами действия витамина D являются: усиление всасывания кальция в кишечнике, активация процессов костного ремоделирования, подавление избыточной секреции паратиреоидного гормона, улучшение нервно-мышечной проводимости и сократимости двигательных мышц.
Альфакальцидол — 1α-оксивитамин D3, представляет собой синтетический аналог активного метаболита витамина D3 — кальцитриола. Этот препарат является пролекарством, то есть веществом, превращающимся в активную форму после поступления в организм. Как правило, препараты-пролекарства лучше переносятся, действуют более длительно и отличаются повышенной эффективностью. Альфакальцидол характеризуется более продолжительным периодом существования в организме, чем кальцитриол, что позволяет назначать его 1 или 2 раза в сутки, кроме того, в отличие от препаратов нативного витамина D, альфакальцидол не нуждается в повторном гидроксилировании в почках, а в одну стадию превращается в активный метаболит витамина D. С учетом пониженной активности почек у лиц пожилого возраста, у которых снижается способность к образованию кальцитриола, применение альфакальцидола при нехватке витамина D в организме можно считать оправданным.
При выборе терапии для женщин в постменопаузальном периоде с болями в спине необходим индивидуальный подход — следует учитывать клинические проявления заболевания, особенности строения позвоночника, стадию патологического процесса, наличия сопутствующей патологии.
Таким образом, в патогенезе дорсопатий у женщин в постменопаузе важную роль играют остеопоретические и биомеханические нарушения.
Диагностический алгоритм дорсопатии должен включать оценку состояния костной ткани (денситометрия, КТ).
Комплексное лечение дорсопатий у женщин в постменопаузе предусматривает совместное применение нестероидных противовоспалительных средств и препаратов активного метаболита витамина D.
Т. Т. Батышева, кандидат медицинских наук
Г. Я. Шварц
Поликлиника восстановительного лечения № 7, Москва