бронхообструкция что это такое у взрослых симптомы
Бронхообструктивный синдром
Бронхообструктивный синдром – патологическое состояние, при котором нарушается проходимость бронхов и дальнейшее сопротивление дыхательных путей к вдыхаемому воздуху (за счет отека и\или бронхоспазма). В результате чего происходит затрудненное отхождение слизи из бронхов.
Синдром – собирательное понятие, может появляться при разных болезнях в том числе, сердца и легких. Часто встречается при БА, ХОБЛ, остром бронхите. При несвоевременной и неадекватной терапии может негативно влиять на протекание болезни, которая вызвала обструкцию.
Этиология БОС
Главные причины развития бронхообструкции:
Этиология БОС
По площади пораженного участка делят на:
Патогенез
В основе механизма обструкции бронхов лежат обратимые или необратимые изменения. Обратимые изменения — это спазм гладкой мускулатуры, отек слизистой оболочки бронхов, гиперсекреция слизи.
Эти механизмы возникают из-за того, что раздражающие факторы действуют на слизистую оболочку дыхательных путей. Несколько патогенетических механизмов могут лежать в основе БОС.
Симптомы
Классификация
1. По причинам развития делят на:
2. По длительности течения:
3. По выраженности обструкции:
Формы
Бронхообструктивный синдром проявляется несколькими формами. Формы синдрома:
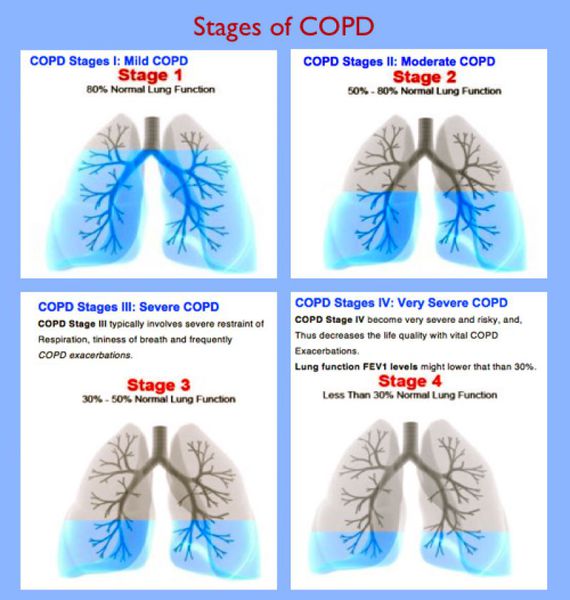
Степени тяжести
По выраженности обструкции выделяют 4 степени БОС:
Осложнения
Диагностика
Диагностика БОС включает:
Лечение
Возникновение симптомов БОС требует быстрого реагирования со стороны врача-пульмонолога.
Основным направлением лечения бронхообструктивного синдрома при БА или ХОБЛ становятся ингаляционные бронходилататоры, ГКС.
Бронходилататоры делят на:
Врачи часто назначают лечение с помощью небулайзера, как максимально эффективный способ доставить лекарственный препарат. С помощью небулайзера достигается высокая концентрация вещества в дыхательных путях, максимальный бронходилатационный ответ.
БОС – это симптомокомплекс, который сопровождает множество заболеваний бронхолегочной системы. Заболевания бронхолегочной системы требуют быстрого реагирования со стороны больного и врача. Это профилактика развития осложнений и улучшения качества жизни пациента.
Бронхообструктивный синдром
Бронхообструктивный синдром — клиническое проявление острой дыхательной недостаточности вентиляционного типа, в патогенезе которого на первом месте стоит спазм мелких бронхов, отек их слизистой оболочки и излишняя выработка мокроты.
Причины
Бронхообструктивный синдром является следствием воспаления слизистой оболочки бронхов, вызванного вирусом. Проявляется симптоматика бронхиолита у пациентов до 4-х месяцев жизни и клиника обструктивного бронхита у детей старшего возраста. Аллергическое воспаление слизистой бронхов может проявляться бронхиальной астмой, которую обычно находят у пациентов от 3 лет, но в медицинской практике зафиксированы случаи такого заболевания даже у грудничков.
Рассматриваемую болезнь находят в основном у детей раннего возраста. Бронхиолит бывает в возрасте от 0 до 5 месяцев на фоне респираторно-синцитиальной инфекции. РС-инфекция поражает в основном нижние отделы дыхательных путей человека. Перед бронхообструктивным синдромом может развиться любое ОРВИ, что и станет причиной заболевания.
Симптомы и диагностика
У ребенка появляется одышка экспираторного типа, это значит, что удлиняется выдох. В легких медики фиксируют свистящие сухие хрипы, которые выслушиваются симметрично в меж- и подлопаточном пространстве. Перкуссионные методы диагностики позволяют выявить коробочный оттенок звука в грудной клетке, который является результатом экспираторного закрытия бронхиол и острой эмфиземы. Применяют также рентгенографию, которая обнаруживает усиление легочного рисунка, расширение корней легких на фоне их эмфизематозного вздутия.
Лечение бронхообструктивного синдрома
Необходимо снять спазм бронхов. Для этого эффективно применяют препараты теофиллина:
При назначении лекарства стоит учитывать, что теофиллин стимулирует ЦНС, хотя и в меньшей мере, если сравнивать с кофеином. Также он оказывает влияние на сердечную мышцу, усиливая сократительную ее деятельность. В небольшой мере он расширяет коронарные, периферические сосуды и сосуды почек, обладает мочегонным действием, хоть и не большим. Но самая важная его особенность (причина использования при бронхообструктивном синдроме) — бронхорасширяюший эффект.
Врач может назначить Теофиллин в комбинации с другими бронхолитическими и спазмолитическими средствами. Дозировка для детей должна быть ниже, чем для взрослых. Препарат выпускается также в форме ректальных свечей (которые вводятся в прямую кишку пациента). Часто именно при такой форме назначения наблюдается лучший терапевтический эффект (человек быстрее выздоравливает). Это объясняется тем, что лекарственные вещества при этом пути введения меньше подвержены метаболизму (превращению) в печени. Курс лечения выбирает лечащий врач.
Доза для детей 2-4 лет обычно составляет 0,01-0,04 г, для 5-6-летних пациентов — 0,04-0,06 г, для 7-9 лет — 0,05-0,075 г, для 10-14 лет — 0,05-0,1 г за 1 прием. Для детей до 2 лет назначение препарата в подавляющем большинстве случаев неприемлемо.
Что касается побочного действия Теофиллина, могут быть:
Передозировка (назначение слишком большой дозы для конкретного пациента) приводит часто к эпилептоидным (судорожным) припадкам. Длительные курсы приема не рекомендованы.
Теофиллин и препараты, которые перечислены выше (в которых такое же действующее вещество), противопоказаны пациентам с:
Осторожность в назначении соблюдают при язвенной болезни желудка и двенадцатиперстной кишки.
Спазм бронхов можно снять не только теофиллином, но и современными селективными ингаляционными симпатомиметиками:
Синонимы сальбутамола:
Сальбутамол оказывает сильное и длительное (по 5-8 ч) бронхорасширяющее действие и стимулирует бетазадренорецепторы бронхов. На сердечно-сосудистую систему при правильном назначении и приеме сильного действия не оказывает. Для детей от 6 до 12 лет доза должна составлять 2 мг, прием 3-4 раза в сутки; для пациентов в возрасте 2-6 лет — 1-2 мг 3 р. в сутки. Дети от 12 лет и взрослые принимают 2-4 мг 3-4 раза в сутки. В тяжелых случаях дозировку повышают по назначению лечащего врача.
Сальбутамол можно вводить ингаляционно, что влияет на выбираемую дозировку. Аэрозоль применяется для снятия бронхоспазм однократно детям по 0,1 мг, взрослым по 0,1-0,2 мг. Препарат применяется в профилактических целях, для детей дозировка 0,1 мг, прием 3-4 раза в сутки; взрослым в этих целях назначают 0,2 мг 3-4 раза в сутки. Препарат в форме порошка для ингаляций назначается по аналогичной схеме, но дозы больше в 2 раза.
Вероятные побочные действия от приема Сальбутамола:
С осторожностью применяют Сальбутамол при таких заболеваниях:
Лекарство выпускается в форме таблеток, сиропа, дозированного аэрозоля, порошка для ингаляций, раствора для ингаляций, раствора для инъекций.
Фенотерол оказывает быстрое бронхолитическое действие (расширяет просвет бронхов). Используется для профилактики и быстро снятия бронхоспазма, вызванного какими-либо причинами. Этот препарат увеличивает частоту и объем дыхания. Повышает функцию мерцательного эпителия бронхов. Длительность бронхоспазмолитического действия — 8 часов максимально.
Дозировка подбирается врачом в каждом конкретном случае. Зачастую для снятия острого приступа удушья взрослым и детям от 6 лет дают лекарство в разовой дозе 0,2 мг (1 вдох аэрозоля с содержанием 0,2 мг в 1 дозе или 2 вдоха аэрозоля с содержанием 0,1 мг в 1 дозе). При неэффективности спустя 5 минут ингаляцию повторяют. Далее препарат можно применить еще раз только через 6 часов, не ранее.
В качестве профилактики бронхоспазма назначают один вдох аэрозоля (с содержанием 0,2 мг в одном вдохе) детям от 6 до 16 лет 2 раза в день, взрослым трижды в день. Дети 4-6 лет должны делать не более 1 вдоха 4 раза в день. Более 4 раз в сутки никому принимать Фенотерол нельзя.
Вероятные побочные эффекты:
При появлении побочных эффектов дозу нужно уменьшить. Противопоказаниями к приему рассматриваемого препарата являются аритмия и выраженный атеросклероз. Фенотерол выпускается не только как аэрозоль, но также в таблетках и ампулах. Препараты с таким же действующим веществом:
Селективные бронхолитики
Эти препараты актуальны для проведения небулайзерной терапии у детей раннего возраста. Чтобы снять приступ бронхиальной астмы, ребенок должен сделать 1-2 вдоха из стандартных ингаляторов, повторить их через 5-10 минут. В сумме должно быть не больше 10 вдохов. Если самочувствие пациента стало лучше, повторные ингаляции нужно провести спустя 3-4 часа.
Улучшение дренажной функции бронхов и реологических свойств мокроты
Это является еще одной целью терапии бронхообструктивного синдрома. Для этого восстанавливают ВЭО путем введения жидкости внутрь или внутривенной инфузии физиологического раствора. Вдыхаемый больным воздух нужно увлажнить при помощи ингаляционных ультразвуковых аппаратов и распыления физиологического раствора. Назначают лекарства, которые облегчают и стимулируют кашель: цилиокинетики и муколитики.
После ингаляций физиологического раствора или бронхолитиков часто проводят энергичный массаж грудной клетки. Наибольший эффект этот метод оказывает в случаях бронхиолита у детей. Этиотропное лечение включает прием противовирусных препаратов:
Этиотропное лечение также включает прием иммунных препаратов, если у человека тяжелая форма вирусного обструктивного синдрома. Если болезнь вызвана бактериями, нужно прописать больному антибиотики, такие же препараты актуальны при наличии бактериальных осложнений.
При тяжелом ОС и ОДН II-III степени нужны короткие курсы преднизолона. Курс длится от 1 до 5 дней, суточная доза составляет 1-2 мг на 1 кг веса больного. При всех формах ОС актуальна кислородотерапия. Но рекомендуется отказаться от длительных курсов высоких концентраций (> 60 об. %).
При тяжелом бронхообструктивном синдроме (особенно у младенцев от 0 до 4 месяцев жизни) может быть выраженные гипоксемия. Тогда врач назначает, как правило, респираторную поддержку. Искусственную вентиляцию легких проводят в режиме умеренной гипервентиляции с подбором соотношения времени вдох-выдох (1:Е = от 1:3 до 1:1 или 2:1). Обязательна синхронизация пациента и аппарата ИВЛ с использованием диазепама, ГОМК (гамма-оксимасляной кислоты).
Что такое хроническая обструктивная болезнь легких (ХОБЛ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Никитина И. Л., врача УЗИ со стажем в 26 лет.
Определение болезни. Причины заболевания
Данная болезнь коварна тем, что основные симптомы болезни, в частности, при табакокурении проявляются лишь через 20 лет после начала курения. Оно долгое время не даёт клинических проявлений и может протекать бессимптомно, однако, в отсутствии лечения незаметно прогрессирует обструкция дыхательных путей, которая становится необратимой и ведёт к ранней нетрудоспособности и сокращению продолжительности жизни в целом. Поэтому тема ХОБЛ представляется в наши дни особенно актуальной.
Важно знать, что ХОБЛ — это первично хроническое заболевание, при котором важна ранняя диагностика на начальных стадиях, так как болезнь имеет тенденцию к прогрессированию.
Если врач поставил диагноз «Хроническая обструктивная болезнь лёгких (ХОБЛ)», у пациента возникает ряд вопросов: что это значит, насколько это опасно, что изменить в образе жизни, какой прогноз течения болезни?
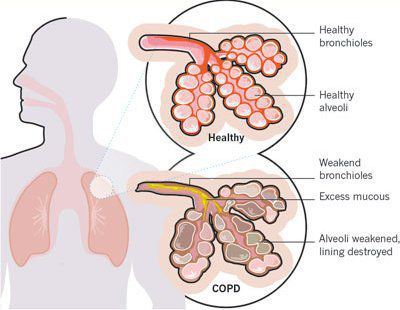
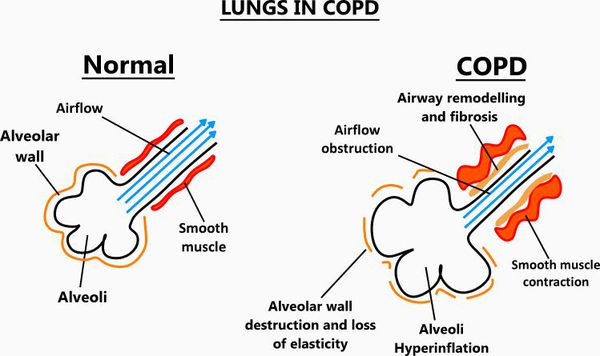
Итак, хроническая обструктивная болезнь лёгких или ХОБЛ – это хроническое воспалительное заболевание с поражением мелких бронхов (воздухоносных путей), которое приводит к нарушению дыхания за счёт сужения просвета бронхов. [1] С течением времени в лёгких развивается эмфизема. Так называется состояние, при котором снижается эластичность лёгких, то есть их способность сжиматься и расширяться в процессе дыхания. Лёгкие при этом находятся постоянно как будто в состоянии вдоха, в них всегда, даже во время выдоха, остается много воздуха, что нарушает нормальный газообмен и приводит к развитию дыхательной недостаточности.
Основными причинами заболевания ХОБЛ являются:
К другим причинам относятся:
Симптомы хронической обструктивной болезни легких
ХОБЛ — болезнь второй половины жизни, чаще развивается после 40 лет. Развитие болезни — постепенный длительный процесс, чаще незаметный для пациента.
Обратиться к врачу заставляют появившиеся одышка и кашель — самые распространённые симптомы заболевания (одышка почти постоянная; кашель частый и ежедневный, с выделениями мокроты по утрам). [2]
Типичный пациент с ХОБЛ — курящий человек 45-50 лет, жалующийся на частую одышку при физической нагрузке.
Кашель — один из самых ранних симптомов болезни. Он часто недооценивается пациентами. На начальных стадиях болезни кашель носит эпизодический характер, но позже становится ежедневным.
Мокрота также относительно ранний симптом заболевания. На первых стадиях она выделяется в небольших количествах, в основном по утрам. Характер слизистый. Гнойная обильная мокрота появляется во время обострения заболевания.
Одышка возникает на более поздних стадиях заболевания и отмечается вначале только при значительной и интенсивной физической нагрузке, усиливается при респираторных заболеваниях. В дальнейшем одышка модифицируется: ощущение недостатка кислорода во время обычных физических нагрузкок сменяется тяжёлой дыхательной недостаточностью и через время усиливается. Именно одышка становится частой причиной для того, чтобы обратиться к врачу.
Когда можно заподозрить наличие ХОБЛ?
Вот несколько вопросов алгоритма ранней диагностики ХОБЛ: [1]
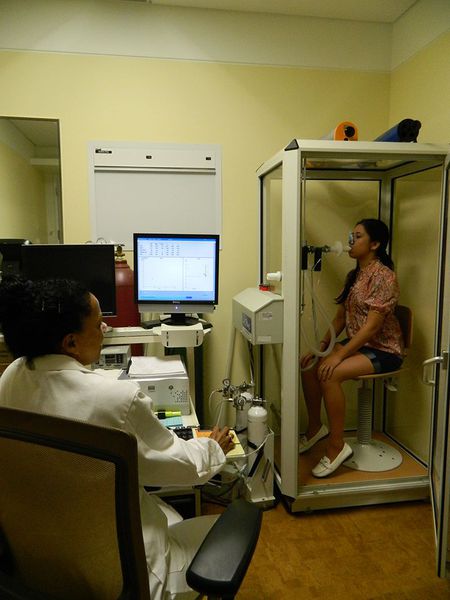
При положительно ответе более чем на 2 вопроса необходимо проведение спирометрии с бронходилятационным тестом. При показателе теста ОФВ1/ФЖЕЛ ≤ 70 определяется подозрение на ХОБЛ.
Патогенез хронической обструктивной болезни легких
При ХОБЛ страдают как дыхательные пути, так и ткань самого лёгкого — лёгочная паренхима.
Начинается заболевание в мелких дыхательных путях с закупорки их слизью, сопровождающейся воспалением с формированием перибронхиального фиброза (уплотнение соединительной ткани) и облитерации (зарастание полости).
При сформировавшейся патологии бронхитический компонент включает:
Эмфизематозный компонент приводит к разрушению конечных отделов дыхательных путей — альвеолярных стенок и поддерживающих структур с образованием значительно расширенных воздушных пространств. Отсутствие тканевого каркаса дыхательных путей приводит к их сужению вследствие тенденции к динамическому спадению во время выдоха, что становится причиной экспираторного коллапса бронхов. [4]
Ко всему прочему, разрушение альвеолярно-капиллярной мембраны влияет на газообменные процессы в лёгких, снижая их диффузную способность. В результате этого возникают уменьшение оксигенации (кислородное насыщения крови) и альвеолярной вентиляции. Происходит избыточная вентиляция недостаточно перфузируемых зон, приводящая к росту вентиляции мёртвого пространства и нарушению выведения углекислого газа СО2. Площадь альвеолярно-капиллярной поверхности уменьшена, но может быть достаточной для газообмена в состоянии покоя, когда эти аномалии могут не проявляться. Однако при физической нагрузке, когда потребность в кислороде возрастает, если дополнительных резервов газообменивающихся единиц нет, то возникает гипоксемия — недостаток содержания кислорода в крови.
Появившаяся гипоксемия при длительном существовании у пациентов с ХОБЛ включает ряд адаптивных реакций. Повреждение альвеолярно-капиллярных единиц вызывает подъём давления в лёгочной артерии. Поскольку правый желудочек сердца в таких условиях должен развивать большее давление для преодоления возросшего давления в лёгочной артерии, он гипертрофируется и расширяется (с развитием сердечной недостаточности правого желудочка). Кроме того, хроническая гипоксемия способна вызывать увеличение эритропоэза, который впоследствии увеличивает вязкость крови и усиливает правожелудочковую недостаточность.