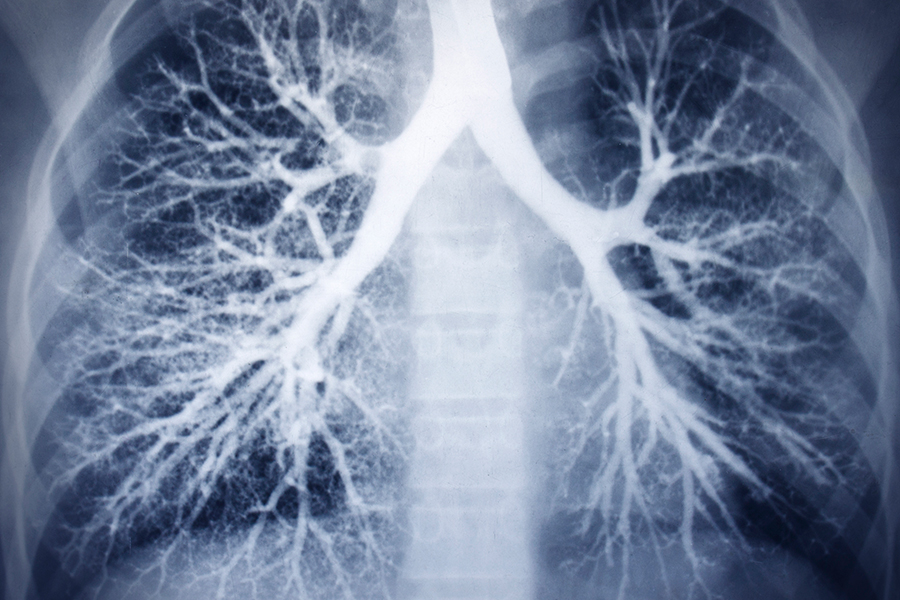
бронхоэктазы в легких что это такое причины появления и лечение
Бронхоэктатическая болезнь
Бронхоэктатическая болезнь – это необратимая деформация или расширение дыхательных путей в результате повреждения альвеолярной стенки. Приводит к застою мокроты, развитию хронического гнойного воспаления. Бронхоэктазы могут быть приобретенные или врожденные.
Вторичные бронхоэктазы развиваются на фоне бронхолегочных заболеваний (туберкулеза, абсцесса, хронических бронхитов, повторяющихся пневмоний). Чаще болеют мужчины.
Распространенной причиной являются повторяющиеся или тяжелые инфекционные заболевания дыхательных путей, вызванные микобактериями, вирусными или бактериальными инфекциями на фоне имеющегося хронического лёгочного заболевания (ХОБЛ).
Возникать могут у пациентов с компрометирующими заболеваниями:
Симптомы бронхоэктатической болезни
Симптомы начинаются постепенно, имеют тенденцию к ухудшению. Часто симптомы дают о себе знать после респираторной инфекции. Появляется изнуряющий, перманентный кашель с густой мокротой, которая чаще всего носит гнойный характер. Приступы кашля беспокоят ранним утром, поздним вечером. Часто кашель сопровождается кровохарканьем. Кашель с кровью может быть первым и единственным признаком развития болезни.
Больной отмечает повторяющуюся, волнообразную лихорадку, боль в грудной клетке при дыхании, хрипы со свистами, одышку, обильное отделение мокроты. При этом по данным рентгенографического исследования можно увидеть инфильтрацию в зоне расположения бронхоэктазов. Больные часто, резко теряют вес в связи с потерей белка. Заболевание может прогрессировать в течение нескольких лет с периодическими обострениями.
Патогенез бронхоэктатической болезни
Классификация и стадии развития бронхоэктатической болезни
Классифицируют бронхоэктазы по способу происхождения:
У бронхоэктазов есть 3 стадии развития:
Осложнения бронхоэктатической болезни
Какие формы бронхоэктатической болезни принято выделять
В зависимости от формы расширения бронхов, различают несколько форм бронхоэктазии:
Делят в зависимости от наличия ателектазов на ателектические и без ателектазов.
Делят в зависимости от степени тяжести на несколько форм – это легкая форма, выраженная, тяжелая, осложненная. По поражению легких делится на одностороннюю и двустороннюю.
Часто имеют место тракционные бронхоэктазы, которые развиваются на фоне имеющейся респираторной патологии (ХОБЛ).
Диагностика бронхоэктатической болезни
Для диагностики врач-пульмонолог использует:
Лечение бронхоэктатической болезни
Терапия направлена на уменьшение частоты инфекционных заболеваний, вакцинацию как профилактику ряда инфекций, уменьшение накопления слизи, уменьшение развития воспаления, предотвращения закупорки дыхательных путей.
Есть несколько направлений лечения бронхоэктатической болезни:
Прогноз
Прогноз зависит от причины возникновения болезни, от эффективности профилактических мер, терапии инфекции, осложнений. У пациентов с осложнениями и сопутствующими заболеваниями прогноз не благоприятный. Заболевание тяжелое, вызывающее множество осложнений, может привести к летальности.
При своевременной коррекции и регулярном наблюдении, болезнь можно взять под контроль, избежать неблагоприятного течения.
Бронхоэктатическая болезнь
Бронхоэктатическая болезнь – патология бронхов врожденного или приобретенного характера, в процессе развития которой органы дыхания поражает гнойное воспаление с одновременной деформацией бронхиальной стенки. Свое название патология получила от медицинского термина «бронхоэктазы», что означает расширение внутреннего пространства бронхов под влиянием воспалительного процесса или вследствие врожденной аномалии.
Причины бронхоэктатической болезни
Факторы, обусловившие развитие патологии, могут быть врожденными или приобретенными. В первом случае причина заболевания – нарушение процесса формирования тканей бронхов в период внутриутробного развития плода, когда они располагаются по поверхности бронхиального дерева в хаотичном порядке. Если заболевание носит приобретенный характер, его причинами выступает нарушение защитных функций организма, а также недоразвитие тканевых структур органов дыхания и острый воспалительный процесс на тканях стенки. Его могут вызывать:
Также начало заболевания могут вызвать продолжительное вдыхание токсичных летучих веществ, нахождение в условиях загрязненного воздуха, аспирация содержимого желудка при тошноте. Бронхоэктатическая болезнь может быть вызвана муковисцидозом и цилиарной дискинезией, которые нарушают процесс нормального функционирования эпителиальной ткани дыхательных путей.
Общий механизм развития заболевания выглядит так:
В зависимости от выраженности симптомов различают:
Симптомы бронхоэктатической болезни
Безошибочно указать на развитие патологии способны:
Осложнения бронхоэктатической болезни
При отсутствии своевременной диагностики и лечения заболевание может стать причиной развития следующих патологических состояний:
Отказ пациента от консультирования и медицинской помощи может вызвать тяжелое состояние с прямой угрозой для жизни. Длительное течение заболевания может стать причиной инвалидности.
Диагностика заболевания
Безошибочно указать диагноз и его причину, а также наметить путь лечения патологии позволяют следующие методы исследований:
Комплексная картина, полученная в результате проведенных исследований, позволяет безошибочно наметить курс лечения и добиться стабилизации состояния пациента.
Лечение патологии
Основная задача курса лечения – подавление воспалительного процесса и санация бронхов для удаления скопления слизи. С этой целью пациентам рекомендованы:
Эффективным считается бронхоальвеолярный массаж, который заключается в промывании бронхов с одновременным удалением из них слизисто-гнойного содержимого. В ходе процедуры можно ввести в ткани лекарственные препараты антибиотического или муколитического действия, а также использовать ультразвуковое оборудование для очищения внутреннего пространства бронхов. В случае обширного кровотечения пациент может быть направлен на лобэктомию – удаление пораженной части легкого.
Прогноз и профилактика
При условии раннего обнаружения патологии и своевременного удаления бронхоэктазов можно гарантировать пациенту полное выздоровление. Закрепить достигнутый результат позволяют курсы противовоспалительной терапии. Они приобретают особое значение в холодное время года, когда возрастает риск простуд и инфекционных заболеваний.
В перечне эффективных мер профилактики:
Также принципиальное значение для пациента имеет своевременное лечение заболеваний челюстного аппарата и ротовой полости, а также – вирусных и бактериальных респираторных инфекций.
Вопросы-ответы
Какой врач лечит бронхоэктатическую болезнь?
Консультирование, осмотр и назначение курса лечения при данном заболевании – в компетенции врача-пульмонолога.
Есть ли шанс полностью справиться с бронхоэктатической болезнью?
Современная медицина готова гарантировать избавление от симптомов воспалительного процесса в легких при условии своевременной диагностики и удаления пораженных тканей вместе с очагом воспалительного процесса.
Может ли бронхоэктатическая болезнь носить врожденный характер?
Такие случаи достаточно многочисленны – около 5-7% от общего числа пациентов. Для них причиной патологии стал сбой в процессе формирования тканей бронхов на начальном этапе внутриутробного развития из-за генетических нарушений, вредных привычек родителей, тяжелого заболевания матери и прочих причин.
Бронхоэктатическая болезнь легких
Бронхоэктатическая болезнь – это хроническое врождённое заболевание, которое характеризуется необратимыми изменениями бронхов, сопровождающимися их функциональной неполноценностью, нарушением дренажной функции и хроническим гнойным воспалением бронхиального дерева, перибронхиального пространства с развитием ателектазов, эмфиземы и цирроза в паренхиме лёгкого. Бронхоэктатическая болезнь имеет код по МКБ 10: А15-А16. Пульмонологи Юсуповской больницы проводят диагностику заболевания с помощью новейших методов исследования.
Лечение пациентов осуществляют согласно рекомендациям Российского и Европейского Респираторного общества. Тяжёлые случаи бронхоэктатической болезни обсуждают на заседании Экспертного Совета с участием профессоров, докторов медицинских наук, врачей высшей категории. Ведущие специалисты в области пульмонологии коллегиально вырабатывают тактику ведения пациентов, индивидуально подбирают препараты, их дозы и методы вспомогательной терапии.
Причины бронхоэктатической болезни
Бронхоэктазы в лёгких – это локальное стойкое расширение бронхов, которое развивается вследствие потери прочности бронхиальной стенки из-за врождённых изменений или является результатом действия факторов, продуцируемых клетками воспаления и инфекционными возбудителями. При синдроме Мунье-Куна утрата каркасной функции стенок дыхательных путей происходит вследствие атрофии эластичных волокон, что приводит к формированию бронхоэктазов. У пациентов, страдающих синдромом Вильямса-Кэмпбелла, отсутствуют полноценные хрящевые кольца в стенках бронхов, что является причиной развития бронхоэктазов.
На характер формирования бронхоэктазов и клиническую картину бронхоэктатической болезни влияют особенности воспалительного процесса. При аллергическом бронхолегочном аспергиллезе почти всегда формируются проксимальные бронхоэктазы.
Тракционные бронхоэктазы обусловлены повышением эластической тяги легочной ткани вследствие фиброзных изменений. Их врачи наиболее часто обнаруживают у больных с финальной стадией диффузных интерстициальных заболеваний лёгких. При бронхоэктатической болезни в изменённых дыхательных путях наиболее часто колонизируются следующие микроорганизмы:
Реже встречается золотистый стафилококк, энтеробактерии, пневмококки, клебсиелла пневмонии. После аспирационных пневмоний бронхоэктазы могут формироваться при участии анаэробной микрофлоры. Частой причиной формирования бронхоэктазов является муковисцидоз. Это заболевание, которое наследуется по аутосомно-рецессивному типу. В развитии бронхоэктатической болезни большая роль отводится иммунодефициту, дефициту aj –антитрипсина, врождённым структурным и функциональным нарушениям реснитчатого эпителия эпителиальных клеток. Сопровождаются образованием бронхоэктазов следующие аномалии развития лёгких: секвестрация, агенезия, атрезия и гипоплазия. Бронхоэктазы наблюдаются у 8% пациентов с ревматоидным артритом без респираторных симптомов.
Бронхоэктатическая болезнь может развиться по следующим причинам:
Обструктивные пневмониты, развившиеся вследствие попадания инородного тела в дыхательные пути или развития в них опухолевого процесса, сопровождаются нарушением дренирования мокроты, что предрасполагает к развитию бронхоэктазов. Среди причин бронхоэктазов учёные указывают ВИЧ-инфекцию, синдром желтых ногтей. В последнем случае образование бронхоэктазов связано с респираторной инфекцией. После лучевой терапии опухолей повреждается хрящ и слизистая оболочка дыхательных путей, что приводит к изменению структуры крупных бронхов в области облучения и формированию бронхоэктазов.
Симптомы и диагностика бронхоэктатической болезни
В большинстве случаев при наличии бронхоэктазов наблюдается клиническая картина хронического рецидивирующего инфекционного воспаления нижних дыхательных путей. Основным симптомом бронхоэктатической болезни является кашель с выделением мокроты, наиболее выраженный в утренние часы. При наличии цилиндрических бронхоэктазов мокрота обычно отходит без затруднений, тогда как при наличии мешотчатых и веретенообразных бронхоэктазов – с трудом. Сухие бронхоэктазы проявляются кровохарканьем, кашель и мокрота отсутствуют.
В период ремиссии количество слизисто-гнойной мокроты не превышает 30 мл в сутки. При обострении заболевания после переохлаждения кашель или в связи с острыми респираторными инфекциями количество мокроты увеличивается до 300 мл в сутки,
У 40% пациентов, страдающих бронхоэктатической болезнью, наблюдается одышка и синдром бронхиальной обструкции. Эти симптомы обусловлены сопутствующим хроническим обструктивным бронхитом, который предшествует образованию бронхоэктазов или возникает вследствие нагноения первичных бронхоэктазов. При обострении заболевания, развитии перифокальной пневмонии и парапневмонического плеврита пациентов беспокоят боли в грудной клетке.
Состояние пациентов значительно ухудшается при тяжёлом течении болезни. Увеличивается количество гнойной мокроты, появляются признаки интоксикации:
При длительном течении бронхоэктатической болезни у пациентов изменяется форма концевых фаланг пальцев, которые напоминают барабанные палочки, и ногтей, приобретающих форму «часовых стёкол». Вследствие пневмофиброза и эмфиземы лёгких может деформироваться грудная клетка.
При аускультации в одной и той же зоне лёгких выслушиваются локальные влажные хрипы или крепитация, которые не смещаются при изменении положения пациента. О существовании бронхоэктазов можно судить по наличию на рентгенограмме локальных кольцевидных теней на фоне уменьшения объема легочной доли. Методом выбора для решения диагностических задач является компьютерная томография органов грудной клетки.
Для оценки воспалительной активности и для исключения первичного или вторичного иммунодефицита проводится исследование клинических показателей крови. Низкий уровень общего IgG при нормальном уровне иммуноглобулинов класса М и А может свидетельствовать о нарушении гуморального иммунитета. При помощи оценки общего уровня сывороточного IgE, а также уровня специфических IgE- и IgG-антител к аспергиллам врачи Юсуповской больницы проводят скрининг на аспергиллёз.
При наличии рентгенологических признаков микобактериоза, особенно в сочетании с кровохарканьем, снижением массы тела, быстрым прогрессированием заболевания, отсутствием эффекта от стандартной антибактериальной терапии, проводят трёхкратное исследование мокроты или однократное исследование жидкости бронхоальвеолярного лаважа на микобактерии.
При жалобах пациентов на наличие персистирующего продуктивного кашля с детского возраста, выявлении врождённых сердечных дефектов, аномального расположения внутренних органов, хронического риносинусита, полипоза носа, хронического среднего отита проводят специфические тесты для исключения синдрома первичной цилиарной дискинезии. С этой целю применяют электронную микроскопию, высокоскоростную видеорегистрацию, иммунофлюоресцентный анализ или генетическое тестирование. Серологическое тестирование для исключения диффузных заболеваний соединительной ткани выполняют только при подозрении на связь интерстициальных легочных изменений с бронхоэктатической болезнью.
Лечение бронхоэктатической болезни
Комплексное лечение бронхоэктатической болезни включает полноценную санацию дыхательных путей, антибактериальную, противовоспалительную и реабилитационную терапию. По показаниям применяют хирургические методы лечения. Основой медикаментозного лечения бронхоэктатической болезни, особенно в период обострения заболевания, считается антимикробная терапия. Выбор антибактериального препарата для конкретного пациента пульмонологи Юсуповской больницы проводят по имеющимся клиническим данным. Решающую роль в выборе антибактериального препарата играет культуральный метод с оценкой чувствительности флоры к антибиотикам.
Пациентам с частыми обострениями болезни и синегнойной инфекцией, у которых ингаляционная антимикробная терапия противопоказана, недоступна или плохо переносится, проводится длительное лечение макролидами (от нескольких месяцев до года). При непереносимости или аллергии к макролидам длительную терапию проводят с использованием пенициллинов и доксициклина. Если эффект отсутствует, пульмонологи назначают продолжительную ингаляционную антибактериальную терапию. Она не вызывает развития устойчивости возбудителя к лекарствам даже при сроке лечения 1 год.
При отсутствии эффекта четырнадцатидневной антибиотикотерапии обострения заболевания проводят повторное микробиологическое исследование отделяемого дыхательных путей. Впервые выявленную в мокроте синегнойную палочку пульмонологи расценивают как показание к проведению эрадикационной антибактериальной терапии. Лечение более эффективно при комбинации перорального или парентерального антибиотика с ингаляционным.
Для лечения и предотвращения обострений бронхоэктатической болезни пациентам проводят отхаркивающую, противовоспалительную и симптоматическую терапию, постуральный дренаж, используют современные аппаратные средства (высокочастотные грудные компрессионные жилеты, флаттерные устройства). Использование небулизированного маннитола приводит к увеличению сроков до следующего обострения, а применение ингаляционной терапии гипертоническим раствором натрия хлорида в течение трёх месяцев сопровождается приростом объёма форсированного выдоха в первую минуту диагностики и форсированной жизненной ёмкости лёгких.
В качестве неспецифической противовоспалительной терапии пульмонологи назначают пациентам, страдающим бронхоэктатической болезнью, нестероидные противовоспалительные препараты и ингаляционные глюкокортикостероиды. Ингаляционные бронхолитики короткого действия применяют перед ингаляционной антибактериальной или муколитической терапией при наличии бронхиальной обструкции и для её предупреждения у пациентов с повышенной реактивностью дыхательных путей. Препараты также показаны перед физической нагрузкой при проведении реабилитационных программ. При выявленном дефиците гуморального иммунитета назначают иммуноглобулины.
В Юсуповской больнице пациентам, которые страдают бронхоэктатической болезнью, предлагают реабилитационные программы, предполагающие регулярную физическую тренировку. Реабилитологи также обучают пациентов технике постурального дренажа и других методов санации дыхательных путей.
Резекционные хирургические методы лечения бронхоэктатической болезни применяют при наличии следующих показаний:
Объем операции зависит от распространённости бронхоэктазов. Резекция может быть выполнена как в пределах легочного сегмента, так и в пределах доли либо целого лёгкого. Особенно эффективна резекция средней доли и язычковых сегментов. Операцию выполняют методом торакотомии или видеоассистированной торакоскопической резекции. Высокоэффективным методом лечения больных муковисцидозом при наличии бронхоэктазов является трансплантация лёгких.
При бронхоэктатической болезни лёгких прогноз зависит от выраженности симптомов заболевания, своевременности обращения к врачу, адекватности проведения терапии. Для того чтобы пройти обследование и лечение бронхоэктатической болезни, записывайтесь на приём к пульмонологу Юсуповской больницы, позвонив по номеру телефона контакт центра. Вам организуют консультацию в удобное время. Запись проводится 24 часа в сутки 7 дней в неделю.
Что такое бронхоэктазы
Часто эктаз отдельных дыхательных путей имеет место без последствий для здоровья. Он возникает по врожденным или приобретенным причинам и не снижает качества жизни. Такой пациент стоит на учете у пульмонолога, регулярно делает дыхательную гимнастику, следит за питанием. Но то, что стенки некоторых бронхов имеют необратимые расширения, на его самочувствии не сказывается.
Однако развитие бронхоэктазов часто сопровождается явлениями, усложняющими функционирование дыхательной системы. В этом случае речь идет уже об инфицированной бронхоэктазии, требующей незамедлительного лечения.
Бронхоэктатическая болезнь (БЭБ): симптомы и осложнения
Прогрессирование БЭБ сопровождается проявлением следующих симптомов:
На поздних стадиях к этим признакам добавляется синюшный оттенок кожи, истощение, изменение формы концевой фаланги пальцев (симптом барабанных палочек) и ногтевой пластины (она начинает напоминать часовое стекло), деформация грудной клетки.
Если не лечить БЭБ, это приведет к серьезным осложнениям, затрагивающим не только легкие и бронхи, но и другие органы. Наиболее часто вследствие эктазов с воспалением возникают:
Поэтому при появлении настораживающих сигналов нездоровья, связанных с органами дыхания, нужно обращаться к врачу.
Диагностика и лечение бронхоэктатической болезни
Поставить точный диагноз помогает компьютерная томография с высоким разрешением. Обычная флюорография нужной информации о характере, локализации и развитии БЭБ не даст. Кроме этого специалисты используют другие аппаратные и лабораторные методы, дающие подробные сведения о течении заболевания. Это:
Больному с подозрением на бронхоэктатическую болезнь назначают и анализы и тесты, исключающие другие заболевания со сходными симптомами (муковисцидоз, нарушения работы иммунной системы, воспаление придаточных пазух носа и др.).
В лечении заболевания существенная роль принадлежит физиотерапии и ЛФК:
Больному БЭБ следует также обращать внимание на свое питание. Оно должно быть полноценным, насыщенным витаминами и микроэлементами и включать щелочное питье и отвары трав с отхаркивающим эффектом.
БРОНХОЭКТАТИЧЕСКАЯ БОЛЕЗНЬ
Бронхоэктазы — это сегментарные расширения просветов бронхов, обусловленные деструкцией или нарушением нервно-мышечного тонуса их стенок вследствие воспаления, дистрофии, склероза или гипоплазии структурных элементов бронхов (И. К. Есипова, 1976). Важно
Бронхоэктазы — это сегментарные расширения просветов бронхов, обусловленные деструкцией или нарушением нервно-мышечного тонуса их стенок вследствие воспаления, дистрофии, склероза или гипоплазии структурных элементов бронхов (И. К. Есипова, 1976).
Важно разграничивать бронхоэктатическую болезнь и вторичные бронхоэктазы вследствие абсцесса легкого, туберкулезной каверны, пневмонии, инородных тел, бронхита. Наиболее обоснованным можно считать взгляд на бронхоэктатическую болезнь как на регионарное расширение бронхов обычно IV—VI порядков, превышающее просвет нормального в 2 раза и более, возникающее, как правило, в возрасте от 3 до 18 лет и проявляющееся хроническим, преимущественно эндобронхиальным нагноением.
В первые десятилетия ХХ в. было распространено мнение о преимущественно врожденной природе бронхоэктазов (F. Sauerbruch, 1927). Однако впоследствии было доказано (А. И. Струков, И. М. Кодолова, 1970), что в большинстве случаев отмечается постнатальное нарушение дифференцировки бронхиального дерева под влиянием бронхолегочной инфекции, после перенесенных в раннем детском возрасте кори, коклюша, гриппа, острых пневмоний. Подтверждением тому послужил факт расположения бронхоэктазов в тех же сегментах, что при острых пневмониях у детей.
Установлена последовательность патологического процесса — от катарального бронхита к панбронхиту, далее к перибронхиту с перибронхиальной пневмонией, затем — к деформирующему бронхиту с разрушением эластических и мышечных волокон и, наконец, к бронхоэктазам.
На основании классификации В. Р. Ермолаева (1965) различают следующие стадии заболевания: 1) легкую; 2) выраженную; 3) тяжелую; 4) осложненную. По распространенности процесса выделяют одно- и двусторонние бронхоэктазии с указанием точной локализации по сегментам. В зависимости от состояния больного, в момент обследования должна указываться фаза процесса: обострения или ремиссии. В зависимости от формы расширения бронхов, различают бронхоэктазии: а) цилиндрические; б) мешотчатые; в) веретенообразные; г) смешанные. Между ними существует много переходных форм. Кроме того, бронхоэктазии делят на ателектатические и не связанные с ателектазом, что, несомненно, удобно в практическом отношении.
Основным симптомом бронхоэктатической болезни является кашель с выделением мокроты, наиболее выраженный в утренние часы. При цилиндрических бронхоэктазах мокрота обычно отходит без затруднений, тогда как при мешотчатых и веретенообразных — нередко с трудом. При сухих бронхоэктазах, описанных С. А. Рейнбергом (1924), кашель и мокрота отсутствуют (эти бронхоэктазы проявляются лишь кровотечением, иногда угрожающим).
В период ремиссии количество слизисто-гнойной мокроты не превышает в среднем 30 мл/сут. При обострении заболевания в связи с острыми респираторными инфекциями или после переохлаждения кашель усиливается, количество мокроты увеличивается до 300 мл/сут и более, иногда достигая 1 л, она приобретает гнойный характер. Гнилостный запах мокроты не характерен для бронхоэктатической болезни и появляется лишь при абсцедировании.
Кровохарканье, по данным различных авторов, встречается у 25—34% больных. Чаще всего отмечаются прожилки крови в мокроте, но иногда возникает профузное легочное кровотечение. Считают, что источником кровохарканья и кровотечения становятся бронхиальные артерии (особенно артерии среднедолевого бронха). Кровохарканье наблюдается главным образом весной и осенью, что связывают с обострением воспалительного процесса (Д. Д. Яблоков, 1971). Обильные кровотечения могут начаться после тяжелой физической нагрузки или перегрева (А. Я. Цигельник, 1968).
Одышка и синдром бронхиальной обструкции отмечаются у 40% больных. Эти симптомы обусловлены сопутствующим хроническим обструктивным бронхитом, предшествующим образованию бронхоэктазов или возникающим вследствие нагноившихся первичных бронхоэктазов (Ю. В. Маликов и соавт., 1979). Боли в грудной клетке на стороне поражения отмечаются обычно при обострении заболевания, развитии перифокальной пневмонии и парапневмонического плеврита.
В период обострения и при тяжелом течении заболевания состояние больных значительно ухудшается. Наряду с увеличением количества гнойной мокроты, появляются признаки интоксикации: продолжительное повышение температуры тела (обычно до 38°С), потливость, слабость, недомогание. Нередко эти симптомы обусловлены перифокальной пневмонией.
При длительном течении бронхоэктатической болезни нередко наблюдаются изменения концевых фаланг пальцев рук — форма «барабанных палочек» и ногтей — форма «часовых стекол». Грудная клетка может быть деформирована вследствие пневмофиброза и эмфиземы легких.
Несмотря на яркую клиническую картину бронхоэктатической болезни, диагностировать ее удается, как правило, через много лет от начала заболевания. Больных продолжительное время лечат по поводу туберкулезной интоксикации, туберкулезного бронхоаденита и туберкулеза легких, хронической пневмонии, хронического бронхита.
Стандартное рентгенологическое исследование, дополненное иногда бронхографией, позволяет поставить правильный диагноз. В отличие от хронического бронхита, бронхоэктазы в значительной части случаев видны на обзорных рентгенограммах и томограммах. Наиболее часто бронхоэктазы встречаются в нижней доле слева и в средней доле справа.
При поражении нижней доли слева возникает характерная рентгенологическая картина (М. Г. Виннер и соавт., 1969): смещение левого корня книзу; разрежение легочного рисунка из-за вздувшейся верхней доли (компенсаторное вздутие); смещение сердца влево, сужение нижнего легочного поля; смещение книзу и кзади главной междолевой щели, что лучше видно на боковых рентгенограммах и томограммах; затемнение и уменьшение размеров самой нижней доли. При этом срединная тень сердца приобретает двойные контуры: латерально проецируется контур тени сердца, а медиально — контур уменьшенной нижней доли. Величина треугольной тени нижней доли зависит от степени ее спадения. Пятнисто-тяжистое затемнение у верхушки левого желудочка свидетельствует о наличии воспалительного процесса в нижней доле слева и язычке. При резко уменьшенной нижней доле, которая в таких случаях прячется за тенью сердца, эти патологические тени образуются воспалительным процессом в язычке. При изолированном поражении нижней доли или нижней зоны и их резком спадении, когда изображение пораженного отдела полностью располагается за тенью сердца, этих патологических изменений не видно. Также характерно затемнение в области заднего реберно-диафрагмального синуса, что видно на боковых томограммах и рентгенограммах. Этот признак является одним из самых постоянных и часто встречающихся.
При бронхографии обнаруживается, что бронхи нижней зоны или доли расширены и сближены между собой. Бронхи язычка и остальных сегментов верхней доли смещены и раздвинуты. При вовлечении в воспалительный процесс язычковых бронхов они также цилиндрически расширены и сближены между собой и с бронхами нижней доли. Бронхи верхней зоны веерообразно раздвинуты.
При поражении средней доли на обзорных рентгенограммах отчетливо определяются лишь кистовидные бронхоэктазы; другие формы отображаются в виде более или менее выраженного усиления и деформации легочного рисунка.
На томограммах в боковой или косой проекции пораженная доля бывает неоднородно затемнена, в ней наблюдаются множественные, округлые или линейные просветления, являющиеся отображением просвета расширенных бронхов в продольном, поперечном и косом сечениях.
На томограммах мешотчатые и кистовидные бронхоэктазы верхней доли отображаются в виде множественных округлых и овальных полостей с более или менее тонкими стенками, которые располагаются своей длинной осью по ходу соответствующих бронхов. В части случаев их контуры нечеткие, что обусловлено склеротическими изменениями. Иногда кистовидные бронхоэктазы сочетаются с воздушными бронхиальными кистами. Томографическая картина у них неотличима. Ценным методом, делающим возможным их распознавание, является бронхография. В отличие от воздушных бронхиальных кист, кистовидные и мешотчатые бронхоэктазы хорошо контрастируются.
При бронхоэктатической болезни важно определить истинный объем поражения, особенно при намечающейся операции. При этом бронхография обязательно должна быть двусторонней. У взрослых пациентов сделать это лучше последовательно, а у детей — одновременно, под общим обезболиванием.
Мешотчатые бронхоэктазы на бронхограммах видны в виде слепо заканчивающихся, резко расширенных бронхов IV—VI порядков, сближенных между собой и лишенных боковых ветвей (рис. 1).
 |
| Рисунок 1. Бронхограмма. Мешотчатые бронхоэктазы нижней зоны правого легкого |
Часто встречаются смешанные бронхоэктазы, когда обнаруживаются цилиндрические и мешотчатые деформации. Расположенные в верхних долях кистовидные бронхоэктазы нередко имеют туберкулезный генез и возникают в результате посттуберкулезного сужения бронха.
Бронхография, особенно в сочетании с кинематографией, позволяет выявить функциональные изменения бронхов. Нередко при этом наблюдаются парадоксальные картины: при небольших цилиндрических бронхоэктазах в части случаев видна потеря дренажной функции бронхов и, наоборот, мешотчатые полости хорошо опорожняются (Л. С. Розенштраух и соавт., 1987). Кроме того, отмечаются ригидность бронхиальных стенок, изменение углов деления и другие функциональные признаки, встречающиеся и при хроническом деформирующем бронхите, но резче выраженные.
Во время бронхоскопического исследования бронхоэктазы не видны. Бронхоскопия позволяет оценить протяженность бронхита, степень интенсивности воспаления слизистой оболочки бронхов в зависимости от стадии обострения или ремиссии бронхоэктатической болезни.
Во время бронхоскопии можно заподозрить наличие бронхоэктазов на основании признака Суля, который указывает на дистальное расширение бронхов: появление опалесцирующих пузырьков воздуха в окружности заполненных гноем устьев (рис. 2).
Для бронхоэктатической болезни в стадии ремиссии характерен частично диффузный (верхнедолевой бронх и его более мелкие ветви интактны) или строго ограниченный одно- или двусторонний бронхит I степени интенсивности воспаления (слизистая оболочка бронхов умеренно гиперемирована, отечна, секрет слизистый, жидкий или вязкий, в большом количестве).
Бронхоэктатическая болезнь в стадии обострения проявляется частично диффузным или строго ограниченным одно- или двусторонним бронхитом III степени интенсивности воспаления (слизистая оболочка бронхов ярко гиперемирована, отечна, устья сегментарных бронхов сужены до точечных, секрет гнойный, вязкий или жидкий, в очень большом количестве).
 |
| Рисунок 2. Эндофото. Признак Суля |
Наличие бронхоэктазов следует заподозрить на основании анамнестических сведений (кашель с выделением мокроты с детства, частые пневмонии) и выявления стойко сохраняющихся влажных хрипов в период ремиссии болезни. Однако аналогичные симптомы могут быть вызваны распространенным гнойным бронхитом или хронической пневмонией. Дифференциальная диагностика кистозных бронхоэктазов (кистозная гипоплазия) с приобретенными (мешотчатыми) бронхоэктазами, развивающимися обычно в детском возрасте, затруднительна. Обычно выделяют 3 основные группы признаков (клинико-анамнестические, рентгенологические и патоморфологические), по которым можно дифференцировать кистозную гипоплазию от сходных с нею приобретенных бронхоэктазов (Ю. Н. Левашов и соавт., 1975). О наличии ателектатических бронхоэктазов можно думать при сужении межреберных промежутков, понижении прозрачности пораженной части легкого, изменении уровня стояния диафрагмы, смещения средостения, изменения топографии междолевых щелей (Д. Л. Бронштейн, 1975). Бесспорные доказательства существования бронхоэктазов представляет, однако, лишь бронхография. При возникновении кровохарканья необходимо исключить прежде всего туберкулезный процесс, абсцесс легкого и рак бронха.
При ограниченных в пределах отдельных сегментов или даже долей бронхоэктазах без выраженного хронического обструктивного бронхита показано хирургическое лечение. Резекция легкого позволяет устранить очаг хронической инфекции, что, в свою очередь, способствует стиханию или полному разрешению хронического бронхита. Значительное улучшение состояния или выздоровление констатируют после резекции легкого у 97% больных (I. Deslauriers и соавт., 1985). Оперативное вмешательство противопоказано при хроническом обструктивном бронхите с эмфиземой легких, выраженной дыхательной и сердечной недостаточностью. Рецидивы бронхоэктазов возникают, по данным S. A. Adebonojo, O. Osinowo (1979), у 20% оперированных.
Достаточно интенсивное и своевременно начатое (особенно у детей) консервативное лечение позволяет добиться длительной ремиссии.
Методы санации бронхиального дерева принято делить на пассивные (постуральный дренаж с применением отхаркивающих средств) и активные (санационная бронхоскопия).
Обязательным считают позиционный дренаж в строгом соответствии с локализацией бронхоэктазов. При базальных бронхоэктазах секрет из бронхов удаляют путем перевешивания туловища через край кровати или значительного поднятия нижнего конца кровати. При локализации бронхоэктазов в IV и V сегментах — лежа на спине с опущенным головным концом кровати и с подложенной под больной бок подушкой.
Постуральный дренаж больным бронхоэктатической болезнью обязательно проводят по крайней мере 2 раза в день (утром после сна и вечером перед сном). При обострении болезни дренаж следует использовать многократно. Выделение мокроты значительно возрастает при сочетании перкуссии грудной клетки с постуральным дренажом. Эффект постурального дренажа может быть усилен назначением отхаркивающих средств и муколитических препаратов.
Решающее значение, однако, имеют активные методы санации бронхиального дерева. Наиболее эффективны санационные бронхоскопии.
Важное место занимает антибактериальная терапия (обязательно после бактериологического исследования с идентификацией возбудителя). Для лечения этой группы больных используют обычно полусинтетические препараты группы пенициллина, тетрациклины и цефалоспорины. Существенное значение при этом имеет путь введения антибиотика, антибактериальных средств. Принимаемые внутрь и даже вводимые парентерально препараты могут оказаться весьма эффективными при лечении перифокальной пневмонии, менее эффективными — при бронхите и вовсе неэффективными — при лечении бронхоэктазов. При бронхоэктатической болезни даже внутрибронхиальное введение антибиотика через бронхоскоп неэффективно, так как пациент откашливает его вместе с содержимым бронхиального дерева в первые же минуты после окончания бронхоскопии. В связи с этим заслуживает внимания методика интрабронхиального лимфотропного введения антибактериальных препаратов.
При двустороннем поражении на одну санацию расходуется 80—120 мл санирующего раствора, при одностороннем процессе — 60—80 мл санирующей смеси. Готовят 0,1-0,2% раствор диоксидина на 2% растворе гидрокарбоната натрия или 0,1% раствор фурагина калиевой соли на изотоническом растворе хлорида натрия. Так как у пациентов бронхоэктатической болезнью мокрота обычно очень вязкая, в санирующий раствор добавляют муколитики.
В числе первых лекарственных препаратов, влияющих на реологические свойства бронхиального секрета, применяли ферментные препараты — трипсин, химотрипсин, рибонуклеазу. В настоящее время использование протеолитических ферментов, особенно в лечении больных с хронической бронхиальной обструкцией, представляется нецелесообразным вследствие возможного развития бронхоспазма вплоть до астматического статуса, увеличения склонности к кровохарканью, аллергическим реакциям и усилению деструкции межальвеолярных перегородок при дефиците α-1-антитрипсина.
В настоящее время при заболеваниях органов дыхания, сопровождающихся образованием очень вязкой, трудно отделяемой мокроты, применяются лекарственные средства, известные как муколитики или бронхосекретолитические препараты.
Одним из наиболее распространенных препаратов этой группы является N-ацетилцистеин (флуимуцил) (Zambon Group, Италия). Свободные сульфгидрильные группы ацетилцистеина разрывают дисульфидные связи кислых мукополисахаридов мокроты. При этом происходит деполимеризация макромолекул и мокрота становится менее вязкой и адгезивной. Ацетилцистеин оказывает стимулирующее действие на мукозные клетки, секрет которых способен лизировать фибрин и кровяные сгустки.
Ацетилцистеин увеличивает синтез глутатиона, принимающего участие в процессах детоксикации. Известно, что препарат обладает определенными защитными свойствами, направленными против свободных радикалов, реактивных кислородных метаболитов, ответственных за развитие острого и хронического воспаления в легочной ткани и воздухоносных путях.
При лечебной бронхоскопии применяют 3–6 мл 5–10% раствора флуимуцила, который вводят в бронхиальное дерево в конце санации. Санационные бронхоскопии выполняют через день, 8–10 санаций на курс лечения. Желательно в год проводить 2-3 курса лечебных бронхоскопий, но уже более коротких.
Прогноз заболевания зависит от выраженности и распространенности бронхоэктазов, тяжести течения болезни и ее осложнений. Прогноз резко ухудшается при развитии у больных дыхательной недостаточности, легочной артериальной гипертензии, легочных кровотечений и особенно амилоидоза печени или почек.
Н. Е. Чернеховская, доктор медицинских наук, профессор
РМАПО, Москва