бпв что это в медицине
Варикозное расширение вен нижних конечностей без язвы или воспаления (I83.9)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
На сегодняшний день общепринятыми и совершенно равнозначными являются два термина: варикозная болезнь нижних конечностей (ВБНК) и варикозная болезнь вен нижних конечностей (ВБВНК).
Варикозная болезнь вен нижних конечностей – полиэтиологическое заболевание, в генезе которого имеют значение наследственность, ожирение, нарушения гормонального статуса, особенности образа жизни, а также беременность. Заболевание проявляется варикозной трансформацией подкожных вен с развитием синдрома хронической венозной недостаточности (ХВН).
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация варикозной болезни вен нижних конечностей (Совещание экспертов, Москва, 2000).
Формы варикозной болезни:
Этиология и патогенез
Патогенез
Эпидемиология
Варикозная болезнь преимущественно распространена в странах, прилегающих к Средиземному морю, в Западной Европе, Северной Америке. Заболеваемость варикозным расширением вен в Англии находится в пределах 10–17 %, у женщин Центральной Европы – 32 %, в странах Средиземного моря – 18 %.
В США варикозное расширение подкожных вен среди мужчин разного возраста встречается до 30 лет – в 19 %, 40 лет – в 23 % и 50 лет – в 42 % случаев, а среди женщин – соответственно в 44, 54 и 64,2 % случаев. В Европе соотношение заболеваемости варикозной болезнью женщин и мужчин равно 2: 1.
Факторы и группы риска
— Ожирение является доказанным фактором риска варикозной болезни среди женщин репродуктивного и менопаузального возраста. Увеличение индекса массы тела выше 27 кг/м2 повышает риск развития заболевания на 33 %. У мужчин статистически достоверного влияния ожирения на частоту возникновения варикозной болезни не выявлено.
— Образ жизни имеет существенное значение в развитии и течении заболевания. В частности, неблагоприятное влияние оказывают длительные статические нагрузки, связанные с подъемом тяжестей или неподвижным пребыванием в положении стоя (гидростатический фактор) и сидя (отсутствие работы мышечно-венозной помпы).
На течение варикозной болезни неблагоприятное влияние оказывают тесное белье, сдавливающее венозные магистрали на уровне паховых складок, и различные корсеты, повышающие внутрибрюшное давление.
— Особенности питания. Высокая степень переработки пищевых продуктов и снижение в рационе сырых овощей и фруктов обусловливают постоянный дефицит растительных волокон, необходимых для ремоделирования венозной стенки, а также хронические запоры, приводящие к длительному повышению внутрибрюшного давления.
— дисгормональные нарушения могут способствовать развитию варикозной болезни. Их роль в последние годы прогрессивно возрастает, что связано с широким использованием средств гормональной контрацепции, заместительной гормональной терапии в период пре- и постменопаузе с целью лечения ранних проявлений климактерического синдрома, а также профилактики поздних обменных нарушений. Доказано, что эстрогены, прогестерон и их аналоги снижают тонус венозной стенки за счет постепенного разрушения коллагеновых и эластических волокон. Кроме того, варикозные вены чаще наблюдаются у женщин с поздно установившимся менструальным циклом.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Диагностика
Окклюзионная плетизмография позволяет определять тоноэластические свойства венозной стенки на основании изменений эвакуаторного объема крови и времени его эвакуации или возвратного кровенаполнения (в зависимости от методики исследования).
Прямая флеботонометрия с измерением венозного давления в одной из вен тыла стопы в статическом положении и во время физической нагрузки долгое время считалась “золотым стандартом” в оценке функции мышечно-венозной помпы голени. Инвазивный характер исследования, а также появление способов непрямой оценки функциональных параметров привели к практически полному вытеснению флеботонометрии из клинической практики.
Дифференциальный диагноз
Дифференциальную диагностику следует проводить со следующими заболеванями:
1) Посттромбофлебический синдром
2) Вторичный варикоз
4) Рожистое воспаление
Осложнения
Лечение
Основными задачами современного лечения варикозной болезни вен нижних конечностей являются нормализация венозного оттока, устранение косметического дефекта и профилактика рецидива.
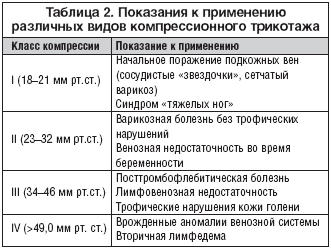
Для нормализации оттока крови применяется возвышенное положение больной конечности и ношение компрессионных повязок при хождении пациента (бинты длинной, средней, короткой растяжимости или медицинский трикотаж 1-4 компрессионного класса в зависимости от стадии заболевания.). Грамотное патогенетически направленное лечение позволяет в течение довольно короткого времени (3-4 недели) добиться компенсации венозного кровотока и ликвидировать клинические проявления осложнений.
1. Фармакотерапия.
Показания к фармакотерапии
1. ХВН 1-6 степени клинической классификации СЕАР.
2. Противопоказания к эластической компрессии.
3. Профилактика в группах риска (флебопатии, «синдром длительных путешествий», ортостатические отеки).
Производные рутина:
Анавенол (комбинация дигидроэргокристина, эскулина и рутинозида)- оказывает противоотечное и венотонизирующее действие. Дигидроэргокристин расширяет артериолы, повышая одновременно тонус вен за счет влияния на гладкую мускулатуру. Рутин и эскулин снижают проницаемость и хрупкость капилляров. Препарат назначают по 2 драже З раза в день в течение 1 нед, а затем переходят на 1 драже З раза в день. При использовании жидкой формы препарат назначают по 20-25 капель 4 раза в день аналогично эскузану. Анавенол целесообразно комбинировать с производными пентоксифиллина.
Пикногенолы:
Эндотелон (очищенный экстракт виноградных косточек со стандартным содержанием процианидоловых олигомеров) оказывает протективное действие на эндотелий сосудов, дает венотонический эффект, блокирует энзимопатическую деградацию коллагена и эластина, увеличивает периферическую капиллярную устойчивость у лиц с повышенной ломкостью сосудов, уменьшает проницаемость капилляров. Назначают по 1 таблетке 2 раза в день.
2. Флебосклерозирующее лечение.
Важнейшим принципом хирургического лечения варикозной болезни вен нижних конечностей является избирательное удаление лишь патологически измененных вен, что возможно с помощью тщательного предоперационного ультразвукового картирования. На первый план выходят минимально инвазивные технологии (с возможностью их амбулаторного использования), обеспечивающие достаточную эффективность лечения при хорошем косметическом результате.
Существуют следующие направления в хирургическом лечении варикозной болезни вен нижних конечностей:
Эндовазальные способы облитерации и выключения из кровообращения варикозных вен in situ, без предварительной ликвидации патологических вено-венозных сбросов «закрытым» способом под ультразвуковым контролем (эндовазальная лазерная коагуляция, радиочастотная коагуляция, катетерная foam-склеротерапия);
«Веносберегающие» хирургические операции, направленные на восстановлении функции клапанного аппарата и профилактику дальнейшей варикозной трансформации (применяют разнообразные манжеты, изготовленные из синтетических материалов, или фасции, их фиксируют вокруг несостоятельного клапана и расширенных сегментов подкожных венозных магистралей); (4) гемодинамические операции (переключение потоков крови и разгрузка варикозных вен).
Что такое варикозная болезнь нижних конечностей?
Варикозная болезнь нижних конечностей – это патология, представляющая собой комплекс симптомов, возникших в результате расширения стенок венозных сосудов.
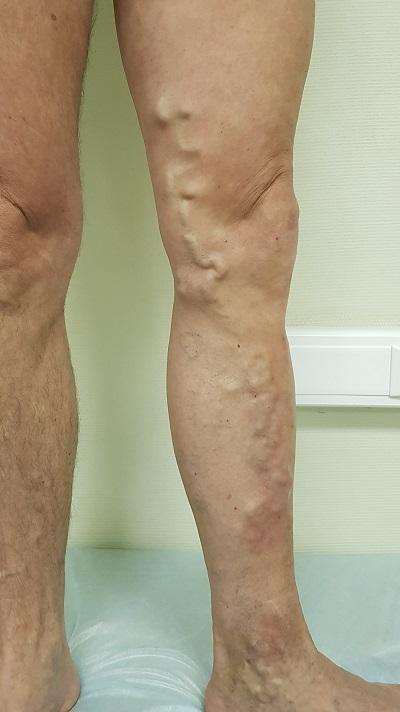
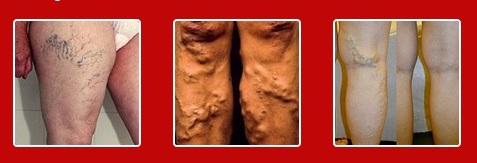
Типичная варикозная болезнь левой нижней конечности
Механизм развития варикозной болезни нижних конечностей
Вы подозреваете, что у вас варикозная болезнь нижних конечностей? Википедия может давать и другие определения болезни, но суть одна. Данное заболевание представляет собой расширенные извилистые кровеносные сосуды, которые возникают, как правило, из-за неправильного оттока крови и образования застоя в венозной системе на ногах. Кроме того, что при таком заболевании ноги теряют прежнюю красоту, это еще может вызвать ряд других неприятных моментов, которые могу помешать чувствовать себя уверенно.
Варикозная болезнь нижних конечностей – причины:
Причины могут быть самыми разнообразными. Главные из них:
Независимо от того какими могут быть причины возникновения варикозной болезни на ногах, нужно постоянно проводить профилактику и обращать внимание на состояние ног.
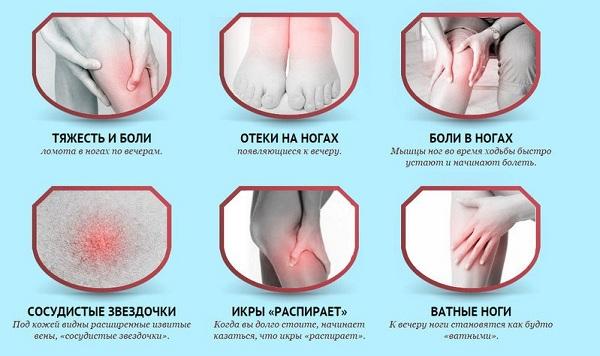
Варикозная болезнь нижних конечностей – симптомы:
Симптомы варикозной болезни
Для того чтобы своевременно начать лечение и вовремя распознать болезнь нужно знать симптомы заболевания.
Основные симптомы варикозной болезни:
Если пустить дело на самотек и не начать лечение, то могут возникнуть осложнения, которые приведут к тяжелым заболеваниям.
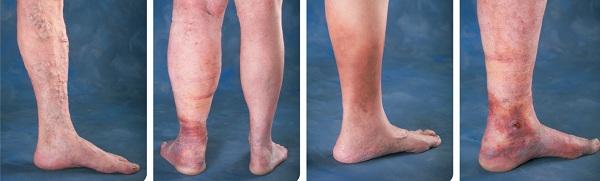
Варикозная болезнь нижних конечностей – осложнения:
От варикозных узлов до трофических расстройств и язв
Если своевременно не обратиться к врачу, варикозная болезнь нижних конечностей будет прогрессировать и вызывать постоянную боль и дискомфорт. Кожа ног будет сухой, иметь неестественный цвет, а оттеки будут чаще возникать. Все это может привести к пигментации, трофической язве, экземе или тромбофлебиту, которые являются опасными для жизни человека.
Варикозная болезнь нижних конечностей – стадии
На сегодняшний день выделяют несколько стадий заболевания:
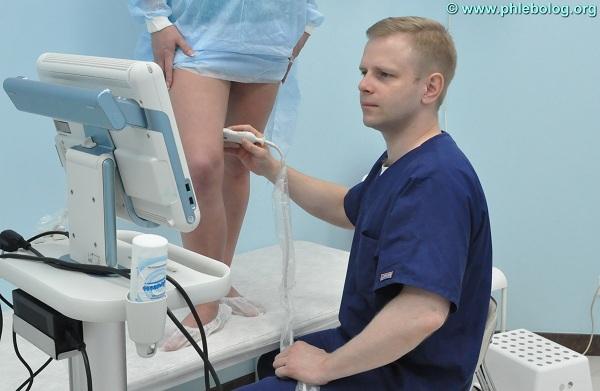
Варикозная болезнь нижних конечностей – диагностика
Диагностика варикозной болезни в нашем центре
Сегодня существует большое количество современных методов диагностики, которые позволяют врачу разобраться в причине возникновения патологии и назначить лечение. Основными диагностическими методами являются:
Диагностику назначаются только после непосредственного осмотра врача, изучения истории заболевания и симптомов, которые проявляются у больного.
Варикозная болезнь нижних конечностей при беременности
Обязательная диагностика варикозной болезни при беременности
Расширяются вены малого таза и ног у беременных очень часто.
Варикозная болезнь нижних конечностей при беременности также является частой причиной у девушек из-за гормонального изменения организма и увеличения матки, что затрудняет кровоток. Также у беременных увеличивается масса тела, которая повышает нагрузку на ноги. После родов выбухание вен значительно уменьшается или вовсе исчезает.
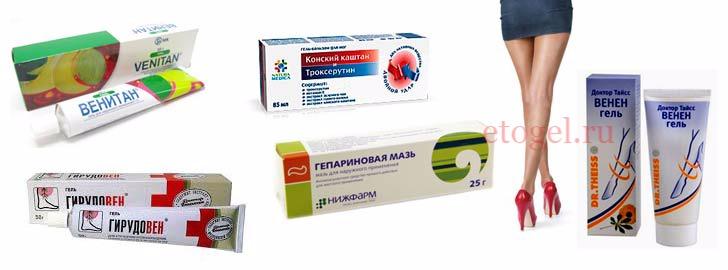
Варикозная болезнь нижних конечностей – лечение в Москве наружно
В наше время в аптеках существует большой выбор специальных мазей.
Варикозная болезнь нижних конечностей – лечение без операции: возможно ли?
Важно запомнить, что никакие мази, гели, таблетки и капсулы не принесут желаемого результата без консультации и обследования грамотного врача флеболога, специалиста по лечению варикозной болезни.
Варикозная болезнь нижних конечностей – как лечить эффективно:
На первой стадии заболевания быстро и легко лечится варикозная болезнь нижних конечностей. Чем лечить ее и вправду ли эффект долгосрочен? Можно убедиться в этом, просмотрев страницы на нашем сайте, где изображена варикозная болезнь нижних конечностей, фото, результаты лечения. Если своевременно не обратиться к врачу и запустить болезнь, то напомнит еще о себе коварная варикозная болезнь нижних конечностей. Лечение (Москва это или нет) может быть долгим и болезненным. Такому человеку придется пройти много медицинских процедур, одним из которых может быть хирургическое классическое вмешательство.
Лечение лазером в нашем центре
Но благодаря современным методам отступит варикозная болезнь нижних конечностей. Лечение лазером или радиочастотой, например, очень эффективно.
Варикозная болезнь нижних конечностей. Лечение, отзывы, результаты
На сегодняшний день ученые разработали большое количество эффективных методов, чтобы ушла варикозная болезнь нижних конечностей. Лечение в Москве, стоимость которого может показаться вам крупной, на самом деле не такое дорогое.
У вас варикозная болезнь нижних конечностей? Лечение лазером, цена которого доступна, поможет. Процедура проводится под местной анестезией и оставляет после себя еле заметные рубцы, и быстро исчезает варикозная болезнь нижних конечностей.
При проведении лазерной процедуры мы используем защитные очки
Лечение лазером в Москве хорошо тем, что обработка лазером (стоимость) доступна, а результат отличный.
Варикозная болезнь нижних конечностей – лечение радиочастотой
Итак, у вас варикозная болезнь нижних конечностей. Лечение РЧА в Москве – одна из современных методик. Неважно, на какой стадии варикозная болезнь нижних конечностей. РЧО в Москве представляет собой процесс «запаивания» вен через термическое воздействие катетера. Так уходит быстро варикозная болезнь нижних конечностей. Лечение РЧА весьма популярно.
Варикозная болезнь нижних конечностей – лечение склеротерапией
Обнаружена варикозная болезнь нижних конечностей, лечение РЧО по каким-то причинам невозможно? Лечение склерозированием при незапущенном варикозном расширении путем ввода специального раствора, который склеивает расширенную вену.
Современная техника склеротерапии в исполнении наших флебологов
В вену вводится микропенный препарат, который в большей степени соприкасается с веной и поэтому лучше и быстрее воздействует, склеивая пораженную вену;
Варикозная болезнь нижних конечностей – лечение, операция.
Происходит удаление поврежденной вены путем небольших надрезов на коже. После операции восстановительный период больше, если бы была варикозная болезнь нижних конечностей, лечение склерозированием проводилось бы при этом.
Варикозная болезнь нижних конечностей. Лечение после операции – как долго проходит процесс реабилитации?
Нет, это от нескольких дней до нескольких недель. Благодаря разным современным методам, можно сделать так, чтобы варикозная болезнь нижних конечностей ушла навсегда. Наши пациенты прошли в клинике лечение варикозной болезни без операции и получили желаемый результат.
Варикозная болезнь нижних конечностей – лечение медикаментозное:
Это венотоники, средства разжижающие кровь, витамины и другие препараты, помогающие на недолгое время «забыть» о понятии «Варикозная болезнь нижних конечностей». Лечение консервативное потребует приобретения специальных компрессионных чулок, гольф, колгот.
Варикозная болезнь нижних конечностей. Лечение в домашних условиях
Народная медицина знает, как коварна варикозная болезнь нижних конечностей. Лечение народными средствами многообразно.
Важно понимать, что опасна варикозная болезнь нижних конечностей, лечение народными методами (цена хоть и не высока) не заменит помощи врача. Не страшитесь – цены вполне реальны. Стоимость травок, конечно, ниже, но на официальном сайте любой клиники вы можете увидеть, что такое варикозная болезнь нижних конечностей, результаты и фото профессионального лечения, несравнимого с домашними припарками.
Варикозная болезнь нижних конечностей – профилактика:
Чтобы не допустить варикозного расширения вен нужно внимательно следить за состояние своих ног и проводить профилактику.
При проявлении варикоза не оттягивайте свой визит к врачу и не занимайтесь самолечением, полагаясь на отзывы подружек и соседей по подъезду.
Современная медицина поможет вам преодолеть заболевание и возможные осложнения, которые может принести варикозная болезнь нижних конечностей. Как вылечить ее – вы теперь знаете.
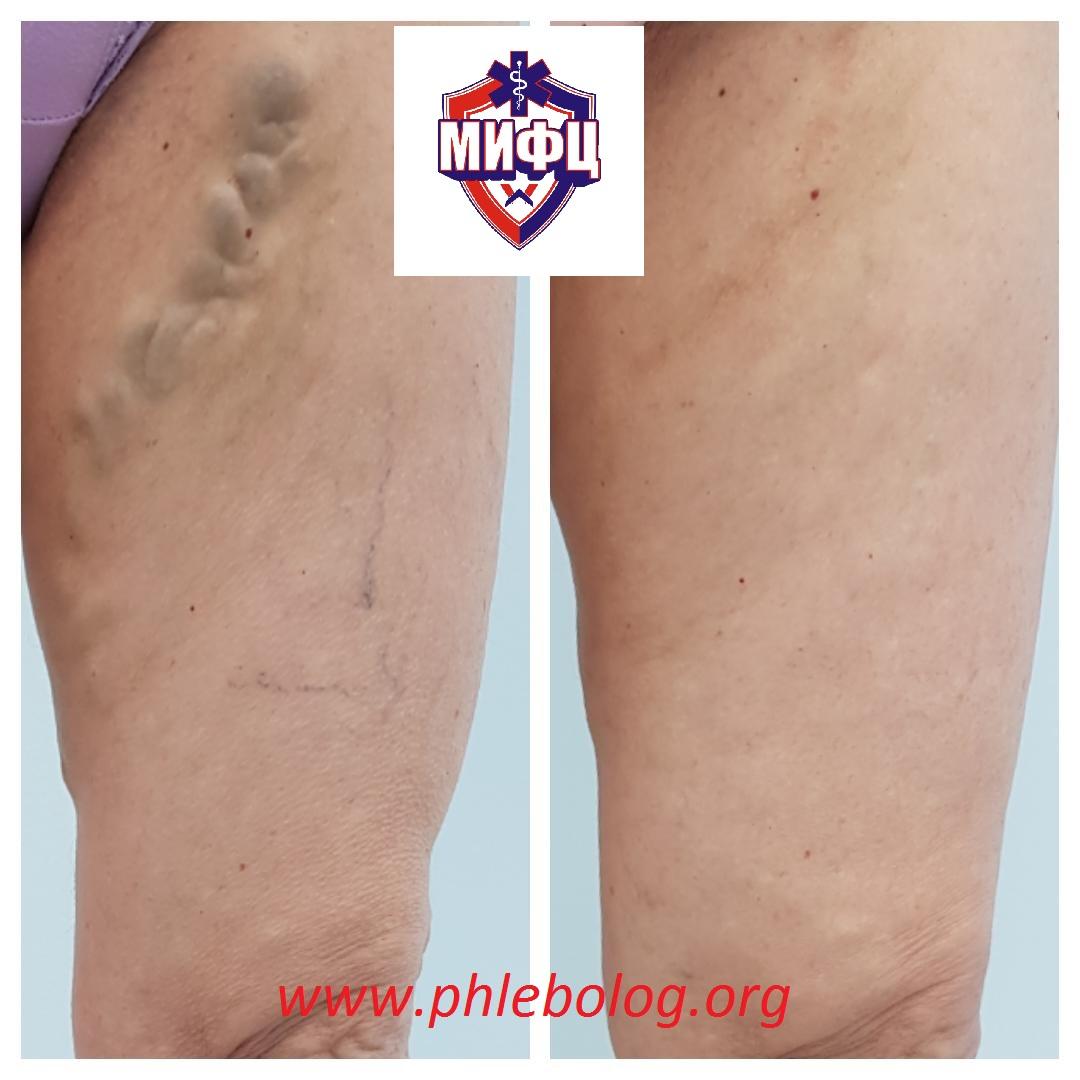
Результаты лечения варикозной болезни нижних конечностей. Фото до и после лечения.
Результат лечения запущенной варикозной болезни у нашей пациентки
Фото до и после лечения варикозной болезни левой нижней конечности
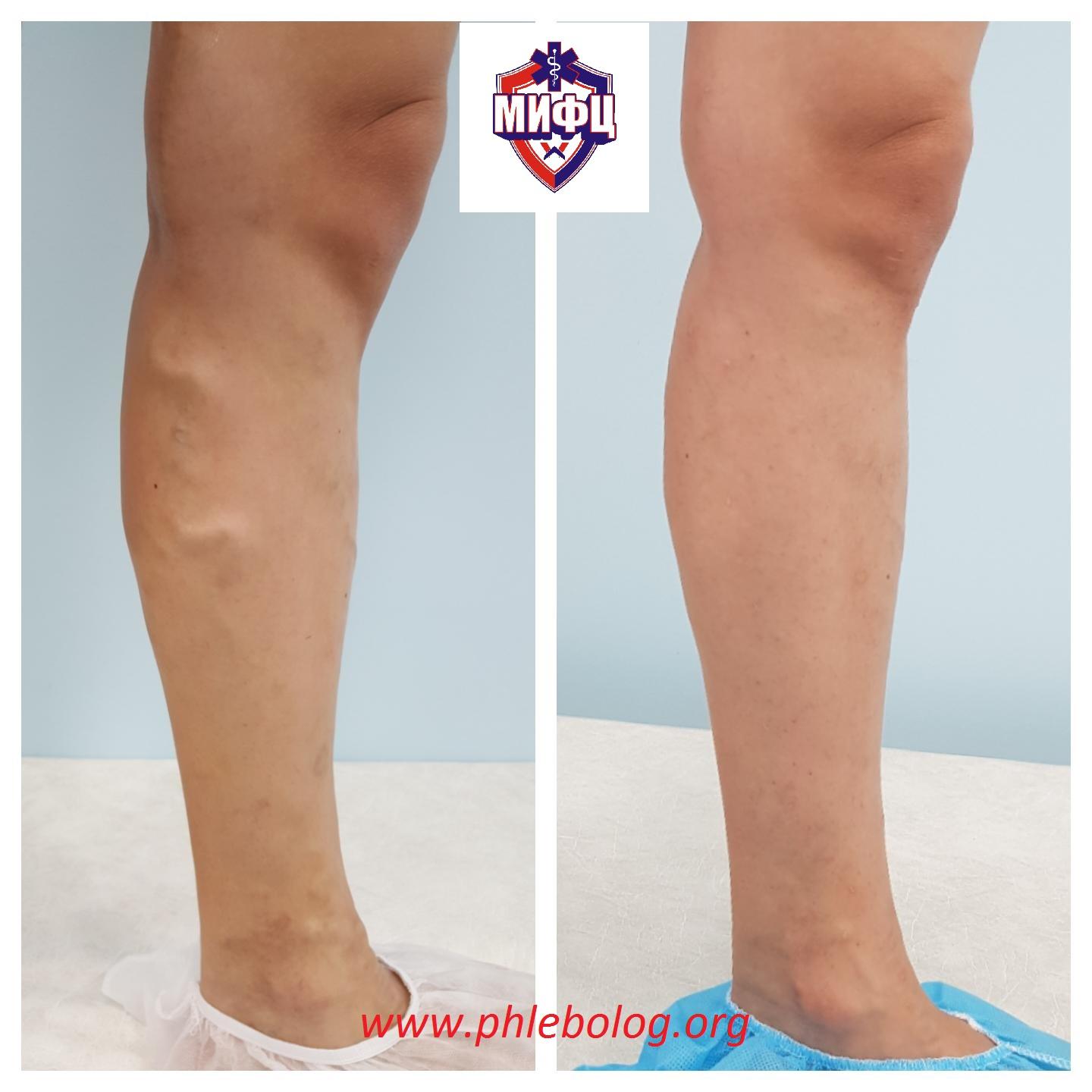
Результат лечения варикозной болезни пациентки в нашем центре «МИФЦ»
Фото до и после лечения варикозной болезни левой нижней конечности
Отзывы пациентов о лечении варикозной болезни нижних конечностей в нашем центре
Отзыв пациентки о лечении варикозной болезни нижних конечностей, осложненной тромбозом
Марина Полянцева, 82 года, Москва, 07.11.2018г.
А первой к Артёму Юрьевичу пришла я – у меня были синие торчащие как черви вены на обоих ногах шириной 1,2 см с многочисленными перфорантами, то есть дренажными ходами от застойных поверхностных вен в глубокие внутренние. Один тромб – и привет! Тромб сразу начинает гулять по организму и может закупорить всё, что захочет! Мне посоветовали удалять вены выдиранием, так как они очень широкие, и лазером такие не делают! Но я для проверки пошла на УЗИ в Институт хирургии им. Петровского. Там женщина, которая делала УЗИ, сказала, что ни в коем случае не надо рвать вены, а надо идти на лазер! Но до этого мне говорили, что хороших специалистов по лазеру мало, и что это дороже! Но женщина на УЗИ сказала, что даст координаты лучшего специалиста в этой области, к которому они сами все ходят! И что дороже встанет лежать в больнице, месяц еле бродить со шрамом в тазу и потом лекарства покупать и долечивать разорванные ноги! А тут полтора часа на обе ноги амбулаторно – и домой! Она и направила меня к Артёму Юрьевичу! Я ей так благодарна, но даже имени её не знаю! Теперь у меня здоровые чистые ноги, я жива и счастлива! Артём Юрьевич не только делает операции всем пациентам, в том числе возрастным, не только легко убирает вены больше 1 см, но и оставляет очень маленькую «культю» (хвостик от убранной вены в месте её впадения в глубокую систему) – по европейским нормам это 2 см, а мне он сделал 0,6 и 0,7! Это очень здорово, так как чем меньше «хвостик», тем меньше в нём всего застаивается.
Марина Полянцева, Москва, 07.11.2018г.
Часто задаваемые вопросы наших пациентов в интернете о варикозной болезни нижних конечностей
Что делать при начальной стадии варикозной болезни нижних конечноситей?
При начальной стадии варикозной болезни делать нужно делать следующее:
Для уточнения некоторых понятий, нужно разобраться, а что такое начальная стадия варикозной болезни нижних конечностей? Широкая, и довольно свободная, трактовка этого термина нередко подразумевает достаточно разнообразные и принципиально различные подходы к лечению и профилактике. Поэтому, опытные специалисты стараются избегать подобных формулировок. Наверное, лучшим решением будет проконсультироваться у доктора, который не ставит подобных диагнозов.
Как понять, у меня есть варикозная болезнь или нет?
Варикозная болезнь имеет ряд, достаточно известных признаков: чтобы точно понять, есть у Вас варикозная болезнь или нет, как ни странно, необходимо проконсультироваться у доктора-флеболога с обязательным ультразвуковым сканированием вен нижних конечностей. Самостоятельно диагностировать болезнь я Вам не рекомендую.
У меня варикозные вены на ногах, как можно их убрать?
Варикозные вены на ногах можно легко убрать при помощи современных методик, обратившись к опытному флебологу. Как правило, даже в запущенных ситуациях, чтобы полностью убрать варикозные вены на ногах требуется не более полутора часов Вашего драгоценного времени.
Что делать при варикозной болезни нижних конечностей?
При варикозной болезни нижних конечностей необходимо лечение этой патологии. Делать диагностику и последующее удаление вен желательно в специализированном центре, что нивелирует возможные риски и осложнения. Берегите себя!
У меня на ногах появляются заметные вены, что делать?
Если Вы отметили, что на Ваших ногах появляются вены, которых ранее не было, это может быть признаком варикозной болезни. Желательно, в ближайшее время проконсультироваться у флеболога и действовать в соответствии с его рекомендациями.
Как предотвратить варикозное расширение вен на ногах?
Полностью предотвратить варикозное расширение вен на ногах при имеющимся уровне развития медицинской науки невозможно. Следующие рекомендации после консультации нашего врача флеболога помогут Вашим венам дольше оставаться здоровыми:
Вышеперечисленных меры уменьшат вероятность появления варикозного расширения вен на ногах.
Выступают вены на кистях рук, как убрать?
Если не эстетично выступают вены на кистях рук, как правило, полностью их убрать можно при помощи компрессионной склеротерапии. Данная процедура проводится в нашем центре по косметический показаниям. Записаться к флебологу в любое удобное для Вас время вы можете по телефону: +7 (495) 641-62-70.
На ногах выступают вены, что делать?
Если на Ваших ногах выступают вены, что ранее было менее заметно или не отмечалось вовсе, нужно пройти куонсультацию флеболога в Москве и сделать ультразвуковое дуплексное сканирование вен нижних конечностей. Лучше это делать в специализированном центре, где занимаются диагностикой и лечением патологии вен.
Как вылечить расширение вен на ногах?
Сегодня существуют инновационные технологии, которые позволяют вылечить варикозное расширение вен на ногах. С помощью современных методик: лазерной облитерации, минифлебэктомии, склеротерапии можно быстро и безболезненно избавиться от варикоза. По времени это занимает, как визит к стоматологу.
Как проверить вены на ногах?
Достоверно проверить вены на ногах можно при помощи ультразвукового сканирования. Следует иметь в виду, что методика является оператор зависимой, и исследование следует делать только у опытного специалиста флеболога. Как и лечить вены, при обнаружении патологии.
Хирургические методы лечения основных форм хронических заболеваний вен нижних конечностей
Хирургическое лечение варикозной болезни
Основным методом лечения варикозной болезни (ВБ) остается хирургическое вмешательство. Целью операции является устранение симптомов заболевания (в том числе и косметического дефекта), предотвращение прогрессирования варикозной трансформации подкожных вен. На сегодняшний день ни один из существующих хирургических методов сам по себе не отвечает всем патогенетическим принципам лечения, в результате становится очевидной необходимость их сочетания. Различные комбинации тех или иных операций в первую очередь зависят от выраженности патологических изменений в венозной системе нижних конечностей.
Показанием к операции служит наличие рефлюкса крови из глубоких вен в поверхностные у больных с классами С2-С6. Комбинированная операция может включать следующие этапы:
Этот объем операции выработан десятилетиями научного и практического поиска.
Кроссэктомия большой подкожной вены. Оптимальным для лигирования БПВ является доступ по паховой складке. Надпаховый доступ имеет некоторые преимущества только у пациентов с рецидивом заболевания из-за оставленной патологической культи БПВ и высоким расположением послеоперационного рубца. БПВ должна быть лигирована строго пристеночно к бедренной вене, все приустьевые притоки, включая верхний (поверхностная надчревная вена) следует обязательно лигировать. Необходимости в ушивании овального окна или подкожной клетчатки после кроссэктомии БПВ нет.
В связи с этим основой вмешательства в бассейне БПВ должен быть короткий стриппинг. Удаление ствола на всем протяжении допустимо только при его достоверно подтвержденной несостоятельности и значительном расширении (более 6 мм в горизонтальном положении).
Выбирая способ сафенэктомии, предпочтение следует отдавать инвагинационным методикам (в том числе PIN-стриппингу) или криофлебэктомии. Хотя детальное изучение этих способов еще идет, их преимущества (меньшая травматичность) в сравнении с классической Бэбкокковской методикой несомненны. Тем не менее, способ Бэбкокка эффективен и может использоваться в клинической практике, при этом желательно применять оливы малого диаметра. Выбирая направление удаления вены, предпочтение следует отдавать тракции сверху вниз, т. е. ретроградно, за исключением криофлебэктомии, методика которой подразумевает антеградное удаление вены.
Кроссэктомия малой подкожной вены. Строение терминального отдела малой подкожной вены очень вариабельно. Как правило, МПВ сливается с подколенной веной на несколько сантиметров выше линии коленного сгиба. В связи с этим доступ для кроссэктомии МПВ необходимо смещать проксимально с учетом локализации сафено-поплитеального соустья (перед операцией следует уточнить локализацию соустья с помощью ультразвукового сканирования).
Удаление ствола малой подкожной вены. Как и в случае с БПВ, вену следует удалять только в тех пределах, в которых определено наличие рефлюкса. В нижней трети голени рефлюкс по МПВ встречается очень редко. Следует также использовать инвагинационные способы. Криофлебэктомия МПВ не имеет преимуществ перед этими методиками.
Комментарий. Вмешательство на малой подкожной вене (кроссэктомия и удаление ствола) следует проводить в положении больного на животе.
Термооблитерация магистральных подкожных вен. Современные эндовазальные методики – лазерная и радиочастотная – позволяют устранить стволовой рефлюкс и поэтому по своему функциональному эффекту могут быть названы альтернативой кроссэктомии и стриппингу. Травматичность термооблитерации значительно ниже, нежели стволовой флебэктомии, а косметический результат – существенно выше. Лазерную и радиочастотную облитерацию проводят без приустьевого лигирования (БПВ и МПВ). Одновременное выполнение кроссэктомии практически нивелирует преимущества термооблитерации, а стоимость затрат на лечение при этом вырастает.
Эндовазальная лазерная и радиочастотная облитерация имеют ограничения по применению, сопровождаются специфичными осложнениями, значительно дороже, требуют обязательного интраоперационного ультразвукового контроля. Воспроизводимость методики невысока, поэтому она должна выполняться только опытными специалистами. Отдаленные результаты применения в широкой клинической практике пока неизвестны. В связи с этим методы термооблитерации требуют дальнейшего изучения и пока не могут полностью заменить традиционные хирургические вмешательства при варикозной болезни.
Удаление варикозно измененных притоков. При элиминации варикозных притоков поверхностных стволов предпочтение следует отдавать их удалению с помощью инструментов для минифлебэктомии через проколы кожи. Все другие хирургические способы более травматичны и приводят к худшим косметически результатам. По согласованию с пациентом возможно оставление некоторых варикозно измененных вен, которые в последующем ликвидируют с помощью склеротерапии.
Диссекция перфорантных вен. Основным дискутабельным вопросом данного подраздела является определение показаний к вмешательству, поскольку роли перфорантов в развитии ХЗВ и их осложнений требует уточнения. Противоречивость многочисленных исследований в этой области связана с отсутствием четких критериев определения несостоятельности перфорантных вен. Ряд авторов вообще ставит под сомнение тот факт, что несостоятельные перфорантные вены могут иметь самостоятельное значение в развитии ХЗВ и являться источником патологического рефлюкса из глубокой венозной системы в поверхностную. Основную роль при варикозной болезни отводят вертикальному сбросу по подкожным венам, а несостоятельность перфорантов связывают с возрастающей на них нагрузкой по дренированию рефлюксной крови из поверхностной венозной системы в глубокую. В результате они увеличиваются в диаметре и имеют двунаправленный ток крови (преимущественно в глубокие вены), что в первую очередь определяется выраженностью вертикального рефлюкса. Необходимо отметить, что двунаправленный ток крови по перфорантам наблюдается и у здоровых людей без признаков ХЗВ. Количество несостоятельных перфорантных вен находится в прямой зависимости от клинического класса по СЕАР. Эти данные отчасти подтверждаются исследованиями, в которых после вмешательств на поверхностной венозной системе и ликвидации рефлюкса значительная часть перфорантов становится состоятельной.
Тем не менее, у больных с трофическими расстройствами от 25, 5% до 40% перфорантов остается несостоятельными и их дальнейшее влияние на течение заболевания не ясно. По всей видимости, при варикозной болезни классов С4-С6 после ликвидации вертикального рефлюкса возможности восстановления нормальной гемодинамики по перфорантным венам ограничены. В результате длительного воздействия на них патологического рефлюкса из подкожных и/или глубоких вен происходят необратимые изменения у определенной части из этих сосудов, и обратный ток крови по ним приобретает уже патологическое значение.
Таким образом, на сегодняшний день можно говорить об обязательном тщательном лигировании несостоятельных перфорантных вен только у больных варикозной болезнью с трофическими расстройствами (классы С4-С6). При клинических классах С2-С3 решение о лигированиии перфорантов хирург должен принимать индивидуально в зависимости от клинической картины и данных инструментального обследования. При этом диссекция должна проводиться только при их достоверно подтвержденной несостоятельности.
Если локализация трофических расстройств исключает возможность прямого чрескожного доступа к несостоятельной перфорантной вене, операцией выбора является эндоскопическая субфасциальная диссекция перфорантных вен (ЭСДПВ). Многочисленные исследования свидетельствуют о ее неоспоримых преимуществах по сравнению с широкой использовавшейся ранее операцией открытой субтотальной субфасциальной перевязкой перфорантов (операция Линтона). Частота раневых осложнений при ЭСДПВ составляет 6-7%, в то время как при открытом вмешательстве достигает 53%. При этом время заживления трофических язв, показатели венозной гемодинамики и частота рецидивов сопоставимы.
Комментарий. Многочисленные исследования указывают, что ЭСДПВ может положительно повлиять на течение ХЗВ, особенно если речь идет о трофических расстройствах. Однако неясно, какие из наблюдаемых эффектов обусловлены диссекцией, а какие одновременно проводимым большинству пациентов хирургическим вмешательством на подкожных венах. Тем не менее, отсутствие отдаленных результатов у пациентов с С4-С6, которым не проводились вмешательства на перфорантных венах, а выполнялась только флебэктомия, пока не позволяет делать окончательные выводы относительно применения тех или иных методов хирургического лечения.
Несмотря на имеющиеся противоречия, большинство исследователей все же считает необходимым сочетать традиционные вмешательства на поверхностных венах с ЭСДПВ у пациентов с трофическими расстройствами и открытыми трофическими язвами на фоне варикозной болезни. Частота рецидивов язв после комбинированной флебэктомии с ЭСДПВ составляет от 4% до 18% (сроки наблюдения 5-9 лет). При этом полное заживление происходит примерно у 90% пациентов в течение первых 10 месяцев.
При использовании других малоинвазивных методик по устранению перфорантных вен, таких, как микропенная склерооблитерация, эндовазальная лазерная облитерация, также были получены хорошие результаты. Тем не менее, вероятность успеха при их применении прямо зависит от квалификации и опыта врача, поэтому пока они не могут быть рекомендованы для широкого применения.
У больных с клиническими классами С2-С3 ЭСДПВ использоваться не должна, поскольку устранение перфорантного рефлюкса можно успешно провести из небольших (до 1 см) разрезов и даже из проколов кожи при помощи инструментов для минифлебэктомии.
Коррекция клапанов глубоких вен. В настоящее время в данном разделе хирургической флебологии имеется больше вопросов, чем ответов. Это связано с имеющимися противоречиями, касающимися таких аспектов как значимость рефлюкса по глубоким венам и его влияние на течение ХВН, определение показаний к коррекции, оценка эффективности лечения. Несостоятельность различных сегментов глубокой венозной системы нижних конечностей приводит к разным гемодинамическим нарушениям, что важно учитывать при выборе способа лечения. Ряд исследований свидетельствует, что рефлюкс по бедренной вене не играет какой-либо существенной роли. В то же время, поражение глубоких вен голени может приводить к непоправимым изменениям в работе мышечно-венозной помпы и тяжелым формам ХВН. Оценить положительные эффекты непосредственно самой коррекции венозного рефлюкса в глубоких венах затруднительно, так как эти вмешательства в большинстве случаев выполняют в сочетании с операциями на поверхностных и перфорантных венах. Изолированное устранение рефлюкса по бедренной вене либо вообще не влияет на показатели венозной гемодинамики, либо приводит к незначительным временным изменениям лишь некоторых параметров. С другой стороны, только ликвидация рефлюкса по БПВ при варикозной болезни в сочетании с несостоятельностью бедренной вены приводит к восстановлению клапанной функции в данном венозном сегменте.
Хирургические методы лечения первичного рефлюкса по глубоким венам можно разделить на две группы. Первая подразумевает проведение флеботомии и включает в себя внутреннюю вальвулопластику, транспозицию, аутотрансплантацию, создание новых клапанов и применение криоконсервированных аллотрансплантатов. Вторая группа не требует флеботомии и включает экстравазальные вмешательства, наружную вальвулопластику (трансмуральную или транскоммиссуральную), ангиоскопически ассистированную экстравазальную вальвулопластику, чрескожную установку корригирующих устройств.
Вопрос о проведении коррекции клапанов глубоких вен следует поднимать только у больных с рецидивирующими или незаживающими трофическими язвами (класс С6), в первую очередь при рецидивирующих трофических язвах и рефлюксе по глубоким венам 3-4 степени (до уровня коленного сустава) по классификации Kistner. При неэффективности консервативного лечения у молодых лиц, не желающих пожизненного назначения компрессионного трикотажа, возможно проведение операции при выраженных отеках и С4b. Решение об операции должно приниматься на основании клинического статуса, но не на данных специальных исследований, поскольку симптомы могут не коррелировать с лабораторными показателями. Операции по коррекции клапанов глубоких вен должны выполняться только в специализированных центрах, имеющих опыт подобных вмешательств.
Хирургическое лечение посттромботической болезни
Результаты хирургического лечения больных ПТБ значительно хуже, нежели пациентов с варикозной болезнью. Так, после ЭСДПВ частота рецидивов трофических язв достигает 60% в течение первых 3 лет. Обоснованность вмешательств на перфорантных венах у данной категории пациентов не получила подтверждения во многих исследованиях.
Пациенты должны быть проинформированы, что хирургическое лечение ПТБ сопряжено с высоким риском неудачных результатов.
Вмешательства на подкожной венозной системе
Подкожные вены при ПТБ у многих пациентов выполняют коллатеральную функцию и их удаление может привести к ухудшению течения заболевания. В связи с этим при ПТБ флебэктомия (а также лазерная или радиочастотная облитерация) не может использоваться в качестве рутинной процедуры. Решение о необходимости и возможности удаления подкожные вен в том или ином объеме должно приниматься на основании тщательного анализа клинических и анамнестических сведений, результатов инструментальных диагностических тестов (ультразвукового, радионуклидного).
Коррекция клапанов глубоких вен.
Посттромботическое поражение клапанного аппарата в большинстве случаев не поддается прямой хирургической коррекции. Несколько десятков вариантов операций по формированию клапанов в глубоких венах при ПТБ не вышли за рамки клинических экспериментов.
Шунтирующие вмешательства.
Во второй половине прошлого века при окклюзиях глубоких вен были предложены два шунтирующих вмешательства, одно из которых преследовало цель отведения крови из подколенной вены в БПВ при окклюзии бедренной (метод Уоррена-Тайра), другое – из бедренной вены в другую (здоровую) конечность при окклюзии подвздошных вен (метод Пальма-Эсперона). Клиническую эффективность продемонстрировал только второй способ. Данный вид операций является не только эффективным, но и на сегодняшний день единственным способом по созданию дополнительного пути оттока венозной крови, который может быть рекомендован к широкому клиническому применению. Аутогенные бедренно-бедренные перекрестные венозные шунты отличаются меньшей тромбогенностью и лучшей проходимостью, чем искусcтвенные. Однако имеющиеся по данному вопросу исследования включают небольшое количество пациентов с неоднозначными сроками клинического и флебографического наблюдения.
Показаниями к бедренно-бедренному шунтированию служит односторонняя окклюзия подвздошных вен. Обязательным условием является отсутствие препятствий венозному оттоку в противоположной конечности. Кроме того, функциональные показания к операции возникают только при неуклонном прогрессировании ХВН (до клинических классов С4-С6), несмотря на адекватное консервативное лечение в течение нескольких (3-5) лет.
Трансплантация и транспозиция вен.
Трансплантация сегментов вен, содержащих клапаны, демонстрирует хорошую эффективность в ближайшие месяцы после операции. Обычно используют поверхностные вены верхней конечности, которые пересаживают в позицию бедренной вены. Ограничение возможностей метода связано с разницей диаметров вен. Вмешательство патофизиологически малообосновано: гемодинамические условия в верхней и нижней конечности существенно различаются, в связи с чем трансплантированные сегменты вен расширяются с развитием рефлюкса. Кроме того, замещение 1-2-3 клапанов при протяженном поражении глубокой венозной системы не может компенсировать нарушения венозного оттока.
Методы транспозиции реканализованных вен «под защиту» клапанов интактных сосудов, из которых наиболее возможной с технической точки зрения может быть транспозиция поверхностной бедренной вены в глубокую вену бедра, не могут быть рекомендованы в широкую клиническую практику в связи с их сложностью и казуистической редкостью оптимальных условий для их выполнения. Небольшое количество наблюдений и отсутствие отдаленных результатов не позволяют делать каких-либо выводов.
Эндовазальные вмешательства при стенозах и окклюзиях глубоких вен
Окклюзия или стеноз глубоких вен является главной причиной возникновения симптомов ХВН примерно у трети пациентов с ПТБ. В структуре трофических язв от 1% до 6% больных имеют данную патологию. В 17% случаев окклюзия сочетается с рефлюксом. Следует отметить, что такая комбинация сопровождается самым высоким уровнем венозной гипертензии и самыми тяжелыми проявлениями ХВН по сравнению с только рефлюксом или окклюзией. Проксимальная окклюзия, особенно подвздошных вен, с большей вероятностью приведет к ХВН, чем поражение дистальных сегментов. В результате илиофеморального тромбоза, только 20-30% подвздошных вен полностью реканализируются, в остальных случаях наблюдается резидуальная окклюзия и образование более или менее выраженных коллатералей. Главной целью вмешательства является снятие ликвидация окклюзии или обеспечение дополнительных путей венозного оттока.
Показания. К сожалению, нет надежных критериев «критического стеноза» в венозной системе. Это является главным препятствием при определении показаний для лечения и интерпретации его результатов. Рентгеноконтрастная флебография служит стандартным методом визуализации венозного русла, позволяя определить участки окклюзии, стеноза и наличие коллатералей. Интраваскулярная ультразвуковая сонография (ИВУС) превосходит флебографию в вопросах оценки морфологических особенностей и протяженности стеноза подвздошной вены. Окклюзия илиокавального сегмента и связанные с ней аномалии могут быть диагностированы при МРТ и спиральной КТ венографии.
Опубликованные исследования по венозному стентированию часто имеют те же недостатки, что и сообщения об открытых хирургических вмешательствах (небольшое число пациентов, отсутствие отдаленных результатов, нет распределения больных на группы в зависимости от этиологии окклюзии, острой или хронической патологии и т. д. ). Методика стентирования вен появилась сравнительно недавно, в связи с этим сроки наблюдения за пациентами ограничены. Поскольку отдаленные результаты процедуры пока неизвестны, для оценки ее эффективности и безопасности необходимо продолжить мониторинг в течение еще нескольких лет.
Хирургическое лечение флебодисплазий
Эффективных методов радикальной коррекции гемодинамики у пациентов с флебодисплазиями не существует. Необходимость в хирургическом лечении возникает при опасности кровотечений из расширенных и истонченных подкожных вен, трофических язвах. В этих ситуациях проводят иссечение конгломератов вен с целью уменьшения локального венозного застоя.
Операции по поводу ХЗВ могут выполнять в отделениях сосудистой или общей хирургии специалисты, прошедшие подготовку по флебологии. Некоторые виды вмешательств (реконструктивные: вальвулопластика, шунтирование, транспозиция, трансплантация) должны проводиться только в специализированных центрах по строгим показаниям.