боль в животе при коронавирусе у взрослого что делать
Правильная помощь при кишечном коронавирусе
Напряженная эпидемиологическая ситуация во всем мире не теряет своей актуальности. Covid-19, является вирусным заболеванием, которое поражает не только дыхательную систему, но и может вызывать осложнения со стороны пищеварительного тракта. Любой вирус склонен к мутациям, которые приводят к появлению новых форм болезни. Кишечный коронавирус не менее опасен для здоровья и жизни, чем легочная форма данного заболевания, поэтому данное состояние не должно оставаться без внимания.
Характеристики состояния
С момента проникновения вируса в организм и до момента появления клинических симптомов кишечного коронавируса проходит от 2 до 5 суток. Данное состояние не протекает в бессимптомной форме. В отличие от респираторной формы, после того как человек переболел кишечной формой коронавируса, в его организме вырабатывается неустойчивый иммунитет. Клиническая картина данного состояния во многом напоминает гастроэнтерит.
У пациентов, имеющих хронические заболевания желудочно-кишечного тракта, клиническая симптоматика кишечного коронавируса выражена в большей степени.
Причины
Диарея при коронавирусной инфекции может быть как первичной, так и вторичной, Первичный вариант заболевания развивается от непосредственного влияния вируса на организм. При передаче вируса фекально-оральным способом, в просвете кишечника патогенный микроорганизм прикрепляется к клеткам эпителия слизистой оболочки органа и провоцирует развитие воспалительного процесса.
Вторичный вариант кишечной формы коронавируса является осложнением, возникающим после комплексного лечения Covid-19. В 90% случаев, комплексная терапия данного инфекционного заболевания включает прием антибиотиков, так как это позволяет предотвратить присоединение вторичной бактериальной инфекции. Антибиотики, в свою очередь, оказывают губительное влияние не только на болезнетворные микроорганизмы, но и на полезную кишечную микрофлору. Человек сталкивается с таким явлением, как дисбактериоз.
Клинические симптомы
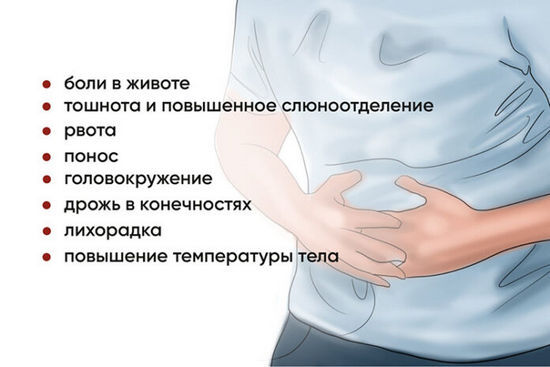
У 50% пациентов с диагностированным Covid-19 первично проявляются кишечные симптомы коронавирусной инфекции. Такие респираторные симптомы заболевания, как одышка, сухой кашель, боль в горле, повышение температуры тела, могут развиться позже. К наиболее вероятным симптомам кишечного коронавируса, можно отнести:
Дополнительно, клиническая картина кишечной формы коронавируса может быть дополнена головной болью, головокружением, лихорадочным состоянием, общей слабостью, повышенной потливостью и мышечной болью.
Продолжительность так называемой острой фазы инфекционного поражения ЖКТ индивидуальна. В среднем, этот период составляет от 4 до 10 дней. По сравнению с респираторной формой коронавируса, кишечная форма заболевания протекает тяжелей, а ее симптомы более выражены.
Расстройства стула при кишечном коронавирусе у человека сохраняются на протяжении 2-5 дней. Рвотные позывы могут сохраняться в течение 2-4 дней.
Опасность кишечного коронавируса
Это состояние опасно не только тем, что развивается воспалительная реакция, но и тем, что при рвоте и диареи организм человека теряет большое количество жидкости, в результате чего может возникнуть обезвоживание (дегидратация). Особой опасности подвергаются люди преклонного возраста, имеющие дополнительные хронические заболевания. Для них такое состояние несет угрозу не только здоровью, но и жизни.
Диагностика
По аналогии с респираторной формой коронавируса, диагностика кишечной формы заболевания проводиться с помощью лабораторного ПЦР исследования. Во внимание берется характер жалоб пациента.
Лечение
Как и при респираторной форме данного заболевания, чаще назначается симптоматическое комплексное лечение. При выраженных клинических проявлениях назначается курсовой прием интерферонов, которые являются одним из главных звеньев иммунитета. Ключевое значение имеет восстановление водно- солевого баланса. С этой целью назначается обильный питьевой режим, а также препараты, содержащие необходимый набор электролитов. Наиболее популярен препарат Регидрон в форме порошка для приготовления раствора. Препарат используется в качестве регидратационной терапии при диареи, независимо от причины ее развития. Доказательной эффективностью при лечении всех форм Covid-19 обладает селен, который помогает усилить общую сопротивляемость организма.
Обязательным пунктом комплексного лечения является диета. Пациентам назначают щадящий режим, который предусматривает полное исключение из рациона жаренной и жирной пищи, алкоголя, приправ и специй, соусов. С заботой о здоровье кишечника, предпочтение отдается слизистым супам, кашам на воде, отварной рыбе, молочным киселям и другим продуктам, способствующим обволакиванию стенок ЖКТ.
При любой степени выраженности проявлений кишечного коронавируса, важно не откладывать визит к врачу. Независимо от того, имеет заболевание первичную или вторичную природу, это патологическое состояние нарушает баланс кишечной и желудочной микрофлоры, что провоцирует или усугубляет диарею. Восстановлению микрофлоры кишечника способствует прием метапребиотика Стимбифид Плюс. В состав Стимбифид плюс входят 3 активных компонента, эффективно восстанавливающих баланс собственной микрофлоры кишечника человека.
Нормальная микрофлора помогает ускорить процесс выздоровления при кишечной форме коронавирусной инфекции, укрепить защитные силы организма и предупредить развитие обезвоживания организма. Эффективность средства доказана как при лечении кишечной формы коронавируса, так и для профилактики заболевания. Метапребиотик одинаково безопасно использовать в любом возрасте. Полный курс приема метапребиотика Стимбифид Плюс поможет снизить до минимума риск развития осложнений респираторной и кишечной форм коронавирусной инфекции.
Боли при коронавирусе
Патологический процесс инфекционной этиологии преимущественно поражает легочные ткани, что может привести к дыхательной недостаточности и образованию дистресс-синдрома респираторного типа. Пациенты жалуются на сухой непродуктивный кашель, лихорадочный синдром, общую слабость. Со временем при развитии заболевания к основным клиническим проявлениям присоединяется ощущение постоянного дискомфорта.
Боли могут затрагивать:
пояснично-крестцовый отдел и грудной отдел позвоночника с иррадиацией в область ребер;
височные и затылочные части головы;
кардиальный и брюшной отдел;
При патологии могут наблюдаться мышечные и суставные боли мигрирующего характера. Они не находятся в одной зоне, а попеременно затрагивают локтевые, плечевые, тазобедренные и голеностопные участки.
Головные боли
Цефалгии при коронавирусном инфицировании бывают разного типа:
давящего или отдаленного.
Проблемные зоны находятся в области затылка, висков, лба, иногда переходят на заднюю часть шеи. Интенсивность, характер и локализация неприятных ощущений помогает специалистам правильно выставлять диагноз. Причины развития головных болей связаны с расположением проблемного участка:
сосудистые – связаны с резким сужением кровеносных сосудов, замедленной циркуляцией крови и недостаточным поступлением кислорода;
мышечные – формируются на фоне воспалительных процессов или перенапряжения;
смешанные – возникают под одновременным влиянием нескольких факторов.
При врожденной предрасположенности к мигреням у отдельных пациентов наблюдаются приступы патологии. В результате инфицированный страдает от односторонней головной боли, параллельно у него наблюдаются различные расстройства: зрительного, слухового, желудочно-кишечного типа.
Коронавирус может стать источником не только цефалгий, но и сопутствующих приступов тошноты, озноба, лихорадки. У больных возникает ощущение недостаточного поступления воздуха, повышенное потоотделение.
Дискомфорт в области живота
Болезненность возникает на фоне сильных нервных потрясений, что не является чем-то особенным в разгар пандемии. При диагностическом обследовании инфицированного патологических процессов в желудочно-кишечном, мочевыделительном отделе, печени не выявляется. Терапия расстройства нейрогенного типа проводится не обезболивающими препаратами, а успокоительными средствами вместе антидепрессантами.
Боли в районе живота возникают в ответ на расстройство пищеварения, которое возникает при коронавирусе у ослабленных пациентов и малышей. Сформировавшаяся пневмония приводит к кислородному голоданию на клеточном уровне, а вырабатываемые патогенами токсинами – к симптоматике интоксикации.
У инфицированных наблюдается:
приступы тошноты со рвотой;
Частые позывы к посещению туалета и болевой синдром могут быть связаны со спазмом мышечных стенок кишечника. Испражнения становятся водянистыми, с примесью слизи и кусочков непереваренной пищи.
Болезненность суставов, мышц, горла
К распространенным источникам дискомфорта в мышечных и суставных тканях относят проникновение токсических веществ, вырабатываемых патогенной микрофлорой. Симптоматика проявляется через 3-7 суток после заражения, в этом периоде вирус активно размножается, выбрасывая в рядом расположенное пространство продукцию своей жизнедеятельности.
При инфицировании организм ослабевает, иммунитет не способен полностью защищать организм о деятельности патогенов. На фоне изменений боль в мышцах и суставах может присутствовать на протяжении нескольких недель.
Болезненные ощущения в области горла относятся к ведущим клиническим признакам инфекционно-воспалительного процесса, проходящего в организме под влиянием коронавируса. Патогенные микроорганизмы проникают в дыхательные пути, активно размножаются на слизистых оболочках бронхов, носоглотки, приводят к местному воспалению.
Параллельно с болью в районе горла у пациента наблюдается:
дискомфорт во время глотания;
непродуктивный сухой кашель, першение;
состояние общей слабости, сонливости;
апатичность, быстрое утомление.
Дискомфортные ощущения не исчезают без устранения основного патологического процесса. С приходом выздоровления у больных исчезает ощущение постороннего тела в горле, проблемы с глотанием.
Боли в груди
Инфицированные часто предъявляют жалобы на дискомфорт в районе легких, хотя в них нет чувствительных нервных окончаний. Болевой синдром указывает на поражение заболеванием рядом расположенных органов, присоединение вторичной инфекции и формирование пневмонии.
К характерным признакам коронавируса относят нестандартное положение заболевшего – он пытается лежать на стороне поврежденного патогенами легкого. Недостаточное поступление кислорода приводит к необоснованному возбуждению, приступам панических атак, кратковременным потерям сознания и его спутанности.
Формированное дыхание специалисты относят к симптоматике одновременного поражения легочных тканей коронавирусной и бактериальной инфекцией. Сложное течение болезни вызывает осложнения, затрагивает сердечный отдел с последующим развитием миокардита. Патологическое состояние наблюдается у 12% пациентов, оно проявляется:
изменением цвета слизистых на синеватый оттенок;
отечностью на нижних конечностях;
болезненными ощущениями в области сердца;
ускоренным сердцебиением с аритмиями;
набуханием венозных сосудов на шее.
Появление любого из вышеуказанных признаков требует незамедлительного визита к врачу и прохождения полного лабораторно-диагностического обследования. Своевременно выставленный диагноз позволит назначить адекватную терапию, избежать перехода болезни в тяжелое течение, предупредить развитие пневмонии. В сложных случаях обязательно проводится госпитализация инфицированного и лечение в реанимационном отделении под постоянным наблюдением медицинского персонала.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Возрастные ограничения 18+
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.
Расстройства ЖКТ при COVID-19 и обострение хронических заболеваний кишечника
Как COVID-19 влияет на работу органов пищеварительной системы? Какие желудочно-кишечные симптомы характерны для коронавирусной инфекции и как долго они могут сохраняться после выздоровления? Может ли новый вирус стать отправной точкой для дебюта заболевания ЖКТ и обязательно ли приводит к обострению хронических заболеваний кишечника? Есть ли разница между желудочно-кишечными расстройствами, вызванными коронавирусом, и гастроинтестинальной симптоматикой, которая появилась на фоне приема лекарственных препаратов?
Специально для сайта Здоровые люди доцент кафедры гастроэнтерологии и нутрициологии БелМАПО, к.м.н. Елена Адаменко ответила на наиболее частые вопросы, связанные с COVID-19 и его влиянием на органы пищеварения.
Какое влияние вирусная инфекция может оказывать на работу органов пищеварения у условно здорового человека без хронических заболеваний?
Прежде всего стоит напомнить, что наряду с респираторным в настоящее время общепризнан и фекально-оральный путь передачи вируса SARS-CoV-2. По данным исследований, при инфицировании вирус обнаруживается в тканях органов системы пищеварения: желудка, печени, пищевода, тонкой и толстой кишки. При этом РНК вируса может сохраняться в кале пациента даже спустя 40 дней после выздоровления, которое подтверждается лабораторными анализами.
Согласно последним данным, каждый пятый пациент, заболевший COVID-19 инфекцией, помимо классических респираторных проявлений, испытывает неприятные симптомы со стороны желудочно-кишечного тракта. Чаще всего речь идет о потере аппетита (жалобы на нее предъявляет каждый третий заболевший). Также характерными желудочными симптомами могут быть тошнота, рвота, боли в животе. Наиболее часто в литературе упоминается диарея, согласно метанализам, диареей страдает 12% заболевших. В некоторых случаях при вирусном инфицировании гастроинтестинальные проявления могут появиться даже раньше респираторных.
Желудочно-кишечные симптомы – не обязательный компонент клинической картины COVID-19, их может и не быть. Самыми частыми и характерными симптомами заражения являются все-таки слабость и одышка.
Важно отметить, что наличие гастроинтестинальной симптоматики никак не влияет на исход заболевания. Научные данные показывают, что смертность пациентов с COVID-19 с желудочно-кишечными проявлениями не отличается от общей смертности в популяции.
А если у человека изначально есть хронические заболевания ЖКТ, могут ли они утяжелять течение коронавирусной инфекции?
Вообще все пациенты с COVID-19 и любой имеющейся серьезной хронической патологией относятся к группе высокого риска неблагоприятного исхода. И есть еще один ключевой критерий – возраст. Чем старше пациент, чем серьезнее заболевание, тем выше риск.
Итальянский национальный институт здравоохранения сообщил, что только в 0,8% случаев смертей от коронавируса пациенты не имели сопутствующих заболеваний. В 50% случаев – одно и более хроническое заболевание, в 48,5% случаев – у пациентов было 3 и более ранее диагностированных заболевания.
По данным итальянских и китайских ученых, артериальная гипертензия, сахарный диабет и ожирение являются одними из наиболее доминирующих сопутствующих заболеваний наряду с сердечно-сосудистыми. Естественно, что различные иммунодефициты, злокачественные новообразования, почечная недостаточность, заболевания печени – это все тоже связано с худшим прогнозом.
Обязательно ли коронавирусная инфекция вызовет обострение хронического заболевания ЖКТ?
Нет. Например, среди наших пациентов с хроническими воспалительными заболеваниями кишечника (ХВЗК), которые находятся на иммуномодулирующей терапии, многие переносят инфекцию бессимптомно.
Есть ли принципиальное различие между желудочно-кишечными симптомами, которые вызваны непосредственно COVID-19, и желудочно-кишечными проявлениями, которые возникли на фоне проводимой терапии?
Если говорить о диарее как наиболее часто упоминаемом желудочно-кишечном симптоме COVID-19, то здесь, конечно, разграничить сложно. Потому что новая коронавирусная инфекция может протекать с диареей, но есть также и лекарственные средства, которые могут провоцировать ее развитие.
Если у пациента диагностирован COVID-19 и среди прочих симптомов отмечается диарея, врачи изначально расценивают ее как инфекционную (вызванную вирусом). Но если в течение 3-4 дней на симптоматической терапии нет улучшений, а наоборот, есть некоторое утяжеление состояния, встает вопрос о возможной бактериальной природе диареи. Назначаются дополнительные исследования для поиска причины. При бактериальной составляющей, естественно, подходы к лечению диареи несколько меняются.
Например, сегодня все чаще говорят о таком заболевании как псевдомембранозный колит, который нередко развивается после приема антибиотиков и сопровождается диареей. Соответственно, необходимо исключить антибиотикоассоциированную диарею (псевдомембранозный колит – самое тяжелое ее проявление).
При тяжелом течении псевдомембранозного колита качество жизни существенно ухудшается и требует назначения специфической терапии. При легком течении антибиотикоассоциированной диареи организм может справиться и сам.
Как долго могут сохраняться желудочные симптомы ковида после того, как человек уже считается выздоровевшим?
Однозначного ответа на этот вопрос нет, многое зависит от индивидуальных особенностей. Сошлюсь на клиническое итальянское исследование. Ученые оценивали стойкие симптомы у 143 пациентов, которые были выписаны из больницы после выздоровления от COVID-19. Эти симптомы оценивались через 60 дней после разрешения ковид-19-инфекции. Оказалось, что на момент оценки только у 18 человек вообще не было никаких симптомов. Жалобы на 1-2 симптома были у 32%, а у 55% было 3 и более симптома.
У 44% пациентов наблюдалось ухудшение качества жизни, наиболее часто они жаловались на утомляемость (53%), одышку (43%), боль в суставах (27%) и боль в груди (21%). Желудочно-кишечные проявления – диарея, потеря аппетита, боли в животе – отмечались в небольшом проценте случаев.
А что можно сказать о влиянии SARS-CoV-2 на печень?
В некоторых случаях пациент может «пожелтеть» – склеры глаз, кожные покровы. Но это происходит при массивных повреждениях печени, когда нарушается выработка билирубина.
Что касается болевых ощущений, то сама по себе печень нервных окончаний не имеет, поэтому не болит. Но если печень остро повреждена или быстро увеличивается в объеме, она растягивает фиброзную оболочку (капсулу) печени, и тогда пациент может испытывать болезненные ощущения в правом подреберье. Схваткообразными болями могут сопровождаться также нарушения в желчевыделительной системе.
Если на фоне коронавирусной инфекции у пациента диагностировано поражение печени, назначается специфическая терапия параллельно с противовирусной.
Отмечу, что Европейская ассоциация по изучению болезней печени определила пациентов с заболеваниями печени, в частности, с циррозом печени, и пациентов после перенесенной трансплантации печени, как группу высокого риска неблагоприятного исхода при инфицировании COVID-19.
Нужно ли в целях профилактики как-то укреплять свою печень и/или помогать ей восстановиться?
Нужно. Следует избегать того, что повреждает печень: в первую очередь алкоголя. Причем, неважно, насколько напиток крепкий: если там есть этиловый спирт, печень будет под ударом. Также нужно быть осторожными с приемом гепатотоксичных лекарств: в частности, тех же нестероидных противовоспалительных средств. Их прием может быть оправдан только в том случае, если польза от их применения будет выше риска поражения органа. И решать это должен, разумеется, врач.
Что касается людей, которые переносят инфекцию бессимптомно?
У них нет явных клинических проявлений, значит, мы можем предположить, что поражение органов незначительно, организм восстановится сам.
Может ли ковид стать отправной точкой для дебюта заболевания?
Любая инфекция, не только COVID-19, может стать пусковым механизмом для развития какого-то хронического заболевания. Даже банальное переохлаждение.
К нам сейчас часто приходят пациенты, которые перенесли COVID-19. И мы у них диагностируем гастроэзофагальную рефлюксную болезнь, или какое-то другое поражение желудочно-кишечного тракта, которые до этого не были диагностированы. Но возникает вопрос: они не были диагностированы потому, что человек не обращался, или это спровоцировал ковид? Вот на эти вопросы сложно ответить наверняка. ЖКТ – такой орган, который и у условно здорового человека периодически дает о себе знать. Например, единицы людей ни разу в жизни не испытывали изжогу. Но много ли тех, кто после того, как испытал изжогу, обращается к врачу для обследования? Как правило, к врачу идут только тогда, когда эти симптомы начинают мешать в повседневной жизни.
У людей с целиакией, болезнью Крона COVID-19 протекает по-особенному?
Нет, по тем же законам. Все зависит по степени тяжести инфекции. Если человек является носителем вируса и нет клинических проявлений COVID-19, значит, лечится основное заболевание (целиакия, болезнь Крона и т. д.).
Но когда отмечаются клинические проявления коронавирусной инфекции, состояние оценивается в совокупности симптомов.
Если преобладают проявления COVID-19, больше усилий прилагается на то, чтобы подавить вирус. Если преобладают проявления хронической болезни, то основные усилия направлены на купирование хронической болезни. Т. е. все зависит от степени тяжести болезней и их проявлений.
Коронавирус и живот: болит и колит живот при ковиде. Есть ли боли в животе при коронавирусе?
Коронавирус может привести к болям в животе, диарее, метеоризму, реже – к тошноте, рвоте. Случается, что симптом дополняется небольшой температурой. Боли локализуются в области желудка, отдают влево, бывают в виде схваток либо присутствуют постоянно.
Синдром может проявиться с первых дней болезни или когда инфекция почти побеждена – на 10-11-е сутки. Чаще он возникает у молодых пациентов и детей, иногда дополняется сыпью на коже разных участков тела. Лечение состоит в поддержании иммунитета, восполнении запасов жидкости в организме, приеме спазмолитиков, средств для коррекции дисбаланса электролитов, использовании ферментов, энтеросорбентов, пробиотиков и пребиотиков, а также соблюдении щадящей диеты.
Коронавирус и живот: может ли быть дискомфорт симптомом у взрослых, бывает ли у детей
Коронавирус нередко затрагивает не только дыхательную систему, но и живот, приводя к таким симптомам, как диарея, спазмы у взрослых и детей. Из первой возрастной группы чаще эти проявления возникают у молодых пациентов. Нарушения в работе органов пищеварения могут быть единственными признаками инфекции или дополняться респираторными. Во втором случае кашель, температура начинают беспокоить позднее.
По наблюдениям медиков, COVID 19 с кишечными проявлениями длится на несколько дней дольше, чем при наличии только респираторных.
Вздутие живота при коронавирусе, боль, понос возникают по нескольким причинам:
Однозначного ответа на вопрос о том, на какой день может болеть живот при коронавирусе, нет. У некоторых пациентов этот симптом является первым, а через пару дней начинают беспокоить признаки простуды. В других случаях он возникает перед выздоровлением, примерно на 11-е сутки, когда респираторные симптомы почти исчезают. Длиться дискомфорт в животе может от 3-4 до 8-9 дней.
Как при коронавирусе болит живот, где, характер боли
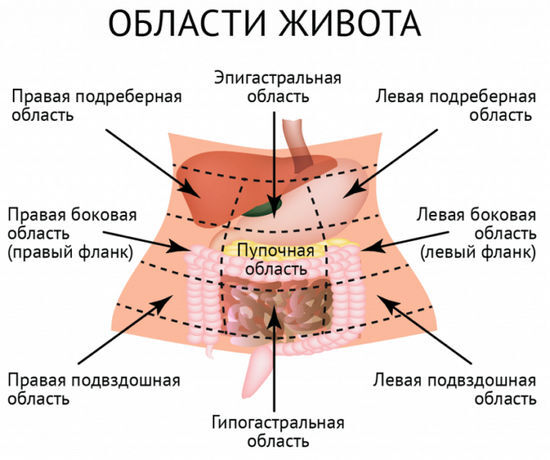
Живот при коронавирусе болит в области диафрагмы, как будто это желудочная колика. Дальше могут проявиться неприятные ощущения ближе к сердцу. То есть боль отдает в левую сторону.
Вероятно также ее появление в области тонкого кишечника. Именно в нем больше всего рецепторов ACE2, которые подвержены влиянию возбудителя. По мере распространения инфекции живот при коронавирусе болит уже и в области толстого кишечника, то есть справа от пупка. Дискомфорт может ощущаться и под ребром.
Когда пациенты описывают характер боли в животе при коронавирусе, жалуются на резкие схватывающие ощущения, не проходящие до конца даже при ослаблении спазма. Они усугубляются повышенным газообразованием и частыми позывами к дефекации. Последние тоже болезненные. Словом, эти симптомы похожи на то, что наблюдается при ротавирусной инфекции.
Боли внизу живота при коронавирусе могут быть связаны с частой дефекацией. Но как о характерном признаке медики и пациенты о нем не говорят. Возможно, причиной дискомфорта в этой области стала другая проблема со здоровьем.
Боль в животе при коронавирусе и дополнительные признаки: тошнит, рвота, понос, температура.
Боль в животе при коронавирусе не бывает единственным признаком, ее могут сопровождать:
Коронавирус и высыпания на руках и животе
Высыпания на руках и животе при коронавирусе фиксировались врачами в разных странах, а испанцы выделили несколько типов сыпи:
Вообще сыпь медики чаще наблюдали у детей и молодых пациентов. Но и у них кожные проявления, даже вместе с болями в области живота, не должны сразу наводить на мысль, что это именно COVID-19. Во всех случаях, когда диагноз подтверждался, у пациентов присутствовали и другие признаки инфекции.
Если болит живот при коронавирусе: как лечить
Когда при коронавирусе болит живот, лечить следует так, чтобы поддержать иммунитет, избавиться от имеющихся симптомов и облегчить общее состояние:
С какими болезнями можно спутать
Диарея и боли в животе вовсе не означают, что это COVID-19, есть и другие заболевания с похожими проявлениями:
По дискомфорту в животе, поносу не стоит самостоятельно ставить диагноз COVID-19. Но все же важно особое внимание уделить гигиене, чтобы на всякий случай обезопасить близких, а также контролировать общее состояние, пить много жидкости. Если от принятых мер самочувствие не улучшается, следует обращаться к врачу.