вздулись мозоли чем лечить
Водяная мозоль
Причины появления водянистых мозолей
Водяная мозоль на пальце ноги, пятке или стопе появляется в результате ношения узкой обуви. Чаще всего травмирующее трение о поверхность кожи создают декоративные перепонки, мыски, задники или жесткие элементы новой обуви.
Возникновению водяной мозоли способствуют:
Механизм образования водяных мозолей
В результате давления или трения о поверхность кожи происходит покраснение, отечность и отслаивание эпидермиса. Образовавшаяся полость (пузырь) быстро заполняется межклеточной жидкостью. Возникновение водянки является физиологическим процессом защиты организма от проникновения стафилококковой или стрептококковой инфекции в травмированные кожные покровы.
При малейшем прикосновении или сдавливании водяная мозоль причиняет значительную боль. Если трение о поверхность кожи продолжается, заполненный пузырь лопается, и на воспаленном участке остается красная мокнущая рана.
Признаки инфицирования водяных мозолей:
Симптомы водяной мозоли
Основные симптомы водяной мозоли на ноге:
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика
Водяные мозоли на ногах диагностируются следующим образом:
Не стоит путать мозоли, например, с воспалительными изменениями в суставах, ущемлении нервов, воспалении заусениц, генетически обусловленного ороговения кожи, бородавками.
Важно при диагностике водяной мозоли определить, есть ли у пациента сопутствующие заболевания. Например, варикозная болезнь, сахарный диабет, венозная недостаточность, неврит и так далее.
Как вылечить водяную мозоль
Что делать, если образовалась водяная мозоль на ноге? Небольшие водянки быстро проходят сами. Для защиты от травмирования 1-2 дня воспаленный участок рекомендуется закрывать бактерицидным пластырем и не носить тесную обувь.
Большие водяные мозоли на ногах причиняют эстетический и физиологический дискомфорт, поэтому требуют лечения. Оптимальным терапевтическим методом является вскрытие или прокалывание. Мозоль рекомендуется прокалывать в первый день появления пузыря.
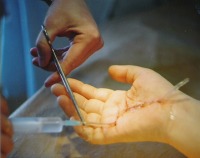
Можно ли прокалывать воспаленную мозоль самостоятельно? Для того чтобы избежать инфицирования раны, все манипуляции следует проводить чистыми руками и стерильной иглой. Если обеспечить стерильность и тщательную обработку поверхностей не представляется возможным, вскрывать водянку лучше в кабинете врача.
Самостоятельный прокол водянистой мозоли на ноге проводят следующим образом:
Бывают случаи, когда спустя несколько дней водяная мозоль снова наполняется межклеточной жидкостью. Тогда прокол следует повторить.
Нагноение водяного пузыря
Если в мозоли было нагноение, необходимо:
Воспалительный процесс и нагноение в водяной мозоли, которые сопровождаются повышением температуры тела и разрастанием области покраснения, локализуют амбулаторно, в хирургическом кабинете. Специалист очистит область раны, при необходимости наложит повязку с дренированием и назначит антибактериальную терапию.
Лечение водяной мозоли народными средствами
Если водяной пузырь лопнул сам
Из-за чрезмерного сдавливания или механического повреждения водяная мозоль может лопнуть. Самопроизвольное вскрытие сопровождается болезненным дискомфортом и жжением. Открытую рану следует продезинфицировать и закрыть бактерицидным пластырем. Если спустя несколько дней вокруг мозоли увеличилась зона покраснения и заметно нагноение, такая симптоматика свидетельствует об инфицировании лопнувшей мозоли и требует незамедлительного обращения к специалисту.
Особого внимания требуют водяные мозоли на подошве. Если кожа на ногах грубая и склонна к образованию натоптышей, водянка может стать болезненной вросшей мозолью.
Опасность
Водяные мозоли могут привести к нарушению иннервации или кровоснабжения в области мозоли. В целом, прогноз выздоровления при такой проблеме – благоприятный.
Профилактика водяных мозолей
Водяные мозоли между пальцами и на пятке чаще образуются на влажной коже.
При сильной потливости рекомендуется:
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Мозольный абсцесс – это ограниченный гнойный процесс в коже или подкожной клетчатке, возникающий вследствие проникновения гноеродной флоры из кожных трещин или содержимого мозоли. Нередко состоит из двух связанных гнойников – поверхностного и глубокого. Обычно образуется на ладонной поверхности кисти. Может распространяться по межфасциальным пространствам с формированием флегмоны. Проявляется дергающими болями, отеком, покраснением, симптомами общей интоксикации. Диагностируется на основании характерной клинической картины. Лечение хирургическое – вскрытие и дренирование абсцесса на фоне антибиотикотерапии.
МКБ-10
Общие сведения
Мозольный абсцесс (подмозольный абсцесс, намин) – распространенная патология, которая в подавляющем большинстве случаев поражает кисти рук, редко стопы. Преимущественно диагностируется у взрослых пациентов трудоспособного возраста. Обычно возникает у людей тяжелого физического труда. Женщины страдают реже мужчин. Патологии наиболее подвержены землекопы, садовники и кочегары. Среди спортсменов заболевание чаще всего выявляется у гребцов. В летний период абсцессы на фоне мозолей нередко диагностируются у дачников.
Причины
Мозольный абсцесс провоцируется стафилококками, реже – стрептококками, протеями и другими микроорганизмами. В ряде случаев в ходе микробиологического исследования выявляется смешанная флора. Специалисты выделяют две основные причины воспаления тканей кисти:
Эндогенными предрасполагающими факторами, увеличивающими вероятность развития мозольного абсцесса, являются пожилой возраст, нарушения иммунитета, недостаток питания, авитаминозы, переохлаждение, локальные нарушения кровообращения. К числу экзогенных факторов риска следует отнести нарушение правил использования инструментов и техники безопасности, недостаточную гигиену, работу в условиях обильного загрязнения.
Патогенез
Микроорганизмы попадают в трещины или мозольную жидкость, откуда проникают в подлежащие ткани. В результате действия стафилококковой гиалуронидазы, некротоксина, лейкоцидина в тканях быстро появляется очаг деструкции, формируется полость, заполненная жидким гнойным содержимым. Вокруг полости образуется пиогенная мембрана, которая состоит из грануляционной ткани, не дает гною проникнуть за пределы полости и продуцирует воспалительный экссудат.
Отличительной особенностью патологии является частое образование абсцессов в виде песочных часов или запонки, то есть, в форме двух сообщающихся полостей – поверхностной и глубокой. Давление в полостях нарастает. Из-за значительной плотности кожи гной не может прорваться наружу, поэтому после разрушения участка пиогенной мембраны проникает вглубь тканей с развитием флегмоны кисти.
Симптомы мозольного абсцесса
Заболевание начинается внезапно. В зоне поражения возникают постепенно нарастающие боли. Болевой синдром усиливается при движениях, опускании руки вниз. Мозольное содержимое становится мутным. На коже вокруг мозоли образуется очаг гиперемии. Поскольку ткани на ладони очень плотные, отек появляется не в области воспаления, а на тыле кисти. Функция пальца нарушается. Температура тела поднимается до субфебрильных цифр.
Через 2-3 дня формируется гнойник. Боль становится дергающей, пульсирующей, лишает ночного сна. Отечность нарастает. Снижается функциональность всей кисти, палец принимает вынужденное положение умеренного сгибания. Движения ограничены, болезненны. До прорыва гноя в окружающие ткани гипертермия незначительная или умеренная, отмечается некоторое ухудшение общего состояния. При исследовании пуговчатым зондом максимальная болезненность определяется в проекции мозоли в основании пальца.
При прорыве гноя вглубь тканей отек еще больше увеличивается, рука приобретает подушкообразный вид. Естественные складки сглаживаются, пальцы раздвигаются в стороны. Боли распространяются по всей кисти. Состояние пациента ухудшается. Температура достигает фебрильных цифр, гипертермия сопровождается слабостью, разбитостью, ознобами.
Осложнения
При распространении инфекции по лимфатическим путям возникает лимфангит, лимфаденит, при поражении подсухожильных и подапоневротических клетчаточных пространств – флегмона предплечья. При генерализации гнойного процесса развивается сепсис, представляющий угрозу для жизни больного.
Диагностика
Обычно пациенты с мозольным абсцессом обращаются к гнойному хирургу амбулаторно. При развитии осложнений диагностика осуществляется после экстренной госпитализации в стационар. Постановка диагноза не представляет затруднений и не требует проведения инструментальных исследований. План обследования включает:
Дифференциальная диагностика абсцесса проводится с другими гнойными процессами в области кисти. Важной частью обследования является исключение осложнений и точное определение распространенности процесса для выбора оптимальной тактики лечения.
Лечение мозольного абсцесса
При выявлении признаков сформировавшегося гнойника показано немедленное вскрытие, которое в зависимости от состояния больного может производиться в поликлинике или в условиях хирургического отделения. Возможны следующие вмешательства:
Руку фиксируют с помощью косыночной повязки. Рекомендуют сохранять возвышенное положение конечности. Назначают антибактериальные препараты. Вначале проводят перевязки с гипертоническим раствором, после очищения раны накладывают мазевые повязки. Продолжительность периода нетрудоспособности при неосложненном мозольном абсцессе составляет 3-4 дня, при осложненном – до нескольких недель.
Прогноз и профилактика
При отсутствии осложнений прогноз мозольного абсцесса благоприятный, функция конечности полностью восстанавливается. При образовании затеков и возникновении флегмоны в исходе может наблюдаться ограничение движений. Профилактика включает соблюдение техники безопасности и правил работы с инструментами, применение защитных рукавиц, своевременную обработку мозолей.
Вскрытие мозоли
1. Общие сведения
Мозоли – широко распространенное явление, которое в абсолютном большинстве случаев не попадает в поле зрения поликлинических или, тем более, стационарных хирургов. Исключение составляют редкие случаи осложнений, требующие хирургического вмешательства и последующего интенсивного лечения.
Такое развитие событий обусловлено преимущественно тем, что «обычные» мозоли вскрываются в домашних условиях без соблюдения элементарных правил асептики и принципов первичной медицинской самопомощи. Поэтому не лишним будет вспомнить, что представляет собой кожная мозоль и какие меры необходимо предпринять для ее устранения и профилактики.
Подчеркнем, что в данном случае речь идет лишь о кожных мозолях; мозоли костные – патология иного рода, которая должна рассматриваться отдельно.
2. Причины
Непосредственная причина образования мозолей на коже – локальное механическое воздействие, стереотипное по характеру (повторяющееся трение, вибрирующее давление и т.п.). Если на данном участке сочетание интенсивности и продолжительности такого воздействия превышает некий порог прочности, устойчивости, плотности кожи, – клеточные слои повреждаются, регенеративные механизмы не успевают восстанавливать ткань, и в ней начинаются те или иные патологические изменения, которые, опять же, зависят от силы, длительности и векторов механического раздражения.
При сильном трении, непривычном для какой-либо зоны, мозоль может образоваться и спонтанно вскрыться за считанные минуты; напротив, при мягком, почти незаметном, но постоянном давлении и растирании могут пройти годы, пока кожа не уплотнится и огрубеет адекватно воздействию. Вообще, адаптивные возможности кожной ткани весьма велики: она может приспособиться (ороговев, как говорится, до каменной твердости) даже к веслам, лопате или тяжелому лесорубному топору.
Наиболее типичное происхождение мозолей – работа с ручными приспособлениями и инвентарем, игра на музыкальных инструментах (особенно струнных), регулярные тренировки на спортивных снарядах. Обширную и разнообразную группу образуют также мозоли, связанные с обувью: неправильно подобранная, тесная или слишком свободная, не соответствующая индивидуальным ортопедическим особенностям (плоскостопие, высокий подъем, суставные воспаления и мн.др.), грубая и просто некачественно скроенная и сшитая обувь может стать причиной серьезных проблем.
3. Симптомы и диагностика
Выделяют несколько типов мозолей, которые существенно отличаются как этиологически, так и клинически. Скажем, стержневая мозоль обычно образуется в ответ на внедрение мелкого инородного тела (заноза, попавшая под кожу стружка, частичка камня и т.п.) и представляет собой уходящее вглубь уплотнение, видимое снаружи как шляпка с центральным кратером. Разновидностью мозолей являются также натоптыши – ороговевшие участки на подошвах ступней, иногда достаточно большой площади, без четкой границы с кожей нормальной эластичности и влажности.
Наиболее очевидна и существенна разница между двумя основными категориями мозолей: мягкими и сухими.
Мягкие (водяные) мозоли на этапе формирования представляют собой локально-раздраженный, покрасневший, мокнущий, болезненный участок кожи, который быстро трансформируется в заполненный серозной жидкостью пузырек или мешочек («водянка»); если на этом этапе воздействие не прекращается, мягкая мозоль неизбежно прорывается с образованием открытой ранки. Проникновение патогенных микроорганизмов запускает инфекционно-воспалительный процесс, классическими признаками которого является отечность, гиперемия, четко локализованная боль, местное повышение температуры. К наиболее серьезным из упомянутых выше осложнений относятся гнойные абсцессы, флегмона, остеомиелит.
Мозоль сухая (твердая), выглядит как локальное округлое ороговение, обычно изжелта-серое, радиусом от нескольких миллиметров до нескольких сантиметров, четко отграниченное от окружающей кожи и возвышающееся (иногда значительно) над ее уровнем. Какие-либо болевые или дискомфортные ощущения возникают, как правило, лишь при надавливании или боковом смещении такой мозоли.
Наиболее частой зоной образования мозолей являются дистальные, оконечные отделы рук и ног (фаланговые сгибы, подушечки пальцев, межпальцевые промежутки, кожа ладоней и ступней), а также локти и колени. Более специфические мозоли могут возникать и на других участках: например, у профессиональных скрипачей от постоянного контакта с твердым лакированным деревом деки огрубевает кожа на кости нижней челюсти слева.
Как правило, в дополнительной диагностике нет никакой нужды: дерматолог или хирург с первого взгляда отличает мозоль от воспалительной кисты или абсцесса, склеродермических кожных изменений, бородавки, припухлости вследствие воспаления сустава и т.п. Однако в отдельных случаях может понадобиться дифференциально-диагностическое исследование (например, гистологическое или ультразвуковое).
4. Лечение
При вскрытии мягкой мозоли в домашних условиях первоочередной задачей являются меры антисептики: пораженный участок должен быть тщательно вымыт и дезинфицирован, игла стерилизована (лучше воспользоваться стерильной иглой, прилагаемой к любому одноразовому шприцу). После вскрытия и истечения содержимого раневую поверхность также следует обработать дезинфицирующим раствором, осторожно удалить стерилизованным маникюрным инструментом лоскуты омертвевшей кожи (ни в коем случае не отрывать!), наложить антибиотическую мазь и, при необходимости, защитную повязку или бактерицидный пластырь. Существует также широкий спектр средств народной медицины, рассмотрение которых выходит за рамки данной статьи.
Для устранения и профилактики сухих мозолей предлагаются лечебно-гигиенические кремы, гели, мази, жидкости; можно найти также бесчисленные рекомендации по распариванию, применению пемзы, размягчающих компрессов и пр. Однако более важно запомнить следующее.
При первых признаках инфекционно-воспалительного процесса, равно как и при начавшемся быстром изменении размеров, формы, цвета мозоли и/или связанных с ней ощущений, – следует немедленно обратиться к врачу (хирургу или дерматологу). В настоящее время успешно применяется, с учетом индивидуальных нюансов каждого случая, множество методов безопасного удаления и лечения мозолей: радиоволновые, лазерные, криотерапевтические, микрохирургические методики.
Лечение мозоли на стопе
Мозоль на стопе выглядит как небольшое утолщение с измененной структурой. Сухая мозоль выглядит неэстетично, часто имеет ороговевшие края, уплотнение в центральной части. Водяная мозоль наполнена межклеточной жидкостью, часто воспаляется, вздувается и сильно болит, затрудняя ношение обуви. Стержневая является прототипом пяточной шпоры, она твердая и затрудняет движение ногой, вызывает дикую боль при надавливании.
Любая мозоль требует своевременного лечения. Необходимо удалять ее, так как она не только нарушает эстетику ног, доставляет неудобства, нарушает походку, но и может вызывать различные осложнения, связанные с образованием гноя и риска попадания опасных бактерий и инфекций в открытую рану на подушечке пальца или подошве.
Причины образования мозолей на стопе
Сухие и влажные мозоли на подошвах образуются при избыточном давлении или трении. То есть в любом случае имеется какой-то механический фактор, который нарушает целостность кожного покрова и провоцирует клеточные изменения.
Чаще всего мозоль выявляется на пятке, плюсне, подошве, подушечке пальца. Причиной этому могут быть:
Зачастую мозолистые образования на подошвах образуются у людей определенных профессий: бегунов, футболистов, гимнастов, танцоров, строителей, курьеров и др. В зоне риска пациенты с избыточным весом, дефицитом или профицитом витаминов, минералов, некоторых микроэлементов.
Помимо явного трения и давления мозоли образуются и ввиду внутренних причин. Спровоцировать развитие мозолистых образований могут:
Симптомы образования мозолей на стопе
Симптоматика проявляется по-разному и зависит от вида мозоли. Чаще они локализуются на внутренней стороне пальца или подошвы, но бывают случаи, когда они образуются снаружи.
Выделим основные разновидности:
Возможные осложнения
Если сухую, влажную, стержневую мозоль не лечить, ситуация может осложниться инфекционным процессом. В этом случае общая симптоматика усугубляется образованием гнойных масс, кровотечением, наличием открытой раны на подошве. У пациента может повыситься температура тела, развиться озноб и лихорадка.
Сочетанность мозолей с сахарным диабетом у пациента нередко приводит к еще более печальным последствиям – развитию диабетической стопы с последующей угрозой ампутации отдельных пальцев или конечности.
Ахпашев А.А., хирург, травматолог, ортопед, кандидат медицинских наук. Лечение заболеваний суставов в ОН КЛИНИК.
Диагностика мозоли
Диагностируется стержневая, водяная или сухая мозоль на основе визуального осмотра. Врач-подолог осматривает стопу и пальцы, пальпирует измененный участок кожи и устанавливает диагноз. В отдельных случаях может потребоваться лабораторная диагностика – при необходимости специалист произведет соскоб кожи для последующего исследования.
Лечение мозолей на стопе в ОН КЛИНИК
Врачи Центра Подологии ОН КЛИНИК готовы помочь вам избавиться от болезненных мозолей, предложив наиболее эффективный метод лечения. Даже если случай запущенный, специалист смогут облегчить ваше состояние, устранить угрозу воспаления и провести ряд терапевтических мероприятий для нейтрализации болевого синдрома.
Схема лечения во многом зависит от типа мозоли.
Лечение стержневой мозоли
Вылечить ее в домашних условиях невозможно, так как корень залегает глубоко, поражая внутренние структуры. Чтобы удалить стержневую мозоль на стопе или пальце, врач может прибегнуть к проведению лазерного лечения, радиоволновому удалению, медицинскому педикюру, криодеструкции. Хирургическое удаление проводится редко – случаи крайней запущенности встречаются не часто, к тому же вышеуказанные методики более эффективны. После удаления стержневой мозоли врач проводит обработку антибактериальными средствами, накладывает защитную повязку и дает рекомендации по уходу за стопой. При комплексном подходе удается полностью вылечить ее без риска рецидива.
Лечение сухой мозоли на подошве
Вылечить ее можно терапевтическими методиками и правильным уходом. Врачи для удаления мозолистого образования назначают средства на основе молочной или салициловой кислоты, специфические мази и растворы, обеспечивающие устранение ороговевших слоев и размягчение твердой мозоли. Если она большая и болезненная, на первом этапе могут быть рекомендованы антимозольные пластыри. Они пропитаны кератолитическими составами и обеспечивают антибактериальное действие с целью предотвращения попадания инфекции в глубокие слои кожи. Также пациенту желательно проводить на регулярной основе медицинский педикюр в условиях клиники. Делать его можно больным с любым анамнезом, в том числе, с диабетической стопой.
Лечение влажной мозоли
Как правило, она болезненная, даже если не глубокая и не большая. Ввиду высокой вероятности повреждения ее целостности и самопроизвольного вскрытия, прежде чем вывести мозолистое образование, врачи проводят прокол. Для этого используется стерильная игла, и проводится последующая антисептическая обработка. Есть много нюансов: к примеру, прокол нельзя проводить сверху, иглу вводят в боковую поверхность и параллельно коже. Самостоятельно лечить влажную мозоль не следует – можно занести инфекцию или повредить ее дно, ввиду чего избавиться от нее будет сложнее. Если требуется очищение полости ввиду загноения или воспаления, проводится дренаж с последующим наложением защитного пластыря или марлевым тампоном.
Стоимость услуг
| Наименование услуги | Цена |
|---|---|
| Медицинская обработка стержневой мозоли 1 кат. | 500 |
| Медицинская обработка стержневой мозоли 2 кат. | 1000 |
| Медицинская обработка стержневой мозоли 3 кат. | 2000 |
| Нанесение регенерирующего препарата на дефект кожных покровов | 1500 |
| Нанесение регенерирующей мембраны на дефект кожных покровов | 2500 |
Профилактика мозолей
Если пациент находится в зоне риска или у него наблюдаются частые рецидивы, врачи-подологи назначают комплекс профилактических мер. Помогают с выбором правильной обуви и стелек, разрабатывают план проведения гигиенических процедур, предлагают профессиональные серии по уходу за стопами. Если у больного кожа склонна к гиперкератозу, увлажняющие средства следует использовать даже тогда, когда еще нет сухости. Если человек часто потеет, наоборот, предлагаются средства, позволяющие поддерживать сухость пальцев и пяток в течение длительного времени.
Не мучайтесь, не откладывайте визит к врачу-подологу – можно быстро избавиться от мозолей и вновь начать носить любимую обувь, не испытывая болезненных ощущений.
Врачи Центра Подологии знают, как вам помочь – доверяйте свое здоровье профессионалам!
Как лечить мокрую мозоль
Кожная мозоль – наиболее распространенная и, пожалуй, самая безобидная из травм. Вот именно! Из травм. Ведь мозоль – не что иное, как результат продолжительного интенсивного трения или давления какого-либо предмета на кожу. Причем, чтобы получить такую травму, не нужно быть в особой группе риска.
Для появления мозоли достаточно хоть немного пройтись в новой, но не очень удобной обуви или сгрести опавшие листья на дачном участке. Мокрая мозоль (волдырь, наполненный тканевой жидкостью) проходит сама, без особого лечения. Но при этом бывает очень болезненна и может доставлять сильные неудобства в обычной жизни. Есть ли смысл лечить мозоль? А главное, стоит ли прокалывать волдырь, чтобы ускорить процесс заживления?
Почему появляются мозоли
Трение, давление и влажная кожа – три ключевых фактора, которые гарантированно приводят к возникновению мозолей.
На уязвимом участке кожи под воздействием трения и/или давления появляется волдырь, заполненный жидкостью – мозольный пузырь. Жидкость может быть прозрачной или с примесью крови, такое бывает, когда кровеносные сосуды в месте появления мозоли расположены близко к поверхности. Однако мозоли появляются не везде и не всегда. Вероятность возникновения такой травмы увеличивается в разы, если участок кожи, на который оказывается воздействие, влажный.
Целью одного из исследований, результаты которого были опубликованы в официальном журнале Международного общества биофизики и визуализации кожи, был поиск путей профилактики появления мозолей. Экспериментальным образом ученые установили, что повышенная гидратация поверхности кожи (излишняя влажность) увеличивает скорость изменения температуры кожи в ответ на приложение силы (давление, трение) и, следовательно, повышает вероятность образования мокрых мозолей.
В подавляющем большинстве случаев мозоль не требует специфического лечения и в течение 1-2 недель бесследно исчезает сама (при условии, что на травмированный участок кожи не оказывается повторное повреждающее воздействие). Но в некоторых случаях медицинская помощь может все-таки понадобиться, например, когда мозоль обширная, расположена в неудобном месте и сильно мешает в обычной жизни.
Если мозольный пузырь вскрыт, в рану попала инфекция и начался активный воспалительный процесс, медпомощь требуется обязательно.
Мозолью и пОтом
При том, что любой человек может «заработать» мозоль, для спортсменов и людей определенных специальностей эта травма может быть «профессиональной».
Например, у штангистов мокрые мозоли на ладонях со временем превращаются в сухие. У легкоатлетов, футболистов и военнослужащих мозоли чаще всего возникают на ногах – в области пяток, пальцев – и связаны с продолжительным бегом или ходьбой. Ладони – «слабое» место в плане образования мокрых, а затем и сухих мозолей у людей, занятых физически тяжелым трудом.
Но, как ни удивительно, в группе риска также люди, страдающие от недостатка двигательной активности и избегающие физического труда в принципе. Лучше всего этот случай характеризует народная мудрость: «Лентяй за дело – мозоль на тело».
Подавляющее большинство людей не считают мозоль медицинской проблемой именно потому, что знают причину ее появления и то, что она не требует активного лечения. Тем не менее ускорить заживление мозоли и можно, и нужно. Что для этого делать?
Мозоль без боли. Лечим правильно
Не прокалывайте мозольный пузырь
Вот главный ответ на вопрос, который волнует обывателя не меньше, чем гамлетовское «Быть или не быть?» Если пузырек с тканевой жидкостью не поврежден, оставьте его в покое. Жидкость внутри мозольного пузыря является естественной стерильной «повязкой». Если целостность кожи не повреждена, это предотвращает инфицирование раны.
Очистите и защитите травмированный участок кожи
Поврежденную область кожи нужно аккуратно промыть с мылом, просушить и заклеить мозоль гидроколлоидным пластырем. Это специальный пластырь, который защищает рану от внешнего воздействия (снижает трение и давление), а также ускоряет заживление мозоли и предотвращает появление рубца на ее месте. Такие пластыри можно без труда найти в аптеке.
Если пузырь лопнул самостоятельно
Бывает и такое, что под воздействием трения мокрая мозоль лопается самостоятельно. Как правило, в месте раны появляется сильная боль и жжение. Необходимо аккуратно обработать место повреждения: промыть под чистой проточной водой или обработать края раны антисептиком для предотвращения возможного инфицирования. Если это возможно, нужно осторожно закрыть рану лоскутом кожи, затем наложить гидроколлоидную повязку или заклеить рану гидроколлоидным пластырем.
Не игнорируйте проблему
Если вы все сделали правильно, но мозоль все равно становится более болезненной, появились припухлость, покраснение, неприятный запах, вероятно, в рану попала инфекция. В этом случае не стоит ждать, что все пройдет само – обратитесь за квалифицированной медицинской помощью.
Как предотвратить образование мозолей
Хотя мокрые мозоли чаще всего заживают самостоятельно, согласитесь, лучше, чтобы они вовсе не появлялись. К счастью, предотвратить образование мозолей можно.