высокочастотный бета ритм частотой 20 35 что это
Аннотация
Исследовалось влияние длительной когнитивной нагрузки на субъективное состояние (опросник САН) и электрофизиологические показатели (индивидуальный альфа-ритм (ИАР), спектральные характеристики электроэнцефалограммы (ЭЭГ), индекс утомления (ИУ)). Когнитивная, или умственная, нагрузка моделировалась с помощью непрерывного решения испытуемым различных когнитивных заданий, направленных преимущественно на рабочую память и внимание, в течение 2,5 часов. До и после выполнения испытуемым умственной работы проводилась фоновая запись ЭЭГ и заполнение опросника САН. Анализ результатов исследования проводился путем статистического сравнения полученных данных до и после нагрузки.
Результаты исследования показывают, что длительная когнитивная нагрузка значимо отражается на субъективной сфере в снижении самочувствия и активности испытуемого. На электрофизиологическом уровне такая нагрузка приводит к снижению частоты индивидуального альфа ритма, обширному увеличению индекса утомления, а также увеличению средних мощностей тета-, альфа- и бета-ритмов. Таким образом, когнитивная нагрузка отражается в значимых сдвигах динамики мозговой активности, проявляющейся как в достаточно динамичных параметрах, таких как мощности альфа- и бета-ритмов; но также и в более стабильных показателях, как например, индивидуальный альфа-ритм и индекс утомления. По результатам проведенного исследования можно сделать вывод о том, что значительная умственная работа приводит к значимому увеличению мощности медленно-волновой активности мозга и ухудшению субъективного самочувствия. Полученные результаты, с одной стороны, согласуются с литературными данными, а с другой стороны – носят интегративный характер, объединяя данные различных исследований, и таким образом, создают более комплексный взгляд на процесс умственного утомления с точки зрения мозговой динамики.
Принята к публикации: 30.09.2014
Ключевые слова: утомление; когнитивная нагрузка; ЭЭГ; время реакции; индивидуальный альфа ритм; индекс утомления; субъективные показатели
Многочисленные исследования, проведенные в области психофизиологии утомления, показали, что различные показатели ЭЭГ коррелируют с параметрами утомления. К таким показателям можно отнести увеличение мощностей медленных ритмов (тета- и альфа-ритмов), индивидуальный альфа-ритм, индекс утомления. Выявлены общие тенденции в динамике различных параметров (субъективных, поведенческих, электро-физиологических) в условиях длительных когнитивных нагрузок. Особенности сдвигов параметров, как правило, связаны со спецификой выполняемых заданий, их длительностью и вовлеченностью различных мозговых систем. Так, в ряде исследований показано, что утомление вызывает увеличение мощности альфа-ритма в теменных и затылочных областях и тета-ритма в лобных областях (Boksem et al, 2006; Jap, 2009; Cheng, 2011, Trejo et all, 2005, Lal et al, 2007). Буксем установил, что после длительной когнитивной нагрузки мощность тета-ритма значимо повышается во фронтальных медиальных электродах, мощность нижнего альфа-ритма становится выше в теменных областях, а мощность верхнего альфа-ритма растет в затылочных регионах (Boksmen et al, 2005). Трейо выявил, что после трех часов непрерывного решения арифметических задач наблюдается значимое увеличение мощности фронтального тета-ритма и теменного альфа-ритма (Trejo et al, 2005). Лэл и Крейг обнаружили в своем исследовании на примере имитации ситуации вождения у профессиональных водителей и непрофессионалов в двух независимых сериях, что тета-ритм обладает тенденцией к увеличению при длительной когнитивной нагрузке и характеризуется высокой степенью воспроизводимости (Lal et al, 2007). В другом исследовании Лэл и Бекиарис показали на примере имитации ситуации вождения у опытных водителей, что ситуация, требующая усиленного внимания в течение длительного времени, отражается на ЭЭГ увеличением мощности тета-ритма и уменьшением мощности альфа-ритма. При проведении повторного эксперимента была доказана достоверность этих данных (Lal et al, 2007). Ченг с соавторами выявили, что после трех часов непрерывного решения фланкерной задачи (Eriksen flanker task) наблюдается увеличение мощности тета-ритма и уменьшение мощности альфа-ритма (Cheng, 2011). Снижение мощности альфа-ритма после решения арифметических задач некоторые ученые объясняют тем, что подобная когнитивная нагрузка требует включения рабочей памяти, что приводит к подавлению альфа-ритма на ЭЭГ (Klimesh, 1997).
Ряд исследователей отмечают уменьшение бета-ритма во фронтальных областях после длительной когнитивной нагрузки (Jap, 2009; Lal et al, 2007), хотя некоторые ученые, наоборот, отмечают увеличение мощности бета-ритма во время длительного выполнения когнитивных задач. Буксем выявил увеличение бета-ритма после длительной когнитивной нагрузки во фронтальных отведениях (F3, F4). (Boksmen et al, 2005) Климеш предполагает, что увеличение мощности в нижнем бета-диапазоне связано с увеличением усилий, которые необходимо приложить испытуемому для поддержания высокой концентрации внимания во время выполнения заданий (Klimesh, 1999).
Интересным параметром в диагностике сдвигов функционального состояния является так называемый индекс утомления (ИУ), отражающий отношения ритмов ЭЭГ. Было исследовано несколько таких индексов, показывающих отношения различных ритмов. Ченг с соавторами исследовали также эффективность использования различных алгоритмов, отражающих соотношение мощностей ритмов ЭЭГ, для определения состояния утомления. Они использовали 3 индекса: тета/альфа, бета/ альфа, альфа+тета/бета. В ходе эксперимента выяснилось, что лучшие результаты по детекции утомления были получены с помощью индекса альфа+тета/ бета (Cheng, 2011). Джап с соавторами также исследовали различные алгоритмы вычисления индекса утомления: тета+альфа/бета, альфа/бета, альфа+тета/альфа+бета, тета/бета (Jap, 2009). Они, также как и Ченг, показали, что алгоритм тета+альфа/бета имеет наибольшее увеличение после длительной когнитивной нагрузки и является наиболее чувствительным к изменениям функционального состояния по сравнению с остальными. Джап установил, что данный индекс наиболее сильно увеличивается в центральных, теменных и височных областях при закрытых глазах и в теменных и височных областях при открытых глазах. Также он выявил увеличение дельта- и тета-активности во фронтальных, центральных и теменных регионах (Jap, 2009).
Гипотеза исследования
Основной гипотезой нашего исследования является предположение, что длительная когнитивная нагрузка, приводящая к развитию утомления, будет отражаться в значимых изменениях показателей, как субъективных (уменьшение показателей по шкалам методики САН), так и электрофизиологических (увеличение ИАР, ИУ, мощности в медленно-волновом спектре ЭЭГ).
Методика исследования
Испытуемые
В исследовании приняли участие 44 испытуемых мужского пола без каких-либо психических и неврологических заболеваний Все испытуемые были правшами. Средний возраст составил 24 ± 6 лет.
Запись ЭЭГ
Анализ данных
Для статистического анализа данных использовались пакет Statistica 8 (для Windows, V 8.0, StatSoft), а также пакет MatLab (версия R2007b). Для статистического анализа данных использовались ANOVA и Т-тест для зависимых выборок.
Результаты
Субъективные показатели
Результаты динамики субъективных показателей по методике САН показали значимое снижение показателя по шкалам. Самочувствие, Активность и Общему баллу (Т-тест для зависимых выборок). На основе полученных данных можно предположить, что когнитивное утомление ухудшает субъективное самочувствие и активность испытуемого, но, в то же время, не отражается на его настроении. В таблице 1 показаны средние значения каждой шкалы опросника САН для обоих состояний (до и после влияния длительной когнитивной нагрузки).
Электрофизиологические показатели
В таблице 2 представлены результаты ЭЭГ по показателю индивидуального альфа-ритма (ИАР) для 5 мозговых регионов в обоих полушариях (лобном, центральном, височном, теменном и затылочном) для обоих состояний (до и после когнитивной нагрузки).
Статистический анализ данных показал значимое снижение ИАР в правом полушарии. Результаты Т-теста показали значимое снижение частоты ИАР в правом полушарии в теменной, височной и затылочной областях.
Индекс утомления, отражающий отношение суммарной мощности альфа- и тета-ритмов к суммарной мощности бета- ритма (FAT= alpha+theta/beta) (Jap et al, 2009), высчитывался отдельно для всех каналов в условия закрытых и открытых глаз для обоих состояний: до и после длительной когнитивной нагрузки. После проведения данного подсчета индекс утомления был усреднен по 5 мозговым регионам для обоих полушарий.
Таблица 1. Методика САН.
Ср. значения, шкала: 1-7баллов
Таблица 2. Частота индивидуального альфа-ритма до и после утомления.
(*значимые изменения (p<0.05);
** значимые изменения (p<0.01))
Таблица 3. Индекс утомления до и после когнитивной нагрузки.
*значимые изменения (p<0.05)
** значимые изменения (p<0.01)
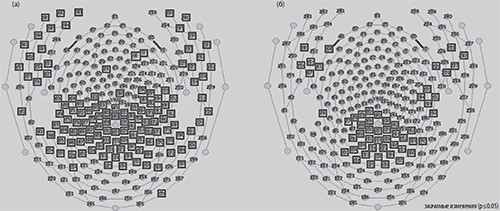
Рис 1. Значимое увеличение индекса утомления после когнитивной нагрузки в условиях с закрытыми (а) и открытыми (б) глазами.
В правом полушарии, преимущественно в лобной и теменных областях, в условиях с закрытыми глазами наблюдается более высокое значение индекса утомления до и после когнитивной нагрузки. Это может свидетельствовать о доминировании в этом полушарии медленных ритмов. По данным многочисленных исследований было установлено, что увеличение мощности медленных ритмов связано с развитием когнитивного утомления (Cheng et al, 2011; Boksem et al, 2006).
Спектральный анализ
Таблица 4. Спектральный анализ. Результаты статистического анализа.
Обсуждение результатов
Субъективные показатели
Электрофизиологические показатели
В настоящем исследовании было показано, что длительная когнитивная нагрузка отражается на уменьшении индивидуального альфа-ритма (ИАР), но значимое уменьшение наблюдается только в правом полушарии (ANOVA), Т-тест показал значимое снижение ИАР в теменной, височной и затылочной областях.
Многие авторы отмечают, что при длительном выполнении когнитивных заданий, наоборот, имеет место снижение индивидуальной частоты альфа-ритма (Angelakis, 2004; Klimesh, 1999) и увеличение мощности медленных ритмов (альфа- и тета-ритмов) (Boksmen et al, 2005; Jap, 2009; Cheng, 2011, Trejo et all, 2005, Lal et al, 2007) Джап и Лэл установили, что при длительной когнитивной нагрузке происходит смещение индивидуальной частоты альфа-ритма и общей мощности спектра в сторону медленных частот (Jap, 2009; LhI et al, 2007). Климеш выявил, что испытуемые с высокими мнестическими способностями и высокой скоростью обработки информации характеризуются частотой альфа-пика в среднем на 1 Гц большей по сравнению с контрольной группой (Klimesh, 1996, 1997). Испытуемые со сниженными мнестическими способностями характеризуются снижением пика альфа-ритма во время выполнения заданий, задействующих память, а испытуемые с высокими мнестическими способностями характеризуются стабильностью пика альфа-ритма в различных условиях (Klimesh, 1993). Нг и Равендран показали, что снижение ИАР происходит также после физического утомления и преимущественно в центральных областях (Ng et all, 2007).
Многими авторами было отмечено снижение частоты индивидуального альфа-ритма в состоянии утомления (Jap, 2009, Lol et al, 2007).
Спектральный анализ
В нашем исследовании мы показали, что длительная когнитивная нагрузка, приводящая к состоянию утомления, отражается на изменении мощности почти всех диапазонов ЭЭГ Наибольшие изменения наблюдаются в тета-, нижнем альфа-, альфа- и бета-диапазонах.
В диапазоне тета-ритма (3,5-7,5 Гц) мы получили значимое увеличение средней мощности в состоянии утомления после выполнения задания с закрытыми глазами. Это согласуется с многочисленными данными, описанными в литературе, которые также подтверждают увеличение мощности тета-ритма после длительной когнитивной нагрузки, которое в основном наблюдается в лобных областях (Boksmen et al, 2005; Jap, 2009; Cheng, 2011, Trejo et all, 2005, Lal et al, 2007).
Среднелобный тета-ритм у человека очень часто связывают с гиппокампальной тета-активностью. Согласно Кропотову (Кропотов, 2010), тета-ритм возникает в стволе мозга, нейроны которого передают возбуждение норадренерги- ческим клеткам в голубом пятне, серотонинергическим клеткам в ядрах шва, дафаминергическим клеткам в передней части покрышки и компактной части черной субстанции. Эти клетки могут активироваться либо напрямую от кол- латералей нейронов, либо через обратные проекции от коры, и в таком случае это ведет к активации клеток в ядрах перегородки в основании переднего мозга. Активация этих ядер приводит к вспышкам тета-ритма.
Ряд исследователей установили, что после умственного утомления наблюдается значимое увеличение мощности альфа- и тета-ритмов. В нашем исследовании мы также выявили значимое увеличение средней мощности тета-ритма по всем областям мозга после трех часов умственной нагрузки (Boksmen et al, 2005; Lal et al, 2007).
Таким образом, результаты нашего исследования в целом согласуются с данными других исследований, однако мы выявили, что наибольшие изменения в тета-диапазоне наблюдаются в центральных и теменных областях.
Альфа-ритм.
В целом, полученные нами результаты соответствуют данным, полученным другими исследователями, что максимальный альфа-ритм регистрируется в затылочных и теменых областях при закрытых глазах (Кропотов, 2010; Голубева, 2005). В ряде работ было также установлено увеличение мощности альфа-ритма при умственном утомлении (Boksmen et al, 2005; Trejo et all, 2005, Jap, 2009), хотя некоторые авторы отмечают уменьшение мощности альфа-ритма после длительной когнитивной нагрузки (Lal et al, 2007, Cheng, 2011). Климеш считает, что снижение мощности альфа-ритма после когнитивной нагрузки, например, после решения арифметических задач происходит из-за того, что такая деятельность требует задействования рабочей памяти, а это приводит к подавлению альфа-ритма на ЭЭГ (Klimesh, 1997).
Бета-ритм.
Бета-ритмы чаще всего встречаются в лобных и центральных областях. Обычно выделяют два основных типа бета-ритмов: роландические бета-ритмы с максимумом в сенсомоторной области и лобные бета-ритмы с максимумом во фронтальных отведениях. Роландиче- ские бета-ритмы наблюдаются как спонтанная активность в сенсомоторных отведениях (C3, Cz, C4) с частотой почти в 2 раза большей, чем у роландического мю-ритма. Роландический бета-ритм генерируется при выполнении двигательных и когнитивных заданий (Кропотов, 2010). Кропотов считает, что активация роландического бета-ритма связана с фазой расслабления нейронной системы в сенсомоторной коре, которая наступает вслед за двигательной активностью, сопровождаемой глобальной активацией нейронов в сенсомоторной коре. Таким образом, увеличение роландической бета-активности является некоторой фазой расслабления, которую можно рассматривать как след постактивации (Кропотов, 2010).
Лобные бета-ритмы обычно регистрируются от лобных отведений (F3, Fz, F4). Модуляция лобных бета-ритмов наблюдается при решении когнитивных задач, связанных с принятием решения и оценкой стимула. Было показано, что мощность бета-ритма положительно коррелирует с метаболической активностью в соответствующей мозговой области (Jan Cook, 1998). Результаты нашего исследования соответствуют этим данным
Индекс утомления
Индекс утомления, который отражает отношение медленных мозговых ритмов к быстрым (альфа+тета/бета), значимо увеличился почти во всех областях при закрытых глазах, кроме лобных и левой центральной. При открытых глазах значимое увеличение наблюдалось только в теменной области (левой и правой).
Джап в своем исследовании показал, что алгоритм альфа+тета/бета имеет более сильное увеличение по сравнению с другими индексами: альфа/бета, альфа+тета/альфа+бета, тета/бета и является наиболее чувствительным к изменениям функционального состояния (Jap, 2009). Ченг с соавторами также выявили, что индекс альфа+тета/бета показывает более значимое изменение после длительной когнитивной нагрузки по сравнению с другими индексами: тета/альфа, бета/альфа (Cheng, 2011).
В нашем исследовании мы тоже установили значимое увеличение индекса утомления после длительной когнитивной нагрузки. При этом, увеличение этого индекса происходило в основном за счет увеличения мощности альфа- и тета-ритмов, так как в спектре бета-ритма также наблюдалось некоторое увеличение мощности после нагрузки.
Заключение
На основе результатов, полученных в нашем исследовании, мы можем сделать вывод о том, что указанные электро-физиологические и субъективные параметры могут использоваться в качестве критериев когнитивного утомления.
Литература:
Cheng Shyh-Yueh, Hsu Hong-Te. Mental Fatigue Measurement Using EEG, Risk Management Trends. Giancarlo Nota (Ed.), 2011.
Для цитирования статьи:
Polikanova I.S., Sergeev A.V.(2014).The effect of long-term cognitive load on the EEG parameters. National psychological journal,1(13), 86-94
Все права защищены. Использование графической и текстовой информации разрешается только с письменного согласия руководства МГУ имени М.В. Ломоносова.
ЭЭГ-мониторинг или лекция для тех кому любопытно
1. Введение
Широкое распространение метода ЭЭГ-мониторинга в первой половине 90-х гг. произвело буквально революционные изменения в диагностике эпилепсии, позволило распознавать сложные в клиническом отношении судорожные припадки. Стало ясно, что многие виды судорожных приступов не укладываются в классическую картину, описанную в медицинских учебниках, что привело к пересмотру взглядов на диагностику и тактику лечения пациентов.
Проведение ЭЭГ назначается для получения ответов на следующие вопросы:
Прежде чем приступить к ответу на эти вопросы необходимо понять происхождение этого метода, а потом прийти к плодам, результатам многолетних исследований, которые в изобилии разрослись на этом мощном стволе.
2. Понятия, определяющие ВЭЭГ
2.1. ЭЭГ и эпилепсия
Основные понятия, которые можно выделить, разбирая понятие видео-ЭЭГ-мониторинг — ЭЭГ и эпилепсия.
Электроэнцефалография — метод исследования биоэлектрической активности головного мозга, основанный на определении разности электрических потенциалов, генерируемых нейронами в процессе их жизнедеятельности. Регистрирующие электроды располагают так чтобы на записи были представлены все основные отделы мозга. Получаемая запись — ЭЭГ — суммарная электрическая активность миллионов нейронов, представленной преимущественно потенциалами дендритов и тел нервных клеток: возбудительными и тормозными постсинаптическими потенциалами и частично — потенциалами дендритов и тел нервных клеток. То есть ЭЭГ — как бы визуализированный результат функциональной активности головного мозга.
Здесь наверное стоило бы уделить долю внимания анатомии нейрона и его физиологии.
Нейрон является главной клеткой центральной нервной системы. Формы нейронов чрезвычайно многообразны, но основные части неизменны у всех типов нейронов: тело и многочисленных разветвленных отростков. У каждого нейрона есть два типа отростков: аксон, по которому возбуждение передается от нейрона к другому нейрону, и многочисленные дендриты (от греч. дерево), на которых заканчиваются синапсами (от греч. контакт) аксоны от других нейронов. Нейрон проводит возбуждение только от дендрита к аксону.
Основным свойством нейрона является способность возбуждаться (генерировать электрический импульс) и передавать (проводить ) это возбуждение к другим нейронам, мышечным, железистым и другим клеткам.
Нейроны разных отделов мозга выполняют очень разнообразную работу, и в соответствии с этим форма нейронов из разных частей головного мозга также многообразна.
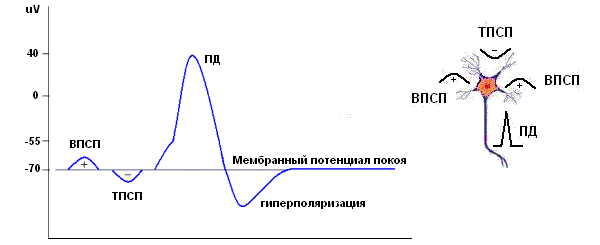
Нейрон. Возбуждающие и тормозные ПСП, потенциал действия.
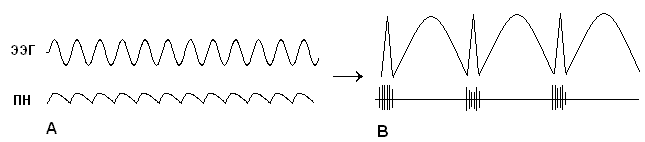
Обычная спонтанная ЭЭГ, ее основные ритмы возникают в результате пространственной и временной суммации постсинаптических потенциалов (ПСП ) большого количества корковых нейронов. Временные характеристики процесса суммации достаточны медленны по сравнению с длительностью ПД.
Таким образом, в генерации ЭЭГ принимают участие и постсинаптические потенциалы и потенциалы действия. Основная ритмика ЭЭГ определяется градуальными изменениями постсинаптических потенциалов благодаря пространственной и временной суммации отдельных ПСП в больших популяциях нейронов, которые относительно синхронизированы и находятся под воздействием подкоркового водителя ритма. Пароксизмальные же события, синхронизирующие значительное количество нейронов, которые продуцируют вспышки потенциалов действия, отвечают за формирование многих эпилептиформных феноменов ЭЭГ, в частности комплексов спайк-волна.
Собственно изучением всего этого процесса и занимается электроэнцефалография.
2.2. История изучения ЭЭГ
Начало изучению электрических процессов мозга было положено Д. Реймоном (Du Bois Reymond) в 1849 году, который показал, что мозг, также как нерв и мышца, обладает электрогенными свойствами.
Начало электроэнцефалографическим исследованиям положил В.В.Правдич-Неминский, опубликовав 1913 году первую электроэнцефалограмму записанную с мозга собаки. В своих исследованиях он использовал струнный гальванометр. Так же Правдич-Неминский вводит термин электроцереброграмма.
Первая запись ЭЭГ человека получена австрийским психиатром Гансом Бергером в 1928 году. Он же предложил запись биотоков мозга называть «электроэнцефалограмма ».
По мере совершенствования компьютерной техники в 1996 году осуществлена методика амбулаторной полиграфической записи посредством 17-канального электроэнцефалографа (16 каналов ЭЭГ и 1 канал ЭКГ) с использованием переносного персонального компьютера (ноутбука ) [Ebersole J. S. et al, 1996].
И наконец к концу 20 века у в арсенале эпилетологических и нейрофизиологических служб получается несколько видов методики ЭЭГ: рутинная ЭЭГ, холтеровское ЭЭГ и ВЭЭГ.
ЭЭГ стал «лезвием бритвы», наиболее качественным и информативным методом диагностики формы эпилепсии и позволяет регистрировать клинико-электроэнцефалографический коррелят эпилептического приступа, что дает возможность установить более точный диагноз и назначить рациональную схему антиэпилептической терапии.
3. Проведение ЭЭГ. Взгляд с 3 позиций
ЭЭГ мониторинг можно рассмотреть с 3 позиций: пациента, врача который проводит исследование в данный момент и со стороны врача, который расшифровывает видео-ЭЭГ-мониторинг постфактум.
Как предисловие стоит просто назвать показания и противопоказания к проведению этого исследования (Авакян )
Противопоказания:
Противопоказаний к проведению ЭЭГ нет.
3.1. Устройство ВЭЭГ-лаборатории
Сутью метода ВЭЭГ является непрерывная запись ЭЭГ сигнала и видеоизображения пациента в течение длительного времени. Минимальная продолжительность исследования 15 минут, максимальная не лимитирована (до 7-14 суток). Обязательным условием является идеальная синхронизация видеоизображения и ЭЭГ во времени.
Основой системы ЭЭГ-мониторинга является многоканальный усилитель сигналов, имеющий возможность записи 19-32-64-128-канальной ЭЭГ, ЭКГ-канала, датчика дыхания, электромиографических и электроокулографических каналов.
К усилителю подключаются соответствующие регистрирующие датчики. Крепление ЭЭГ-электродов для длительной регистрации производится с помощью специальной шапочки или клеящей пасты. Конструкция электродной системы позволяет пациенту перемещаться по палате, не доставляет неудобств и делает проведение исследования комфортным.
Сигналы с усилителя посредством проводной или беспроводной связи направляются на рабочую компьютерную станцию.
Видеоизображение записывается посредством цифровых видеокамер, количество их может быть произвольным, в большинстве систем предусмотрена возможность использования 1-2 камер.
Обработка результатов производится изучением синхронного изображения ЭЭГ и видеоизображения, скорость прокрутки изображения выбирается произвольно. Программа обработки ЭЭГ включает возможности спектрального и когерентного анализа, программ трехмерной локализации диполя, и других вариантов компьютерного анализа.
Отделение видео-ЭЭГ-мониторинга должно включать в себя 3 основных звена:
3.2. Схемы монтажа, подготовка пациента и начало исследования
В соответствии с системой «10 –20» у испытуемого делают три измерения черепа:
Электроды, расположенные по средней линии, отмечаются индексом Z; отведения на левой половине головы имеют нечетные индексы, на правой — четные.
Отведения в системе «10 –20»:
Крепление и наложение электродов осуществляется в следующем порядке:
После правильной установки и калибровки начинается само ВЭЭГ-исследование. В сегодняшней практике используются ВЭЭГ исследования длиной 4-5 часов (утренние /дневные/вечерние), длиной 9-10 часов (ночные ), длиной 24 часа и более (холтеровские ВЭЭГ-мониторинги). Наиболее распространенными сегодня, являются короткие ВЭЭГ-исследования (60 %), далее ночные — 36%, холтеровские — 4-5%
Премедикация перед исследованием, как правило, не проводится, поскольку введение препаратов, не входящих в схему лечения, может менять картину ЭЭГ, что не позволит оценить истинные параметры биоэлектрической активности мозга.
Не рекомендуется отмена или изменение схемы лечения в день исследования, что не позволит оценить эффекты терапии.
Принципиальное значение в диагностике эпилепсии имеет ЭЭГ сна. По мнению ведущих специалистов».. регистрация ЭЭГ в течение одной минуты поверхностного сна дает больше информации для диагностики эпилепсии, чем час исследования в состоянии бодрствования».
4. Понятия нормы и патологии в ВЭЭГ
Стойкое увеличение амплитуды бета активности свыше 25 мкВ, особенно с распространением её на задние отведения — признак патологии, однако, нозологически не специфичной. Традиционно усиление бета активности ( «excessive fast») связывалось с текущим эпилептическим процессом.
Тета ритм. Ритм частотой 4-7 Гц, по амплитуде, обычно превышающий основную активность фоновой записи. Встречается различной степени выраженности на ЭЭГ у всех здоровых детей. Тета активность начинает регистрироваться в центральных отделах уже с 3-недельного возраста, постепенно нарастая с возрастом и достигая максимума в 4-6 лет. В этом возрасте тета ритм является доминирующим на ЭЭГ у детей. Большинство исследователей считают, что у подростков и молодых взрослых при бодрствовании с закрытыми глазами низкоамплитудная тета активность (не превышающая амплитуды фона) частоты 6-7 Гц с бифронтальным преобладанием является нормальной, если она не превышает 35% фоновой записи.
Сон является мощным активатором эпилептиформной активности. Неврологу, а тем более эпилептологу, важно уметь идентифицировать фазы и стадии сна. Известно, что эпилептиформная активность отмечается преимущественно в I и II стадии медленного сна, тогда как во время «дельта сна» и в периоде ФБС она чаще всего подавляется.
В настоящее время для дифференциации стадий сна применяется классификация Dement & Kleitman в модификаций Recbtshaffen & Kales (1968 ), Согласно этой классификации выделяются 2 фазы сна: фаза медленного сна (ФМС ) и фаза быстрого сна (ФБС ),
ФМС (в англоязычной литературе — non-REM sleep) развивается на фоне ослабления влияния активизирующей коры, восходящей ретикулярной формации и усиления активности синхронизирующих тормозящих структур.
В ФМС выделяют 4 стадии.
I стадия сна (дремота ) характеризуется умеренным замедлением основной активности на ЭЭГ. Проявляется постепенным исчезновением альфа ритма и появлением ритмичной тета активности в центральной и лобно-центральной области, Может появляться периодическая ритмическая высокоамплитудная медленная активность частотой 4-6 Гц в лобных отведениях. Длительность I стадии сна у здорового человека составляет не более 10-15 минут.
II стадия сна (стадия «сонных веретен»). Наблюдаются следующие феномены. 1. Характерный признак II стадии сна — появление «сонных веретен» или сигма-ритма. Этот феномен представляет собой ритмические веретенообразно нарастающие и снижающиеся по амплитуде вспышки с частотой 12-16 Гц и амплитудой 20-40 мкВ, преимущественно в центрально-париетальных отделах. Длительность «сонных веретен» колеблется от 0 до 2 сек. Высокоамплитудные и продолжительные (около 3 сек) сонные веретена с преобладанием в лобных отведениях — обычно признак патологии.
III стадия сна характеризуется нарастанием амплитуды и количества медленных волн, преимущественно, дельта диапазона. Регистрируются К-комплексы и «сонные веретена». Дельта волны на эпохе анализа ЭЭГ занимают до 50% записи. Отмечается снижение индекса бета активности.
IV стадия сна характеризуется исчезновением «сонных веретен» и К-комплексов, появлением высокоамплитудных (не менее 50 мкВ> дельта волн, которые на эпохе анализа ЭЭГ составляют более 50% записи. III и IV стадии сна являются наиболее глубоким сном. Они объединены под общим названием «дельта сон».
В фазе быстрого сна (парадоксальный сон, REM-сон) отмечается ослабление влияния тормозящей ретикулярной формации и усиление десинхронизирующих активизирующих механизмов. При входе в ФБС нарастает бета активность. Данная фаза сна характеризуется появлением на ЭЭГ картины десинхронизации в виде нерегулярной активности с одиночными низкоамплитудными тета волнами, редкими группами замедленного альфа ритма и острыми «пилообразными » волнами. ФБС сопровождается быстрыми движениями глазных яблок и диффузным снижением мышечного тонуса. Именно в эту фазу сна у здоровых людей происходят сновидения. Начало сна с фазы быстрого сна или возникновение ее менее, чем через 15 минут после засыпания — признак патологии.
Нормальный сон взрослых и детей состоит из чередования серии циклов ФМС и ФБС. ФМС наиболее выражена в первую половину ночи и занимает 75% всего сна. Во второй половине ночи наиболее представлена ФБС (фаза сновидений), которая занимает около 25% ночного сна. Продолжительность одного цикла сна у детей младшего возраста составляет 45-55 минут; у взрослых 75-100 минут. За ночь у здорового человека возникает от 4 до 6 циклов сна.
4.3. Медленноволновая активность.
Медленноволновая активность. Этот термин включает в себя активность на ЭЭГ в форме замедления ритма по сравнению с возрастной нормой. Согласно международной классификации выделяют следующие варианты медленноволновой активности:
Замедление основной активности констатируется, когда основные ритмы имеют более медленные частотные характеристики по сравнению с возрастной нормой: в 1 год — частота менее 5Гц, в 4 года — менее 6 Гц, в 5 лет — менее 7Гц, в 8 лет и старше — менее 8 Гц.
Периодическое замедление. Периодическое замедление может быть нерегулярным и ритмическим, генерализованным и региональным. Выраженное периодическое ритмическое генерализованное замедление (обычно с преобладанием в лобных отведениях) иногда наблюдается при генерализованных формах эпилепсии. Нерегулярное региональное замедление (чаще в височных отведениях) может быть косвенным ЭЭГ признаком парциальной эпилепсии или локального органического поражения головного мозга.
4.4. Провоцирующие пробы
Провоцирующие пробы. Фоновая запись биоэлектрической активности головного мозга осуществляется в состоянии пассивного бодрствования пациента с закрытыми глазами. С целью выявления нарушений ЭЭГ применяются провоцирующие пробы, Наиболее значимые из них следующие:
Подробно остановимся на первых.
Проба на открывание-закрывание глаз служит для установления контакта с пациентом. При этом медицинский работник убеждается, что пациент находится в сознании и выполняет инструкции. Данная проба позволяет выявить реактивность альфа-ритма и других видов активности на открывание глаз. В норме при открывании глаза блокируется альфа ритм, нормальная и условно нормальная медленноволновая активность. Наоборот, отсугсгвие реакции паттернов на открывание глаз — как правило, признак патологической активности. Блокирование при открывании глаз затылочной пик-волновой активности у пациентов с доброкачественной затылочной эпилепсией Гасто является важным дифференциальным признаком с симптоматической затылочной эпилепсией. Следует помнить, что при некоторых формах фотосенситивной эпилепсии, эпилепти-формная активность на ЭЭГ возникает в момент закрывания глаз. Это может быть связано с исчезновением фиксации взора при закрытых глазах. Данный феномен был описан Panayiotopoulos (1998 ) и назван им «fixation off» или фотосенситивностью.
Гипервентиляция реально проводима у детей после 3-х лет. Продолжительность от 3 мин у детей до 5 мин у взрослых. Гипервентиляцию нельзя проводить в самом конце записи ЭЭГ, так как патологическая активность нередко появляется спустя некоторое время после окончания пробы. Основное назначение гипервентиляции — выявление генерализованной пик-волновой активности, а иногда и визуализация самого приступа (обычно абсанса). Реже появляется региональная эпилептиформная активность. Согласно наблюдениям Благо-склоновой Н.К. и Новиковой Л. А. (1994 ), появление пароксизмальных вспышек медленных волн при гипервентиляции свойственно здоровым детям и подросткам и является вариантом нормы. По мнению Daly & Pediey (1997 ), патологическая реакция на гипервентиляцию включает только появление на ЭЭГ пик-волновой активности или выраженной асимметрии паттернов. Принципиально важно, что любая другая реакция, в том числе и появление дельта активности, — индивидуальный вариант нормы. Таким образом, согласно современным воззрениям, оценка пароксизмальной генерализованной (нередко с бифронтальным преобладанием) ритмической тета-дельта активности при гипервентиляции как гипотетической «дисфункции мезо-диэнцефальных структур» несостоятельна. Подобная оценка нормальных, по своей сути, паттернов не имеет никакого значения для клиники, приводит к терминологической путанице и напрасному беспокойству, как врачей неврологов, так и самих пациентов.
Ритмическая фотостимуляция (РФС ) является важнейшей пробой для выявления патологической активности при фотосенситивных формах эпилепсии. Используется классическая методика Jeavons & Harding (1975 ). Лампа стробоскопа должна находиться на расстоянии 30 см от закрытых глаз пациента. Необходимо использование широкого спектра частот, начиная от 1 вспышки в сек и, заканчивая частотой 50 Гц. Наиболее эффективна в выявлении эпилептиформной активности стандартная РФС с частотой 16 Гц. Возможны следующие реакции на РФС:
Артефакты представляют собой любые графоэлементы на ЭЭГ, не являющиеся отражением электрической активности головного мозга. Подразделяются на механические и биоэлектрические. Механические артефакты бывают инструментальные, электродные и от электросети. Наиболее распространен артефакт вследствие «наводки » от сети переменного тока (отсутствие заземления, использование рядом различной медицинской аппаратуры) в виде появления синусоидальных колебаний частоты 50 Гц.
Биоэлектрические артефакты подразделяются на следующие:
При этом врач осуществляющий мониторинг должен уметь дифференцировать эти артефакты. Если, например, артефакт не уходит с течением времени, необходимо проверить электрод на полноценность соединения с усилителем, с пациентом и в случае необходимости заменить его/настроить.
5. Эпилептиформная активность
Эпилептиформная активность характеризуется появлением на ЭЭГ острых волн или пиков, которые резко отличаются от основной активности фона и возникают преимущественно у лиц, страдающих эпилепсией. Классификация нарушений ЭЭГ, принятая Американской ассоциацией нейрофизиологов [Daly & Pedley, 1997], придерживается строгой терминологии в обозначении патологических феноменов. В классификации общепринят термин «эпилептиформная активность», в связи с его исключительным применением к электроэнцефалографическим феноменам.
Согласно классификации нарушений ЭЭГ различают 9 межприступных (интериктальных ) и два приступных (иктальных ) эпилептиформных паттерна.
Межприступные эпилептиформные изменения:
Иктальные эпилептиформные изменения:
Рассмотрим все указанные варианты эпилептиформных нарушений на ЭЭГ:
1. Пики (спайки ) — эпилептиформный феномен, отличный от основной активности и имеющий пикообразную форму. Период пика составляет от 40 до 80 мсек. Это специфичный эпилептиформный паттерн, который наблюдается в рамках различных форм эпилепсии (генерализованных и парциальных). Одиночные пики встречаются исключительно редко; обычно они предшествуют появлению волн. Согласно базисным принципам электрофизиологии, появление спайков на ЭЭГ отражает процессы возбуждения корковых нейронов, а медленных волн — процессы торможения.
4. Комплексы пик-медленная волна — представляют паттерн, состоящий из пика и следующей за ним медленной волны. Наиболее часто комплексы пик-медленная волна регистрируются в виде генерализованных разрядов, представленность и амплитуда которых усиливается в ФМС, при ГВ и РФС. Данная ЭЭГ картина высоко специфична для идиопатических генерализованных форм эпилепсии детского и юношеского возраста. Однако по данным Doose & Baier (1987 ), в 10-17% случаев генерализованные комплексы пик-медленная волна могут быть обнаружены у клинически здоровых лиц, в основном, у родственников пробандов с абсансными формами эпилепсии.
В виде единичных паттернов комплексы пик-медленная (или острая-медленная) волна встречаются при криптогенных и симптоматических формах парциальной эпилепсии.
5. Комплексы пик-медленная волна с частотой 3 Гц — представляют регулярный разряд генерализованных паттернов, состоящих из единичных спайков со следующей медленной волной с частотой от 2,5 до 3,5 Гц. Согласно классификации нарушений ЭЭГ, для отнесения паттернов в данную группу, продолжительность этих комплексов должна составлять более 3 секунд. Частота комплексов во время разряда непостоянна. В начале разряда она составляет 3-4 Гц, тогда как к финалу снижается до 2,5-2,25 Гц. Характерно амплитудное преобладание паттернов в лобных отведениях. Медленный сон вызывает активацию пик-волновых комплексов. При этом продолжительность разрядов во время сна укорачивается и одновременно возможно некоторое замедление частоты комплексов. Данный ЭЭГ паттерн характерен для абсансных форм эпилепсии, особенно — детской абсанс эпилепсии. Продолжительность разряда пик-волновых комплексов более 3 сек с высокой вероятностью является иктальным феноменом типичных абсансов.
11. ЭЭГ статуса определяется в случае продолженных эпилептиформных паттернов ЭЭГ приступа или часто повторяющихся паттернов ЭЭГ приступа без восстановления нормального ритма фоновой записи между ними. Следует отметить, что ЭЭГ статуса может не коррелировать с клиническими симптомами эпилептического статуса. Классический тому пример — электрический эпилептический статус медленного сна; тяжелая форма эпилепсии с выраженными когнитивными нарушениями, при которой частота и выраженность эпилептических приступов может быть минимальна или приступы отсутствуют вовсе. Таким образом, даже высоко специфичные паттерны ЭЭГ приступа и ЭЭГ статуса, следует рассматривать только в контексте с клиническими данными. Особенности иктальной ЭЭГ при различных типах эпилептических приступов в рамках отдельных форм эпилепсии будут рассмотрены в следующих главах.
6. Расшифровка и заключение ЭЭГ
Таким образом мы подошли к интерпретации ЭЭГ-нарушений
Эти рекомендации не являются строгими правилами. Они относятся в первую очередь к стандартной ЭЭГ. При описании более специализированных записей (неонатальные записи, электроцеребральное молчание) представление технических деталей должно быть более полным — в соответствии со стандартами ACNS (1 — «Minimum Technical Requirements (MTR ) for Performing Clinical EEG»; 2 — «Minimal Technical Standards for Pediatric Electroencephalography»; 3 — «Minimum Technical Standards for EEG Recording in Suspected Cerebral Death»).
Отчет ВЭЭГ должен состоять из 3 основных частей:
1. Введение.
Введение должно начинаться с описания специальной подготовки, если таковая предпринималась перед записью.
2. Описание.
Описание ЭЭГ должно включать все характеристики записи, включая нормальные и аномальные, представленные объективным способом, максимально избегая утверждений об их значимости.
Целью является полный и объективный отчет, который позволит другим ЭЭГ-специалистам придти к выводу касательно нормальности или степени аномальности записи по описанию — без необходимости просматривать исходную ЭЭГ. Этот вывод может отличаться от исходного вывода, поскольку в определенной мере субъективен.
Если проводились тесты — должны быть описаны реакции на открытие и закрытие глаз, а также произвольных, целенаправленных движений. Включается описание указания на симметрию или асимметрию, полноту или неполноту, устойчивость или неустойчивость.
Если аномалия является эпизодической, необходимо обратить внимание на отсутствие или наличие периодичности между эпизодами, ритмичность или иррегулярность паттерна внутри каждого эпизода. Необходимо представить временной диапазон продолжительности эпизодов.
Нет нужды указывать на отсутствие определенных характеристик, за исключением нормальных, — таких как низкоамплитудная быстрая активность, сонные веретена, и др. Такие фразы как «отсутствие фокальной патологии» или «нет эпилептиформных нарушений» могут использоваться только в разделе интерпретации — при наличии явного или предполагаемого запроса направляющего доктора. Они не должны использоваться в описательной части.
3. Интерпретация.
(I ) Впечатление — это субъективное мнение специалиста о степени нормальности записи. Описание записи предназначено, в первую очередь, для электроэнцефалографиста, который использует его для последующего вывода, или другого эксперта, и должно быть детальным и объективным. Впечатление, с другой стороны, пишется в первую очередь для направляющего врача, и, следовательно, должно быть по возможности сжатым. Большинство клиницистов из предшествующего опыта предполагают, что чтение детального описания не дает им существенно новой информации, и поэтому ограничиваются интерпретаций. Если оно слишком большое и выглядит иррелевантно клинической картине, клиницист может потерять интерес, что в итоге приводит в снижению пользы от всего ЭЭГ отчета. Если запись считается аномальной, желательно указывать ее степень — с целью облегчить сравнение между повторными исследованиями. Поскольку эта часть отчета носит довольно субъективный характер, степень нарушений может варьировать от лаборатории к лаборатории. Однако в каждой лаборатории следует четко определять критерии степени нарушения и строго следовать им.
После определения степени нарушений, необходимо указать причины, на основе которых строится вывод. Если присутствуют несколько видов нарушений, желательно ограничиться списком из двух или трех главных нарушений, которые наиболее характерны для данной записи. Если перечислять все нарушения, наиболее существенные «растворяются » в тексте и теряется значимость выводов. При наличии данных предыдущих ЭЭГ записей, необходимо включать их сравнение с результатами данного исследования.
(II ) Клиническая корреляция — это попытка показать насколько данные ЭЭГ укладываются (или нет) в общую клиническую картину. Оно может варьировать — в зависимости от того, кому оно адресуется. Для адресата, далекого от неврологии или ЭЭГ, оно должно быть более тщательным и выверенным.
Если ЭЭГ аномальная — это указывает на церебральную дисфункцию, поскольку ЭЭГ является отражением церебральной функции. Тем не менее, фраза «церебральная дисфункция» может звучать излишне угрожающе и должна использоваться только когда нарушение квалифицируется как «более чем легкое» и когда имеется достаточно клинической информации, чтобы считать такой вывод реалистичным в данном клиническом контексте. В остальных случаях допустимы предложения типа «Запись указывает на легкую иррегулярность церебральной функции». Определенные паттерны ЭЭГ являются подтверждающими для более или менее специфических клинических ситуаций; дельта фокус может говорить о структурном поражении в соответствующем клиническом контексте; определенные типы спайков или острых волн подтверждают потенциальный эпилептогенез. Если нарушение ЭЭГ соответствует клинической информации, которая содержит диагноз или подозрение на наличие подобного состояния, можно указать, что данные ЭЭГ согласуются или подтверждают диагноз.
Цифровые способы записи, генерации и передачи отчета позволяют, при необходимости, включать в отчет короткие отрезки реальной записи, в том числе с примерами нарушений.
7. ВЭЭГ-мониторинг в оценке эффективности противосудорожной терапии
Одним из основных критериев объективизации действия противоэпилептических препаратов является изменение биоэлектрической активности мозга, регистрируемое с помощью ЭЭГ.
Эти изменения носят различный характер и зависят от формы эпилепсии и применяемой терапии.
Помимо воздействия антиконвульсантов на эпилептическую активность, они также оказывают влияние на характер фоновой ритмической активности. Хорошо описаны изменения фоновой ритмики, появляющиеся при длительном приеме бензодиазепинов и барбитуратов.
При прогрессирующем течении заболевания отмечается нарастание индекса эпилептической активности в очаге.
Другим маркером отрицательной динамики является появление дополнительных очагов эпилептической активности. Они могут быть зависимы от первичного очага или существовать независимо.
К характеристикам проградиентного течения заболевания относится появление феномена вторичной билатеральной синхронизации (ВБС ).
К ЭЭГ-критериям, отражающим положительное влияние ПЭП, относятся: снижение индекса пароксизмальности в очаге, уменьшение количества эпилептических очагов и регресс эффекта ВБС.
Динамические ВЭЭГ-исследования в период отмены терапии с высокой точностью позволяют оценить риск возобновления приступов.
8. Эффективность ЭЭГ-мониторинга
Была проанализирована достоверность направляющего диагноза «Эпилепсия » у первичных пациентов, поступающих в эпилептологический стационар (НПЦ медицинской помощи детям, ДЗ Москвы).
Исследуемая группа составила 1154 пациента в возрасте от 0 до 18 лет. Всем пациентам проводились следующие методы обследования: оценка нервно-психического статуса, видео-ЭЭГ-мониторинг продолжительностью 6 и более часов, и, в большинстве случаев, МРТ головного мозга.
9. Заключение
Успешное лечение эпилепсии напрямую зависит от своевременно и правильно установленного диагноза. Использование неинформативных методов диагностики на стартовом этапе лечения эпилепсии приводит к трудностям в подборе адекватной терапии, прогрессированию заболевания. В ЭЭГ это проявляется в виде появления множественных вторичных очагов эпилептической активности, развитию феномена вторичной билатеральной синхронизации при фокальных формах и значительному нарастанию индекса генерализованных разрядов при генерализованных формах эпилепсии.
Нередко наличие у пациента эпилептических приступов, несмотря на их очевидную курабельность, побуждает врача необоснованно вводить социальные ограничения, применять полипрагмазию в лечении.
С другой стороны, необоснованная констатация ремиссии у пациентов с эпилепсией также имеет неблагоприятные для пациента последствия, поскольку сохраняются клинически «невидимые » виды приступов или эпилептиформная активность на ЭЭГ.
Отсутствие изменений в записанном фрагменте ЭЭГ бодрствования длительностью до 30 мин (рекомендации ILAE) может создать ложное впечатление о положительной динамике на фоне лечения. Опираясь на полученные данные, врач может ошибочно констатировать клинико-энцефалографическую ремиссию. С другой стороны, выявление эпилептической активности на контрольной динамической ЭЭГ на фоне подобранной терапии может содержать фрагмент эпилептической активности, которую врач ошибочно трактует как «отрицательную динамику». В некоторых случаях на коротких фрагментах записи ЭЭГ-характеристики могут выглядеть как «нормальные » при сохраняющихся приступах. При этом объективный анализ продолженной записи свидетельствует, что характер биоэлектрической активности у пациента значимо не менялся. Ошибки при интерпретации связаны с чередованием нормальных и патологических фрагментов ЭЭГ.
Можно утверждать, что объективная трактовка изменений ЭЭГ может проводиться только при проведении ВЭЭГ-мониторинга.
Введение в алгоритм диагностики и динамического обследования ВЭЭГ-мониторинга позволяет, используя объективные клинико-нейрофизиологические критерии, своевременно диагностировать заболевание, оценивать состояние больного на разных этапах лечения, оптимизировать терапевтическую тактику и избегать диагностических ошибок у пациентов с эпилепсиями и эпилептическими синдромами.
Анализ длительного катамнеза больных эпилепсией (взрослых и детей) позволил разработать и внедрить в специализированных отделениях и кабинетах высокодостоверный комплексный клинико-нейрофизиологический подход к дифференциальной диагностике эпилепсий и судорожных синдромов, значительно повысить качество проводимой терапии в этой сложной группе пациентов.
Врач-педиатр, врач высшей категории,
невролог Тамбиев И. Е..
Ковалев И. Г.