высокий риск зрп по первому скринингу что это
Расшифровка результатов 1 скрининга при беременности
Комбинированный пренатальный скрининг проводится на 11-14 неделе беременности при размере эмбриона не менее 45 мм и не более 84 мм. Это комплексное обследование плода для оценки параметров его развития. Основная его задача – раннее выявление пороков развития плода, профилактика детской инвалидности, снижение младенческой и детской смертности.
Первый скрининг состоит из инструментальной части – проведение УЗИ и лабораторной – анализ крови на определение концентрации хорионического гонадотропина (βХГЧ) и ассоциированного с беременностью протеина А (РАРР-А). Совокупные результаты этих показателей позволяют спланировать тактику ведения беременности.
Почему обследование проводится на сроке 11-14 недель
Первый триместр – это период формирования всех органов и структур организма. К концу первого триместра заканчивается эмбриональный и начинается фетальный период развития плода. Именно в сроке от 11 недель 1 дня до 13 недель 6 дней беременности наиболее хорошо визуализируются эхографические маркеры хромосомных аномалий.
Кому нужно пройти обследование
По результатам исследования можно судить о риске рождения детей с хромосомными болезнями и врожденными пороками развития, поэтому рекомендуется внимательно отнестись к вопросу и обследоваться всем беременным. Показаниями к обязательному пренатальному скринингу первого триместра являются:
Как подготовиться
Подготовка к первому скринингу выражается в щадящей диете. Погрешности питания могут сказаться на общем состоянии женщины и снизить точность результатов. За неделю до обследования:
За сутки до скрининга:
Желательно соблюдать умеренную физическую активность, если для этого нет противопоказаний. Также важны прогулки, полноценный отдых.
Проведение обследования
Анализ крови и УЗИ выполняются в один день, чтобы избежать погрешностей из-за разницы срока.
Только по расшифровке результатов УЗИ и анализа на гормоны делается вывод о возможных рисках.
Что показывает УЗИ
На скрининге при беременности производится фетометрия плода – определение размеров частей тела и оцениваются все анатомические структуры.
Полученные результаты сравниваются со статистической таблицей, в которой указан процентиль попадания в выборку нормативных значений. При показателях менее 5 и более 95 назначаются дополнительные обследования.
Во время ультразвукового исследования в 1 триместре оценивают следующие параметры: кости свода черепа и головной мозг, позвоночник, передняя брюшная стенка, конечности плода, структуры лица, органы грудной клетки и брюшной полости, а также основные эхографические маркеры хромосомных аномалий.
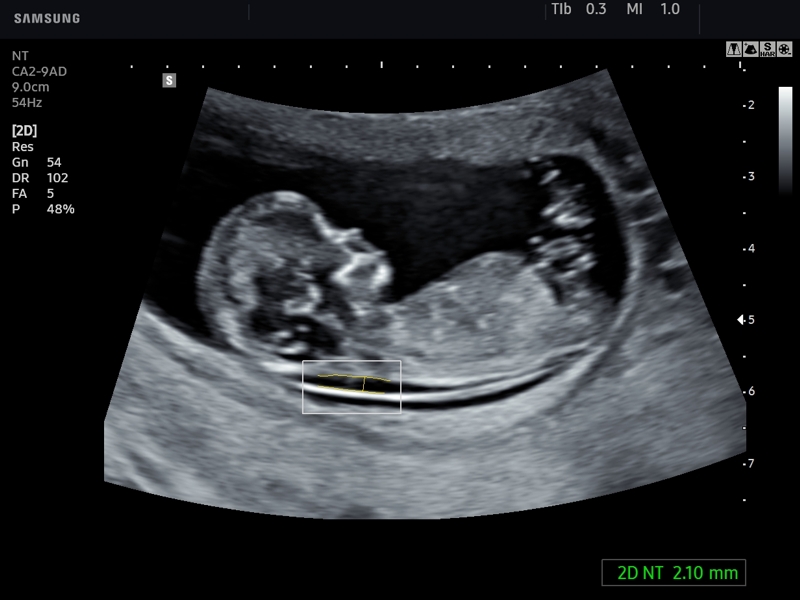
Толщина воротникового пространства (ТВП)
Область между внутренней поверхностью кожи плода и наружной поверхностью мягких тканей, покрывающих шейный отдел позвоночника. ТВП считается наиболее важным маркером хромосомных аномалий.
Это пространство после 13 недели начинает уменьшаться, поэтому возможность его оценить есть только на первом скрининге.
| Срок беременности | Толщина воротниковой зоны в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 0,8 | 1,6 | 2,4 |
| 12 недель | 0,7 | 1,6 | 2,5 |
| 13 недель | 0,7 | 1,7 | 2,7 |
Несоответствие результатов нормативным значениям говорит о повышенном риске развития хромосомных патологий. В зависимости от сформировавшегося набора хромосом, это могут быть синдром Дауна, Патау, Эдвардса, Шерешевского-Тернера. Для уточнения диагноза в этом случае могут быть назначены биопсия хориона или плаценты, анализ пуповинной крови, околоплодных вод. Только после проведения дополнительных исследований можно поставить точный диагноз.
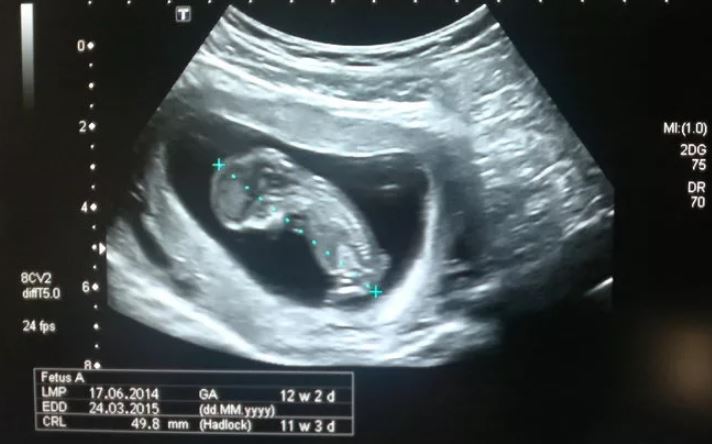
Копчико-теменной размер (КТР)
Показывает расстояние между копчиковой и теменной костями. По этому параметру на УЗИ определяют точный срок гестации, а также устанавливают соотношение массы плода к его КТР.
Незначительное отклонение от норм говорит об особенностях телосложения и не является поводом для беспокойства.
| Срок беременности | Копчико-теменной размер в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 34 | 42 | 50 |
| 12 недель | 42 | 51 | 59 |
| 13 недель | 51 | 63 | 75 |
Если скрининг при беременности показал результаты, превышающие нормы, это указывает, что плод достаточно крупный. Показатель существенно меньше говорит либо о неправильно определенном сроке гестации (в этом случае проводится повторное обследование через 1-1,5 недели), либо о замедлении развития вследствие внутриутробной гибели, нарушенного гормонального фона или инфекционного заболевания матери, генетических отклонений.
Кости свода черепа и головной мозг
Уже с 11 недели при УЗ-исследовании можно обнаружить дефекты костей черепа, что говорит о тяжелых пороках развития плода, несовместимых с жизнью. Оценка головного мозга основана на изучении так называемой «бабочки» – сосудистых сплетений боковых желудочков. Четкая визуализация и ее симметричность говорит о нормальном развитии головного мозга.
| Срок беременности | БПР, ЛЗР в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 13,19 | 17,21 | 21,23 |
| 12 недель | 19,22 | 21,24 | 24,26 |
| 13 недель | 20,26 | 24,29 | 28,32 |
Носовая кость
К концу триместра она должна быть сформирована, четко визуализироваться.
| Срок беременности | Носовая кость в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | визуализируется, не измеряется | визуализируется, не измеряется | визуализируется, не измеряется |
| 12 недель | 2 | 3,1 | 4,2 |
| 13 недель | 2 | 3,1 | 4,2 |
Патологией носовой кости считается ее отсутствие, гипоплазия (очень маленькие размеры) и изменение ее эхогенности.
Диаметр грудной клетки, окружность головы и живота, длина бедренной кости также позволяют судить о пропорциональности развития.
Состояние сердца
При исследовании сердца оценивается его расположение, устанавливается наличие четырех камер сердца – два предсердия и два желудочка и оценивается их симметричность. Измеряется частота сердечных сокращений.
| Срок беременности | Частота сердечных сокращений в ударах за минуту | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 153 | 165 | 177 |
| 12 недель | 150 | 162 | 174 |
| 13 недель | 147 | 159 | 171 |
Венозный проток (ВП) – прямая коммуникация между пупочной веной и центральной венозной системой. При нормально развивающейся беременности кровоток в ВП представляет собой трехфазную кривую. Появление реверсного кровотока может говорить о наличии патологии плода.
Что показывает анализ крови
Результаты УЗИ сопоставляются с показателями ассоциированного с беременностью протеина А из плазмы матери (PAPP-A) и хорионическим гонадотропином человека (ХГЧ). Значения приведены в таблице:
| Срок беременности | ХГЧ в нг/мл | PAPP-A в мЕд/л |
| 11 недель | 17,4 – 130,4 | 0,46 – 3,73 |
| 12 недель | 13,4 – 128,5 | 0,79 – 4,76 |
| 13 недель | 14,2 – 114,7 | 1,03 – 6,01 |
Отличия от референсных значений может говорить о патологиях матери или плода.
Интерпретация обследования
Первое исследование оценивается только по совокупности всех показателей. Отдельно взятый параметр не может стать основанием для точного заключения. В протоколе фиксируются данные УЗИ, анализа на гормоны, отражаются риски вероятных заболеваний и комплексный медианный коэффициент MoM. Он указывает совокупное отклонение полученных результатов от средних значений. Коэффициент должен находиться в интервале от 0,5 до 2,5. Рассчитывается он специализированными программами.
Что может повлиять на результат
Современное диагностическое оборудование позволяет оценить более 15 параметров плода, построить его объемную реконструкцию для исследования органов на ранних периодах развития, рассчитать возможные риски с высокой точностью. Обращайтесь в хорошо оснащенные клиники и доверяйте специалистам с подтвержденной квалификацией.
Задержка роста плода

Что значит задержка роста плода?
Понятие ЗРП связано с представлением о соответствии массы конкретного плода среднестатистическому показателю на данном сроке беременности. Частота развития такой патологии колеблется от 5 до 17,6 %.
Задержка роста плода имеет 3 степени тяжести:
ЗРП может быть симметричной и ассиметричной. Симметричная задержка развития наблюдается тогда, когда вес, длина тела и окружность головы плода значительно ниже нормы. Она обусловлена наследственными, хромосомными патологиями эмбриона, инфекционными болезнями матери.
Ассиметричная ЗРП сопровождается дефицитом массы при нормальной длине тела и окружности головы. Такая задержка роста развивается в случае плацентарной недостаточности, неблагоприятных внутриутробных условий развития плода в 3 триместре (гипоксия, метаболические нарушения). Также вероятна смешанная форма СЗРП.
Почему случается задержка роста плода?
Среди причин ЗРП выделяют предпосылки, исходящие непосредственно из особенностей самого плода:
Задержка роста плода также может быть обусловлена патологиями плаценты:
Задержка роста плода до 37 недель, как и на другом сроке, может быть связана с заболеваниями будущей матери. Например, с гипертонией, пороками сердца, сопровождающимися недостаточностью кровообращения, васкулитом, инфекционными заболеваниями мочеполовой системы. Риск развития СЗРП повышают интоксикации (в т. ч. употребление алкоголя, курение), некачественное питание женщины, плохие социально-бытовые условия проживания.
Диагностика задержки роста плода
Обнаружить СЗРП позволяет своевременно проведенное ультразвуковое исследование и допплерометрия. Тщательно собранный анамнез пациентки, регулярное наблюдение за беременной, 1 скрининг и все последующие позволяют вовремя обнаружить задержку роста плода.
Тактика лечения основана на выявленных причинах СЗРП. В случае обнаружения преэклампсии, сахарного диабета, артериальной гипертензии принимаются меры по компенсации этих состояний. Если задержка роста связана с инфекцией, то проводят соответствующее лечение. В целом терапия направлена на устранение плацентарной недостаточности как основной предпосылки к задержкам роста плода.
Опытные акушеры-гинекологи клиники «Айвимед» в рамках ведения беременности тщательно подходят к оценке динамики развития плода и предлагают эффективные меры по профилактике и лечению СЗРП.
Задержка развития плода
Задержка развития плода — отставание роста, массы и других фетометрических показателей от средних нормативных для конкретного срока гестации. Зачастую протекает бессимптомно, может проявляться малым приростом веса беременной, небольшой окружностью живота, слишком активным или редким шевелением ребенка. Для постановки диагноза выполняют УЗИ плаценты, фетометрию, КТГ, допплерографию плацентарного кровотока. Лечение комплексное медикаментозное с назначением ангиопротекторных, реологических препаратов, токолитиков, антигипоксантов, мембраностабилизаторов. При неэффективности терапии и усугублении расстройств рекомендованы досрочные роды или кесарево сечение.
Общие сведения
О задержке внутриутробного развития (гипотрофии) плода говорят в ситуациях, когда его масса на 10 и более процентилей ниже нормативной. Согласно данным медицинской статистики, ЗВУРП осложняет течение каждой десятой беременности, является причиной различных заболеваний плода и новорожденного. В 70-90% случаев задержка развивается в третьем триместре при наличии болезней матери, патологии плаценты и многоплодия. 30% детей с гипотрофией рождаются преждевременно, лишь 5% новорожденных имеют признаки доношенности. Чаще задержку роста плода диагностируют у пациенток младше 18 лет и старше 30 лет. Вероятность возникновения этой патологии особенно высока у возрастных первородящих.
Причины задержки развития плода
Любое отставание ребенка во внутриутробном росте и созревании связано с недостаточным поступлением либо усвоением питательных веществ и кислорода. Непосредственными причинами подобных нарушений могут быть патологические изменения в фетоплацентарной системе, организмах матери и плода, плодных оболочках. Обычно задержка развития возникает под воздействием таких факторов, как:
Дополнительным фактором, провоцирующим задержку нормального развития плода, является отягощенный акушерско-гинекологический анамнез. Расстройство чаще возникает у беременных с нарушенной менструальной функцией, привычными выкидышами или преждевременными родами, бесплодием в анамнезе. Недостаток в питательных веществах также может наблюдаться при многоплодной беременности из-за относительной фетоплацентарной недостаточности.
Патогенез
Предпосылки для развития синдрома задержки роста ребенка с генетическими аномалиями, при наличии инфекционных агентов, воспалительных процессах в эндометрии закладываются еще в I триместре гестации вследствие нарушений врастания трофобласта в оболочки спиральных артерий. Расстройство гемодинамики в маточно-плацентарной системе проявляется замедленным током крови в артериальном русле и межворсинчатом пространстве. Интенсивность газообмена между женщиной и плодом снижается, что в сочетании с нарушением механизмов саморегуляции гиперпластической фазы клеточного роста приводит к симметричному варианту задержки развития.
После 20-22 недели беременности ключевым моментом в возникновении гипотрофии плода становится относительная либо абсолютная фетоплацентарная недостаточность. Именно в этот период начинается интенсивная прибавка массы за счет активных пластических процессов. При многоплодии, недостаточном питании и на фоне заболеваний, сопровождающихся гипоксемией крови матери, поражением плацентарной ткани или сосудистого русла, развивается хроническое кислородное голодание плода. Его ток крови перераспределяется для обеспечения полноценного созревания ЦНС. Возникающий brain-sparin-effect обычно становится основой асимметричного варианта задержки развития.
Классификация
Систематизация клинических форм задержки развития плода основана на оценке выраженности отставания фетометрических показателей в сравнении с нормой и пропорциональности отдельных параметров роста. О первой степени нарушений свидетельствует задержка развития на 2 недели, о второй — на 3-4 недели, о третьей — более 4 недель. Важным критерием для оценки прогноза и выбора врачебной тактики является классификация с учетом соотношения отдельных показателей развития между собой. По этому признаку специалисты в сфере акушерства и гинекологии выделяют такие формы гипотрофии плода, как:
Симптомы задержки развития плода
Расстройство протекает без острых клинических проявлений и обычно диагностируется при плановом УЗИ-скрининге. Гипотрофию плода можно заподозрить, если беременная медленно прибавляет в весе, у нее лишь незначительно увеличивается окружность живота. Задержка развития может сочетаться с нарушением двигательной активности ребенка как признаком возникшей фетоплацентарной недостаточности. В результате кислородного голодания плод чаще и интенсивнее шевелится, а при выраженной гипоксии его движения замедляются, что служит неблагоприятным прогностическим признаком.
Осложнения
При гипотрофии плода повышается риск его антенатальной гибели, травматизма и асфиксии в родах, аспирации мекония с тяжелым повреждением легких новорожденного. Перинатальные нарушения определяются у 65% младенцев с задержкой развития. В послеродовом периоде у таких детей чаще выявляются транзиторный гипотиреоз, неонатальная гипогликемия, перинатальная полицитемия и синдром повышенной вязкости крови, гипотермия. Может нарушаться функциональное созревание ЦНС с отставанием в становлении тонических и рефлекторных реакций, проявляться неврологические расстройства разной степени выраженности, активизироваться внутриутробные инфекции. По результатам исследований, отдаленными последствиями ЗВУРП являются повышенный риск инсулиннезависимого сахарного диабета и заболеваний сердца во взрослом возрасте.
Диагностика
Основными задачами диагностического этапа при подозрении на задержку развития плода являются определение степени и варианта гипотрофии, оценка состояния плацентарного кровотока, выявление возможных причин заболевания. После предварительного наружного акушерского исследования с измерением окружности живота и высоты стояния дна матки беременной рекомендованы:
Сочетанная оценка данных ультразвукового и кардиотокографического исследований дает возможность составить биофизический профиль плода — выполнить нестрессовый тест, проанализировать двигательную активность, мышечную напряженность (тонус), дыхательные движения, объем околоплодных вод, зрелость плаценты. Получение результатов в 6-7 баллов свидетельствует о сомнительном состоянии ребенка, в 5-4 балла — о выраженной внутриутробной гипоксии.
Дополнительно для установления причин состояния выполняют лабораторные исследования по определению уровня гемоглобина и эритроцитов, содержания гормонов (эстрогенов, хорионического гонадотропина, прогестерона, ФСГ), инфекционных агентов (методы ПЦР, РИФ, ИФА). Возможные генетические аномалии и патологию плодных оболочек выявляют в ходе инвазивной пренатальной диагностики (амниоскопии, амниоцентеза под УЗИ-контролем, кордоцентеза). Дифференциальный диагноз осуществляют с генетически детерминированной конституциональной маловесностью ребенка, недоношенностью. По показаниям беременную консультируют эндокринолог, инфекционист, терапевт, иммунолог, гематолог.
Лечение задержки развития плода
При выборе врачебной тактики учитывают степень внутриутробной гипотрофии ребенка, выраженность фетоплацентарной недостаточности, состояние плода. Лечение назначается с проведением обязательного контроля — ультразвуковым определением фетометрических показателей каждую неделю или раз в 14 дней, допплерометрией плацентарного кровотока раз в 3-5 дней, оценкой состояния ребенка в ходе ежедневной КТГ. Беременной показаны:
При I степени гипотрофии плода и компенсированной фетоплацентарной недостаточности с нормальными темпами прироста фетометрических показателей и функциональном состоянии ребенка беременность пролонгируется не менее чем до 37-недельного срока и подтверждения зрелости легочной ткани. Если параметры развития плода не удалось стабилизировать в течение 2 недель либо состояние ребенка ухудшилось (замедлился кровоток в основных сосудах, нарушилась сердечная деятельность), выполняется досрочное родоразрешение независимо от гестационного срока. II и III степени задержки развития с декомпенсацией плацентарной недостаточности (выраженными КТГ-признаками гипоксии, ретроградным кровотоком в пуповинной артерии или отсутствием его диастолического компонента) — показание для проведения досрочного кесарева сечения.
Прогноз и профилактика
При своевременной диагностике, правильной тактике ведения беременности, отсутствии тяжелых заболеваний женщины, грубых дефектов и выраженных расстройств со стороны плода прогноз благоприятный. Вероятность появления осложнений повышается с увеличением степени гипотрофии. Для профилактики задержки развития рекомендуется планировать беременность, заблаговременно пролечить экстрагенитальную и генитальную патологию, санировать очаги инфекции, рано встать на учет в женской консультации, регулярно посещать акушера-гинеколога, выполнять его рекомендации по обследованию и лечению. На развитие ребенка положительно влияют достаточный отдых и ночной сон, рациональная диета, умеренная двигательная активность, отказ от вредных привычек.
ЗАДЕРЖКА РОСТА ПЛОДА
ЗАДЕРЖКА РОСТА ПЛОДА
1. Что такое задержка роста плода?
Задержка роста плода (ЗРП) — осложнение беременности, в результате которого наблюдают отставание роста, массы плода и других фетометрических показателей от средних нормативных для конкретного срока беременности.
Различают три степени тяжести ЗРП.
Дети, рождённые с ЗРП, — не недоношенные. Они просто маленькие по росту и весу — значительно меньше, чем должны быть.
2. Почему возникает плацентарная недостаточность и ЗРП?
Пусковых факторов развития плацентарной недостаточности, приводящей к ЗРП, немало. Это могут быть плацентарные (дефекты пуповины и плаценты), экологические (неблагоприятное состояние окружающей среды, работа на вредных производствах и др.) и наследственные (генные и хромосомные нарушения, врождённые пороки развития) причины. Крайне важный аспект — состояние организма матери до зачатия: при различных заболеваниях и ухудшении здоровья женщины формирование эмбриона может происходить неправильно, с нарушениями клеточных и тканевых процессов, что в конечном итоге может стать причиной ЗРП и даже гибели плода.
Иногда причиной ЗРП может стать социальное неблагополучие матери, когда беременная несбалансированно питается или элементарно недоедает.
Факторы риска ЗРП
ЗРП — это не только малый вес и рост, плацентарная недостаточность чревата грозными осложнениями для плода и новорождённого. Известно, что смертность доношенных детей, родившихся с задержкой роста, в 3–8 раз выше, чем у нормовесных, и занимает второе место в структуре перинатальных потерь после недоношенности. У трети детей, родившихся с маленьким весом и ростом, отклонения в физическом развитии сохраняются до 1 года. Дети с задержкой роста входят в группу риска по поражениям центральной нервной системы, а количество младенцев с тяжёлыми психоневрологическими расстройствами может достигать 12–19%. У них часто наблюдают адаптационные срывы, ослабление иммунитета, а значит, они подвержены простудным и инфекционно-воспалительным заболеваниям. ЗРП может иметь последствия и во взрослой жизни человека, выступая фактором риска различных патологических состояний:
ЗРП влияет не только на состояние плода и новорождённого, но и на дальнейшее здоровье человека. Вот почему важно своевременно диагностировать плацентарную недостаточность.
4. Как можно выявить ЗРП?
Как правило, ЗРП протекает бессимптомно. С целью диагностики состояния используют разные методы — биометрические (определение высоты стояния дна матки и измерение окружности живота, ультразвуковая фетометрия с 20 нед беременности) и мониторинг состояния плода (его биофизический профиль и допплерометрическое исследование скорости маточно-плацентарно-плодового кровотока). Однако подобные обследования назначают и выполняют специалисты.
Вам как будущей маме следует обращать внимание на некоторые признаки, позволяющие заподозрить задержку в росте плода.
Объём живота начинает резко увеличиваться с 16 нед беременности — именно на этом сроке рекомендовано начать измерения. Обычно окружность живота увеличивается на 1–1,5 см в неделю.
Как правильно измерить окружность живота?
О любых настораживающих изменениях в своём состоянии необходимо сообщить лечащему врачу!
5. Можно ли вылечить ЗРП?
В большинстве случаев ЗРП развивается на ранних сроках беременности, однако диагностируют её чаще всего лишь во II–III триместрах, когда неблагоприятный процесс запущен и лечебно-диагностические мероприятия уже не окажут эффекта. В современной медицине не существует средств, избирательно улучшающих маточно-плацентарный или плацентарно-плодовый кровоток. Вылечить ЗРП или хотя бы уменьшить тяжесть нарушения после 22 недель беременности практически невозможно. Единственное, чем можно предупредить гибель плода, — своевременное родоразрешение. Однако не стоит паниковать: такое решение специалисты принимают ради спасения жизни ребёнка и сохранения его здоровья. Если досрочное родоразрешение неизбежно (особенно при сроке до 34 нед и массе плода менее 2000 г), врачи подготовят малыша к появлению на свет и проведут все необходимые реабилитационные мероприятия.
. Эффективного метода лечения ЗРП нет. Важные аспекты при ведении такой беременности — чёткая оценка состояния плода и своевременное родоразрешение.
При развитии осложнений (например, при преэклампсии или преждевременной отслойке плаценты) врачи могут провести досрочное родоразрешение. Это позволяет снизить риск тяжёлых заболеваний и смерти ребёнка в 4–5 раз!
6. Выход — в профилактике!
Получается, что вылечить ЗРП нельзя, но можно предотвратить! Очень важно вовремя предупредить плацентарную недостаточность у женщин до беременности и на ранних её сроках. В идеале профилактика этого состояния должна стать продолжением прегравидарной подготовки каждой будущей матери. Итак, на что же обратить внимание? Важно изменить свой образ жизни, включив в него мероприятия по укреплению здоровья. Провести полный чек-ап. При планировании беременности доктор назначит необходимые обследования и анализы. Осмотр акушером-гинекологом, лабораторные исследования крови и мочи, УЗИ, консультации смежных специалистов — всё это поможет лечащему врачу сделать вывод о состоянии здоровья будущей матери и назначить коррекцию выявленных нарушений. В частности, важно вылечить все инфекционно-воспалительные процессы и минимизировать риск обострений и осложнений хронических заболеваний.
Изменить образ жизни.
Прежде всего важно отказаться от вредных привычек, если они есть, — бросить курить и не употреблять алкогольные напитки, которые отрицательно влияют на возможность зачатия, вынашивание и исход беременности. Не менее важно нормализовать режим дня, обеспечивать достаточную физическую нагрузку, избегать стрессов и нервно-эмоционального перенапряжения.
Правильно питаться.
Сбалансированный рацион питания позволит обеспечить организм будущей матери необходимыми витаминами и микроэлементами для благополучного зачатия и полноценного развития плода.
Принимать специальные комплексы.
Помимо диеты важно дополнительно принимать специальные поливитаминные комплексы, которые помогут восполнить дефицит полезных веществ (фолиевой кислоты, йода, железа, витамина D и др.) и уменьшить риск осложнений беременности и опасных последствий для плода. В частности, дефицит фолатов во время беременности связан с формированием врождённых пороков развития, ограничением роста плода и программированием заболеваний в более позднем возрасте. В связи с этим всем без исключения женщинам, желающим стать матерями, следует в течение 3 мес до зачатия и как минимум на протяжении I триместра беременности принимать фолаты. Необходимую дозу определяет врач! Помните, избыток фолиевой кислоты также опасен, как и дефицит!
Специальные компоненты в составе поливитаминных комплексов позволяют снизить вероятность врождённых пороков развития плода и других осложнений.
Индивидуальные рекомендации:
Каждая беременность — уникальна и требует определённых подходов.
Наш центр — это государственное учреждение родовспоможения по оказанию стационарной акушерской помощи женщинам и неонатальной помощи новорожденным, наблюдению беременных на всех сроках, а также по предоставлению консультационных, диагностических медуслуг и лечению всех категорий гинекологических больных, в т.ч. и операбельным путем.