высокий риск ссо в медицине что это
Высокий риск ссо в медицине что это




Занятие 2. КТО ОТНОСИТСЯ К ГРУППЕ ВЫСОКОГО СЕРДЕЧНО-СОСУДИСТОГО РИСКА?

Сегодня, в рубрике «Школа здоровья для больных с артериальной гипертонией», мы поговорим с Вами о группах высокого сердечного риска и основных мероприятиях приводящих к снижению риска развития сердечно-сосудистых заболеваний.
Широкомасштабные научные исследования показывают, что у определенной категории людей суммарный сердечно-сосудистый риск может быть высоким. Это:
1. Лица с артериальной гипертонией.
2. Люди с избыточной массой тела (ожирение).
З. Лица с повышенным уровнем «плохого» холестерина.
5. Лица, подверженные хроническому стрессу и ведущие малоподвижный образ жизни.
6. Лица с наличием сахарного диабета (в том числе скрытый диабет).
7. Лица имеющие отягощенную наследственная по инфаркту миокарда, инсульту, сахарному диабету.
8. Возраст (начиная с 30 лет), с каждым годом риск растет на 2%.
9. Мужской пол (до 55 лет) у мужчин сердечно-сосудистый риск выше, после 55 лет и у женщин он резко возрастает.
10. Наличие стенокардии или инфаркта миокарда в прошлом.
ЧТО ДЕЛАТЬ, ЕСЛИ РИСК ОКАЗАЛСЯ ВЫСОКИМ ИЛИ ОЧЕНЬ ВЫСОКИМ?
Если сердечно-сосудистый риск оказался высоким, то, в первую очередь, необходимо выяснить причину. Определяющую роль играет не только количество факторов риска, но и их характер.
Все ли факторы риска одинаково опасны? По данным многолетних исследований, по степени значимости факторы риска имеют следующую последовательность: высокий уровень общего холестерина, низкий уровень «хорошего» холестерина, курение, стресс/депрессия, высокий уровень сахара в крови, артериальная гипертония, ожирение, злоупотребление алкоголем, малоподвижный образ жизни и низкое потребление овощей и фруктов. При устранении этих факторов риска (что вполне реально) мы можем значительно снизить общий сердечно-сосудистый риск. 
В реальных условиях эти факторы риска только в 10% случаев встречаются в изолированном виде, чаще они сочетаются. Это обстоятельство требует комплексного подхода при оценке общего или суммарного сердечно-сосудистого риска. Шкалой риска можно пользоваться не только для определения риска, но и для оценки эффективности проводимых мер.
Для наглядности вернемся к вышеуказанному примеру. Мужчина 50 лет имел высокий риск смерти от сердечно-сосудистых заболеваний — 7%, что обусловлено высоким уровнем холестерина (на 20% выше нормы), курением (10-15 сигарет в день), высоким уровнем артериального давления (150/100 мм рт. ст.), а также наследственной отягощенностью. Возраст, пол и наследственность относятся к факторам, которые нельзя изменить. Однако снижение уровня холестерина на 20%, артериального давления до 140/90 мм рт. ст. и прекращение курения сигарет позволят снизить общий риск до двух процентов. А что, если мы снизили бы только уровень артериального давления? Тогда риск снизился бы до 5%, который считается также высоким.
Таким образом, несмотря на наличие двух неустранимых факторов риска (средний возраст и плохая наследственность), путем снижения уровня холестерина в крови, артериального давления и прекращения курения можно уменьшить суммарный сердечно-сосудистый риск в 3 раза.
КАК ПОСТУПАТЬ ДАЛЬШЕ?
С помощью современных лекарственных средств и соблюдения немедикаментозных мер за относительно короткие сроки (7-8 недель) можно уменьшить темпы развития сердечно-сосудистых заболеваний. Однако на положительные результаты можно рассчитывать только в том случае, если мы сможем сохранить достигнутый эффект на длительное время (годы). Для этого необходимо в амбулаторных условиях регулярно (1 раз в 3-б месяцев) посещать врача и проходить обследования.
КАКИЕ ПРЕИМУЩЕСТВА МЫ ПОЛУЧИМ, СОБЛЮДАЯ ПРАВИЛЬНЫЙ ОБРАЗ ЖИЗНИ
Под термином «изменение образа жизни» подразумевается целый комплекс мероприятий, включающих изменение пищевых привычек, соблюдение диеты, регулярные физические нагрузки, отказ от курения, ограничение алкоголя и повышение устойчивости к стрессу.
Каждая из этих мер приводит к снижению риска развития сердечно-сосудистых заболеваний. Однако в совокупности их сила значительно более весомая, в некоторых случаях даже сравнима с эффективностью лекарственных препаратов. Например, соблюдение диеты (ограничение животных жиров, сахара и других легкоусвояемых углеводов, пищевой соли и алкоголя) и ежедневные 30-минутные физические нагрузки на протяжении б месяцев приводят к снижению массы тела на 11%, уровня холестерина на 13% и артериального давления на 7%. По данным зарубежных исследований, длительное выполнение этих рекомендаций позволяет снизить риск развития инфаркта миокарда на 42% и сахарного диабета— на 58%.
Основные положения здорового образа жизни: 
1. Рекомендуется З основных приема пищи и 2 промежуточных со следующим распределением принимаемой пищи: завтрак — 25%, второй завтрак — 100%, обед — 35%, полдник — 10%, ужин — 20%. К числу часто встречающихся вариантов неправильных пищевых привычек относятся поздний прием пищи вечером, переедание (пропуск очередного приема пищи способствует перееданию), слишком большие порции и прием избытка калорий с жидкой пищей, прием пищи с повышенным содержанием соли, жиров.
2. Для снижения уровня холестерина необходимо ограничение употребления продуктов, содержащих насыщенные жиры и включение в рацион клетчатки. 
Снижение уровня холестерина достигается за счет уменьшения употребления жирных сортов сыра, молока (жирность 2,5 % и выше), сметаны (жирность выше 10%), сливочного масла, тяжелых маргаринов, майонеза, сала, мяса утки, гуся, кожи курицы, яичного желтка, колбас, мяса с видимым жиром, печени, мозга и почек животных. Клетчатка является продуктом, содержащим волокна, которые усиливают выведение нейтральных стеаринов и умеренно снижают уровень холестерина. В день необходимо употреблять не менее 25 г клетчатки, которая содержится в хлебе из муки грубого помола, овса, бобовых (горох, фасоль, чечевица). Ограничение соли в до 4 г в день способствует снижению уровня артериального давления. При повышенном давлении рекомендовано употребление калия и магния, источником которых являются томаты, чернослив, апельсины, курага, бобовые. В рационе основную долю углеводов должны составлять сложные углеводы (овощи и фрукты), а легкоусвояемые углеводы (сахар-рафинад, бисквиты, шоколадные конфеты и напитки) необходимо ограничить.
3. При гипертонии и повышенном уровне холестерина необходимо ограничение приема алкоголя (не более 50 г водки или 150 г красного сухого вина в день).
4. Подбор физических нагрузок должен быть индивидуальным с учетом возраста, пола и сопутствующих заболеваний. Рекомендуются динамические нагрузки 3-4 раза в неделю, не менее 20- 30 минут в день.
К ним относятся прогулка, быстрая ходьба, плавание, катание на лыжах и велонагрузка. Обычно интенсивность физической нагрузки определяют по частоте сердечных сокращений, нормативные значения которой различны для каждого возраста. Например, до 40 лет допустимое повышение частоты сердечных сокращений составляет 110-140 ударов в минуту, в 40-49 лет — 105-130 ударов в минуту, в 50-59лет — 100-125 ударов в минуту и выше 60лет — 95-115 ударов в минуту.
5. Зачастую курильщики рассуждают так: «Пока здоров (здорова) — почему бы и не покурить? А когда уже есть болезнь поздно что-то менять…» действительно, есть ли смысл отказываться от сигарет, когда человек пока что здоров или, напротив, уже давно наблюдается кардиологом? Да, есть!
Итак, мы кратко перечислили основные принципы здорового образа жизни. Как Вы заметили, эти меры являются безопасными, экономичными и они естественным путем реально снижают риск сердечно-сосудистых осложнений. Однако только путем изменения образа жизни не всегда удается снизить суммарный сердечно-сосудистый риск до безопасного уровня. Особенно это относится к лицам с высоким и очень высоким сердечно-сосудистым риском, у которых, как правило, холестерин увеличен на 20% и выше и/или артериальное давление превышает норму на 15% и выше и т.д. В этом случае, наряду с изменением образа жизни, необходим прием лекарственных препаратов. Возможности современной кардиологии огромные. В арсенале современной медицины имеется достаточное количество лекарственных средств с доказанной эффективностью в отношении снижения риска сердечно-сосудистых осложнений и высокой безопасностью при длительном применении. Для снижения суммарного сердечно-сосудистого риска лекарственные препараты должны приниматься систематически и длительное время. Выбор и назначение лекарственной терапии осуществляется только врачом!
ЗАПОМНИТЕ!
Своевременное выявление и снижение сердечного риска способствует продлению жизни и заметному улучшению ее качества. Ниже перечислены нормальные значения основных факторов риска:
* Артериальное давление 1 ммоль/л (40 мг/дл)
О сердце
Слово «гипертензия» в буквальном смысле переводится с латинского как «сверхнапряжение». Какие стадии и степени есть у гипертензии и сколько факторов риска влияет на ее развитие — подробно в нашей статье.
Классификации гипертензии и разница между ними
Врачи различают три степени и три стадии заболевания. Эти понятия часто путают, однако между ними есть существенная разница.
Степени артериальной гипертензии
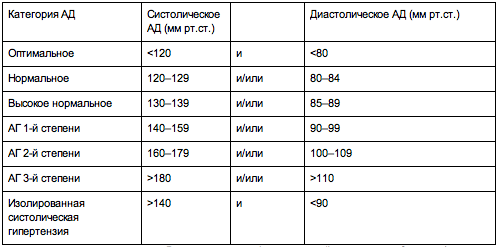
Это классификация по уровням артериального давления (АД): верхнего (систолического) и нижнего (диастолического).
Расширенная классификация уровней артериального давления (в соответствии с Национальными клиническими рекомендациями по лечению гипертонии). Считать кровяное давление «чисто техническим показателем» ошибочно: чем выше его постоянный уровень, тем серьезнее ситуация
Стадии артериальной гипертензии
Здесь деление на категории идет уже по серьезности изменений в организме: насколько выражены эти изменения и как сильно страдают органы-мишени — кровеносные сосуды, сердце и почки. Их поражение — отдельный критерий для оценки риска.
Термин «гипертоническая болезнь» предложен Г.Ф.Лангом в 1948 г. и соответствует термину «эссенциальная гипертензия» (гипертония), который используется в зарубежных странах.
На любой из стадий заболевания давление также может соответствовать любой степени — от первой до третьей. Это очень индивидуально, поэтому, помимо показателей на тонометре, следует ориентироваться на данные обследования. Конкретные показатели всегда принимаются во внимание при назначении терапии, рекомендациях и прогнозах.
Артериальная гипертензия Ⅰ стадии
При регулярном посещении врача и соблюдении правил жизни гипертоника не требует серьезного медицинского вмешательства, если нет ухудшения здоровья.
Прогноз зависит от уровня АД и количества факторов риска: курение, ожирение, уровень холестерина и т.д.
Артериальная гипертензия Ⅱ стадии
Если вовремя не скорректировать процесс лекарственными препаратами, болезнь может прогрессировать и перейти в третью стадию. Избежать этого можно лишь одним способом: контролировать состояние своей сердечно-сосудистой системы и регулярно проходить обследование.
Артериальная гипертензия Ⅲ стадии
В этом состоянии требуются препараты не только для снижения давления, но и для лечения сопутствующих заболеваний. Рекомендация актуальна и для первых двух стадий гипертонической болезни, если у пациента диагностирован диабет, болезни почек или другие патологии.
Артериальная гипертензия — 4 группы риска
Чтобы уберечь сердце и сосуды от поражения и не пропустить состояние, когда будет уже поздно, нужно знать, от каких факторов зависит течение болезни.
4 группы факторов риска:
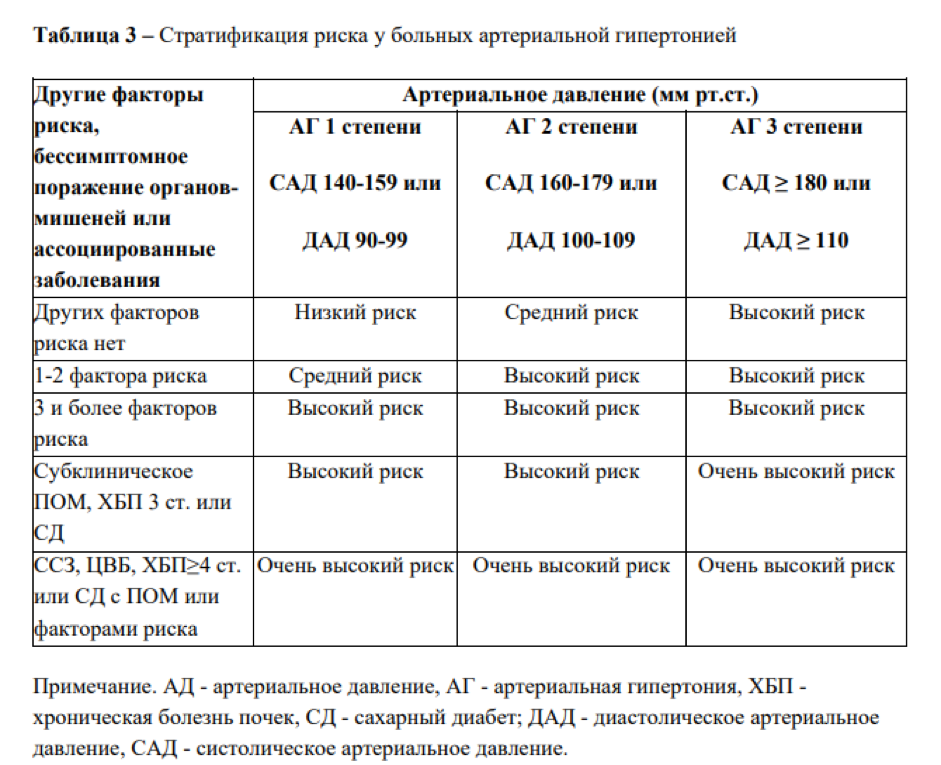
Между факторами риска и классификацией по тяжести заболевания есть прямая связь. Наглядно она показана в Национальных Клинических Рекомендациях Минздрава РФ «Артериальная гипертония у взрослых».
Для определения своей группы риска нужно знать уровень АД и стадию заболевания.
Группы высокого и очень высокого риска
Эти состояния считаются самыми серьезными и требуют особого внимания.
При сочетании более трех факторов риска и артериальной гипертензии 2 степени пациент попадает в группу высокого риска. Также к ней относятся все, у кого существенно выражен хотя бы один показатель из следующих:
повышение уровня общего холестерина от 8 ммоль/л (310 мг/дл),
гипертония третьей степени (систолическое артериальное давление выше или равно 180 мм рт. ст., диастолическое — выше 110 мм рт.ст.),
хроническая болезнь почек третьей стадии,
гипертрофия левого желудочка,
сахарный диабет без поражения органов-мишеней.
К группе очень высокого риска относят пациентов с любым из следующих факторов:
Атеросклеротические заболевания сердца и сосудов, подтвержденные клинически или в ходе визуализирующих исследований (АССЗ). Это может быть стабильная стенокардия, коронарная реваскуляризация (аортокоронарное шунтирование и другие процедуры реваскуляризации артерий), инсульт и транзиторные ишемические атаки, ранее перенесенный острый коронарный синдром (инфаркт или нестабильная стенокардия), а также заболевание периферических артерий. Обязательно учитываются результаты визуализирующих исследований, значимые для прогноза клинических событий: значительный объем бляшек на коронарных ангиограммах или сканах компьютерной томографии (многососудистое поражение коронарных артерий со стенозом двух основных эпикардиальных артерий более чем на 50 %) или по результатам УЗИ сонных артерий.
Сахарный диабет с поражением органов-мишеней, или наличием как минимум трех значимых факторов риска из указанных в следующей части статьи, сюда же приравнивается сахарный диабет первого типа ранней манифестации и длительного течения (более 20 лет).
Гипертоническая болезнь 3-й степени
Консультация терапевта со скидкой 50%
Артериальная гипертония 3 степени характеризуется повышением показателей систолического давления до 180 мм р. ст. и диастолического – выше 110 мм рт. ст. При этом артериальное давление превышает допустимые нормы постоянно и без медикаментозного лечения не возвращается к нормальным показателям. Причины гипертонической болезни 3 стадии разнообразны: злоупотребление вредными привычками, ожирение, малоподвижный образ жизни, эндокринные расстройства, наследственная предрасположенность.
Болезнь сопровождается ярко выраженной симптоматикой, которая должна стать поводом немедленно посетить врача-кардиолога. Лечение патологии комплексное, проводится под строгим контролем специалиста. Отсутствие терапии приводит серьезным осложнениям, поражающим сердце, почки, головной мозг, зрительную систему.
Степени гипертонии и их характеристика
Артериальная гипертензия – тяжелая патология, сопровождающаяся повышением артериального давления и прогрессированием сопутствующих осложнений. Если болезнь запущена до 3 стадии, полностью вылечить ее невозможно, потому что организм больного уже привык к стабильно повышенному АД. Все его системы перестроились на патологический лад, регулируя процессы сужения и расширения сосудов не так, как нужно.
В зависимости от характера течения и степени поражения организма, различают 3 стадии гипертонии:
Возможности медцентров
Риски 1-4 при ГБ крайнего этапа
В зависимости от вероятности развития осложнений, угрожающих здоровью и жизни больного, в кардиологической практике различают 4 фактора риска, у каждого из которых свои особенности и характер течения.
Риск 1 (низкий)
Развивается крайне редко при артериальной гипертензии 3 стадии. Зачастую диагностируется у пациентов, которые только встретились с патологией. Своевременное лечение и коррекция образа жизни помогают контролировать состояние и предупредить более серьезные осложнения. При гипертонической болезни, протекающей на последней стадии, такое состояние в принципе невозможно, потому что болезнь все время дает о себе знать и протекает почти всегда непредсказуемо.
Риск 2 (средний)
Средний риск тоже нехарактерен для гипертонической болезни, протекающей на 3 стадии. В этом случае опасность развития осложнений со стороны сердечнососудистой системы, а также поражение органов-мишеней не превышает 10 – 12%. Средний риск чаще встречается при антериальной гипертензии 1 – 2 стадии при условии наличия нескольких факторов, под влиянием которых исход болезни может ухудшиться.
Риск 3 (высокий)
Высокий риск течения гипертонической болезни говорит о том, что опасность развития сердечнососудистых осложнений и поражения органов-мишеней существенно возрастает. Процент вероятности летального исхода в этом случае составляет 15 – 25%.
Риск 4 (крайне высокий)
Риск 4 при гипертоническом заболевании 3 стадии – это наиболее вероятная картина течения патологии на данном этапе прогрессирования. Вероятность тяжелых осложнений и летального исхода находится в пределах 30 – 50% и выше. Комплексная медикаментозная терапия и регулярный контроль АД помогут снизить показатель до 25 – 30%, однако гарантировать стопроцентную выживаемость врачи не смогут.
При крайне высоких рисках развиваются тяжелые осложнения, сопровождающиеся поражением органов-мишеней. Смена схемы терапии проводится регулярно, в среднем 2 – 4 раза в год. На период лечения пациенту показана госпитализация. В условиях стационара врач сможет наблюдать за динамикой лечения и при необходимости вносить коррективы.
В клиниках «Президент-Мед» вы можете
Причины
Причины гипертонической болезни разнообразны. В зависимости от этиологии различают первичную и вторичную формы гипертензии, природа которых существенно отличается.
Первичная форма
Диагностируется у 50 – 60% пациентов, страдающих этим видом заболевания. Болезнь развивается на фоне поражение сердечной мышцы и сосудов. Другие внутренние органы в развитии патологии не участвуют.
Первичная гипертензия зачастую является осложнением таких ранее перенесенных заболеваний:
Вторичная артериальная гипертензия
Вторичная артериальная гипертензия развивается на фоне других заболеваний и поражений внутренних органов. Распространенные причины ее возникновения:
Характерные симптомы
Симптомы развиваются изолировано только в случае первичного происхождения патологии. Если же гипертоническая болезнь является осложнением других заболеваний, симптоматика развивается неспецифическая.
Общие симптомы артериальной гипертензии 3 ступени:
При хроническом течении гипертонической болезни симптоматика смазывается. Боль в голове почти исчезает и дает о себе знать лишь периодически. Другие подозрительные симптомы могут полностью отсутствовать.
Диагностика
Гипертония 3 степени симптомы и лечение, необходимо вовремя диагностировать и как можно скорее приступать к терапии. Чтобы установить точный диагноз, врач дает направление на комплексное диагностическое обследование, включающее такие процедуры:
Методы лечения
Для стабилизации артериального давления назначаются такие группы препаратов:
В запущенных случаях проводится хирургическое вмешательство. Показания к операции при гипертонической болезни 3 степени:
Стоимость лечения гипертонии 3 степени
Стоимость лечения гипертонической болезни третьей степени для каждого пациента рассчитывается индивидуально, с учетом таких факторов, как:
Гипертензивная болезнь сердца, осложненная сердечной недостаточностью
Общая информация
Краткое описание
Сердечная недостаточность – симптомокомплекс, характеризующийся слабостью, одышкой, задержкой жидкости, который развивается вследствие различных заболеваний сердечно-сосудистой системы, приводящих к:
— неспособности сердца перекачивать кровь со скоростью, необходимой для удовлетворения метаболических потребностей тканей, или же обеспечению этих потребностей только при повышенном давлении наполнения;
— хронической гиперактивации нейрогормональных систем.
Период протекания
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация ВОЗ/МОАГ 1999 г.
Категории нормального АД:
— оптимальное АД
Степень 1
САД 140-159
ДАД 90-99
Степень 2
САД 160-179
ДАД 100-109
Степень 3
САД >180
ДАД >110
Классификация гипертонического сердца (Frohlich, 1987 г.)
— 1 стадия – отсутствуют клинические признаки гипертонического сердца, но с помощью специальных методов исследования выявляются признаки повышенной нагрузки на миокард, увеличение потребности миокарда в кислороде и напряжения миокарда, ранние признаки нарушения диастолической функции миокарда левого желудочка, в частности, в снижение индекса опорожнения левого предсердия.
— 2 стадия – увеличение левого предсердия (по данным ЭКГ и ЭХОКГ).
— 3 стадия – развитие гипертрофии левого желудочка (по данным ЭКГ, ЭХОКГ, рентгенографии), при этом отсутствуют клинические признаки недостаточности кровообращения.
— 4 стадия – развитие сердечной недостаточности вследствие прогрессирования гипертонической болезни сердца, часто присоединяется ишемическая болезнь сердца.
| Функциональные классы ХСН (могут изменяться на фоне лечения) | Стадии ХСН (меняются на фоне лечения) |
| I ФК | I стадия |
| Ограничения физической активности отсутствуют: привычная физическая активность не сопровождается быстрой утомляемостью, появлением одышки или сердцебиением. Повышенную нагрузку больной переносит, но она может сопровождаться одышкой |
в покое симптомы отсутствуют, привычная физическая активность сопровождается утомляемостью, одышкой или сердцебиением.
нагрузками сопровождается появлением симптомов.
физической активности.
Степени
Описание
Диастолическая дисфункция левого желудочка
Диастолическая дисфункция левого желудочка в сочетании с его
Застойная сердечная недостаточность (выраженная одышка, Rtg –
признаки отека легких, что соответсвует ХСН III-IV ФК) при
нормальной фракции выброса левого желудочка (50% и больше)
Застойная сердечная недостаточность с низкой фракцией выброса
левого желудочка (меньше 50%)
| Факторы риска сердечно-сосудистых заболеваний | Поражение органов-мишеней | Сопутствующие (ассоциированные) клинические состояния |
| 1. Используемые для стратификации риска: — Величина САД и ДАД (степень 1-3) — Возраст: — мужчины >55 лет — женщины > 65лет — Курение — Уровень общего холестерина в крови >6,5 ммоль/л — Сахарный диабет — Семейные случаи раннего развития сердечно-сосудистых заболеваний 2. Другие факторы, неблагоприятно влияющие на прогноз*: — Сниженный уровень холестерина ЛПВП — Повышенный уровень холестерина ЛПНП — Микроальбуминурия (30-300 мг/сут) при сахарном диабете — Нарушение толерантности к глюкозе — Ожирение — Сидячий образ жизни — Повышенный уровень фибриногена в крови — Социально- экономические группы с высоким риском — Географический регион высокого риска | — Гипертрофия левого желудочка (ЭКГ, ЭхоКГ, рентгенография) |
— Протеинурия и/или
небольшое повышение
креатинина плазмы (106 –
177 мкмоль/л)
— Ультразвуковые или
рентгенологические
признаки атеросклеротического
поражения сонных, подвздошных и бедренных
артерий, аорты
— Генерализованное или
очаговое сужение артерий
сетчатки
заболевания:
— Ишемический инсульт
— Геморрагический
инсульт
— Транзиторная
ишемическая атака.
Заболевания сердца:
— Инфаркт миокарда
— Стенокардия
— Реваскуляризация
коронарных сосудов;
— Застойная сердечная
недостаточность.
Заболевания почек:
— Диабетическая
нефропатия
— Почечная недостаточность
(креатинин > 177мкмоль/л).
Сосудистые заболевания:
— Расслаивающая
аневризма
— Поражение
периферических
артерий с клиническими
проявлениями.
— Выраженная
гипертоническая
ретинопатия
— Геморрагии или
экссудаты;
— Отек соска
зрительного нерва.
Диагностика
Критерии диагностики:
1. Подтверждение наличия АГ и установление ее стабильности (повышении АД выше 140/90 мм.рт.ст. у больных неполучающих регулярную гипотензивную терапию в результате как минимум трех измерений в различной обстановке).
2. Исключение вторичной артериальной гипертонии.
3. Стратификация риска АГ (определение степени повышения АД, определение устранимых и неустранимых факторов риска, поражения органов-мишеней и ассоциированных состояний).
4. Выявление заболеваний, приводящих к развитию сердечной недостаточности на фоне АГ: перенесенный инфаркт миокарда, стенозирующий атеросклероз коронарных артерий, сахарный диабет, тяжелые инфекции, пароксизмальная мерцательная аритмия и трепетание предсердий.
5. Симптомы сердечной недостаточности: одышка, сердцебиение, повышенная утомляемость, задержка жидкости в организме.
7. ЭХОКГ-признаки сердечной недостаточности – укорочение миокарда в средней части левого желудочка, снижение фракции выброса меньше 40%. Рентгенологические признаки застойных явлений в легких.
Перечень основных диагностических мероприятий:
Лечение
Тактика лечения
2. Физическая реабилитация (ходьба или велотренинг). Нагрузка строго дозирована и индивидуальна. Расчет нагрузки: 30-60 мин активных занятий при ЧСС, составляющей 75% максимальной. Применение данного метода повышает толерантность к нагрузкам, аэробную способность организма и переносимость лекарственных средств.
3. Психологическая и социальная реабилитация.
4. Медикаментозная терапия.
4.1 Снижение АД
4.2 Разгрузка сердца: объемная – диуретики.
Диуретики необходимо применять с ИАПФ, использовать вместе с антагонистами альдостерона, назначать ежедневно в минимальных дозах, позволяющих добиться необходимого положительного диуреза (для активной фазы лечения +800 мл).
Гидрохлортиазид. Назначается в дозах по 50-100 мг/сут утром. Максимальная доза 200 мг/сут. Препарат принимается ежедневно или через день. Возможны кратковременные перерывы (3-5 дней).
Фуросемид. Доза устанавливается индивидуально в каждом конкретном случае. В процессе лечения режим дозирования корригируется в зависимости от величины диуретического эффекта и динамики состояния больного. При приеме внутрь средняя начальная доза 40-80 мг/сут, поддерживающая 20-40 мг/сут. При необходимости быстрого улучшения самочувствия препарат вводится в/в или в/м, начальная доза 20-50 мг. При одновременном приеме с ИАПФ препараты калия не назначаются.
4.4 Миокардиальная – бета-адреноблокаторы (метопролол). Применяют только дополнительно к ИАПФ. Назначают терапию с 1/8 средней терапевтической дозы (для метопролола 12,5 мг). Дозу повышают медленно (в 2 раза, не чаще чем через 2 недели) до достижения оптимальных суточных доз (для метопролола до 200 мг/сутки).
Кардиотонические средства (сердечные гликозиды) при ХСН уменьшают выраженность симптоматики, заболеваемость (число госпитализаций в связи с обострением ХСН) и не влияют на прогноз. Назначаются в малых дозах (дигоксин до 0,25 мг/сутки) при мерцательной аритмии и трепетании предсердий. При синусовом ритме назначать с осторожностью и в малых дозах.
Перечень дополнительных лекарственных средств:
1. Статины (симвастатин).
Вспомогательные лекарственные средства эффект которых и влияние на прогноз больных не доказаны, но их применение диктуется определенными клиническими ситуациями.
2. Периферические вазодилататоры (нитраты) не являются средствами лечения ХСНА. Назначают только при сопутствующей стенокардии, когда есть уверенность, что именно они избавляют пациента от приступов стенокардии.
3. Нитроглицерин – быстродействующие формы: под язык 0,3-0,6 мг, табл. и капс., повторяют по потребности. Принимают внутрь, не разжевывая, запивая водой, лучше после еды, 1-2 табл. (капс.) 2 раза/сут. (обычно утром и в полдень), в отдельных случаях до 4 раз/сут, но не более 12 табл. в день. Может применяться в виде аэрозоля для сублингвального применения, 1-2 дозы (0,4-0,8 мг) под язык. Нитроглицерин в/в инфузионно 5-200 мкг/мин (титруется с учетом изменения САД, которое должно быть больше 90мм.рт.ст.). Дозу повышают до получения желаемого гемодинамического эффекта или побочных проявлений (головная боль, тошнота). Необходим мониторинг АД.
4. Изосорбида динитрат – внутрь, не разжевывая, запивая водой, лучше после еды. Кратность зависит от длительности действия: таблетки средней продолжительности действия 3-4 раза в день по 1-30 мг на прием; препараты пролонгированного действия 20 мг 2-3 раза в сутки, препараты пролонгированного действия 40 и 60 мг 2 раза в сутки, препараты пролонгированного действия 120 мг 1 раз в сутки. Аэрозоль для сублингвального приема в положении сидя 1-3 дозы (1.25-3.75 мг) п/я. Лекарственные формы для наклеивания на десну 20-40 мг 1-3 раза в сутки. В/в инфузионно 2-10 мг/ч. и более (титруется с учетом изменения САД, которое должно быть больше 90мм.рт.ст.).
5. Блокаторы кальциевых каналов (амлодипин) назначают дополнительно к ИАПФ при клапанной регургитации и легочной гипертензии. Начальная доза составляет 5 мг 1 раз в сутки, средняя поддерживающая доза 10 мг/сут.
6. Антиаритмические средства (амиодарон) применяют при опасных для жизни желудочковых аритмиях. Внутрь в течение 1-й недели 200 мг 3 раза в сутки, в течение 2-й недели 200 мг 2 раза в сутки, далее уменьшение дозы до поддерживающей 100-400 мг в сутки. В/в инфузия: 5-7 мк/кг за 20-120 мин. под контролем ЭКГ и АД, при необходимости продолжение инфузии 1.2-1,8 г/сут. (Предлагается включить данный препарат в список жизненно важных препаратов как препарат выбора для купирования пароксизмальных наджелудочковых и желудочковых тахикардиях, мерцательной аритмии, желудочковой тахикардии и фибрилляции желудочков. Высокоэффективен как средство первичной и вторичной профилактики внезапной аритмической смерти у постинфарктных больных и при ХСНА).
7. Ацетилсалициловая кислота по 75-160 мг 1 раз в сутки.
Перечень основных медикаментов:
1.*Гидрохлортиазид 25 мг, табл.
2. *Фуросемид 40 мг, табл.
3. *Эналаприл 2,5 мг, 10 мг, табл.
4. *Периндоприл 4 мг, табл.
5. *Лизиноприл 2,5 мг, 5 мг, 10 мг, 20 мг табл.
6. *Спиронолактон 25 мг, 50 мг, табл.
7. *Дигоксин 62,5 мкг, 250 мкг, табл.
8. Моэксиприл 7,5 мг, 15 мг, табл.
Перечень дополнительных медикаментов:
1. Эпросартан 300 мг, табл.
2. *Ацетилсалициловая кислота 100 мг, 500 мг табл.
3. Симвастатин 5-80 мг, табл.
4.*Ловастатин 10 мг, 20 мг, 40 мг, табл.