высокая диафрагма что это такое
Релаксация диафрагмы
Релаксация диафрагмы – это тотальное или ограниченное расслабление и высокое стояние купола грудобрюшной перегородки с пролабированием прилегающих к ней органов брюшной полости в грудную клетку. Клинически проявляется кардиоваскулярными, респираторными, диспепсическими нарушениями. Преобладание тех или иных симптомов зависит от локализации и выраженности патологического процесса. Ведущими методами диагностики являются рентгенологическое исследование и компьютерная томография органов грудной полости. Единственным способом лечения выступает ауто- или аллопластика диафрагмального купола или его части.
МКБ-10
Общие сведения
Релаксация диафрагмы (паралич диафрагмы, мегафрения, первичная диафрагма) обусловлена резкими дистрофическими изменениями мышечной части органа или нарушением его иннервации. Бывает врождённой или приобретённой. Полная (тотальная) релаксация грудобрюшной перегородки чаще встречается слева. Ограниченное выпячивание её участка (дивертикул диафрагмы) обычно локализуется в передней медиальной части правого купола. У детей релаксация диафрагмы возникает очень редко, нарушения формируются постепенно по мере роста человека и под влиянием внешних факторов. Первые симптомы появляются в 25-30-летнем возрасте. Чаще страдают мужчины, занятые тяжёлым физическим трудом.
Причины релаксации диафрагмы
К высокому стоянию диафрагмального купола приводит выраженное истончение, вплоть до полного отсутствия, его мышечного слоя. Такое строение грудобрюшной преграды чаще обусловлено нарушением развития органа во внутриутробном периоде. Другой распространённой причиной является паралич диафрагмальной мускулатуры. Выделяют следующие группы этиологических факторов, ведущих к релаксации свода диафрагмы:
Патогенез
При врождённой аномалии, ведущей к релаксации грудобрюшной перегородки, выявляется практически полное отсутствие мышечной ткани. Тонкая диафрагма состоит из плевральных и перитонеальных листков. При приобретённой патологии наблюдается дистрофия мускулатуры разной степени выраженности. Отсутствие мышечного тонуса приводит к утрате части функциональных способностей диафрагмального свода. Из-за разницы давления в грудной и брюшной полостях внутренние органы растягивают диафрагму, способствуют её полному или частичному выпячиванию в область грудной клетки.
Патологический процесс сопровождается сдавлением лёгкого и развитием ателектаза на стороне поражения, смещением средостения в противоположном направлении. Релаксация левого купола поднимает вверх органы брюшной полости. Возникают завороты желудка, селезёночного изгиба толстой кишки. Появляются перегибы пищевода, кровеносных сосудов поджелудочной железы и селезёнки, приводящие к преходящей ишемии органов. Из-за нарушения венозного оттока вены пищевода расширяются, возникают кровотечения. Релаксация правого купола (обычно частичная) вызывает локальную деформацию печени.
Классификация
Патологические изменения внутренних органов и нарушения их функций зависят от причин, распространённости и локализации выпячивания диафрагмальной перегородки. По времени возникновения и этиологическим факторам релаксация диафрагмы делится на врождённую и приобретённую. Процесс может располагаться справа или слева, бывает тотальным или частичным. В зависимости от клинического течения выделяют 4 варианта релаксации диафрагмального свода:
Симптомы релаксации диафрагмы
Клинические проявления релаксации диафрагмального купола разнообразны. Симптомы более выражены при врождённой патологии. Ограниченная релаксация участка диафрагмы может протекать латентно или с минимальными жалобами. При тотальном отсутствии тонуса грудобрюшной перегородки заболевание сопровождается респираторным, кардиоваскулярным, диспепсическим синдромами. Большинство пациентов предъявляют общие жалобы на эпизоды слабости, немотивированное снижение веса.
Дыхательные нарушения проявляются приступами одышки и сухого непродуктивного мучительного кашля при небольшой физической нагрузке, изменении положения тела, после еды. Чёткая связь симптомов с приёмом пищи является патогномоничным признаком заболеваний диафрагмального купола. Страдает сердечная деятельность. Возникает тахикардия, нарушения ритма работы сердца и ощущение сердцебиения. Периодически пациента беспокоит загрудинная боль давящего, сжимающего характера, напоминающая кардиалгию при стенокардии.
Ведущими признаками патологии диафрагмы являются расстройства пищеварения. Приступы острых болей в эпигастральной области, правом или левом подреберьях тоже возникают после еды. Болевые ощущения достаточно интенсивны, продолжаются от 20-30 минут до 2-3 часов, затем самостоятельно купируются. При перегибе пищевода нарушается глотание. В некоторых случаях больной способен проглотить большие куски твёрдой пищи, а жидкостью поперхивается (парадоксальная дисфагия). Пациенты часто предъявляют жалобы на изжогу, икоту, отрыжку, тошноту, реже – рвоту. Больных беспокоят метеоризм и периодические запоры.
Осложнения
Под влиянием ряда факторов, повышающих внутрибрюшное давление, релаксация диафрагмы, особенно врождённая, постепенно прогрессирует. Купол грудобрюшной преграды может достигать уровня второго ребра. При этом происходит выраженное смещение внутренних органов. Лёгкое поджимается, образуются участки ателектаза. Подтянутые кверху желудок и кишечник занимают неправильную позицию. Из-за этого развиваются тяжёлые осложнения со стороны органов пищеварения. Самыми частыми из них являются завороты желудка, кишечника, язвенные процессы, кровотечения. Ведущие специалисты в области хирургии описывают единичные случаи гангрены желудка.
Диагностика
При подозрении на релаксацию диафрагмального купола диагностическим поиском занимается врач-хирург. Опрашивая пациента, он уточняет наличие в анамнезе травм и операций в области грудной клетки и живота, воспалительных процессов лёгких, плевры, средостения, верхнего этажа брюшной полости. Для подтверждения диагноза выполняются следующие исследования:
Полную релаксацию грудобрюшной преграды следует дифференцировать с её разрывом и диафрагмальными грыжами. Иногда высокое стояние одного из сводов может скрывать базальный спонтанный пневмоторакс. Частичная релаксация нередко маскирует неопластические и воспалительные процессы внутренних органов, плевры и брюшины, кисты печени и перикарда.
Лечение релаксации диафрагмы
Единственный метод лечения полной или частичной релаксации – хирургический. Пациенты с латентной формой заболевания и стёртой клинической картиной подлежат динамическому наблюдению. Им рекомендуется избегать чрезмерных физических нагрузок, питаться часто малыми порциями, не допускать переедания. При прогрессировании процесса, наличии выраженных кардиоваскулярных, респираторных или диспепсических нарушений показано оперативное вмешательство. Релаксация диафрагмы, осложнённая разрывом органа, заворотом желудка, кишки, кровотечением подлежит экстренной хирургической коррекции.
С учётом локализации патологического процесса выполняется лапаротомия или торакотомия. Разработан малоинвазивный торакоскопический доступ. При умеренной релаксации с частичным сохранением мышечного тонуса возможна френопликация – иссечение истончённой части органа с последующим её удвоением или утроением собственными диафрагмальными тканями. Полная релаксация правого или левого купола является показанием для пластики синтетическим материалом (тефлоном, поливинилалкоголем, териленом). В детской хирургии применяется прошивание грудобрюшной преграды параллельными рядами гофрирующих швов, которые затем стягиваются, образуют складки и низводят диафрагму.
Прогноз и профилактика
Своевременная диагностика и правильная хирургическая тактика приводят к полному выздоровлению. Прогноз ухудшают жизнеугрожающие осложнения и тяжёлая сопутствующая патология. Пренатальное ультразвуковое исследование позволяет выявить отсутствие диафрагмальной мускулатуры у плода. Выявленную релаксацию необходимо корригировать до развития осложнений. Профилактика травматизма, диагностика и адекватное лечение воспалительных процессов лёгочной паренхимы, плевры, средостения, дренирование поддиафрагмальных абсцессов помогают избежать приобретённого паралича диафрагмы.
Что такое грыжа пищеводного отверстия диафрагмы (ГПОД)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьян А. Г., флеболога со стажем в 31 год.
Определение болезни. Причины заболевания
Наверняка, услышав слово «грыжа», многие представляют подкожное выпячивание на животе: пупочная, паховая, послеоперационная грыжи, а также грыжа белой линии живота. Но практически никто никогда не слышал о таком довольно распространённом заболевании, как грыжа пищеводного отверстия диафрагмы.
Краткое содержание статьи — в видео:
Впервые ГПОД была описана французским хирургом P. Ambroise в 1579 году и итальянским анатомом G. Morgagni в 1769 году, но, к сожалению, это заболевание до сих пор не так часто выявляется на ранних этапах, оставаясь не распознанным и не диагностированным, и поэтому не подвергается целенаправленному лечению.
В настоящее время в странах Европы и США число пациентов с тяжёлыми формами ГПОД увеличилось в 2-3 раза. В связи с этим у гастроэнтерологов появилось такое выражение: XX век — это век язвенной болезни, а XXI век — это век рефлюкс-эзофагита и ГПОД.
В России частота выявления ГПОД колеблется от 3% до 33%, а в пожилом возрасте — до 50% среди патологий желудочно-кишечного тракта (ЖКТ).
ГПОД составляют 98% всех грыж диафрагмы. В структуре заболеваний ЖКТ эти грыжи занимают третье место после желчнокаменной болезни, язвенной болезни желудка и 12-перстной кишки. [1] [15]
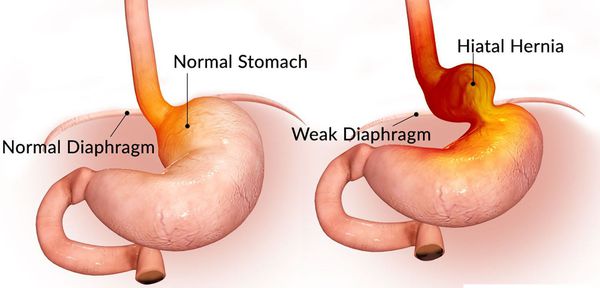
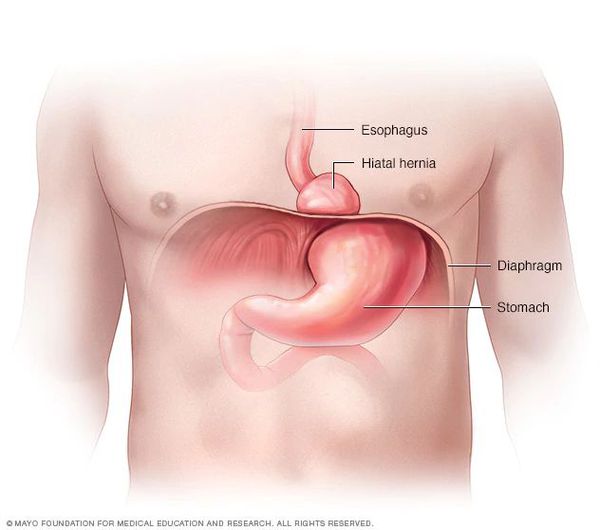
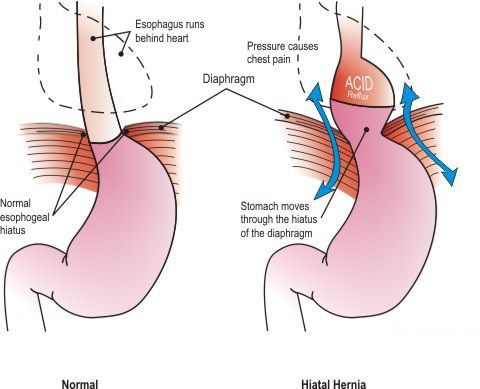
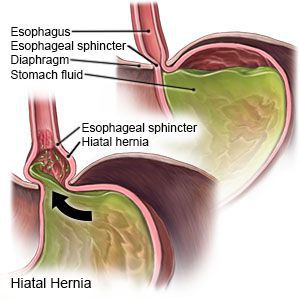
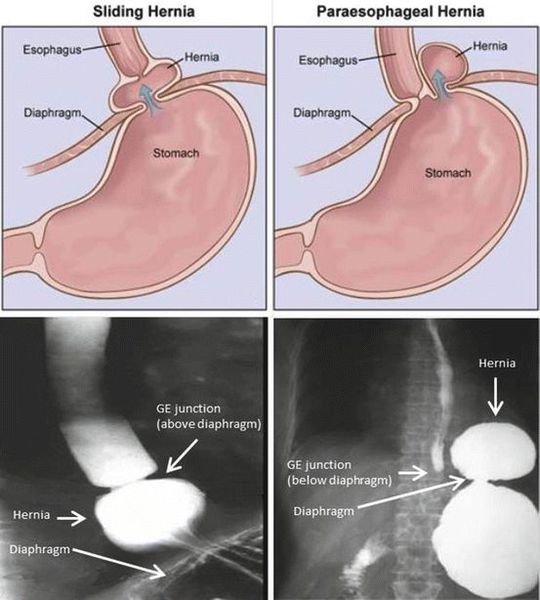
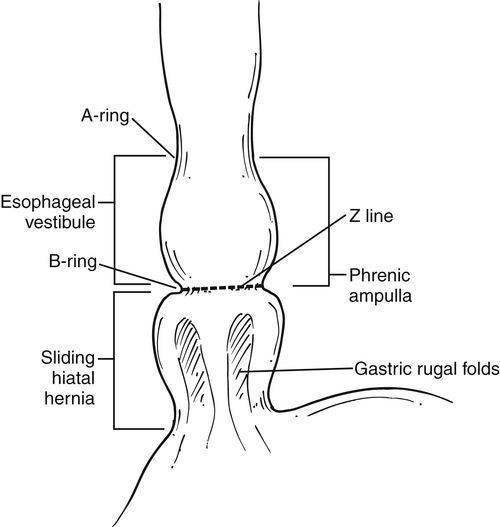
Грыжа пищеводного отверстия диафрагмы (ГПОД) — заболевание, при котором происходит смещение нижней части пищевода или желудка относительно диафрагмы из брюшной полости в грудную.
Очень редко через пищеводное отверстие могут выходить петли кишечника.
Среди причин возникновения ГПОД можно выделить несколько факторов:
Кроме того, на образование ГПОД влияет нарушение пищеводно-фундального угла (угла Гиса) и клапана Губарева (складки слизистой в месте перехода пищевода в желудок). Однако эти факторы не являются ведущими причинами образования грыжи, так как они возникают вследствие деструктивных процессов, указанных выше.
Симптомы грыжи пищеводного отверстия диафрагмы
У абсолютного большинства пациентов «увидеть ГПОД глазом» не возможно. Однако её можно заподозрить по предъявляемым жалобам при развитии некоторых осложнений ГПОД:
Также могут развиться клинические признаки таких заболеваний, как анемия, кахексия (крайнее истощение организма), водно-электролитные расстройства. [7] [13] [18]
Одним из ведущих методов диагностики является сбор жалоб пациента, позволяющий выявить клинические признаки болевого синдрома, гастроэзофагеального рефлюкса. При опросе больных стоит обращать внимание на следующие ведущие клинические симптомы:
При наличии у пациента хотя бы одного из перечисленных симптомов нужно проводить фиброгастродуоденоскопию (ФГДС), а при наличии более двух — углублённое комплексное обследования с целью подтверждения или опровержения предварительного диагноза «ГПОД». [5] [6] [16]
Патогенез грыжи пищеводного отверстия диафрагмы
Рассматривая этиопатогенез ГПОД, трудно предположить его существенное отличие от патогенеза грыж иной локализации, к тому же диафрагмальная грыжа нередко обнаруживается у пожилых людей и пациентов с такими заболеваниями, как грыжа передней брюшной стенки, варикозное расширение вен нижних конечностей, дивертикул пищеварительного тракта, органоптоз, геморрой, плоскостопие и другие нарушения. Данный факт также свидетельствует о том, что у пациентов старше 60 лет диафрагмальные грыжи весьма часто сочетаются с паховыми, бедренными, пупочными грыжами или грыжей белой линии живота.
Таким образом предрасполагающими факторами грыжеобразования являются:
Нарушение связочного аппарата пищевода у пациентов с ГПОД также связано с нарушением липидного обмена и дефицитом аскорбиновой кислоты в организме.
Механизм образования ГПОД следующий:
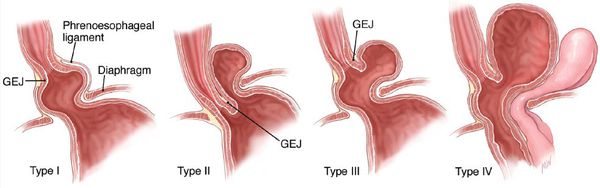
Классификация и стадии развития грыжи пищеводного отверстия диафрагмы
Классификация ГПОД строиться на анатомических особенностях:
По объёму проникновения желудка в грудную полость различают четыре степени тяжести ГПОД:
Осложнения грыжи пищеводного отверстия диафрагмы
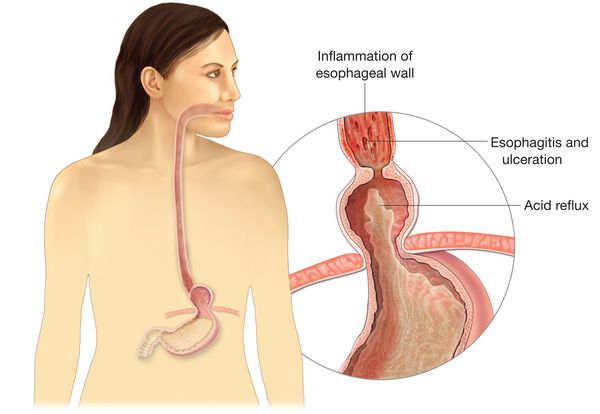
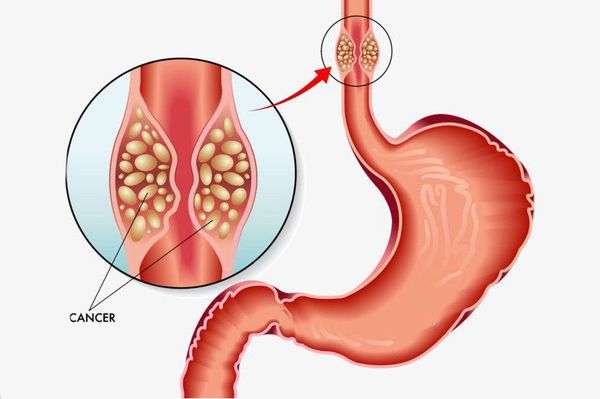
Основным осложнением ГПОД является рефлюкс-эзофагит. На фоне регулярного заброса желудочного содержимого (соляной кислоты и ферментов пищеварения) в просвет пищевода происходят воспалительные изменения пищеводной стенки, которые могут быть выражены в различной степени.
Длительное существование рефлюкс-эзофагита приводит к раковому перерождению стенки пищевода.
Также могут развиться такие заболевания, как хронический гастрит и пептическая язва грыжевой части желудка. Эти осложнения зачастую проявляются болями в эпигастрии, нарушением аппетита и т.д. Их симптомы обычно скрываются за клиническими проявлениями самой грыжи.
Длительное существование ГПОД способно стать причиной формирования рубцового стеноза (сужения) пищевода. Это грозит невозможностью прохождения из пищевода в желудок вначале твёрдой пищи, а при запущенных случаях не проходит и жидкая пища.
При ГПОД может развиться желудочно-кишечное кровотечение вследствие развития пептических язв, эрозий пищевода и желудка из-за постоянного заброса в пищевод желудочного сока и повреждения (эрозии) кровеносных сосудов. Также нередким осложнением ГПОД является уменьшение эритроцитов в крови (анемия). В случае острого массивного желудочного кровотечения и неустранённой кровопотери возникает гиповолемический шок и железодефицитная анемия, а в связи с атрофией фундального отдела желудка и нарушением выработки гастромукопротеина — белка, защищающего слизистую оболочку желудка — может возникнуть В12-дефицитная (пернициозная) анемия.
Очень редким осложнением ГПОД является её ущемление, некроз и перфорация стенки желудка с развитием перитонита. К ущемлению может привести абсолютно любой фактор, связанный с повышением внутрибрюшного давления — кашель (в особенности надсадный), физическая нагрузка и даже переедание.
Диагностика грыжи пищеводного отверстия диафрагмы
Для диагностики ГПОД, помимо детального расспроса пациента, используется почти все способы исследования, применяемые в гастроэнтерологии. К обязательным методам диагностики относятся:
Ведущими инструментальными методами считаются рентген-диагностика и ФЭГДС. [8] [16]
Рентген-диагностика
Благодаря рентгенологическому методу диагностики произведены фундаментальные исследования ГПОД, разработаны классификации, изучены различные формы данной патологии, разработан ряд показаний и противопоказаний к различным видам лечения хиатальных грыж.
Современное полное название — «Полипозиционное рентгендиагностическое исследование пищевода, желудка и двенадцатиперстной кишки с использованием жидкой взвеси сульфата бария на трахоскопе».
Данное рентгенологическое обследование позволяет достоверно диагностировать различные формы ГПОД, включая “малые” эзофагеальные грыжи, выявлять недостаточность кардии, гастроэзофагеальный рефлюкс, рефлюкс-эзофагит, исключать недостаточность кардии, связанную с нарушением пассажа пищи в нижележащих отделах ЖКТ.
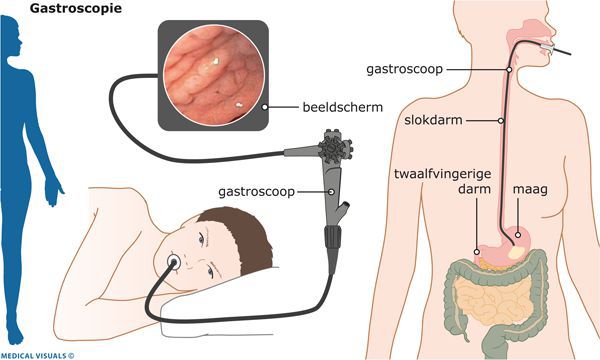
Эндоскопическая эзофагогастродуоденоскопия
В середине XX века были разработаны и широко внедрены в клиническую практику новейшие технологии в эндоскопии. Они позволили значительно расширить возможности диагностики гастроэнтерологических заболеваний.
Особенность эндоскопической эзофагогастродуоденоскопии заключается в:
Всё это позволяет рекомендовать данный метод диагностики не только пациентам, но и населению в целом для проведения диспансеризации и выявления заболевания на ранних этапах.
Конечно же, эндоскопическая диагностика ГПОД — непростая процедура, однако врачами ФЭГДС она рассматривается в качестве скринингового метода, показанного всем пациентам, включая людей с минимальными симптомами гастроэзофагеального рефлюкса, диспепсии или дисфагии (нарушения пищеварения или глотания), а также всем, кто страдает заболеваниями пищеварительного тракта.
К основным прямым и косвенным симптомам ГПОД, обычно проявляющимся при осуществлении ФЭГДС, относятся:
Большую часть перечисленных эндоскопических симптомов ГПОД можно выявить благодаря видеомониторированию во время ФЭГДС, что помогает установить безошибочный диагноз.
Лечение грыжи пищеводного отверстия диафрагмы
При первых проявлениях ГПОД лечение начинают с консервативных мероприятий. Чаще всего в клинике ГПОД на первый план выходят симптомы рефлюкс-эзофагита. По этой причине показано консервативное лечение, направленное в первую очередь на устранение этих клинических проявлений. Прежде всего, это рациональный режим питания и диета, дополненная медикаментозной терапией.
Лекарственные препараты при ГПОД:
Однако единственным радикальным и самым эффективным лечением, устраняющим причины и проявления ГПОД, является хирургическое лечение.
Операция показана и при отсутствии результата или при малой эффективности от проведённой консервативной лекарственной терапии более года.
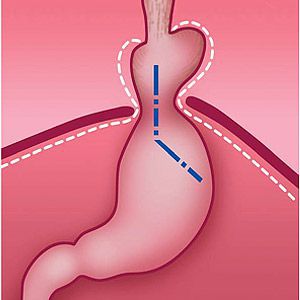
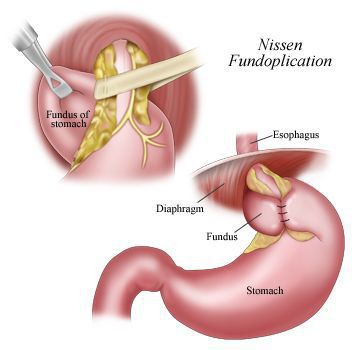
Хирургическое лечение ГПОД — это низведение желудка в брюшную полость, ликвидация ворот грыжи и выполнение антирефлюксной операции.
На сегодняшний день разработано более 50 методик оперативного лечения данного заболевания, и в каждом случае врач-хирург индивидуально выбирает оптимальную для пациента методику.
В настоящее время распространённым методом оперативного лечения ГРОД является лапароскопическая фундопликация по Ниссену с задней крурорафией (ушивание ножек диафрагмы). Данный метод считается наиболее адекватным способом восстановления барьерной функции желудочно-пищеводного перехода.
Малая травматичность с выраженным косметическим эффектом, снижение послеоперационных осложнений, ранняя реабилитация и другие факторы делают оперативные вмешательства через лапароскопические доступы операциями выбора в лечении ГПОД и их осложнений. [12] [14] [15] [19] [20]
Прогноз. Профилактика
Прогноз заболевания простой: чем раньше оно обнаружено, установлен диагноз и проведено лечение, тем его проще лечить, и, соответственно, улучшаются результаты терапии. Чем выше стадия заболевания и больше осложнений, тем хуже отдалённые результаты: меньше выживаемость.
Пациенты с диагностированной ГПОД подлежат диспансерному (динамическому) наблюдению у врача-гастроэнтеролога. Людям с таким диагнозом врачи рекомендуют:
Высокое стояние куполов диафрагмы
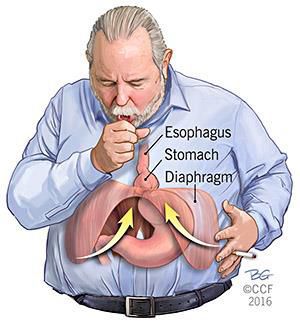
Высокое стояние куполов диафрагмы — патологическое смещение диафрагмальной мышцы в грудную полость, которое приводит к нарушению работы внутренних органов, в частности к проблемам с дыханием, ЖКТ и др.
Диафрагма занимает буферное положение между грудной и брюшной полостями прямо под легкими и представляет собой мышцу, играя роль барьера между органами грудной клетки и брюшной полости. В непосредственной близости от диафрагмы также расположены печень, селезенка и сердце. Если диафрагма, состоящая из довольно жесткой мышечной пластины, смещается выше своей вершиной и крыльями, это так или иначе влияет и на расположение соседних органов.
Высокое стояние купола диафрагмы существенно снижает качество жизни пациента. Наиболее распространенные проявления смещения диафрагмы — удушье, нехватка воздуха, давление в верхнем отделе брюшной полости.
Причины высокого стояния купола диафрагмы
Существует три вида патологических изменений такого рода, указывающих и на причину смещения диафрагмы:
К заболеваниям диафрагмы, влияющим на ее расположение и форму относятся:
Диафрагматит — воспаление диафрагмы, вызывающее отек и увеличение купола мышцы. К воспалению же в свою очередь приводят хронический кашель, механические повреждения, паразитарные инфекции.
Паралич диафрагмы — происходит из-за нарушения передачи импульсов в диафрагмальном нерве.
Диафрагмальные грыжи (при определенных условиях).
Также среди причин высокого стояния диафрагмы следует упомянуть дегенеративные заболевания позвоночника, травмы, гиперплазию тканей некоторых органов, заболевания сосудов, питающих ближайшие к диафрагме внутренние органы.
Высокое стояние купола диафрагмы поддается успешному лечению — после того, как уточняется и корректируется причина смещения, проблема решается.
Диагностика высокого стояния купола диафрагмы осуществляется на КТ. Иногда пациенту рекомендуют пройти дополнительные обследования, например, сдать лабораторные анализы, если смещение вызвано инфекционными заболеваниями.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
Высокое положение купола диафрагмы – причины, симптомы и лечение
Этот текст соответствует спецификациям медицинской литературы, медицинским руководствам и текущим исследованиям и был проверен врачами.
МКБ-10: Q79.1 МКБ Коды являются интернациональными кодами в медицине для диагноза болезней. Они отображены в больничных листах и другой врачебной документации.
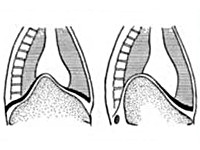
Если диафрагма более не находится на своем изначальном месте в верхней половине туловища, а смещается вверх, это приводит к далеко идущим последствиям. Из-за такого положения диафрагмы в особенности затрудняется дыхание. Обычно не заставляют себя долго ждать такие симптомы, как удушье и нехватка воздуха. Кроме того, высокое стояние купола диафрагмы может быть признаком целого ряда серьёзных проблем со здоровьем.
Определение
Диафрагма (грудобрюшная преграда) представляет собой важную составляющую дыхательной мускулатуры. Она состоит, в основном, из мышечной пластины, которая находится между грудной и брюшной полостями, прямо под легкими (Pulmo), и удерживается в стабильном положении с помощью различных сухожилий. Для обеспечения дыхания дыхательный центр в мозге посылает через равные интервалы времени нервные импульсы к нерву диафрагмы (Nervus phreneticus), которые обеспечивают подъем и опускание мускулатуры диафрагмы. Это непрерывное движение приводит к тому, что нижняя часть легких сокращается, а потом снова раскрывается, и, таким образом, происходит естественный вдох и выдох.
Диафрагма — это непарная мышца, разделяющая грудную и брюшную полости, служащая для расширения лёгких. Условно её границу можно провести по нижнему краю рёбер. Фото: pixabay.com
В непосредственной близости от диафрагмы возле легких находятся и другие органы, занимающие вместе с органами дыхания полость в верхней части туловища. К ним относятся в первую очередь печень (Hepar), селезенка (Splen) и желудок (Gaster). Хотя сердце (Cardia) находится не прямо возле диафрагмы, однако оно также относится к тем органам, которые участвуют в формировании пространства в верхней части туловища.
Высокое положение купола диафрагмы чрезвычайно вредит этому изначальному распределению пространства в верхней части туловища. К тому же смещение органов существенно препятствует движениям мышц, необходимым для процесса дыхания. Исходным положением при высоком стоянии купола диафрагмы является вытеснение купола диафрагмы в грудную полость, вследствие чего постоянно сдавливаются нижние отделы легких.
Тут различают три главные формы высокого стояния купола диафрагмы, которые, в зависимости от вида, указывают на его основные причины:
Если органы верхней части туловища смещаются относительно своего изначального положения, это почти всегда связано с недостатком места в грудной клетке. Чаще всего при высоком стоянии купола диафрагмы наблюдается увеличение органов, так называемые мегалии. Однако также нельзя исключать такие причины высокого стояния диафрагмы, как травмы, болезни позвоночника, воспаление и разрастание тканей.
Высокое положение купола диафрагмы в результате заболеваний диафрагмы
Естественно, описанное выше увеличение органов может в первую очередь поражать саму диафрагму. Например, если пациент страдает так называемым воспалением диафрагмы (диафрагматит), то отек, обусловленный воспалением, может временно увеличивать купол диафрагмы, в результате чего купол давит на легкие. К типичным причинам такого – крайне редкого – воспаления относятся:
Также нельзя недооценивать диафрагмальную грыжу (грыжу пищеводного отверстия диафрагмы) как фактор, вызывающий высокое состояние. Как при серьезном переломе костей, при котором фрагменты костей сдвигаются, вызывая травмы, при этом варианте больше не обеспечивается изначальное положение сегментов диафрагмы, и в некоторых случаях происходит сдвиг купола диафрагмы вверх.
Также возможен паралич диафрагмы (парез диафрагмы) как причина высокого стояния купола диафрагмы. При этом нарушена передача сигналов между дыхательным центром и нервом диафрагмы, вследствие чего диафрагма больше не может выполнять свою функцию. Наряду с отсутствующими сокращениями мышц для поддержания дыхания это состояние сопровождается все большим смещением органов брюшной полости под диафрагмой вверх. Причиной этого является недостаточное мышечное напряжение диафрагмы, которая в обычном состоянии давит сверху вниз на органы.
Внимание: В зависимости от того, парализован ли нерв диафрагмы с одной или с двух сторон, это может привести к очень тяжелым осложнениям! В то время, как лево- либо правосторонний паралич приводит „только“ к проблемам с дыханием, которые обычно переносятся пациентом при достаточном лечении без особого ущерба, двусторонний паралич диафрагмы может спровоцировать опасную для жизни остановку дыхания.
Высокое положение купола диафрагмы в результате заболеваний печени и селезенки
Органы, которые находятся по соседству с диафрагмой, при соответствующем увеличении также могут вызвать высокое стояние купола диафрагмы. При правостороннем высоком стоянии купола диафрагмы в первую очередь следует рассмотреть увеличение печени (гепатомегалию). Чаще всего это связано с жировым гепатозом, что свидетельствует о том, что индивидуальные жизненные и пищевые привычки также могут привести к появлению высокого стояния купола диафрагмы. Далее, к факторам, вызывающим гепатомегалию, относится воспаление печени (гепатит). Причины в этом случае очень разнообразны – от инфекционных болезней, таких как малярия, от травм и отравлений до заболеваний обмена веществ и накопления вредных веществ.
В противоположность этому на левой стороне диафрагмы высокое состояние вызывается обычно увеличением селезенки (спленомегалия). В этом случае проблемы со здоровьем объясняются различными воспалительными и инфекционными заболеваниями селезенки, а также хроническими заболеваниями крови. Спленомегалию может также вызвать цирроз печени, так как он является причиной обратного тока крови в вену селезенки из-за повреждений внутренних сосудов.
Кстати о сосудах: существуют многочисленные заболевания сердца и сосудов, которые могут влиять на объем селезенки, начиная от заболеваний сердца, таких как правосторонняя сердечная недостаточность, и заканчивая специфическими заболеваниями, такими как тромбоз вен селезенки или лейкемия. Они могут разными путями приводить к спленомегалии в результате нарушения кровообращения. Также нельзя исключать такую причину, как гематомы вследствие повреждений селезенки, вызванные несчастными случаями. Далее отмечают следующие заболевания как возможный разрешающий фактор увеличения селезенки:
Другие причины высокого положения купола диафрагмы
В отношении высокого стояния купола диафрагмы следует отметить также дефекты развития органов. Конечно, сюда относится также беременность как увеличение органа, а именно матки. Обычно она приводит к сдвигу многих органов и может, таким образом, также влиять на положение диафрагмы.
В области желудочно-кишечного тракта причиной высокого стояния купола диафрагмы становятся, прежде всего, проблемы пищеварения, такие как вздутие (метеоризм). Длительные скопления газов в желудочно-кишечном тракте влияют на продолжительное растягивание органов пищеварения, что может способствовать выбуханию купола диафрагмы.
Симптомы при высоком положении купола диафрагмы
При высоком стоянии купола диафрагмы симптомы в значительной степени возникают из-за нанесения вреда функциям легких, что может привести к постоянным проблемам с дыханием, если причина не будет устранена. Кроме того, это может также привести к дискомфорту, например, нарушениям функций желудочно-кишечного тракта. В целом у пациентов, страдающих высоким стоянием купола диафрагмы, могут наблюдаться следующие симптомы:
• проблемы с дыханием,
• одышка,
• удушье,
• чувство давления в верхнем отделе брюшной полости.
Постановка диагноза при высоком положении купола диафрагмы
Первые признаки высокого стояния купола диафрагмы могут быть выявлены в ходе постановки диагноза в беседе с пациентом об имеющихся симптомах и возможных перенесенных ранее заболеваниях. После этого в любом случае необходима медицинская визуализация, чтобы получить достоверные диагностические данные и установить выбухание купола диафрагмы. В этом случае рассматриваются, например, КТ, рентген или ультразвуковое исследование. Также возможны лабораторные тесты, например, для определения инфекций.
Терапия при высоком стоянии купола диафрагмы
К счастью, высокое стояние купола диафрагмы сегодня лечится почти без проблем. В любом случае предпосылкой является определение исходной причины. В зависимости от причины заболевания лечение может включать в себя следующие шаги.
Медикаментозное лечение
Инфекции и воспаления органов при высоком стоянии купола диафрагмы, естественно, требуют приема медикаментов. При этом используются как антибиотики, так и противовоспалительные препараты. Заболевания сердца и кровеносных сосудов требуют при необходимости приема средств, понижающих кровяное давление, или бета-блокаторов. Если есть опухоль, с большой вероятностью будет неизбежен прием цитостатических химиотерапевтических средств.
Средства из целебных трав
Лекарственные травы могут хорошо помочь в случае многих причин и заболеваний, которые приводят к высокому стоянию купола диафрагмы. Так, например, травяные чаи из фенхеля или аниса помогают для облегчения вздутия, разгружая желудочно-кишечный тракт. Растительные масла, такие как тминное или перечное, имеют тот же эффект, причем перечное масло одновременно также оказывает стимулирующее воздействие на дыхательные пути.
Физиологические меры
Чтобы улучшить дыхание во время и после терапии высокого стояния купола диафрагмы, предлагаются терапевтические дыхательные упражнения. Посещение физиотерапевта в особенности рекомендуется беременным, так как выбухание купола диафрагмы может привести к усилению одышки к моменту родов. Пациенты с высоким стоянием купола диафрагмы должны, конечно, в любом случае отказаться от курения, так как сигаретный дым, с одной стороны, ухудшает одышку, с другой стороны, может вызвать вредное раздражение нервных окончаний диафрагмы.
В случаях, когда высокое стояние купола диафрагмы вызвано лишним весом, жировым гепатозом или другими заболеваниями печени, очень важно изменение режима питания. Чем меньше давление на диафрагму со стороны излишних тканей и печени, тем лучше. Кроме того, в этом случае состояние здоровья дополнительно ухудшают некоторые продукты. В связи с этим нужно избегать богатой жирами пищи не только при ожирении. Эти продукты также сильно вредят печени. Вещества, образующиеся при обжаривании продуктов и содержащиеся в кофе и мясе, приготовленном на гриле, должны также быть исключены при болезнях печени. Естественно, это также касается алкоголя, который оказывает особо неблагоприятное воздействие на печень, где он разлагается. Поэтому при соответствующих причинах высокого стояния купола диафрагмы пища должна включать продукты с высоким содержанием клетчатки, большое количество фруктов и овощей. Ввиду этого особо полезны для здоровья печени артишоки и использование экстракта расторопши.
Хирургическое лечение
Оперативные меры необходимы в случае высокого стояния купола диафрагмы, когда заболевание вызывается чрезмерным разрастанием тканей или травмами. При необходимости в ходе хирургического вмешательства следует удалить абсцессы и кисты. Внутренние повреждения необходимо обработать, зашить или закрепить скобами. При опухолях врачи решают в каждом конкретном случае, нужен ли перед операцией курс соответствующих медикаментов для уменьшения малигнизации клеток.
Если смещение органов и диафрагмы носит долгосрочный характер, целью операции является скорее их возврат в исходное состояние. В худшем случае возможна экстренная операция, например, при угрозе удушья, и она может включать в себя даже хирургическое уменьшение объема легких.
Причины для высокого стояния купола диафрагмы: диафрагматит, диафрагмальная грыжа, паралич диафрагмы, гепатомегалия, спленомегалия, травмы от несчастного случая, дефекты развития органов, метеоризм, беременность, ожирение.