вялый паралич что это
Острый вялый паралич. Профилактика полиомиелита.
Острый вялый паралич (ОВП)- это любое заболевание у ребенка до 15 лет с острым вялым параличом, сходное с полиомиелитом заболевание у больного любого возраста. Таким образом, к ОВП причисляют все заболевания, которые протекают с быстрым развитием вялых параличей, но не более чем в течение 4 суток.
Основной причиной данной болезни считаются различные энтеровирусы.
Симптомы острого вялого паралича:
Острый вялый паралич характеризуется такими проявлениями:
В 2021г. в Республике Мордовия случаев острого вялого паралича не зарегистрировано.
У детей также проявляются симптомы этого заболевания – они выражаются в виде слабости либо дрожи в конечностях, а помимо этого в неправильном функционировании глотательной, а также дыхательной мускулатуры, потому как разрушаются нижние двигательные нейроны.
Профилактика.
Для профилактики заболевания следует придерживаться таких правил:
Острый полиомиелит относится к инфекционным заболеваниям вирусной этиологии и характеризуется разнообразием клинических форм. Часто, клиническая картина выражается развитием вялых и периферических парезов и/или параличей.
Источником инфекции является человек, больной или носитель.
Вирус полиомиелита выделяется у больного человека с фекалиями, а заражение происходит через воду, продукты питания, бытовые предметы. Возможен и воздушно-капельный и воздушно-пылевой путь передачи.
Естественная восприимчивость людей высокая, однако часто болезнь протекает бессимптомно. К сожалению, именно бессимптомные носители заболевания представляют большую эпидемиологическую опасность.
Наибольшему риску заболевания полиомиелитом в случае завоза дикого вируса полиомиелита подвержены дети, не привитые против этой инфекции (получившие менее 3 прививок против полиомиелита) или привитые с нарушением сроков иммунизации в возрасте до 7 лет.
Разработка эффективных вакцин для профилактики полиомиелита стала одним из наиболее крупных медицинских достижений XX века.
На сегодняшний день существуют два основных типа вакцин:
1. Оральная полиомиелитная вакцина (OПВ), содержащая ослабленный живой полиовирус в виде горьких капель, которая вводится через рот.
2. Инактивированная полиомиелитная вакцина (ИПВ), содержащая убитый полиовирус, которая вводится внутримышечно.
В России прививки против полиомиелита входят в Национальный календарь профилактических прививок, согласно которому всем детям первого года жизни необходимо сделать три прививки от полиомиелита (в 3; 4,5 и 6 месяцев) – вакцинацию, и последующие 3 ревакцинации: в 18, 20 месяцев и в 14 лет.
Первые две прививки делают инактивированной полиомиелитной вакциной (независимо от возраста, даже если по каким-то причинам ребенок начал прививаться в срок старше года), которая вводится с помощью инъекции.
Последующие прививки (3-я,4-ая,5-ая и 6-ая) – живой полиомиелитной вакциной, которая закапывается в рот. ИПВ считается высоко безопасной вакциной независимо от того, вводится ли она отдельно или в комбинации с другими вакцинами.
Многих родителей, бабушек и дедушек беспокоит вопрос, а не нанесет ли прививка против полиомиелита вред здоровью ребенка?
Спешим Вас успокоить, частота развития вакциноассоциированного полиомиелита невелика, по статистике около 10 случаев в год по стране. Приходится в основном на детей с выраженными нарушениями иммунитета и с тяжелыми хроническими заболеваниями.
Поэтому, именно чтобы избежать крайне редких, но все же встречающихся поствакцинальных осложнений первые две вакцинации против полиомиелита проводят инактивированной полиовакционой (в этой вакцине вирусы полиомиелита «мертвые»), а у детей с ослабленным иммунитетом и с другим тяжелыми заболеваниями все вакцинации проводятся инактивированной вакциной.
Часто, у родителей происходит непонимание, почему после того, как в группе детского сада провели вакцинацию детей живой полиомиелитной вакциной, непривитых детей или получивших менее 3 доз полиомиелитной вакцины разобщают с детьми, на срок 60 дней с момента получения детьми последней прививки живой оральной полиовакциной.
На самом деле, такая мера направлена на защиту непривитых или прошедших не полный курс вакцинации детей, ведь после прививки живой вакциной, вирус полиомиелита выделяется с фекалиями ребенка и для сильно ослабленных детей и при несоблюдении правил гигиены может быть опасен. Хотя справедливости ради надо отметить, что такие случаи единичны.
Поэтому, если Ваш ребенок не имеет проблемы со здоровьем, проведенная вакцинация является единственным способом профилактики этого тяжелого заболевания и надежным барьером на пути его распространения.
Еще 20 лет назад полиомиелит ежедневно вызывал паралич у 1000 детей. К 2010 году случаи детского паралича наблюдались у 1349 детей за год, а в 2015 году было зарегистрировано всего 73 случая. Такое резкое уменьшение стало результатом глобальных усилий по ликвидации этой болезни посредством всеобщей вакцинации.
Противопоказаниями к введению вакцин против полиомиелита являются:
Для ОПВ (оральная полиомиелитная вакцина):
Неврологические расстройства, сопровождавшие предыдущую вакцинацию полиомиелитной вакциной.
• Иммунодефицитное состояние (первичное), злокачественные новообразования, иммуносупрессия (прививки проводят не ранее, чем через 6 месяцев после окончания курса терапии).
• Плановая вакцинация откладывается до окончания острых проявлений заболевания и обострения хронических заболеваний. При легком течении ОРВИ, острых кишечных заболеваний и других нетяжелых состояниях прививки проводятся сразу же после нормализации температуры.
Для ИПВ (инактивированная полиомиелитная вакцина):
• Заболевания, сопровождающиеся повышением температуры тела, острые проявления инфекционного заболевания или обострение хронического заболевания. В этих случаях вакцинацию откладывают до выздоровления.
• Аллергическая реакция на предшествующее введение вакцины (аллергия может возникнуть на активные компоненты или к одному из вспомогательных веществ).
В обязательном порядке по эпидемическим показаниям прививку против полиомиелита проводят всем контактным лицам в очагах полиомиелита, в том числе вызванного диким полиовирусом (или при подозрении на заболевание):
Вакцинация против полиомиелита по эпидемическим показаниям проводится в соответствии с постановлением главного государственного санитарного врача субъекта Российской Федерации, которым определяется возраст детей, подлежащих вакцинации, сроки, порядок и кратность ее проведения.
Единственным эффективным способом борьбы с полиомиелитом остается вакцинация!
Слабость мышц (парез)
Слабость мышц – это объективный симптом, выражающийся в снижении силы скелетной мускулатуры, или субъективное ощущение, описываемое как повышенная утомляемость. Причины подобного явления крайне разнообразны и обычно включают структурные повреждения на любом из уровней передачи сигнала по нервным путям, поражение мионевральных синапсов, мышечных волокон. Диагностика осуществляется средствами нейровизуализации, нейрофизиологическими процедурами, лабораторными методами. Лечение предполагает консервативную и хирургическую коррекцию.
Слабость мышц (парез)
Мышечная слабость и быстрая утомляемость мышц – это одни из наиболее распространенных симптомов, с которыми обращаются за неврологической медицинской помощью. Существуют объективные и субъективные критерии, позволяющие определить наличие патологического состояния. Говоря о слабости, обычно имеют в виду снижение мускульной силы, но пациенты часто жалуются на общую утомляемость или затруднение движений в определенных участках тела.
Слабость может присутствовать в отдельных мышцах, затрагивать многие группы или все тело. Она возникает внезапно или нарастает постепенно, отмечается периодически или сохраняется постоянно. В паретических конечностях изменяется мышечный тонус, оживляются или ослабляются рефлексы. В зависимости от происхождения и локализации патологического очага клиническая картина дополняется другими симптомами.
Классификация
Слабость в мышцах обусловлена широким кругом патологий. Она бывает общей (распространенной) или локальной. Первая подразумевает состояние повышенной утомляемости при сохранении мускульной силы. Во втором случае констатируют нарушение путей проведения нервного импульса от ЦНС до определенных мышц. При этом для топической диагностики важно понимать уровень поражения:
Если задействуются центральный или периферический мотонейроны, констатируют парезы со снижением мышечной силы. По степени выраженности они бывают легкими, умеренными, глубокими или принимают характер паралича (полного отсутствия движений). Традиционно парезы систематизируют с учетом локализации поражения и клинических особенностей. В неврологии общепринята следующая классификация:
Отдельно выделяют психогенные парезы, которые возникают без органических причин при полной сохранности проводящих путей головного и спинного мозга. Их развитие связано с нарушением функций высшей нервной деятельности. Существенное значение для диагностики имеет вовлечение в процесс отдельных конечностей, поэтому в клинике нервных болезней различают несколько видов парезов:
Исходя из распространенности, выделяют слабость некоторых мышц (например, пальцев кисти или мимических), целых групп (сгибателей, разгибателей) или отделов (дистальных, проксимальных). Следует понимать, что термин «парез» используется не только при описании работы скелетной мускулатуры, но и применяется по отношению к некоторым внутренним органам (кишечнику, мочевому пузырю).
Почему возникает слабость мышц
Причины слабости в конечностях
Рассматривая происхождение слабости скелетных мышц, стоит разделить понятие пареза, связанного с повреждением нервных путей, и симптомов, обусловленных дефектами синаптической передачи, поражением мускулатуры. Часто речь идет о блокаде или усиленном разрушении ацетилхолина, первичной или вторичной патологии мышц, рефлекторных синдромах. Среди наиболее известных причин слабости выделяют следующие:
Слабость в мышцах всего тела провоцируется различными системными заболеваниями, интоксикациями. Ее отмечают при острых и хронических инфекциях, аутоиммунной патологии, злокачественных опухолях. Низкая двигательная активность у пожилых людей, при иммобилизации, длительном постельном режиме – частые причины распространенной слабости конечностей.
Причины слабости лицевых мышц
Мимические мышцы иннервируются лицевым нервом (VII пара). Любая патология, нарушающая проведение импульса по двигательным волокнам – от кортикоядерного пути до периферического отдела – способна вызвать слабость мускулатуры. Также стоит учитывать непосредственное поражение самих мышц. В списке вероятных патологий присутствуют следующие состояния:
Лицевой нерв часто повреждается при воспалительных процессах в области уха и околоушной слюнной железы. Компрессия или разрыв его волокон наблюдаются при ЧМТ с переломом основания черепа. Риск пареза лицевого нерва возрастает у пожилых людей, при длительном стаже курения, наличии сопутствующей патологии (сахарного диабета, артериальной гипертензии).
Причины парезов
Нарушение спинномозговой проводимости часто обусловлено позвоночно-спинномозговыми травмами, которые влекут за собой компрессию, ишемическое повреждение, отек нервной ткани. Встречаются и прямые ранения – огнестрельные, костными осколками при переломах. Обычно таким повреждениям подвержен шейный отдел, грудной и поясничный затрагиваются гораздо реже. При сотрясении мозговой ткани изменения носят транзиторный характер, в остальных случаях они более стойкие.
Частой причиной сдавления спинного мозга становятся метастатические опухоли (при раке легкого, молочной железы или простаты), реже констатируют лимфому, миеломную болезнь, эпидуральные гематомы. При появлении слабости в руках или ногах исключают туберкулезный спондилит, ревматоидный артрит с подвывихом атлантоаксиального сустава, спинальные сосудистые мальформации.
Диагностика
При проведении клинического обследования отличают истинную слабость в мышцах при снижении силы от повышенной утомляемости как субъективного признака. В анамнезе выясняют сведения о интенсивности и темпах развития симптома, наличии дополнительных признаков. В ходе неврологического осмотра врач определяет мышечную силу (в баллах), объем активных и пассивных движений, рефлексы. Для выяснения причины слабости мышц назначаются дополнительные исследования:
Если слабость мышц сопровождается системными нарушениями, в план обследования включают УЗИ почек и надпочечников, щитовидной и паращитовидных желез. При сосудистых нарушениях делают УЗДС, ангиографию. Поиск злокачественной опухоли может потребовать проведения радиоизотопной сцинтиграфии. Учитывая многообразие причин, врачу-неврологу приходится осуществлять тщательную дифференциальную диагностику с привлечением смежных специалистов.
Лечение парезов
Помощь до постановки диагноза
Резко возникшая выраженная локальная или общая слабость мышц является поводом для обращения за врачебной помощью. При острых состояниях, связанных с прямой угрозой для жизни, необходимы ургентные мероприятия. Подозрение на черепно-мозговые и спинальные травмы требует иммобилизации шейного отдела головодержателем или воротником, пациенты с вероятным повреждением позвоночника транспортируются на жестких носилках.
При серьезных повреждениях с парезом дыхательных мышц, геморрагическом инсульте необходимы реанимационные мероприятия – ИВЛ с интубацией, непрямой массаж сердца. На догоспитальном этапе стабилизируют АД, осуществляют борьбу с отеком мозга, купируют рвоту и судороги. Недифференцированное лечение инсульта предполагает использование нейропротекторов.
Консервативная терапия
Снижение силы в мышцах требует комплексного решения, направленного на устранение причины моторной дисфункции, восстановление утраченных способностей. Основу консервативной стратегии составляет медикаментозная терапия, подбираемая в соответствии с клинической целесообразностью. Учитывая причины и механизмы развития слабости, могут назначаться следующие препараты:
Коррекция обменно-метаболических нарушений требуется при эндокринной патологии, некоторых миопатиях, полинейропатиях. Активно используют витамины группы B, НПВС, ингибиторы холинэстеразы. Схема лечения сосудистой патологии включает вазоактивные средства (пентоксифиллин), венотоники, антиагреганты. Отравления лечат активной детоксикацией, в том числе с использованием экстракорпоральных методов.
На этапе реабилитации особую роль играет немедикаментозная коррекция. Восстановлению силы мышц и объема движений способствуют массаж, ЛФК. Лечебно-активизирующие режимы зависят от состояния пациента и сроков, прошедших после церебрального повреждения. В комплексном лечении парезов применяют кинезиотерапию, физиопроцедуры, ортопедическую коррекцию.
Хирургическое лечение
Для устранения структурных дефектов, ставших причиной пареза, часто требуется оперативное вмешательство. При ишемическом инсульте рекомендованы техники реперфузии: селективный тромболизис, шунтирование, эндартерэктомия. Геморрагии удаляют пункционно-аспирационным, стереотаксическим, микрохирургическим методами. При сдавлении спинномозговых корешков, некоторых нейропатиях, туннельных синдромах необходимы декомпрессионные операции.
При неэффективности консервативной терапии миастении рекомендуют провести удаление вилочковой железы (тимэктомию), что позволяет уменьшить аутоиммунную агрессию. При посттравматических и послеоперационных парезах лицевого нерва выполняют реконструктивные вмешательства (сшивание, аутопластику) и пластические операции (подтяжку, перемещение мышц), улучшающие эстетический результат.
Экспериментальное лечение
Терапия многих заболеваний, проявляющихся слабостью мышц, продолжает совершенствоваться. В клинических испытаниях показана эффективность генной терапии инсультов, спинальной мышечной атрофии. Есть данные о результативности лечения миастении ритуксимабом, при рассеянном склерозе предлагают использовать низкие дозы налтрексона. В процессе восстановления моторной функции многообещающе выглядит трансплантация мезенхимальных стволовых клеток.
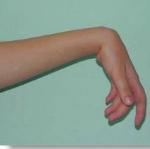
Паралич
Параличом называют полную утрату произвольных движений в различных частях тела. Этот симптом возникает при многих заболеваниях нервной системы.
Произвольными движениями скелетной мускулатуры человека управляет моторная область коры головного мозга. В ней находятся гигантские нервные клетки (их называют пирамидными нейронами), отростки которых спускаются в спинной мозг.
В спинном мозге отросток каждой пирамидной клетки передает нервный импульс следующему нейрону, который несет его к соответствующей мышце. Если эта цепочка прерывается в результате врожденного порока развития, травмы или заболевания, возникает паралич.
Причины и механизм развития
Произвольными движениями скелетных мышц управляет моторная зона коры головного мозга. В ней находятся пирамидные нейроны – гигантские нервные клетки, отростки которых спускаются в спинной мозг. Там отросток каждой пирамидной клетки передаёт нервный импульс следующему нейрону, который несёт его к соответствующей мышце. При прерывании цепочки в результате врождённой аномалии развития, патологического процесса или повреждения возникает паралич.
Двигательные нервные клетки, которые находятся в спинном мозге, не только принимают и передают нервные импульсы от головного мозга. Они сами осуществляют простые рефлексы, частично регулируют тонус мышц. Например, когда человек неосознанно отдёргивает руку от горячего предмета, его головной мозг почти не принимает в этом участия, поскольку нервная цепочка замыкается в спинном мозге.
Поэтому при повреждении коры головного мозга мышцы становятся вялыми лишь на некоторое время. Затем их тонус повышается, рефлексы усиливаются, но произвольные движения по-прежнему невозможны. Этот вид двигательного расстройства называют спастическим параличом.
Когда повреждаются двигательные нервные клетки спинного мозга или периферические нервы, к соответствующим мышцам вообще перестают поступать нервные импульсы. Они становятся вялыми, со временем уменьшаются в размерах. Развивается атрофия мышц. Такой паралич неврологи называют вялым.
В каких мышцах может развиваться паралич?
Параличи, в зависимости от повреждения того или иного отдела нервной системы, могут развиваться в разных частях тела. Параличи в разных группах мышц имеют следующие названия:
паралич одной верхней или нижней конечности – моноплегия;
паралич обеих ног или рук – параплегия, (возникает при повреждении спинного мозга);
паралич левой или правой половины тела – гемиплегия, (развивается у пациентов, страдающих инсультом);
тетраплегия – паралич всех четырёх конечностей,
Симптомы
Основной признак паралича – отсутствие мышечной силы в поражённой мышце или группе мышц. В зависимости от того, какая мышца поражена, у пациента может нарушаться походка, свисать голова, стопа, отсутствовать мышечная сила в конечностях. Параличи черепно-мозговых нервов проявляются следующими симптомами:
нарушением движения глазных яблок;
другими симптомами, которые связаны со слабостью или полным нарушением функции лицевых мышц.
Признаки центрального паралича прямо зависят от уровня поражения. Если патологический процесс развивается в центральной извилине коры головного мозга, функция верхней и нижней конечности выпадает с противоположной стороны патологического очага. При повреждении пирамидальных волокон ствола мозга головы возникает гемиплегия с противоположной стороны, сочетающаяся с центральным параличом мышц лица и половины языка. Двустороннее поражение центрального двигательного нейрона черепно-мозговых нервов проявляется псевдобульбарным параличом.
Центральный паралич проявляется следующими признаками:
повышением сухожильных рефлекторных восприятий, которое сопровождается расширением рефлексогенной зоны;
возникновением патологических рефлексов и синкинезий (непроизвольных движений конечностью или иными частями тела, которые сопутствуют другому пассивному или произвольному движению).
Повышение тонуса мышц происходит рефлекторно. При этом мускулатура находится в постоянном напряжении. Сопротивление осуществлению пассивных движений требует приложения значительных усилий.
Периферический паралич – результат поражения второго двигательного нейрона. Наблюдается послабление или полное отсутствие сухожильных рефлексов, снижение мышечного тонуса, атрофия мышц, дегенерация нервного волокна. Из-за гибели нервных волокон происходит разбалансировка мышцы. Клиническая картина периферического паралича зависит от уровня и степени поражения периферического нейрона. Если в патологический процесс вовлекаются передние рога и ядра черепных нервов, периферический паралич сочетается с мышечной атрофией и характерными фасцикулярными подёргиваниями.
Двигательные расстройства, обусловленные патологией ядер и ствола мозга, черепно-мозговых нервов, представляют собой бульбарный паралич. В случае деформации периферического нерва возникает паралич иннервируемой им мышцы. Из-за того, что периферические нервы содержат чувствительные волокна, у пациентов нарушается чувствительность. При поражении шейного, плечевого, поясничного и крестцового сплетений возникает периферический паралич мышц, которые иннервируются данным сплетением, и отсутствие чувствительности.
Обследование пациентов
Для того чтобы установить причину и вид паралича, неврологи Юсуповской больницы проводят комплексное обследование пациента. Во время опроса врач спрашивает у пациента, в каких мышцах отсутствует сила, когда он заметил расстройство двигательной функции и по какой причине оно возникло. Невролог уточняет, не было ли аналогичных заболеваний у родственников больного, не связывает ли он развитие патологического процесса с наличием вредных веществ (органических растворителей, солей тяжёлых металлов) в окружающей среде.
Обследование пациентов в клинике неврологии Юсуповской больницы проводят с помощью инновационных методов исследования. Электронейромиографию выполняют ведущие специалисты в области физиологии нервной системы – нейрофизиологи. Они с помощью компьютерной программы проводят оценку скорости проведения нервного импульса по нервным волокнам, определяют блоки проведения.
Анализируя данные электроэнцефалографии, оценивают электрическую активность разных участков головного мозга. С помощью компьютерной и магнитно-резонансной томографии головного и спинного мозга послойно изучают строение этих анатомических структур, выявляют нарушение структуры их ткани, определяют наличие абсцессов (полостей, заполненных гноем), кровоизлияний, опухолей, очагов распада нервной ткани. Магнитно-резонансная ангиография позволяет оценить проходимость и целостность внутричерепных артерий, обнаружить объёмные процессы головного мозга. При наличии показаний пациенты имеют возможность получить консультацию нейрохирурга.
Комплексная терапия
Неврологи Юсуповской больницы индивидуально подходят к выбору метода лечения каждого пациента. Схему терапии составляют в зависимости от заболевания, вызвавшего паралич, степени и уровня поражения нервной системы. Лечение центрального паралича проводят одновременно с терапией основного заболевания. Лекарственная терапия параличей направлена на усиление обмена веществ в нервах, микроциркуляции крови, улучшение нервной и синаптической проводимости.
Специалисты клиники реабилитации широко применяют физиотерапевтическое лечение параличей, различные виды массажа, лечебную физкультуру, рефлексотерапию. С помощью электрофореза в организм вводят медикаменты, улучшающие кровоснабжение поражённого участка мозга. При воспалительных заболеваниях нервной системы используют УВЧ и СВЧ-терапию. Электростимуляция в районе обездвиженной конечности, выполненная по двигательным точкам мышц-антагонистов, снимает повышенный тонус и снижает ответную рефлекторную реакцию парализованных мышц.
Электростимуляцию совмещают с иглорефлексотерапией и приёмом мышечных релаксантов. Чтобы снизить риск возникновения контрактур, физиотерапевты выполняют тепловые процедуры – аппликации тёплого озокерита или парафина. Положительную динамику иногда наблюдают при использовании холода.
Медикаментозную терапию центрального паралича проводят бензодиазепинами, баклофеном, дантроленом, антихолинэстеразными средствами. Физическую реабилитацию начинают с массажа. Спустя одну или полторы недели начинают занятия лечебной физкультурой.
Прогноз восстановления нарушенной двигательной функции зависит от заболевания, которое стало причиной паралича, степени тяжести и объёма поражения нервной системы. Для ускорения выздоровления пациента в Юсуповской больнице используют эрготерапию, механотерапию с помощью новейшей аппаратуры ведущих мировых производителей, обеспечивают психологическую поддержку пациента.
Результат лечения пациента во многом зависит от того, своевременно ли начато восстановительное лечение и адекватна ли терапия. Поэтому при появлении первых признаков паралича звоните по телефону контакт-центра. Пациентов с остро развившимся параличом в клинику неврологии Юсуповской больницы госпитализируют ежедневно круглосуточно. Если нарушение двигательной функции развивается медленно, можно получить консультацию невролога в удобное время.