всд пубертатного периода у подростков что это
ВСД симптомы у подростков
Вегетососудистая дистония – это не болезнь, а синдром, объединяющий в себе множество разнородных симптомов неясного происхождения.
Диагноз ВСД (вегетососудистая дистония) ставится подросткам при обнаружении определённого типа причин проявления разнообразных симптомов и не требует медикаментозного лечения у большинства пациентов.
Когда к педиатру обращается за помощью ребенок с большим количеством жалоб, присущих сразу ряду болезней, но при этом обследования не выявляют патологии конкретных систем, самочувствие пациента объясняется нестабильностью работы вегетативной системы.
Вегетососудистая дистония – не болезнь, это дисбаланс между симпатическим и парасимпатическим отделами вегетативной нервной системы. Избавиться от проблемы можно, на это требуется время. Во взрослом возрасте встречается заметно реже, чем у подростков. Объясняется это стабилизацией роста и завершением гормональной перестройки молодого организма[1].
Причины возникновения
Синдром развивается постепенно под влиянием ряда негативных факторов. Главной причиной педиатры считают чрезмерную нагрузку на центральную нервную и сосудистую системы.
Выделяется группа распространенных негативных факторов, способствующих развитию признаков ВСД:
От конкретной причины зависит, со стороны какого органа будут преобладать болезненные ощущения, беспокоящая симптоматика.
Причина в том, что вредные факторы оказывают преимущественное влияние на какой-либо отдел организма. К примеру, негативные эмоции – на сердце, интеллектуальные перегрузки – на мозг[2].
Симптомы
В зависимости от причин, первые признаки, эволюционирующие после в полноценные симптомы ВСД (вегетососудистой дистонии) у подростков, мальчиков и девочек, видны уже с 10 лет, а к 12-14 проявляются развернуто, к 16, 17, 18 годам в зависимости от физической развитости, ребенок может перерасти синдром самостоятельно, без вмешательства медицины [3]. Но в таком случае повышается вероятность развития патологий основных систем организма. Или возвращения вегетососудистой дистонии в более позднем возрасте.
Клинические проявления синдрома разнообразны, зависят от расстройства деятельности конкретного отдела вегетососудистой системы. Типично встречаются:
При наличии одного или нескольких указанных признаков, необходимо обратиться к педиатру.
Такие симптомы могут сигнализировать и об органической патологии. Игнорировать их и оставлять на самотек нельзя.
Диагностика
Чтоб понять, почему так обширен набор исследований при подозрении на ВСД у подростка, следует понимать, что это за диагноз.
Дисфункция вегетососудистой системы в симптоматичном плане напоминает серьезные заболевания основных систем организма. Поэтому при подозрении на расстройства этого типа врач, чтоб исключить опасность, должен проверить все, любые возможные варианты. И только после этого назначается лечение.
При подозрении на синдром вегетососудистой дистонии, пациенты проходят несколько этапов диагностики:
После уточнения всех, в том числе и скрытых, симптомов, назначается комплексная терапия. Целью ее служит не только улучшение самочувствия, но и избавление от синдрома.
Лечение
На вопрос «Лечится ли вегетососудистая дистония с разными симптомами у детей и подростков 12-14 лет?» медицина отвечает положительно. Как правило, удается избежать применения медикаментов.
После всех этапов диагностики, назначается комплексный курс терапии. Как конкретно лечить вегетососудистую дистонию у ребенка или подростка 13 – 18 лет, врач решает исходя из симптоматики и анамнеза. Как правило, для избавления от негативной симптоматики хватает курсов физиотерапии разной направленности [4]:
Рекомендуется специальная диета, больше гулять на свежем воздухе, регулярная, но не тяжелая физическая нагрузка.
К медикаментам прибегают в серьезных случаях. Только, когда курс физиотерапевтического лечения не достигает положительных результатов.
При ВСД в подростковом возрасте прописывают:
Лечение симптомов вегетососудистой дистонии у детей должно проводится под присмотром врача. Уведомляйте доктора, если решили использовать народные средства, травы. Их воздействие требуется учитывать при планировании дальнейшей терапии.
Профилактика
Чтоб избежать приема лекарств типа Пантогама при ВСД и обострения симптомов у подростков, нужная регулярная профилактика. Даже при наличии врожденной предрасположенности и негативно влияющих внешних факторах, расстройств самочувствия можно избежать. Следуя нескольким рекомендациям:
Но главное условие поддержания здоровья подростка – отсутствие серьезных стрессов. И поддержание благоприятной психоэмоциональной атмосферы в семье, окружении.
Список использованной литературы
Вегето-сосудистая дистония у детей и подростков. Клинико-психофизиологические проявления и терапия (обзор)
Опубликовано в журнале:
«ПРАКТИКА ПЕДИАТРА»; №3 (сентябрь-октябрь); 2019; стр. 17-21.
1 Институт мозга человека им. Н.П. Бехтеревой РАН, Санкт-Петербург
2 Санкт-Петербургский государственный педиатрический медицинский университет
Резюме: В статье представлен обзор научных публикаций, посвященных изучению эпидемиологии, этиологии, патогенеза, основных клинических проявлений и подходов к лечению вегето-сосудистой дистонии у детей и подростков и проанализирован опыт применения препарата Нооклерин ® в лечении этого заболевания.
Ключевые слова: вегето-сосудистая дистония у детей и подростков, Нооклерин ®
Summary: The article presents a review of scientific publications devoted to the study of epidemiology, etiology, pathogenesis, main clinical manifestations and approaches to the treatment of syndrome of vegetative dysfunction in children and adolescents, and analyzed the experience of using the drug Nooklerin in the treatment of this disease.
Keywords: syndrome of vegetative dysfunction in children and adolescents, Nooklerin
Психовегетативные расстройства являются одной из актуальных проблем, представляющих интерес как для неврологов и психиатров, так и для педиатров. В нашей стране это заболевание традиционно рассматривается как вегето-сосудистая дистония (ВСД).
Еще Da Costa в 1871 г. на основе наблюдений, сделанных во время гражданской войны в США, описал нарушения сердечно-сосудистой системы, названные им «возбудимым сердцем солдата» и позднее получившие название «синдром Да Коста») [5]. Он описал психогенно провоцированные нарушения функций сердечно-сосудистой системы (учащенное и усиленное сердцебиение, кардиалгии), дыхательной системы (учащенное дыхание, чувство удушья и нехватки воздуха) и пищеварительной системы (учащенный жидкий стул, ощущение вздутия живота, боли по ходу толстой кишки) в структуре тревожно-ипохондрических состояний. Непосредственная связь с психогениями в наблюдениях Da Costa подтверждается редукцией функциональных нарушений и тревожной симптоматики после разрешения психотравмирующей ситуации.
Выдающийся отечественный невролог А.М. Вейн (1991) рассматривал данную патологию как полисистемные расстройства, возникшие в результате нарушения деятельности надсегментарных вегетативных структур [1].
В МКБ-10 для обозначения данной патологии наиболее часто используются следующие рубрики:
G 90.8 Другие расстройства вегетативной (автономной) нервной системы.
G 90.9 Расстройства вегетативной (автономной) нервной системы неуточненное.
F 45.3 Соматоформная дисфункция вегетативной нервной системы.
Кроме этого, в зарубежной литературе для обозначения подобных пациентов используется термин «Medically Unexplained Symptoms» (с медицинской точки зрения необъяснимые симптомы), somatic symptom disorder (расстройство соматической симптоматики).
Проявления ВСД у детей встречаются в 20-82% случаев [1, 2]. При этом неустойчивая вегетативная регуляция отмечена у 95% подростков [3].
Клинические проявления ВСД характеризуется полиморфизмом, при котором в патологический процесс вовлекаются многие системы организма, при этом ведущее место принадлежит расстройствам сердечно-сосудистой системы. Выделяются следующие клинические варианты заболевания, которые встречаются изолированно или в сочетаниях: синдромы артериальной гипер-и гипотензии; нейрогенные обмороки; цефалгический синдром; вестибулопатический синдром; нейрогенная гипертермия; функциональная кардиопатия; гипервентиляционный синдром; дискинезия верхних отделов ЖКТ; дискинезия нижних отделов ЖКТ (синдром раздраженной толстой кишки); ангиотрофоневроз; нейрогенный мочевой пузырь; функциональная легочная гипертензия; гипергидроз; нейроэндокринный синдром; вегетативные кризы (панические атаки) [19].
При клинической диагностике следует учитывать общую направленность вегетативных изменений (симпатикотоническая, ваготоническая, смешанная). В подростковом возрасте усиливаются симпатоадреналовые влияния, отражая общую возрастную активацию нейроэндокринной системы [20]. Такие подростки, как правило, астеничные, пониженного питания. Их кожные покровы сухие, бледные, сосудистый рисунок не выражен, отмечается стойкий белый дермографизм. Они часто предъявляют жалобы на болевые ощущения в области сердца (кардиалгии), у них отмечается склонность к тахикардии, повышению артериального давления. Кроме того, для них типичны жалобы на запоры, редкие, но обильные мочеиспускания [21].
У подростков с ваготонией нередко наблюдается склонность к ожирению, несмотря на сниженный аппетит. Для них характерны зябкость, потливость, частая и длительная субфебрильная температура. Кожные покровы с мраморным рисунком, прохладные. Кисти рук и стопы холодные и влажные, часто цианотичные. Дермографизм красный, стойкий, разлитой, иногда возвышающийся. Для таких подростков типичны: брадикардия или брадиаритмия, тенденция к снижению артериального давления, кардиалгии, обмороки, плохая переносимость транспорта, чувство нехватки воздуха. У многих детей отмечаются боли в животе, тошнота, гиперсаливация, склонность к метеоризму, частые и необильные мочеиспускания [21].
Оценивая динамику клинических синдромов в зависимости от типа вегетативного гомеостаза и возраста ребенка, О.Е. Талицкая и С.Б. Шварков (1999) отметили, что у детей с ваготонией клинические проявления возникали в более раннем возрасте и отличались большим разнообразием, чем при смешанном и симпатикотоническом типах вегетативного гомеостаза [17]. Одним из распространенных при ВСД является синдром цефалгии, отмеченный авторами у 35% детей. Наиболее часто цефалгический синдром встречался у детей с ваготоническим типом ВСД.
При психологическом исследовании нами отмечено значительное повышение среднего уровня тревожности (как реактивной, так и личностной) у подростков с ВСД по сравнению с контрольной группой. Данные психофизиологического исследования свидетельствовали о достоверно более высоких уровнях снижения внимания и скорости реакции, а также повышенном уровне ложных тревог в исследуемой группе. Ложные тревоги отражают импульсивность, под которой понимают невозможность контроля над своими импульсами (Чутко Л.С. и соавт., 2018).
По своей химической структуре он близок к естественным метаболитам мозга и состоит из двух компонентов, один из которых обладает структурным сходством с ГАМК и глутаминовой кислотой, а второй является предшественником холина. Этот препарат можно использовать у детей с 10-летнего возраста. Полученные Ю.В. Поповым (2004) данные свидетельствуют, что Нооклерин ® является эффективным и безопасным средством лечения астенических расстройств у подростков.
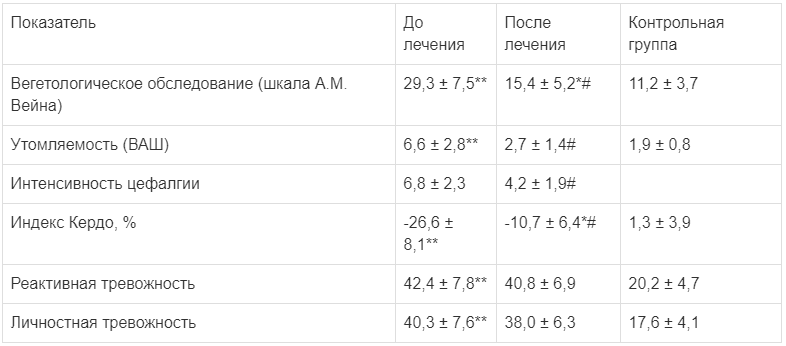
Оценка результатов лечения показала, что доля респондеров после курса Нооклерина составила 66,0%. В беседах с подростками и их родителями отмечается улучшение общего самочувствия, уменьшение головокружений. После окончания лечения регистрируется значительное уменьшение липотимии у 83,3%. Кроме этого, следует отметить уменьшение утомляемости и дневной сонливости со 2-й недели приема препарата. Результаты повторного вегетологического обследования показали достоверное снижение данного показателя после курса Нооклерина.
Также отмечалось снижение интенсивности головной боли у 35,9% от всех пациентов с цефалгиями. Улучшение получено у детей и подростков с ГБН. Ранее в работе Е.М. Шипиловой и соавт. (2016) было показано, что применение Нооклерина привело к существенному уменьшению частоты, продолжительности и интенсивности головных болей напряжения у детей и подростков. Достоверного снижения тревожности не отмечено. После лечения у большинства пациентов регистрировалась нормализация показателей вегетативного гомеостаза (таблица). Так, у 62,3% подростков показатель индекса Кердо значительно повысился и приблизился к нулевому уровню, что свидетельствует о функциональном вегетативном равновесии. Повторное психофизиологическое исследование после курса выявило статистически достоверное уменьшение невнимательности, импульсивности и времени реакции.
Таблица.
Динамика клинико-психологических показателей у пациентов с СВД в ходе лечения Нооклерином
Примечания:
Причины симптомов ВСД у подростков и детей
Предрасположенность к дистонии можно заметить с раннего детства
Это еще не устоявшиеся симптомы, но четко прослеживается закономерность их появления после физических или психологических нагрузок. Иногда симптомы ВСД появляются у ребенка после инфекционного заболевания, или как реакция на какой-то препарат. В детстве особенно эффективна профилактика дистонии, так как все системы продолжают формироваться вплоть до 18-21 года.
Как распознать предрасположенность к ВСД у детей
Ребенок с вегетативной дисфункцией беспокойный, проявляет повышенную тревожность, быстро устает от подвижных игр и шума.
Частые пробуждения по ночам у малышей или сонливость днем, вздутие живота, потливость, излишняя худоба или полнота, сыпь на коже после стресса, также могут быть проявлением склонности к дистонии.
Дети с наследственной предрасположенностью к ВСД нередко страдают функциональными нарушениями работы сердца, желудка, кишечника, желчного пузыря. Это не связано с изменениями в самих органах, но вызывает вполне ощутимые симптомы. Основной эффект при лечении детей с функциональными расстройствами дают седативные препараты и аминокислоты.
Подростки со склонностью к дистонии очень бурно переживают гормональную перестройку. Эмоции часто сказываются на их физическом состоянии, они быстро истощаются. В этом возрасте функциональные нарушения работы внутренних органов могут стать основой для развития болезни.
Почему нарушается регуляция в детском организме
Основная причина ВСД у детей и подростков – наследственная предрасположенность. Если один или оба родителя страдают расстройством вегетативной регуляции, или проявляли в детстве такую склонность, то ребенок в группе риска по ВСД.
Но и у детей, которые не были склонны к дистонии изначально, могут появляться ее симптомы. Так бывает после сильных психологических стрессов, перенесенных инфекций, травм, отравлений. В этом случае организм ребенка тратит слишком много сил на восстановление, и поддерживать нормальную регуляцию становится сложно.
В начальной школе многие дети начинают страдать головными болями, бессонницей, им становится трудно запоминать новое и вспомнить то, что они учили раньше. У учеников начальной и средней школы часто диагностируют гастриты, дискинезию желчного пузыря и желчевыводящих путей, хронические запоры или диарею. Все это может быть следствием школьных нагрузок, посещения дополнительных занятий. Как правило, многие симптомы ВСД проходят, если ребенку дать возможность больше отдыхать, а также провести один-два курса лечения аминокислотным препаратом Элтацин®.
Дети, которые занимаются спортом профессионально, должны получать аминокислоты регулярно для профилактики проблем с сердцем. Высокие физические нагрузки без дополнительной поддержки аминокислотами могут привести к развитию кардиомиопатии и сердечной недостаточности.
Во время активного роста и гормональных изменениях в подростковом возрасте недостаток энергии в нервной ткани и миокарде может привести к частым головным болям, обморокам, нервному истощению, функциональной аритмии и тахикардии, экстрасистолии, чувству тяжести в груди. Без лечения эти симптомы не проходят, и со временем нарушение вегетативной регуляции только усиливается. Прием глицина, цистина, глутаминовой кислоты помогает вовремя дать организму необходимую поддержку и уменьшить проявления ВСД.
Клинические проявления и лечение синдрома вегетативной дисфункции у детей и подростков
Опубликовано в журнале, Педиатрия, Том 91, № 2, 2012 Н.Н. Заваденко, Ю.Е. Нестеровский
Кафедра неврологии, нейрохирургии и медицинской генетики педиатрического факультета ГБОУ ВПО РНИМУ им. Н.И. Пирогова Минздравсоцразвития России, Москва
В статье представлены современные взгляды на причины, патогенез, классификацию, клинические проявления и лечение детей и подростков с синдромом вегетативной дисфункции. Дано краткое описание редких генетических заболеваний, сопровождающихся вегетативной дисфункцией. Рассматриваются современные подходы к лечению, в том числе использование магний-содержащих препаратов, в частности Магне В6 в различных лекарственных формах.
Ключевые слова: дети, подростки, вегетативная нервная система, синдром вегетативной дисфункции, магний-содержащие препараты.
Authors present current view on causes, pathogenesis, classification and treatment of autonomic dysfunction in children and adolescents. Brief description of rare genetic diseases accompanied by signs of autonomic dysfunction was presented. Usage of magnesium preparations including Magne-B6 in different medicinal forms was emphasized in discussion of therapeutic tactics.
Key words: children, adolescents, autonomic nervous system, syndrome of autonomic dysfunction, Magnesium-contained preparations.
ВНС выполняет две глобальные функции 2:
К надсегментарным отделам ВНС относятся структуры верхних отделов ствола мозга, гипоталамус, лимбическая система и ассоциативные зоны коры головного мозга. Их функции отличается интегративным характером, то есть на этом уровне происходит согласование вегетативных реакций с эмоциональными, моторными, эндо кринными для обеспечения целостного поведенческого акта [1, 2, 4].
В основе функционирования ВНС лежит принцип взаимодействия симпатической и парасимпатической ВНС. Для обеих этих систем преганглионарная иннервация является в основном холинергической, и в нервных окончаниях на ганглионарных синапсах высвобождается ацетилхолин. Для симпатической системы основным нейромедиатором является норадреналин, но также существуют другие не менее важные постганглионарные нейромедиаторы, среди которых субстанция Р, дофамин и вазоактивный интестинальный полипептид. В течение двух последних десятилетий стало очевидно, что внутри как одного вегетативного нейрона, так и ганглия одновременно присутствует несколько медиаторных систем. В свою очередь различные органы отвечают на высвобождение нейромедиаторов посредством различных систем рецепторов [5]. Несмотря на то, что симпатический и парасимпатический отделы ВНС часто рассматриваются как антагонисты, это далеко не всегда так. Их взаимодействие можно определить как «взаимостимулирующий антагонизм» [6].
Причинами нарушений вегетативной регуляции считаются [1, 2, 4, 7] наследственно-конституциональная предрасположенность; патология пре- и интранатального периодов; травматические и воспалительные заболевания ЦНС; очаги хронического воспаления и соматические заболевания; гормональные перестройки, в частности пре- и пубертатный периоды; хроническое психоэмоциональное перенапряжение; чрезмерные физические нагрузки; неблагоприятные условия окружающей среды. Различают первичные, то есть генетически обусловленные или связанные с физиологическими процессами нарушения функций ВНС, а также вторичные, возникшие вследствие других заболеваний.
В классификации МКБ 10 [9] нарушения, соответствующие СВД, рассматриваются в рубри ках G90 Расстройства ВНС, G90.9 Расстройства ВНС неуточненные, а также F45.3 Соматоформная вегетативная дисфункция из категории F4 «Невротические, связанные со стрессом и соматоформные расстройства». Термин «соматоформный» заменил ранее применявшийся «психосоматический».
Диагностическими критериями соматоформной вегетативной дисфункции являются следующие:
Далее в МКБ 10 классифицируются отдельные расстройства этой группы, определяя орган или систему, беспокоящих пациента как источник симптомов: F45.30 Сердце и ССС; F45.31 Верхние отделы ЖКТ; F45.32 Нижний отдел ЖКТ; F45.33 Дыхательная система; F45.34 Урогенитальная система; F45.38 Другие органы или системы.
В детском возрасте СВД исключительно полиморфен по клиническим проявлениям [7, 8, 10] и наряду с функциональными нарушениями со стороны различных органов и систем представлен психоэмоциональными расстройствами. Развитию соматовегетативных расстройств у дошкольников способствует легкость возникновения отрицательных эмоциональных реакций. Среди их наиболее частых причин встречаются срыв привычного стереотипа поведения (смена круга общения или окружающей обстановки), нерациональный режим дня, отсутствие необходимых условий для игры и самостоятельной деятельности, создание односторонней аффективной привязанности, неправильные воспитательные приемы и отсутствие единого подхода к ребенку [11]. В школьном возрасте появляются факторы конфликтов со сверстниками и учителями, неспособность справиться с учебной нагрузкой [12].
При диагностике СВД у детей важным условием является указание на общую направленность вегетативных изменений (симпатико-тоническая, ваготоническая, смешанная). Ее определение позволяет точнее сориентироваться в диагнозе и выборе терапии [4, 13]. Чем младше ребенок, тем большую парасимпатическую окраску имеют его вегетативно-висцеральные реакции. Симпатоадреналовые влияния усиливаются в пубертате, отражая общую возрастную активацию нейроэндокринной системы.
Симпатикотонический тип чаще отмечается у детей с астеническим телосложением и пониженным питанием. Характерны повышенный аппетит и жажда в сочетании с жалобами на запоры, редкие, но обильные мочеиспускания. Кожные покровы у них сухие, бледные, могут быть горячие или теплые на ощупь, потоотделение скудное, сосудистый рисунок не выражен. Иногда встречаются экзематозные высыпания и зуд. При оценке дермографизма отмечается белое или розовое окрашивание кожи в месте раздражения. Со стороны ССС отмечается склонность к тахикардии, повышению АД. Границы относительной сердечной тупости с тенденцией к сужению («капельное сердце» при рентгенографии грудной клетки). Тоны сердца звучные. Часто предъявляются жалобы на болевые ощущения в области сердца (кардиалгии). Дети отличаются эмоциональной нестабильностью, повышенной отвлекаемостью, часто присутствуют жалобы на нарушения сна (трудности засыпания, поверхностный сон с большим количеством пробуждений и явлениями парасомний).
Дети с преобладанием ваготонии более склонны к избыточной полноте, хотя аппетит у них часто бывает снижен. При общей склонности к покраснению кожных покровов кисти рук цианотичны (акроцианоз), влажные и холодные на ощупь. На теле отмечается мраморность кожных покровов («сосудистое ожерелье»), повышена потливость (общий гипергидроз), имеется склонность к угревой сыпи (особенно в период пубертата), задержке жидкости в виде преходящих отеков под глазами, могут наблюдаться проявления нейродермита, различные аллергические реакции. Волосы сальные. Дермографизм красный, стойкий, разлитой с возникновением приподнятого кожного валика. Могут отмечаться полилимфоаденопатия, увеличение миндалин, аденоидов. Часто после простудных заболеваний длительно отмечается субфебрильная температура либо она наблюдается без указаний на инфекцию. Со стороны сердца типичны брадикардия или брадиаритмия, снижение АД, небольшое расширение границ сердца, приглушение тонов. Встречаются обмороки, головокружения, вестибулопатии, чувство нехватки воздуха. Типичны жалобы на боли в животе, тошноту, метеоризм, гиперсаливацию, отмечаются частые, но необильные мочеиспускания, энурез.Характерны аллергические заболевания, хронические воспалительные заболевания носоглотки. Психоэмоциональный фон спокойный, но могут быть апатия, склонность к развитию депрессий. Сон обычно не нарушен.
При полисистемности нарушений у детей с СВД степень вовлечения различных систем организма может быть неодинаковой. Выделяются следующие клинические варианты СВД, которые встречаются изолированно или в сочетаниях [7]: синдромы артериальной гипер- и гипотензии; нейрогенные обмороки; цефалгический синдром; вестибулопатический синдром; нейрогенная гипертермия; функциональная кардиопатия; гипервентиляционный синдром; дискинезия верхних отделов ЖКТ; дискинезия нижних отделов ЖКТ (синдром раздраженной толстой кишки); ангиотрофоневроз; нейрогенный мочевой пузырь; функциональная легочная гипертензия; гипергидроз; нейроэндокринный синдром; вегетативные кризы (панические атаки).
В современных исследованиях стала отчетливо прослеживаться тенденция к оценке клинических проявлений СВД не с позиций психосоматического подхода, а с учетом новых данных о генетических нарушениях, которые сопровождаются расстройствами ВНС и могут явиться моделями для улучшения понимания патофизиологических механизмов, вызывающих вегетативную дисфункцию. Хотя эти болезни считаются редкими, в описаниях обычно указывается на индивидуальные различия в характере и тяжести клинических проявлений. По этой причине случаи с менее тяжелым течением могут оставаться не выявленными. Остановимся на некоторых из них.
Синдром Оллгрова был описан в 1978 г. [17]. Наследуется по аутосомно-рецессивному типу, локус мутации находится на хромосоме 12q13. Первоначально его называли «синдром три А» в связи с характерной триадой: резистентность к АКТГ с надпочечниковой недостаточностью, ахалазия кардии и нарушения слезоотделения (алакримия). Но поскольку установлено, что этот синдром сочетается с вегетативной дисфункцией, более уместным считается термин «синдром четырех А» [5]. Часто выражены не все составляющие синдрома, возраст дебюта различен. Синдром может проявиться в первое десятилетие жизни тяжелыми гипогликемическими эпизодами или дисфагией, возникающей вследствие ахалазии и сниженной секреции слюны. Тем не менее, до подросткового или даже взрослого возраста редко обнаруживают сочетание резистентности к АКТГ и ахалазии. У многих пациентов отмечается прогрессирование неврологических симптомов, в частности, сенсомоторной дегенерации, невропатии зрительного нерва, нарушений со стороны мозжечка и парасимпатической ВНС. При исследовании вегетативных функций глаза можно обнаружить алакримию, сухой кератоконъюнктивит, атрофию слезной железы, нарушения зрачковых реакций и аккомодации. Вегетативная дисфункция проявляется также в ортостатической гипотензии с сохранением компенсаторной тахикардии, снижением потоотделения и секреции слюны.
Синдром циклической рвоты (СЦР) характеризуется тяжелыми периодическими эпизодами тошноты, рвоты и вялости с полным выздоровлением между приступами [5]. Это расстройство отмечается у 1,9% детей школьного возраста и в дальнейшем часто трансформируется в мигрень [18]. Приступы часто провоцируются эмоциональным и физическим стрессом, сопровождаются многими вегетативными симптомами, включая повышенное слюно- и потоотделение, бледность, повышение АД, диарею и головокружение. Часто рвоте предшествует продромальный период, проявляющийся головной болью, фотофобией или головокружением. При исследовании вегетативной регуляции выявлены нарушения, характерные для активации симпатической нервной системы, в частности вариабельность сердечного ритма и постуральная непереносимость. Несмотря на то, что СЦР часто рассматривается как вариант мигрени, в ее основе лежит вегетативная дисфункция. Причины СЦР до конца не выяснены, но показана роль генетических факторов: СЦР у некоторых детей наследовался по материнской линии и ассоциировался с изменениями митохондриальной ДНК [19].
При ряде заболеваний, обусловленных мутациями митохондриальной ДНК (например, синдроме MELAS), отмечаются мигренеподобные головные боли, что может указывать на участие нарушений функций митохондрий в патогенезе мигрени.
По клиническим особенностям выделяют мигрень без ауры (75% случаев) и мигрень с аурой. Мигрень с аурой ранее носила название «ассоциированной мигрени», клиническая картина приступа сопровождается комплексом преходящих локальных неврологических нарушений (аурой), продолжительность которых не превышает 60 мин. Головная боль при приступе мигрени у детей может носить как пульсирующий, так и давящий характер, ее локализация чаще двусторонняя или в области лба с возможным усилением в одной половине головы, интенсивность варьирует от умеренной до нестерпимой. Чувствительность к внешним раздражителям выражена меньше, чем у взрослых. Приступ сопровождается выраженными вегетативными симптомами: на стороне боли могут отмечаться инъецированность сосудов конъюнктивы, слезотечение, отечность периорбитальных тканей и височной области, иногда сужаются глазная щель и зрачок, отмечаются тошнота и рвота, иногда многократная, бледность или гиперемия кожных покровов, учащение сердцебиения, затруднения дыхания, гипергидроз, нестабильность температуры тела; возможны озноб, головокружение. Мигренозному приступу может предшествовать продромальная фаза. За несколько часов до головной боли отмечается смена настроения в сторону эйфории или подавленности, возможно появление раздражительности и беспокойства или апатии, чувства усталости, сонливости, возникают изменение аппетита, тошнота, иногда пастозность тканей. Постприступная фаза продолжается несколько часов или суток; отмечаются астения, сонливость, затем самочувствие постепенно нормализуется. В межприступном периоде у детей с мигренью не имеется отчетливых нарушений со стороны нервной системы, в том числе ВНС.
Ранее были приняты такие обозначения ГБН, как «головная боль мышечного напряжения», «психомиогенная головная боль», «стрессорная головная боль», «простая головная боль», что отражает представления о патогенетических механизмах ГБН. ГБН провоцируются хроническими психоэмоциональными перегрузками, стрессами, конфликтными ситуациями [20]. Эти ситуации приводят к тоническому напряжению перикраниальных мышц (лобных, височных, затылочных) как универсальной реакции защиты на действие хронического стресса. Следует отметить предрасполагающие к развитию ГБН особенности личности: эмоциональные нарушения (повышенная возбудимость, тревожность, склонность к депрессии), демонстративные реакции, ипохондрическая фиксация на болевых ощущениях, пассивность и снижение стремления к преодолению трудностей. Патогенетической особенностью служит незрелость механизмов психологической защиты ребенка, что приводит к появлению ГБН при воздействии даже незначительных, с точки зрения взрослых, стрессовых факторов.
В межприступном периоде, в отличие от мигрени, большинство больных предъявляет жалобы на боли и чувство дискомфорта в других органах (боли в ногах, кардиалгии, затруднения дыхания, дискомфорт в животе), характеризующиеся непостоянством и достаточно неопределенным характером, однако при обследовании патологических изменений не определяется. Для больных ГБН характерны нарушения сна: трудности засыпания, поверхностный сон с множеством сновидений, частыми пробуждениями, снижается общая длительность сна, наблюдается раннее окончательное пробуждение, отсутствие ощущения бодрости после ночного сна и дневная сонливость.
При исследовании состояния церебральной гемодинамики с помощью ультразвуковой допплерографии проявления ангиодистонии в виде усиления ангиоспастических реакций определялись только у 30% детей с ГБН. У 55% больных отмечалось снижение сосудистого тонуса, что свидетельствует о преобладании парасимпатикотонии [21].
а) дискретный эпизод интенсивного страха или дискомфорта;
б) внезапное начало;
в) ПА достигает максимума в течение нескольких минут и длится не менее нескольких минут;
Клинические картина ПА развивается внезапно с нарастанием интенсивности за короткое время (до 10-15 мин). Далее следует постприступный период, который характеризуется состоянием усталости и слабости. Чаще всего ПА возникают в состоянии бодрствования, редко при засыпании или при ночных пробуждениях. Частота приступа варьирует от ежедневных до одного в несколько месяцев. В среднем, частота приступов варьирует от двух до четырех за неделю или реже.
ПА могут быть связаны с представляющимися пациенту опасными ситуациями и местами (транспорт, общественное место, лифт), хотя объективной угрозы не существует. Из-за сильной тревоги пациент начинает избегать эти места или ситуации. Такое тревожно-фобическое расстройство называется агорафобия. Паническое расстройство сочетается с агорафобией в 30-50% случаев [22].
Терапия СВД достаточно сложна и требует индивидуального подхода. Положительных результатов можно добиться только при хорошем взаимопонимании и взаимодействии между врачом, пациентом и его родителями. Ошибочным является мнение о том, что СВД является состоянием, отражающим особенности растущего организма, которое со временем самостоятельно проходит. Лечение должно быть своевременным, комплексным и достаточно длительным. Для обеспечения его патогенетической направленности учитывают направленность вегетативных реакций (симпатикотоническая, ваготоническая, смешанная).
Лечение СВД начинают с общих мероприятий, направленных на нормализацию показателей вегетативного статуса. Широко используются немедикаментозные методы: коррекция режима дня и питания, лечебная физкультура, закаливающие и физиотерапевтические процедуры.
Важно соблюдать режим дня, чередовать умственные и физические нагрузки. Продолжительность сна должна быть достаточной и соответствовать возрастным потребностям (от 8 до 10 ч). Хроническое недосыпание служит причиной нарушений в работе нервной и эндокринной систем или может усугублять симптомы СВД.
Необходимо поддерживать нормальный психологический климат в семье ребенка, устранять конфликтные ситуации и нервно-психические перегрузки в семье и школе. Во избежание переутомления в ходе спокойного обсуждения с ребенком регламентируется время просмотра телепередач, игр и работы за компьютером.
Большое значение имеет правильное питание. При его коррекции следует увеличить поступление в организм солей калия и магния. Эти вещества участвуют в проведении нервных импульсов, улучшают работу сосудов и сердца, способствуют восстановлению нарушенного баланса между отделами ВНС. Калий и магний содержатся в гречневой, овсяной кашах, сое, фасоли, горохе, абрикосах, шиповнике, кураге, изюме, моркови, баклажанах, луке, салате, петрушке, орехах.
Частой ошибкой является освобождение детей с СВД от занятий физкультурой. Гиподинамия приводит к ухудшению состояния. Оптимальными при СВД являются плавание, ходьба, катание на лыжах, пешие прогулки, подвижные игры на свежем воздухе. Водные процедуры оказывают общеукрепляющее воздействие на организм, поэтому при всех типах вегетативной деятельности могут быть рекомендованы контрастные ванны, веерный и циркулярный души, гидромассаж, плавание. Во время и после занятий и процедур пациенты не должны испытывать неприятных ощущений, чрезмерной усталости, раздражительности.
Из средств фитотерапии при расстройствах по парасимпатикотоническому типу применяются растительные стимуляторы: элеутерококк, женьшень, заманиха, аралия, левзея, различные мочегонные травы и сборы (толокнянка, можжевельник, брусника). При расстройствах по симпатикотоническому и смешанному типам назначают седативные травы и сборы: валериана, пустырник, шалфей, мята, мелисса, хмель, корень пиона.
Эффективностью в терапии СВД обладают комбинированные препараты, содержащие магний и витамин B6 (пиридоксин). Пиридоксин участвует в обмене белков, углеводов, жирных кислот, синтезе нейромедиаторов и многих ферментов, оказывает нейро-, кардио-, гепатотропное, а также гемопоэтическое влияние, способствует пополнению энергетических ресурсов. Высокая активность комбинированного препарата обусловлена синергизмом действия компонентов: пиридоксин увеличивает концентрацию магния в плазме и эритроцитах и снижает количество магния, выводимого из организма, улучшает всасывание магния в ЖКТ, его проникновение в клетки, а также фиксацию. Магний, в свою очередь, активизирует процесс трансформации пиридоксина в его активный метаболит пиридоксаль-5-фосфат в печени. Магний и пиридоксин потенцируют действие друг друга, что позволяет успешно использовать их комбинацию для нормализации магниевого баланса и профилактики недостатка магния.
Препараты магния способствуют выраженному снижению возбудимости нервной ткани и, как следствие, улучшению регуляции функций внутренних органов. Поэтому препараты магния широко используются в качестве лекарственного средства при различных заболеваниях, и прежде всего при патологии ССС. Н.А. Коровина и соавт. [25] исследовали эффективность терапии препаратами магния в течение 3 недель у35 детей и подростков с сердечно-сосудистыми заболеваниями. После курса лечения отмечалось достоверное снижение частоты клинических проявлений нейровегетативных нарушений у большинства обследованных больных. При этом наиболее существенной была динамика таких симптомов, как кардиалгии, тахикардия, повышение АД, головные боли, головокружения, слабость, утомляемость, тревожность и раздражительность, нарушение качества сна. Применение терапии магнием сопровождалось отчетливым гипотензивным эффектом при повышении АД, обусловленном преобладающими симпатикотоническими влияниями у детей с вегетативной дисфункцией, вплоть до полной нормализации АД в 62,5% случаев. Эти данные согласуются с представлениями о депрессорном влиянии магния на активность и выделение катехоламинов, частичной блокаде рецепторов, чувствительных к адреналину, и возможном влиянии магния на центральные механизмы регуляции АД. Положительная динамика ЭКГ подтвердила кардиотрофический, антиаритмический, вегетотропный эффекты терапии магнием. Положительное терапевтическое действие Магне В6 подтверждено при лечении СВД у взрослых пациентов [26].
Учитывая полисистемность клинических проявлений СВД у детей и подростков, следует подчеркнуть необходимость активного участия и согласованных усилий врачей различных специальностей и других специалистов в обследовании и лечении этих пациентов, преемственность предписываемых рекомендаций и терапевтических назначений, а также достаточную длительность лечения с обязательным динамическим контролем за состоянием детей и подростков.