врожденная аномалия сердечных камер и соединений неуточненная что это
Малые аномалии развития сердца
Малые аномалии развития сердца — это группа врожденных или приобретенных структурных нарушений миокарда и прилегающих к нему магистральных сосудов, которые не приводят к явным нарушениям гемодинамики, но иногда провоцируют развитие патологических состояний в течение жизни. Могут осложняться внезапной кардиальной смертью, бактериальным эндокардитом, митральной, трикуспидальной недостаточностью, разрывом хорд. При значимых отклонениях внутрисердечной гемодинамики от нормы отмечается цианоз кожи, одышка, быстрая утомляемость, редкие загрудинные боли. Лечение чаще консервативное, по показаниям осуществляются кардиохирургические операции.
МКБ-10
Общие сведения
Малые аномалии сердца (МАС) широко распространены, представляют собой разнородную группу патологических состояний, обусловленных изменениями соединительной ткани сердца. Рассматриваются как частный случай висцеральных соединительнотканных дисплазий, нередко сочетаются с дисплазией кожи, костно-мышечной системы, других внутренних органов. В 96-99% случаев не обнаруживаются при осмотре, остаются недиагностированными или выявляются случайно при обследовании по поводу другой патологии. Встречаемость у новорожденных колеблется от 40 до 69%. Чаще страдают мальчики – 58% от общего числа детей с установленными нарушениями. Самыми часто диагностируемыми отклонениями от нормы являются дефект межпредсердной перегородки (26%) и функционирующий артериальный проток (6%).
Причины
В настоящее время МАС рассматриваются как полиэтиологическое состояние, которое возникает под действием различных факторов и приводит к стойким анатомическим или функциональным дефектам соединительнотканных структур, являющихся основой сердечного каркаса. Большинство подобных дефектов обусловлено дисплазией соединительной ткани (ДСТ). Основными причинами развития МАС считаются:
Патогенез
Малые аномалии связаны с дефектами структуры интерстициальной ткани сердца. Основным типом клеточной патологии, лежащим в основе повреждения, является дисплазия. Соединительнотканные структуры играют роль кардиального «скелета», составляют основу клапанного аппарата, сосудов. Дисплазия становится причиной нарушения дифференцировки, пролиферации, микроструктуры, метаболизма клеток в этих структурах, развитию неправильной гистоархетиктоники с формированием разнообразных отклонений строения, способных привести к нарушению функциональности органа. Нередко малые кардиальные аномалии сочетаются с патологией иных систем и тканей.
Классификация
Малые аномалии представляют собой патологии собственно сердечной мышцы и прилегающих магистральных артерий. Нарушения систематизируют по локализации дефекта с последующим уточнением наличия гемодинамических нарушений и степени их выраженности. Выделяют шесть основных групп изменений миокарда и сосудов, которые определяются с помощью ультразвукового исследования сердца:
Симптомы
У 96% пациентов система кровообращения и организм в целом никак не страдают от стромальных дефектов, клиническая симптоматика отсутствует. При значимом поражении различных кардиальных отделов могут определяться неспецифические проявления: цианоз кожи, особенно – в области носогубного треугольника, быстрая утомляемость, одышка, незначительные редко возникающие кардиальные боли. Чаще всего малые аномалии манифестируют в период гормональной перестройки (подростковый период, беременность). Наблюдается тахикардия, аритмии, давящие ощущения за грудиной, тошнота, снижение физической выносливости, головные боли и головокружения. Возможно появление признаков вегетососудистой дистонии, в том числе субфебрильное повышение температуры тела.
У новорожденных патология может проявляться частым глубоким дыханием, ускорением сокращений сердца при кормлении, купании. Существуют симптомы, характерные для отдельных дефектов. Добавочные хорды левого желудочка становятся этиологическим фактором синусовой тахикардии. Регургитация крови из-за неплотного смыкания трикуспидального клапана или ее нефизиологическая циркуляция при открытом овальном окне могут приводить к застойным явлениям в малом круге кровообращения, что сопровождается выраженной одышкой даже при незначительной физической активности.
Осложнения
Несмотря на отсутствие прямого патологического влияния, малые аномалии снижают общую резистентность миокарда к воздействию повреждающих факторов, что повышает риск формирования сердечно-сосудистых патологий. К примеру, на фоне пролапса митрального клапана развивается до 30% всех инфекционных эндокардитов, вероятность внезапной смерти при массивной регургитации повышается в 50 раз, особенно у молодых людей обоих полов. У отдельных пациентов возникают фатальные нарушения ритма, проводимости, наблюдается образование аневризм аорты и коронарных артерий с их последующим разрывом. Дегенерация клапанных структур становится предрасполагающим фактором атеросклероза и кальциноза, которые сопровождаются сужением просвета отверстий (стенозом) между полостями сердца и/или сосудами.
Диагностика
Иногда врачу-кардиологу удается заподозрить наличие малых аномалий при проведении первичного осмотра, однако это происходит только при обнаружении характерной достаточно выраженной симптоматики, сопутствующих состояний. Патология сердца, обусловленная соединительнотканной дисплазией, у детей раннего возраста часто сопровождается грыжами, врожденными вывихами суставов, их повышенной мобильностью, удлиненными конечностями и пальцами на руках, ногах, деформациями грудной клетки. Аускультативно изменения миокарда проявляют себя шумами во время систолы или определением нескольких звуковых феноменов одновременно. В качестве дополнительных методов исследования обычно используются:
Лечение малых аномалий сердца
Лечение патологии необходимо лишь в тех случаях, когда диспластические явления в сердце влияют на его работу, функционирование магистральных сосудов. При отсутствии симптоматики рекомендуется общая профилактика сердечно-сосудистых заболеваний с ежегодным посещением кардиолога для консультации и проведения УЗИ. Выделяют несколько направлений коррекции состояния пациентов:
Прогноз и профилактика
Поскольку малые аномалии в большинстве случаев никак не сказываются на состоянии здоровья больного, прогноз почти всегда благоприятный. При наличии нарушений оперативное вмешательство позволяет полностью устранить последствия дисплазии и предупредить развитие осложнений. Общая летальность при применении хирургических методик не превышает 1%. Первичная профилактика предусматривает исключение вредных влияний на плод и ребенка в первые годы жизни, вторичная заключается в предупреждении возможных осложнений, включает регулярные (1-2 раза в год) осмотры кардиолога с проведением инструментальных исследований. Рекомендуется соблюдение здорового образа жизни, отказ от вредных привычек, дозирование физических нагрузок, правильное питание с большим количеством овощей и фруктов, ограничением жиров и соли, избегание стрессовых ситуаций.
Публикации в СМИ
Аномалии развития сердца малые
Малые аномалии развития сердца (МАРС) — анатомические врождённые изменения сердца и магистральных сосудов, не приводящие к грубым нарушениям функций ССС. Ряд МАРС имеет нестабильный характер и с возрастом исчезает. Частота — 2,2–10% в популяции, у детей с различной сердечной патологией — 10–25%, увеличивается при наследственных заболеваниях соединительной ткани. Преобладающий возраст — дети первых 3 лет жизни. Этиология. Наследственно детерминированная соединительнотканная дисплазия. Ряд МАРС имеют дизэмбриогенетический характер. Не исключается воздействие различных экологических факторов (химическое, физическое воздействие).
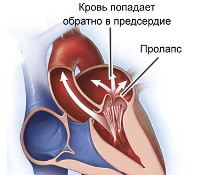
Варианты. В литературе описано около 40 вариантов МАРС. Наиболее часто наблюдают • Эктопические трабекулы • Пролапс митрального клапана • Пролапс трикуспидального клапана • Открытое овальное окно • Длинный евстахиев клапан (заслонка) — нерудиментированная складка эндокарда (элемент эмбрионального кровообращения), расположенная в устье нижней полой вены со стороны полости правого предсердия, длиной от 1 до 2 см. Обычно случайно находят при ЭхоКГ • Аневризма межпредсердной перегородки — выпячивание межпредсердной перегородки в области овальной ямки, не вызывающее гемодинамических нарушений. Клинически при аускультации — систолические щелчки • Аневризма межжелудочковой перегородки — выбухание межжелудочковой перегородки в сторону правого желудочка. При аускультации — систолический шум и клики слева у основания грудины • Дилатация корня аорты и синусов Вальсальвы — расширение устья аорты (у детей в норме — 1,2–2,4 см) и синусов (в норме глубина — 1,5–3 мм). Аускультативно — непостоянные систолические «щелчки», иногда шум «волчка» на сосудах шеи.
Сопутствующая патология • Синдром Марфана • Синдром Элерса–Данло–Русакова • Первичный гипогонадизм • Синдром Бехчета • Врождённые пороки сердца (ВПС) • Аритмии сердца • Инфекционный эндокардит • Клапанная регургитация.
Диагностические критерии • Анамнестические данные (профессиональные вредности, алкоголизм матери в период беременности, заболевания соединительной ткани в семье и др.) • Признаки диспластического развития (внешние малые аномалии развития — короткая шея, высокое нёбо и др.) • Характерная аускультативная картина в зависимости от варианта МАРС • Изменения на ЭКГ • ЭхоКГ-критерии • Рентгенологические критерии.
Дифференциальная диагностика • ВПС • Большие аномалии развития сердца.
Функциональная значимость • Зависит от возраста пациента, варианта МАРС, наличия сопутствующих заболеваний • Маркёр дизэмбриогенетического развития сердца • Предрасполагают к развитию аритмий, клапанной регургитации, левожелудочковой дисфункции.
Лечение определяют вариант МАРС и сопутствующая патология.
Сокращение. МАРС — малые аномалии развития сердца
МКБ-10. Q20.9 Врождённая аномалия сердечных камер и соединений неуточненная
Примечание. Большие аномалии развития сердца — анатомические изменения сердца и магистральных сосудов, сопровождающиеся грубыми нарушениями функций ССС (например, пролапс митрального клапана с регургитацией III степени).
Код вставки на сайт
Аномалии развития сердца малые
Малые аномалии развития сердца (МАРС) — анатомические врождённые изменения сердца и магистральных сосудов, не приводящие к грубым нарушениям функций ССС. Ряд МАРС имеет нестабильный характер и с возрастом исчезает. Частота — 2,2–10% в популяции, у детей с различной сердечной патологией — 10–25%, увеличивается при наследственных заболеваниях соединительной ткани. Преобладающий возраст — дети первых 3 лет жизни. Этиология. Наследственно детерминированная соединительнотканная дисплазия. Ряд МАРС имеют дизэмбриогенетический характер. Не исключается воздействие различных экологических факторов (химическое, физическое воздействие).
Варианты. В литературе описано около 40 вариантов МАРС. Наиболее часто наблюдают • Эктопические трабекулы • Пролапс митрального клапана • Пролапс трикуспидального клапана • Открытое овальное окно • Длинный евстахиев клапан (заслонка) — нерудиментированная складка эндокарда (элемент эмбрионального кровообращения), расположенная в устье нижней полой вены со стороны полости правого предсердия, длиной от 1 до 2 см. Обычно случайно находят при ЭхоКГ • Аневризма межпредсердной перегородки — выпячивание межпредсердной перегородки в области овальной ямки, не вызывающее гемодинамических нарушений. Клинически при аускультации — систолические щелчки • Аневризма межжелудочковой перегородки — выбухание межжелудочковой перегородки в сторону правого желудочка. При аускультации — систолический шум и клики слева у основания грудины • Дилатация корня аорты и синусов Вальсальвы — расширение устья аорты (у детей в норме — 1,2–2,4 см) и синусов (в норме глубина — 1,5–3 мм). Аускультативно — непостоянные систолические «щелчки», иногда шум «волчка» на сосудах шеи.
Сопутствующая патология • Синдром Марфана • Синдром Элерса–Данло–Русакова • Первичный гипогонадизм • Синдром Бехчета • Врождённые пороки сердца (ВПС) • Аритмии сердца • Инфекционный эндокардит • Клапанная регургитация.
Диагностические критерии • Анамнестические данные (профессиональные вредности, алкоголизм матери в период беременности, заболевания соединительной ткани в семье и др.) • Признаки диспластического развития (внешние малые аномалии развития — короткая шея, высокое нёбо и др.) • Характерная аускультативная картина в зависимости от варианта МАРС • Изменения на ЭКГ • ЭхоКГ-критерии • Рентгенологические критерии.
Дифференциальная диагностика • ВПС • Большие аномалии развития сердца.
Функциональная значимость • Зависит от возраста пациента, варианта МАРС, наличия сопутствующих заболеваний • Маркёр дизэмбриогенетического развития сердца • Предрасполагают к развитию аритмий, клапанной регургитации, левожелудочковой дисфункции.
Лечение определяют вариант МАРС и сопутствующая патология.
Сокращение. МАРС — малые аномалии развития сердца
МКБ-10. Q20.9 Врождённая аномалия сердечных камер и соединений неуточненная
Примечание. Большие аномалии развития сердца — анатомические изменения сердца и магистральных сосудов, сопровождающиеся грубыми нарушениями функций ССС (например, пролапс митрального клапана с регургитацией III степени).
Врожденные пороки сердца у взрослых
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «13» июля 2020 года
Протокол №111
Врожденные пороки сердца представляют собой аномалии структуры и (или) функции сердечно-сосудистой системы, возникающие в результате нарушения ее эмбрионального развития.
Название протокола: ВРОЖДЕННЫЕ ПОРОКИ СЕРДЦА У ВЗРОСЛЫХ
Код(ы) МКБ-10:
Дата разработки/пересмотра протокола: 2016 год (пересмотр 2019 г.)
Пользователи протокола: кардиохирурги, терапевты, кардиологи, аритмологи, врачи общей практики.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Предложено несколько классификаций врожденных пороков сердца, общим для которых является принцип подразделения пороков по их влиянию на гемодинамику.
Наиболее обобщающая систематизация пороков характеризуется объединением их, в основном по влиянию на легочный кровоток, в следующие 4 группы.
I. Пороки с неизмененным (или мало измененным) легочным кровотоком: аномалии расположения сердца, аномалии дуги аорты, ее коарктация, стеноз аорты; недостаточность клапана легочного ствола; митральный стеноз, атрезия и недостаточность клапана; трехпредсердное сердце, пороки венечных артерий и проводящей системы сердца.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии:
Клинические проявления зависят от типа и тяжести порока сердца. Клинические проявления ВПС можно объединить в 4 синдрома:
Жалобы и анамнез: может протекать бессимптомно, утомляемость, симптомы сердечной недостаточности, одышка при физической нагрузке, частые респираторные заболевания.
Физикальное обследование:
Внешний осмотр:Усиленный правожелудочковый сердечный толчок.
Аускультация:Постоянное расщепление II тона во II м.р. слева от грудины независимо от фаз дыхания. Слабый или средней интенсивности систолический шум относительного стеноза клапана ЛА во II м.р. слева от грудины. Нежный мезодиастолический шум относительного стеноза ТК вдоль левого края грудины в нижней трети (при значительном по объему лево-правом сбросе).
Лабораторные исследования:
Показания для консультации специалистов до операции на амбулаторном этапе по месту жительства:
Исключение: пациенты в критическом состоянии, экстренные пациенты и с высоким риском осложнения.
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| БАЛКА | Высокая легочная гипертензия | ангикардиография | |
| Коронаролегочные фистулы | ангикардиография | ||
| Разрыв синус Вальсальвы | ЭХОКГ |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Перечень основных лекарственных препаратов:
Торасемид
Эплеренон
20 – 80 мг, в/в
2,5 – 20 мг, внутрь
25 – 50 мг, внутрь
0,25-0,5 мг в 10 мл 5%, 20% или 40% раствора глюкозы или изотонического раствора натрия хлорида
75 мг, внутрь
90 – 180 мг, внутрь
Дальнейшее ведение:
| Показания | Класс | Уровень |
| Основные предоперационные обследования взрослых пациентов с врожденными пороками сердца должны включать системную артериальную оксигемометрию (измерение парциального давления кислорода), ЭКГ, рентген грудной клетки, чреспищеводнуюЭхоКГ, общий анализ крови, коагулограмму. | 1 | С |
| Рекомендуется, чтобы при возможности дооперацион-ные обследования и хирургические вмешательства у взрослых пациентов с ВПС были проведены в региональном специализированном центре по ВПС опытными хирургами и кардиоанестезиологами. | 1 | С |
| Пациенты с определенным высоким риском должны быть направлены в специализированные центры для взрослых пациентов с ВПС, исключая случаи, когда оперативное вмешательство является абсолютно неотложным. Категория высокого риска включает следующих пациентов: — с предшествующей процедурой Фонтена; — высокой легочной гипертензией; — цианотическими ВПС; — с сочетанными ВПС и наличием сердечной недостаточности, клапанными пороками или с необходимостью антикоагулянтной терапии; — с ВПС и злокачественными аритмиями | 1 | С |
| Рекомендуется консультация с экспертами для оценки риска у взрослых пациентов с ВПС, которые будут подвергнуты несердечным хирургическим вмешательствам (уровень доказательности С). | 1 | С |
| Консультация с кардиоанестезиологами рекомендована у пациентов с умеренным и высоким риском. | 1 | С |
| Показания | Класс | Уровень |
| Медицинские сестры, психологи, социальные работники играют важную роль в организации медицинской помощи взрослым с ВПС. Необходимо использовать скрининг для уточнения таких вопросов, как знания пациента и его родственников о состоянии здоровья пациента, что необходимо предпринять при изменении состояния здоровья; социальные взаимосвязи с родственниками, знакомыми, другими лицами; трудоспособность и трудоустройство; наличие и характер психологических проблем (настроение, психические отклонения) | 1 | С |
| Информация об особенностях течения болезни должна быть оформлена в виде электронного паспорта в мо- мент перехода пациента из системы педиатрической помощи в систему оказания медицинской помощи взрослому населению. Эта информация должна быть доступна для пациента/его родственников и должна включать: -демографические данные и контактную информа- цию — наименование порока, перенесенные хирургические вмешательства, результаты диагностических иссле- дований — получаемое пациентом медикаментозное лечение | 1 | С |
| В связи с тем, что процессы взросления начинаются с 12 лет и протекают достаточно индивидуально, реко- мендуется учитывать течение болезни и психосоци- альный статус пациента в процессе «передачи» пациен- та от педиатра к взрослому кардиологу | 1 | С |
| Пациенту должна быть назначена психологическая «опека», если у него имеются проблемы с интеллектом и нет родственника или близкого человека, помогающего решить связанные с нарушением интеллекта проблемы | 1 | С |
Мониторинг состояния пациента: при отсутствии показаний в настоящий момент к оперативному лечению необходим контрольный осмотр с повторной ЭХОКГ в динамике через 6 месяцев.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Карта наблюдения пациента, маршрутизация пациента пациента (схема, алгоритмы): Для уменьшения возможных проблем во время повторной операции могут быть также необходимы дополнительные исследования. Выбор различных дополнительных исследований должен быть индивидуален и основываться на рекомендациях хирурга и технических возможностях. Исследования час82 то включают ультразвуковые методики, ангиографию или МРТ для уточнения анатомического состояния сердца и сосудов. Коронароангиография или КТ используются для определения коронарных аномалий или обструкции артерий. КТ грудной клетки может быть полезна для определения расположения правого желудочка, правого предсердия, аорты, легочной артерии или экстракардиальных сосудов, лежащих около грудины или передней грудной стенки. Мужчинам 35 лет и старше, пременопаузальным женщинам 35 лет и старше с факторами риска атеросклероза и постменопаузальным женщинам должна быть проведена катетеризация сердца и коронароангиография для выявления ИБС перед оперативными вмешательствами на сердце.
Перечень основных лекарственных препаратов (для пациентов с признаками развития хронической сердечной недостаточности):
Торасемид
Эплеренон
20 – 80 мг, в/в
2,5 – 20 мг, внутрь
25 – 50 мг, внутрь
0,25-0,5 мг в 10 мл 5%, 20% или 40% раствора глюкозы или изотонического раствора натрия хлорида
75 мг, внутрь
90 – 180 мг, внутрь
| Показания | Класс | Уровень |
| Хиругическое вмешательство при ДМПП | ||
| Чрескожное или хирургическое закрытие ДМПП показано при увеличении ПЖ и правого предсердия при наличии симптомов или при их отсутствии | 1 | В |
| Лечение дефекта венозного синуса, венечного синуса или первичной ДМПП должно проводиться предпочтительно хирургическим, а не чрескожнымушиванием | 1 | В |
| Хирургическое закрытие вторичного ДМПП обосновано, если рассматривается сопутствующая хирургическая реконструкция/протезирование трехстворчатого клапана, или если анатомия дефекта исключает чрескожный способ | II a | C |
| Все ДМПП независимо от размера у пациентов с подозрением на парадоксальную эмболию (исключить другие причины) должны быть рассмотрены для интервенции | II a | C |
| Чрескожное или хирургическое закрытие дефекта может рассматриваться при наличии сброса крови слева направо, при давлении в легочной артерии менее 2/3 системного уровня, общелегочном сопротивлении менее 2/3 системного сосудистого сопротивления или при реагировании либо на легочную вазоди-латационную терапию или тестовую окклюзию дефекта (пациентов необходимо лечить совместно со специалистами, имеющими опыт лечения синдрома легочной гиперензии) | II b | C |
| Сопутствующая операция по Maze может рассматриваться для взрослых пациентов с ДМПП с пароксиз-мальной и хроническойнаджелудочковойтахиарит-мией | II b | C |
| Пациентам с тяжелой необратимой легочной гипер-тензией без признаков сброса крови слева направо не должно выполняться закрытие ДМПП (уровень доказательности В). | III | B |
| Закрытие ДМЖП | ||
| Закрытие ДМЖП должно выполняться хирургами, имеющими опыт лечения врожденных пороков сердца | 1 | С |
| Закрытие ДМЖП рекомендовано, если отношение легочного минутного объемного кровотока к системно- му равно 2,0 и если имеются клинические признаки перегрузки ЛЖ | 1 | В |
| Закрытие ДМЖП показано, если в анамнезе есть инфекционный эндокардит | 1 | С |
| Закрытие ДМЖП целесообразно, если сброс крови слева направо происходит при отношении легочного минутного объемного кровотока к системному более чем 1,5 и если системное легочное давление составляет менее 2/3 от системного давления и ОЛС менее 2/3 системного сосудистого сопротивления | IIa | В |
| Закрытие ДМЖП не показано пациентам с тяжелой необратимой легочной гипертензией | III | В |
| Открытый артериальный проток | ||
| Эндоваскулярное или хирургическое закрытие ОАП показано в следующих случаях: — расширение левых отделов сердца, признаки ЛГ при наличии сброса крови слева направо — ранее перенесенный эндокардит — расширение левых отделов сердца, признаки ЛГ при наличии сброса крови слева направо | 1 | С |
| Для пациентов с кальцинированным ОАП перед проведением хирургического закрытия требуется консультация интервенционного кардиолога, специализирующегося на ведении взрослых больных с ВПС | 1 | С |
| Хирургическая коррекция должна выполняться специалистом, имеющим опыт в хирургии ВПС и рекомендуется в случаях: когда размер ОАП слишком большой для закрытия устройством анатомия протока не позволяет закрыть ОАП устройством (например, аневризма или эндартериит) | ||
В
— регургитации на левом АВ-клапане, что требует реконструкции или замены клапана для устранения недостаточности или стеноза, вызвавших симптомы недостаточности кровообращения, предсерд-ные или желудочковые аритмии, прогрессивное увеличение размеров и дисфункцию ЛЖ
— обструкции ВТЛЖ со средним значением градиента давления больше 50 мм рт. ст. при максимальном значении больше 70 мм рт. ст. или меньше 50 мм рт. ст. в сочетании с выраженной митральной или аортальной недостаточностью
— при наличии остаточного ДМПП или ДМЖП со значительным сбросом крови слева направо
| Показания | Класс | Уровень |
| Хирургическое вмешательство при ДМПП | ||
| Чрескожное или хирургическое закрытие ДМПП показано при увеличении ПЖ и правого предсердия при наличии симптомов или при их отсутствии | 1 | В |
| ДМЖП | ||
| Закрытие ДМЖП окклюдером может рассматриваться в тех случаях, когда ДМЖП находится на расстоянии от трехстворчатого и аортального клапанов, и если ДМЖП сопутствует значительное увеличение левого желудочка сердца или если есть легочная гипер-тензия | II b | C |
| ОАП | ||
| Показано эндоваскулярное закрытие бессимптомного маленького ОАП | II a | C |
| Закрытие ОАП показано пациентам с ЛГ со сбросом крови слева направо | II a | C |
| Клапанный стеноз аорты | ||
| Молодым людям и другим пациентам без значительного кальциноза стенок аорты и без аортальной ре-гургитации аортальная баллонная вальвулотомия назначается в следующих случаях: 1) пациентам с симптомами стенокардии, страдающим обмороками, одышкой при физических нагруз-ках и имеющим высокие значения градиента более 50 мм рт. ст.; 2) асимптомным молодым людям, у которых наблюдаются нарушения сегмента ST и Т-волны в отведениях 3-6 в покое или при нагрузке и значение градиента давления, измеренного при катетеризации, более 60 мм рт. ст.. | 1 | С |
| Аортальная баллонная вальвулотомия показана при асимптомномтечении аортального стеноза у молодых людей и значении градиента давления, измеренного при катетеризации, более 50 мм рт. ст., если пациент/пациентка хочет заниматься спортом или забеременеть. | II a | C |
| Аортальная баллонная вальвулотомия может рассматриваться как мост к хирургическому вмешательству при гемодиначески нестабильном состоянии взрослых со стенозом аорты, взрослых с высоким риском протезирования аортального клапана, или если протезирование аортального клапана не может быть осуществлено ввиду серьезных сопутствующих заболеваний. | II b | C |
| Коарктация аорты | ||
| Чрескожное вмешательство показано при возвратной, дискретной коарктации с пиковым градиентом не менее 20 мм рт. ст. | 1 | В |
| Имплантация стента в место сужения аорты может быть целесообразной, но польза от этого не установлена в достаточной мере, эффективность и безопасность в отдаленном периоде также не установлены | II a | B |
| Клапанный стеноз ЛА | ||
| Баллонная вальвулотомия может быть выполнена у асимптомных пациентов с диспластичными клапанами легочной артерии и мгновенным пиковым доппле-ровским градиентом выше 60 мм рт. ст. или средним допплеровским градиентом выше 40 мм рт. ст. | II a | C |
| Баллонная вальвулотомия может быть выполнена у отобранных симптомных пациентов с диспластичным клапаном легочной артерии с мгновенным пиковым допплеровским градиентом выше 50 мм рт. ст. или средним допплеровским градиентом выше 30 мм рт. ст. | II a | C |
| Баллонная вальвулотомия не рекомендуется асимп-томным пациентам с мгновенным пиковым доппле-ровским градиентом менее 50 мм рт. ст. при наличии нормального сердечного выброса | III | C |
| Баллонная вальвулотомия не рекомендуется симтом-ным пациентам со стенозом легочной артерии и выраженной легочной регургитацией | III | C |
| Баллонная вальвулотомия не рекомендуется симп-томным пациентам с мгновенным пиковым доппле-ровским градиентом менее 30 мм рт. ст. | III | C |
| Рекомендации по использованию эндоваскулярных методов лечения долевых и периферических стенозов легочной артерии | ||
| Чрескожная интервенционная терапия рекомендована в качестве метода выбора при лечении подходящих очаговых долевых и/или периферических стенозов легочной артерии с сужением более 50% диаметра, давлением в правом желудочке выше 50 мм рт. ст. и/или наличием симптомов | 1 | B |
| Пациентам с перечисленными выше показаниями, анатомически не подходящим для выполнения чрес-кожного вмешательства, показана открытая хирургическая операция | 1 | B |
Дальнейшее ведение:
Показания для перевода в отделение интенсивной терапии и реанимации:
Объём и ранние сроки перенесенного оперативного лечения, состояние пациента в медикаментозном сне, ИВЛ, необходимость инвазивного мониторинга в раннем послеоперацуионном периоде, обуславливают показание к переводу пациента в ОАРИТ после операции.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: наличие врожденного порока сердца с нарушениями гемодинамики.
Поступление пациентов: плановое.
Экстренный тип госпитализации: нарастание проявлений (декомпенсация) хронической сердечной недостаточности: СН по KILLIP- II, III, IV, явления артериальной гипоксемии, а также жизни угрожающие аритмии.