впв синдром на экг что это у взрослых
Синдром Вольфа-Паркинсона-Уайта: что это
Синдром Вольфа-Паркинсона-Уайта (WPW синдром) – наличие признаков внезапного учащения сердцебиения (тахикардии) вследствие образования дополнительного проводящего пути (предсердно-желудочковый пучок Кента) между верхними (предсердия) и нижними (желудочки) отделами сердца. Возбуждение желудочков в таком случае происходит раньше, чем по физиологическим проводящим путям. Кардиологи Юсуповской больницы успешно диагностируют данную патологию и проводят современное эффективное малоинвазивное лечение.
Код по МКБ-10
Синдром Вольфа-Паркинсона-Уайта – это сочетание преждевременного возбуждения желудочков и пароксизмальной тахикардии. С возрастом частота пароксизмов наджелудочковой тахикардии возрастает. У больных в возрасте до 40 лет наблюдается 10% случаев, а старше 60 лет – 36%. Синдром в большинстве случаев является предшественником (если его регистрируют у людей до 40 лет) аритмии. В 30% случаев болезни сочетается с врожденными пороками сердца.
I45.6 Синдром преждевременного возбуждения
Классификация синдрома
Синдром Вольфа-Паркинсона-Уайта: симптомы
Чаще всего симптоматика этого заболевания отсутствует, признаки выявляют уже при проведении электрокардиограммы. У более половины людей с наличием данной патологии после стрессов или физических нагрузок кардиологи Юсуповской больницы определяют жалобы на внезапные приступы сердцебиения, чередующиеся ощущением «замирания» в грудной клетке. Могут отмечаться боли в грудной клетке, чувство нехватки воздуха, головокружения, реже – потеря сознания. При нетяжелом проявлении симптомов возможно купирование их путем глубокого вдоха или задержкой дыхания. В редких случаях могут появиться осложнения: фибрилляция желудочков и остановка сердца.
Синдром Вольфа-Паркинсона-Уайта у детей
Врожденная патология у детей проявляется на первом году жизни. Доказано, что наследственная предрасположенность передается по аутосомно-рецессивному типу.
У грудных детей приступ пароксизмальной тахикардии может осложниться развитием сердечной недостаточности и нарушением работы печени.
Заподозрить наличие патологии в раннем возрасте возможно по следующим признакам:
Если у ребенка признак синдрома WPW однажды был зафиксирован на ЭКГ (даже без клинической картины болезни), существует большая вероятность того, что в более старшем возрасте у него разовьется пароксизмальная тахикардия. Имеется риск развития состояний, угрожающих жизни, и возникновения внезапной смерти.
Диагностика синдрома Вольфа-Паркинсона-Уайта
В основном электрокардиографии достаточно, чтобы определить наличие у пациента синдрома WPW. Дополнительными методами для уточнения диагноза являются электрокардиостимуляция, чреспищеводная ЭКС и эхокардиография. Данные методы исследования кардиологи Юсуповской больницы проводят в короткие сроки для быстрой верификации диагноза и начала терапии.
Лечение
Основные цели лечения – купировать приступ пароксизмальной тахикардии и предупредить его дальнейшее возникновение.
Для купирования приступа выполняют вагусные пробы (проба Вальсальвы) – массаж каротидного синуса. Для этого, в течение не более десяти секунд, выполняют односторонний легкий массаж в области сонного треугольника.
Больные с синдромом WPW без клинических признаков (изменения только на ЭКГ) в медикаментозном лечении не нуждаются.
В случае нарушения сердечного ритма применяются антиаритмические препараты. Врач обязательно подбирает препарат индивидуально, учитывая возраст и наличие сопутствующих заболеваний. При наджелудочковой пароксизмальной тахикардии применяются инфузионная терапия. Фибрилляция предсердий требует уже интенсивной терапии – дефибриляции.
Пройти высокоточное обследование и при необходимости провести все лечебные мероприятия возможно в Юсуповской больнице. Специалисты всегда помогут выявить заболевания сердца и сосудов с учетом всех особенностей организма пациента и назначат эффективное лечение. Запись на консультацию проводится по телефону.
Впв синдром на экг что это у взрослых
• Синдром Вольфа-Паркинсона-Уайта (WPW) встречается редко, однако из-за многогранной картины считается «каверзным» для ЭКГ-диагностики.
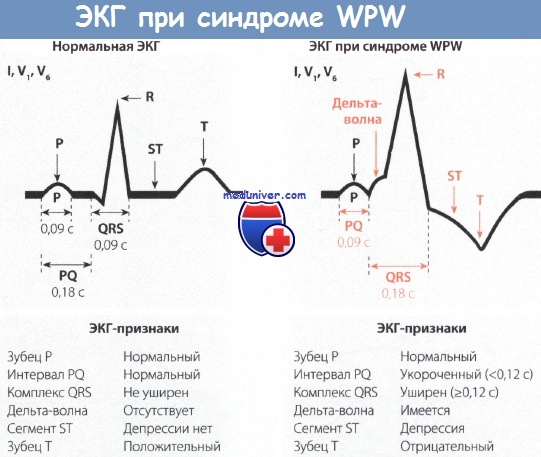
• Для ЭКГ-картины синдрома Вольфа-Паркинсона-Уайта (WPW) характерно укорочение интервала PQ (менее 0,12 с), уширение и деформация комплекса QRS, конфигурация которого напоминает блокаду ножки ПГ, наличие дельта-волны и нарушение возбудимости.
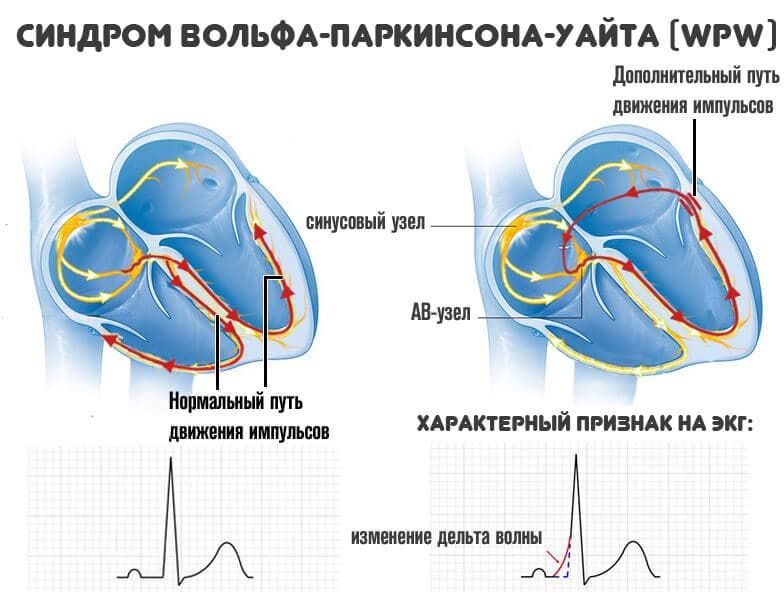
• При синдроме WPW возбуждение сердца происходит двумя путями. Сначала частично и раньше времени через дополнительный проводящий путь возбуждается миокард одного желудочка, затем возбуждение проводится нормальным путем через АВ-узел.
• Синдром Вольфа-Паркинсона-Уайта (WPW) часто наблюдается у молодых мужчин. Для него типичны приступы пароксизмальной тахикардии (АВ-узловая тахикардия).
Синдром Вольфа-Паркинсона-Уайта (WPW) назван по фамилиям авторов, впервые описавших его в 1930 г. (Вольф, Паркинсон и Уайт). Частота встречаемости этого синдрома небольшая и колеблется в диапазоне 1,6-3,3%о, хотя среди больных с пароксизмальной тахикардией на его долю приходится от 5 до 25% случаев тахикардии.
Важность диагностики синдрома Вольфа-Паркинсона-Уайта (WPW) связана с тем, что по своим ЭКГ-проявлениям он напоминает многие другие заболевания сердца и ошибка в диагностике чревата тяжелыми последствиями. Поэтому синдром WPW считается «каверзным» заболеванием.
Патофизиология синдрома Вольфа-Паркинсона-Уайта (WPW)
При синдроме Вольфа-Паркинсона-Уайта (WPW) возбуждение миокарда происходит двумя путями. В большинстве случаев причиной синдрома бывает врожденный дополнительный пучок проведения, а именно дополнительный мышечный пучок, или пучок Кента, который служит коротким путем распространения возбуждения из предсердий в желудочки. Это можно представить следующим образом.
Возбуждение возникает, как обычно, в синусовом узле, но распространяется по дополнительному проводящему пути, т.е. упомянутому выше пучку Кента, достигая желудочка быстрее и раньше, чем при обычном распространении возбуждения. В результате происходит преждевременное возбуждение части желудочка (предвозбуждение).
Вслед за этим возбуждается остальная часть желудочков в результате поступления в них импульсов по нормальному пути возбуждения, т.е. по пути, проходящему через АВ-соединение.
Симптомы синдрома Вольфа-Паркинсона-Уайта (WPW)
Для синдрома Вольфа-Паркинсона-Уайта (WPW) характерны следующие 3 клинических признака:
• По данным многочисленных наблюдений, синдром WPW у мужчин встречается чаще, чем у женщин; 60% случаев синдрома WPW приходится на долю мужчин молодого возраста.
• Больные синдромом Вольфа-Паркинсона-Уайта (WPW) часто жалуются на сердцебиение, вызванное нарушением ритма сердца. В 60% случаев у больных наблюдаются аритмии, преимущественно пароксизмальная наджелудочковая тахикардия (реципрокная АВ-узловая тахикардия). Кроме того, возможны мерцание предсердий, трепетание предсердий, предсердная и желудочковая экстрасистолии, а также АВ-блокада I и II степени.
• В 60% случаев синдром Вольфа-Паркинсона-Уайта (WPW) выявляют у людей, которые не предъявляют жалоб со стороны сердца. Это обычно лица, страдающие вегетососудистой дистонией. В остальных 40% случаев синдром WPW диагностируют у больных с сердечной патологией, которая нередко бывает представлена различными пороками сердца (например, синдромом Эбштейна, дефектами межпредсердной и межжелудочковой перегородок) или ИБС.
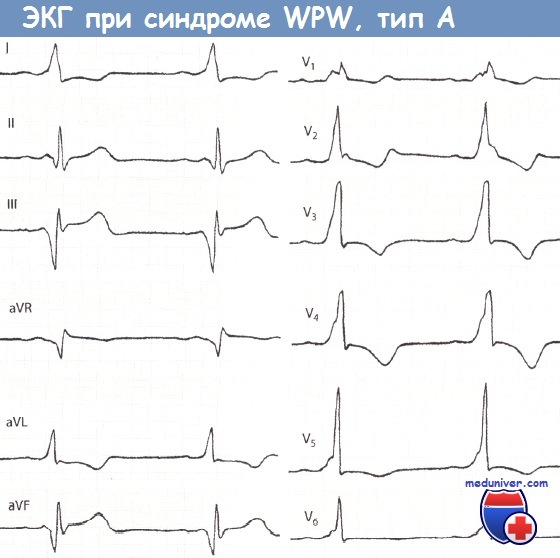
Больной 28 лет с пароксизмальной тахикардией в анамнезе. Интервал PQ укорочен и равен 0,11 с.
Положительная дельта-волна в отведениях I, aVL, V,-V6. Маленький зубец Q во II отведении, большой зубец Q в отведениях III и aVF.
Комплекс QRS уширен и деформирован, как при блокаде ПНПГ, напоминая в отведении V1 букву «М». Высокий зубец R в отведении V5.
Явное нарушение возбудимости миокарда.
Диагностика синдрома Вольфа-Паркинсона-Уайта (WPW)
Диагностировать синдром Вольфа-Паркинсона-Уайта (WPW) можно только при помощи ЭКГ. При внимательном чтении ЭКГ можно выявить своеобразную картину: после нормального зубца Р следует необычно короткий интервал PQ, продолжительность которого меньше 0,12 с. В норме длительность интервала PQ, как уже говорилось в главе, посвященной нормальной ЭКГ, равна 0,12-0,21 с. Удлинение интервала PQ (например, при АВ-блокаде) наблюдается при различных заболеваниях сердца, в то время как укорочение этого интервала представляет собой редкий феномен, который отмечается практически только при синдромах WPW и LGL.
Для последнего характерно укорочение интервала PQ и нормальный комплекс QRS.
Поскольку деполяризация желудочков (комплекс QRS) явно изменена, то и реполяризация претерпевает вторичные изменения, затрагивающие интервал ST. Так, при синдроме WPW отмечаются отчетливая депрессия сегмента ST и отрицательный зубец Т в левых грудных отведениях, прежде всего, в отведениях V5 и V6.
Далее отметим, что при синдроме Вольфа-Паркинсона-Уайта (WPW) нередко регистрируется очень широкий и глубокий зубец Q в отведениях II, III и aVF. В таких случаях возможна ошибочная диагностика ИМ задней стенки. Но иногда явно уширенный и глубокий зубец Q регистрируется в правых грудных отведениях, например в отведениях V1 и V2.
Неопытный специалист в таком случае может ошибочно диагностировать инфаркт миокарда (ИМ) передней стенки ЛЖ. Но при достаточном опыте, как правило, удается в отведениях II, III, aVF или V1 и V2 распознать дельта-волну, характерную для синдрома WPW. В левых грудных отведениях V5 и V6 регистрируется направленная вниз дельта-волна, поэтому зубец Q не дифференцируется.
Лечение синдрома WPW, проявляющегося клинической симптоматикой, начинают с назначения лекарственных средств, например аймалина или аденозина, после чего, если эффект отсутствует, прибегают к катетерной аблации дополнительного проводящего пути, которая приводит к излечению в 94% случаев. При бессимптомном течении синдрома WPW специальной терапии не требуется.
Учебное видео ЭКГ при синдроме WPW (Вольфа-Паркинсона-Уайта)
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Синдром WPW
Синдром WPW — что это?
Согласно статистическим данным, нарушение ритма сердца из-за синдрома WPW выявляется только в 0,15–2 % случаев. Чаще болезнь встречается среди мужчин, обычно проявляется в 10–20 лет. Она приводит к тяжелым нарушениям сердечного ритма, требует особого подхода к диагностике и лечению, может представлять угрозу для жизни больного.
Классификация синдрома WPW
В кардиологии различают феномен ВПВ и синдром ВПВ. Для первого характерны электрокардиографические признаки проведения сердечного импульса по дополнительным соединениям и перевозбуждения желудочков. При этом клинические проявления АВ реципрокной тахикардии отсутствуют. Синдром сердца WPW — это сочетание перевозбуждения желудочков с симптомами тахикардии.
С учетом морфологического субстрата ученые выделяют следующие анатомические виды синдрома ВПВ:
1. С добавочными мышечными АВ-волокнами. Мышечные волокна могут:
2. С пучками Кента (мышечные АВ-волокна), происходящими из рудиментарной ткани:
По характеру проявления классифицируют:
По расположению пучки Кета могут быть:
Расположение дополнительного проводящего пути учитывается кардиологами-аритмологами при выборе наиболее эффективной техники операционного доступа (через вену либо через бедренную артерию).
Синдром ВПВ и беременность
Синдром ВПВ, клинически себя никак не проявляющий, не требует дополнительного лечения. Но во время беременности заболевание может заявить о себе пароксизмальными нарушениями сердечного ритма. Тогда необходима консультация кардиолога и подбор эффективного лечения.
При очень частых приступах тахикардии на фоне синдрома WPW беременность противопоказана. Это объясняет тем, что болезнь в любой период может перейти в опасное для жизни нарушение ритма. К тому же тахикардия часто провоцирует недостаточное кровообращение в органах и тканях, что негативно отражается не только на состоянии матери, но и на развитии плода.
Причины синдрома WPW
Синдром ВПВ — это врожденное заболевание. Причина его возникновения состоит в мутации генов, из-за чего при закладке и формировании сердца во внутриутробном периоде образуются мостики между желудочком и предсердием. Вырастает пучок Кента.
У больных синдромом WPW распространение возбуждения от предсердий к желудочкам идет по аномальным путям проведения. Как результат, миокард желудочков возбуждается раньше, чем если бы импульс распространялся обычным путем (АВ-узел, пучок и ветви Гиса). На ЭКГ перевозбуждение желудочков отражается в виде дельта-волны (дополнительная волна деполяризации). При этом длительность QRS увеличивается, а интервал P-Q(R), напротив, укорачивается.
В момент поступления в желудочки основной волны деполяризации их столкновение в сердечной мышце фиксируется в виде немного уширенного и деформированного сливного комплекса QRS.
Аномальное возбуждение желудочков провоцирует нарушение последовательности реполяризационных процессов. На ЭКГ это выглядит как дискордантный комплекс QRS, смещение RS-T сегмента и изменение полярности зубца T.
Развитие мерцания и трепетания предсердий, суправентрикулярной тахикардии при синдроме WPW объясняется формированием круговой волны возбуждения. Импульс движется по узлу АВ в направлении от предсердий к желудочкам, а по дополнительным путям — от желудочков к предсердиям.
Симптомы синдрома WPW
Симптомы синдрома ВПВ обычно слабо выраженные. К ним относятся нарушения сердечного ритма:
В свою очередь приступы учащенного ритмичного/неритмичного сердцебиения сопровождаются:
Ухудшение состояния больного может возникать после употребления спиртного, эмоционального либо физического перенапряжения.
В большинстве случаев пароксизм аритмии при синдроме ВПВ можно прекратить, глубоко вдохнув и задержав воздух. Затяжные приступы требуют экстренной госпитализации и лечения под наблюдением кардиолога.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика синдрома WPW
Диагностика синдрома ВПВ у детей и взрослых включает проведение комплексного клинико-инструментального обследования. Проводятся:
К электрокардиографическим признакам синдрома сердца ВПВ относятся:
В ходе постановки диагноза обязательно проводится дифференциальная диагностика синдрома ВПВ с блокадами ножек пучка Гиса.
Лечение синдрома ВПВ сердца
Если пароксизмы аритмии отсутствуют, синдром ВПВ не требует специального лечения. При ярко выраженных приступах, сопровождающихся гипотензией, симптомами сердечной недостаточности, стенокардией, синкопэ, встает вопрос о проведении консервативного либо хирургического лечения.
Консервативные методы направлены на предупреждение приступов учащенного сердцебиения (тахикардии). Больному назначаются:
С целью прекращения приступов тахикардии используется внутривенное введение антиаритмических лекарственных препаратов.
В некоторых случаях купировать пароксизмы аритмий помогают:
Если консервативная терапия не способствует улучшению состояния больного и симптомы тахикардии не исчезают, проводится хирургическое лечение синдрома WPW. Показаниями к нему также служат:
Операция носит название радиочастотной катетерной абляции. Проводится под местной анестезией. Во время нее к сердцу через бедренные сосуды подводится специальная тонкая трубочка — проводник. По ней подается импульс, который разрушает пучок Кента. Эффективность радиочастотной абляции по статистическим данным составляет 95 %. В 2 % случаев возможны рецидивы заболевания — ткани, подвергшиеся абляции, самовосстанавливаются. Тогда требуется повторная операция.
Важно знать, что при синдроме ВПВ противопоказаны занятия спортом.
Опасность синдрома ВПВ
Синдром ВПВ, проявляющийся приступами тахикардии, снижает качество жизни больного. К серьезным травмам и несчастным случаям могут привести потери сознания во время пароксизмов.
Помимо этого реципрокные АВ-тахикардии при WPW синдроме относятся к категории предфибрилляторных аритмий. Это значит, что частые приступы заболевания способны привести к более опасной и сложной фибрилляции предсердий, которая в свою очередь может трансформироваться в фибрилляцию желудочков и привести к летальному исходу.
Профилактика синдрома WPW
Специфической профилактики заболевания не существует. Если в результате ЭКГ у пациента выявлен синдром ВПВ, он должен регулярно обследоваться у кардиолога (даже если симптомы его не беспокоят). При проявлении признаков патологии нужно незамедлительно подобрать грамотное лечение.
Лицам, состоящим в родственных связях с больным синдромом WPW, рекомендуется пройти плановое обследование, чтобы исключить развитие данной патологии у себя. Диагностика должна включать: суточное мониторирование электрокардиограммы, электрокардиограмму, электрофизиологические методы.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Синдром WPW
Общие сведения
Причины синдрома WPW
По мнению большинства авторов, синдром WPW, обусловлен сохранением добавочных атриовентрикулярных соединений в результате незавершенного кардиогенеза. При этом происходит неполная регрессия мышечных волокон на этапе формирования фиброзных колец трикуспидального и митрального клапанов.
В норме дополнительные мышечные пути, соединяющие предсердия и желудочки, существуют у всех эмбрионов на ранних стадиях развития, но постепенно они истончаются, сокращаются и полностью исчезают после 20-й недели развития. При нарушении формирования фиброзных атриовентрикулярных колец мышечные волокна сохраняются и составляют анатомическую основу синдрома WPW. Несмотря на врожденный характер дополнительных АВ-соединений, синдром WPW может впервые проявиться в любом возрасте. При семейной форме синдрома WPW чаще имеют место множественные добавочные атриовентрикулярные соединения.
Классификация синдрома WPW
По рекомендации ВОЗ, различают феномен и синдром WPW. Феномен WPW характеризуется электрокардиографическими признаками проведения импульса по дополнительным соединениям и предвозбуждением желудочков, но без клинических проявлений АВ реципрокной тахикардии (re-entry). Под синдромом WPW подразумевается сочетание предвозбуждения желудочков с симптоматической тахикардией.
С учетом морфологического субстрата выделяют несколько анатомических вариантов синдрома WPW.
I. С добавочными мышечными АВ-волокнами:
II. Со специализированными мышечными АВ-волокнами («пучками Кента»), происходящими из рудиментарной, аналогичной структуре атриовентрикулярного узла, ткани:
Выделяют несколько клинических форм синдрома WPW:
Патогенез синдрома WPW
Когда в желудочки приходит основная волна деполяризации, их столкновение в сердечной мышце регистрируется в виде так называемого сливного комплекса QRS, который становится несколько деформированным и уширенным. Нетипичное возбуждение желудочков сопровождается нарушением последовательности процессов реполяризации, что находит выражение на ЭКГ в виде дискордантного комплексу QRS смещения RS-T сегмента и изменения полярности зубца T.
Возникновение при синдроме WPW пароксизмов суправентрикулярной тахикардии, мерцания и трепетания предсердий связано с формированием круговой волны возбуждения (re-entry). В этом случае импульс по AB-узлу движется в антероградном направлении (от предсердий к желудочкам), а по дополнительным путям – в ретроградном направлении (от желудочков к предсердиям).
Симптомы синдрома WPW
Пароксизмы аритмии при синдроме WPW могут длиться от нескольких секунд до нескольких часов; иногда они купируются самостоятельно или после выполнения рефлекторных приемов. Затяжные пароксизмы требуют госпитализации больного и вмешательства кардиолога.
Диагностика синдрома WPW
При подозрении на синдром WPW проводится комплексная клинико-иснтрументальная диагностика: ЭКГ в 12 отведениях, трансторакальная эхокардиография, мониторирование ЭКГ по Холтеру, чреспищеводная электрокардиостимуляция, электрофизиологическое исследование сердца.
К электрокардиографическим критериям синдрома WPW относятся: укорочение PQ-интервала (менее 0,12 с), деформированный сливной QRS-комплекс, наличие дельта-волны. Суточное ЭКГ мониторирование применяется для обнаружения преходящих нарушений ритма. При проведении УЗИ сердца выявляются сопутствующие пороки сердца, кардиомиопатию.
Проведение чреспищеводной электрокардиостимуляции при синдроме WPW позволяет доказать наличие дополнительных путей проведения, индуцировать пароксизмы аритмии. Эндокардиальное ЭФИ позволяет точно определить локализацию и количество дополнительных путей, верифицировать клиническую форму синдрома WPW, выбрать и оценить эффективность лекарственной терапии или РЧА. Дифференциальную диагностику синдрома WPW проводят с блокадами ножек пучка Гиса.
Лечение синдрома WPW
При отсутствии пароксизмов аритмии синдром WPW не требует специального лечения. При гемодинамически значимых приступах, сопровождающихся синкопэ, стенокардией, гипотензией, нарастанием признаков сердечной недостаточности, требуется выполнение незамедлительной наружной электрической кардиоверсии или чреспищеводной электрокардиостимуляции.
В некоторых случаях для купирования пароксизмов аритмий эффективными оказываются рефлекторные вагусные маневры (массаж каротидного синуса, проба Вальсальвы), внутривенное введение АТФ или блокаторов кальциевых каналов (верапамила), антиаритмических препаратов (новокаинамида, аймалина, пропафенона, амиодарона). В дальнейшем пациентам с синдромом WPW показана постоянная антиаритмическая терапия.
В случае резистентности к антиаритмическим препаратам, развития фибрилляцией предсердий проводится катетерная радиочастотная абляция добавочных путей проведения трансаортальным (ретроградным) или транссептальным доступом. Эффективность РЧА при синдроме WPW достигает 95%, риск рецидивов составляет 5-8 %.
Прогноз и профилактика синдрома WPW
У пациентов с бессимптомным течением синдрома WPW прогноз благоприятный. Лечение и наблюдение требуется только лицам, имеющим отягощенный семейный анамнез в отношении внезапной смерти и профессиональные показания (спортсменам, летчикам и др.). При наличии жалоб или жизнеугрожающих аритмий необходимо проведение полного комплекса диагностического обследования для выбора оптимального метода лечения.
Пациенты с синдромом WPW (в том числе, перенесшие РЧА) нуждаются в наблюдении кардиолога-аритмолога и кардиохирурга. Профилактика синдрома WPW носит вторичный характер и заключается в проведении противоаритмической терапии для предотвращения повторных эпизодов аритмий.
Синдром Вольфа-Паркинсона-Уайта (синдром WPW)
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Основные проявления синдрома WPW
Диагностика синдрома WPW
Врач поликлиники, «скорой помощи» или кардиолог собирают анамнез, проводят физикальное обследование, и различные инструментально-диагностические методы обычно после приступа. Выполняется ЭКГ. Наиболее важным является регистрация приступа тахиаритмии на ЭКГ (для предъявления аритмологу). Сегодня пациентам доступна консультация врача кардиохирурга-аритмолога в специализированных или многопрофильных клиниках, который может определить необходимость и возможность эндоваскулярного интервенционного (малотравматичного) лечения.
В Клинике есть все возможные способы диагностики и лечения тахикардий. Основные из них:
1. ЭКГ в 12 отведениях.
2. Суточное мониторирование ЭКГ.
3. Эндокардиальное электрофизиологическое исследование сердца (эндо-ЭФИ) – чреспищеводное (проводят в амбулаторных условиях) и эндокардиальное (в стационаре). Эндокардиальное ЭФИ сердца проводится в рентген-операционной. Этот метод позволяет произвести оценку функционального состояния проводящей системы сердца и выяснить механизм возникновения аритмии, определить показания к проведению радиочастотной катетерной аблации (РЧА) дополнительных путей проведения и аритмогенных зон. То есть, диагностическая процедура может перейти в лечебную.
Лечение синдрома WPW
Выбор способа лечения пациента осуществляется специалистом с учетом клинической картины заболевания, данных инструментально-диагностических исследований и рекомендаций Всероссийского научного общества аритмологов, Всероссийского научного общества кардиологов.
Самостоятельный прием препаратов, самолечение различными методами является крайне не желательным и не безопасным с учетом неизвестного характера, механизма и причин тахикардий.
Существует несколько способов лечения синдрома WPW:
2. Электрофизиологические методы:
Катетерная аблация («прижигание») дополнительного пути проведения является высокоэффективным и радикальным методом лечения синдрома WPW. Операция, в среднем, выполняется в течение 1 часа, и через сутки пациент может быть выписан из стационара.
На базе кабинета рентгенэндоваскулярной диагностики и лечения Клиники высоких медицинских технологий им. Н. И. Пирогова создана ЭФИ-лаборатория, оснащенная самым современным электрофизиологическим оборудованием, что позволяет проводить диагностику и интервенционное лечение любых видов тахиаритмий. На отделении проводятся операции в рамках государственной программы по оказанию высокотехнологичной медицинской помощи (ВМП). Данный вид медицинской помощи осуществляется по квотам, выделяемым Минздравом России. Также пациенты могут быть прооперированы и на хозрасчетной основе с учетом утвержденной в Центре стоимости.