воспаление связок чем мазать
Нестероидные противовоспалительные препараты для наружного применения в лечении скелетно-мышечных болевых синдромов
Боль в спине, шее, суставах является ведущим симптомом при заболеваниях опорно-двигательного аппарата и относится к наиболее частой причине обращения к врачу. В лечении скелетно-мышечных болей наиболее часто применяются нестероидные противовоспалительные
Боль в спине, шее, суставах является ведущим симптомом при заболеваниях опорно-двигательного аппарата и относится к наиболее частой причине обращения к врачу. В лечении скелетно-мышечных болей наиболее часто применяются нестероидные противовоспалительные средства (НПВС). В практической деятельности врача, занимающегося лечением болевых синдромов, определяющим критерием выбора лекарственного средства является его анальгетическая эффективность, индивидуальная непереносимость, вероятность возникновения осложнений или побочных эффектов [1, 3].
Применение НПВС внутрь или парентерально часто сопровождается у пациентов развитием побочных эффектов и осложнений, в первую очередь со стороны желудочно-кишечного тракта, почек, центральной нервной системы. Возможность применять лекарственные средства местно (наружно) позволяет доставлять активное вещество максимально близко к источнику болевого ощущения, не вызывая системного воздействия, что значительно уменьшает риск развития побочных эффектов и осложнений.
В настоящее время арсенал препаратов для местного применения, содержащих НПВС, при заболеваниях опорно-двигательного аппарата достаточно широк, в том числе в связи с выпуском одних и тех же препаратов разными производителями под разными (патентованными) названиями.
Все НПВС для местного применения можно разделить на следующие группы по основному действующему лекарственному веществу, входящему в состав многокомпонентных или комбинированных препаратов [2].
1. Действующее вещество — диклофенак.
2. Действующее вещество — ибупрофен.
- — Нурофен гель.
— Долгит.
— Долгит крем.
3. Действующее вещество — индометацин.
4. Действующее вещество — кетопрофен.
- — Артрозилен.
— Быструмгель.
— Кетонал.
— Кетопрофен Врамед.
— Фастум.
— Феброфид.
— Флексен.
5. Действующее вещество — нимесулид.
6. Действующее вещество — пироксикам.
Основным механизмом действия препаратов монокомпонентного состава с действующим веществом диклофенаком является неселективное ингибирование активности циклооксигеназы (ЦОГ): ЦОГ-1 и ЦОГ-2, что приводит к нарушению метаболизма арахидоновой кислоты и подавлению синтеза простагландинов в очаге воспаления. При наружном применении данных препаратов возникают ослабление болей в месте их нанесения, уменьшение отечности и увеличение объема движений в пораженных суставах.
Показаниями для применения служат болевой синдром при воспалительных и дегенеративных заболеваниях суставов и позвоночника, ревматических поражениях мягких тканей, посттравматическом болевом синдроме, невралгии.
Побочные действия могут наблюдаться в виде местных кожных проявлений, при длительном применении препаратов возможны резорбтивное действие и развитие системных реакций (крапивница, бронхоспазм, ангионевротический отек).
Противопоказаниями для применения являются язвенная болезнь желудка и двенадцатиперстной кишки в стадии обострения, нарушение кроветворения, нарушение целостности кожных покровов, беременность, лактация, возраст до 6 лет, повышенная чувствительность к диклофенаку.
При сочетании диклофенака с ментолом в препарате Диклофенакол также дополнительно оказывается местное раздражающее и слабовыраженное анальгезирующее действие.
При сочетании диклофенака с метилсалицилатом, ментолом, льняным маслом в препарате Диклоран плюс противовоспалительное и анальгетическое действие диклофенака усиливается вторым препаратом из группы НПВС — метилсалицилатом, а также a-линоленовой кислотой, входящей в состав льняного масла; ментол оказывает местное раздражающее и слабовыраженное анальгезирующее действие.
Основным фармакологическим эффектом препаратов с действующим веществом ибупрофеном является местное анальгезирующее и противовоспалительное действие, механизм которого связан с торможением синтеза простагландинов за счет неселективного блокирования фермента ЦОГ.
Показаниями к применению являются миалгии, боли в спине, артриты, повреждения и растяжения связок, спортивные травмы, невралгии.
Побочные эффекты чаше всего отмечаются в виде небольшого покраснения кожи, жжения или покалывания. Системные реакции в виде аллергических реакций и бронхоспазма возникают чрезвычайно редко.
Противопоказанием к применению являются «аспириновая» астма, возраст до 12 лет, повышенная чувствительность к компонентам препарата. С осторожностью препарат применяют при сопутствующих заболеваниях печени и почек, желудочно-кишечного тракта, крапивнице, рините, беременности и лактации.
Основным фармакологическим эффектом препаратов монокомпонентного состава с действующим веществом индометацином является местное выраженное противовоспалительное и анальгетическое действие за счет неселективного блокирования фермента ЦОГ и подавления синтеза простагландинов. Показаниями к применению служат болевой синдром и местные воспалительные реакции при ревматоидных заболеваниях, острых скелетно-мышечных болях, подагре, невралгиях.
Побочные эффекты наблюдаются в виде местных кожных реакций (гиперемия, шелушение, крапивница и др.). Системные реакции в виде диспепсии, тошноты, головокружения, атаксии возможны при длительном, более 10 дней, применении либо при нанесении препарата на большой участок кожных покровов.
Препарат противопоказан при желудочно-кишечных заболеваниях, заболеваниях почек, центральной нервной системы, инфекционных заболеваниях, в период беременности и лактации, не назначается детям.
При сочетании индометацина с троксерутином в препарате Индовазин дополнительно оказывается местное противоотечное и ангиопротекторное действие.
Основным механизмом действия препаратов с действующим веществом кетопрофеном (производное пропионовой кислоты) является подавление активности ЦОГ-1 и ЦОГ-2, регулирующей синтез простагландинов. Противовоспалительная и анальгезирующая активность кетопрофена сходна с таковой индометацина и выше активности ибупрофена в 20 раз. Кетопрофен обладает антибрадикининовой активностью, стабилизирует лизосомальные мембраны, вызывает значительное торможение активности нейтрофилов у больных с ревматоидным артритом, подавляет агрегацию тромбоцитов.
Показаниями к применению являются острые и хронические воспалительные и дегенеративно-дистрофические заболевания опорно-двигательного аппарата, травмы.
Побочные действия наблюдаются в виде гиперемии кожи в месте нанесения препарата, фотосенсибилизации пурпуры. При длительном применении редко возможны системные реакции: боли в животе, рвота, астения, транзиторная дизурия.
Противопоказан к применению у пациентов с экземой, инфицированными ранами, у детей до 12 лет, при индивидуальной непереносимости препарата. С осторожностью возможно применение при беременности и в период лактации.
Основным механизмом действия препаратов с действующим веществом нимесулидом является селективное подавление активности ЦОГ-2, регулирующей синтез простагландинов. Нимесулид обратимо ингибирует синтез простагландина Е2 как в области воспаления, так и в восходящих путях ноцицептивой системы. Подавляет агрегацию тромбоцитов, высвобождение гистамина и фактора некроза опухоли a, обладает антиоксидантной активностью. Препарат хорошо переносится при длительной терапии. При местном применении вызывает уменьшение или исчезновение болей в месте нанесения геля, уменьшает отечность, утреннюю скованность суставов, способствует увеличению объема движений.
Показаниями к применению служат воспалительные заболевания с болевым синдромом умеренной интенсивности: заболевания опорно-двигательного аппарата, в том числе артриты, остеохондроз, остеоартроз, артралгии, миалгии, бурситы, травматические повреждения.
Побочные эффекты связаны с местными реакциями при нанесении геля — зуд, крапивница, шелушение, преходящее изменение цвета кожи — и не требуют отмены препарата.
Противопоказания: дерматозы, инфекции кожи в области применения геля, возраст до 2 лет, повышенная чувствительность к препарату, беременность и лактация.
Основным механизмом действия препаратов с действующим веществом пироксикамом является подавление синтеза простагландинов вследствие неселективного ингибирования ферментов ЦОГ-1 и ЦОГ-2. Применение препарата уменьшает отек, воспаление, мышечную и суставную боль, не вызывает сухости кожи.
Показаниями к применению является болевой синдром при спортивных травмах, анкилозирующем спондилоартрите, остеоартрозе, плечелопаточном периартрозе, тендините.
Побочные эффекты связаны с местными реакциями и проявляются в виде покраснения и шелушения, местного зуда, крапивницы.
Противопоказаниями для применения служат почечная недостаточность, возраст до 14 лет, беременность, индивидуальная непереносимость препарата.
Литература
Л. Е. Корнилова, кандидат медицинских наук
Е. Л. Соков, доктор медицинских наук, профессор
РУДН, Клиника лечения боли, ГКБ № 64, Москва
Сравниваем детские мази от ушибов
Виды повреждений мягких тканей у детей
При рассмотрении травматических повреждений у детей необходимо упомянуть, что данный вопрос довольно обширный и трудоемкий. Ведь не зря существует отдельная наука, изучающая данные вопросы – травматология. Мы постараемся рассмотреть данную тематику со стороны педиатрии.
В связи с этим мы остановимся более подробно на таких повреждениях, как:
Данные повреждения, согласно классификации, можно отнести к закрытым повреждениям мягких тканей.

Ниже рассмотрим каждый вид повреждения, а также его признаки у малыша.
Сотрясение
Под сотрясением понимают механическое действие на организм, которое приводит к функциональным изменениям со стороны органа без видимых повреждений. Говоря о сотрясении, часто подразумевают сотрясение головного мозга.
Симптомы сотрясения головного мозга:
Стоит отметить, что травма головы малыша всегда требует консультации врача с проведением ряда инструментальных методов обследования.
Ушиб
Симптомы ушиба у малыша:
Разрыв
Разрывом, в отличии от ушиба, называют такое поражение мягких тканей, при котором происходит нарушением анатомической целостности.
Выделяют:
Разрывы связок сопровождаются сильной болью, отеком, а также появлением гематомы. Характерно также нарушение функции пораженного сустава. Разрывы мышц происходят реже. Такое повреждение обычно развивается при большом воздействии тяжести, сильном ударе по сокращенным мышцам, быстром сильном сокращении. Для разрыва мышц характерны различные симптомы, все зависит от степени разрыва. Как правило, у детей возникают неполные разрывы. У детей появляется мгновенная сильная боль, после чего характерно появление отечности и гематомы. Механизм формирования разрыва сухожилий схожий с механизмом разрыва мышц. При разрыве сухожилий дети жалуются на боль, отмечается конкретное место наибольшей болезненности в месте разрыва. Наиболее характерным симптомом, позволяющим отличить от других повреждений, является потеря функции мышцей, чье сухожилие повреждено.
Первая помощь при травме у ребенка
Какую лучше мазь использовать в зависимости от возраста, а также какая из них будет более эффективной рассмотрим далее.
Рейтинг детских мазей от ушибов
При выборе мази от ушибов необходимо учитывать возраст малыша, а также степень выраженности повреждений. Также очень важно обратить внимание на индивидуальную переносимость лекарственного средства.
Для снятия симптомов ушиба у детей используют такие мази:
В подростковом возрасте возможно использование более широкого круга лекарств, в том числе и мазей от ушибов. Перечислим наиболее эффективные из них:
Стоит отметить, что согревающие (местнораздражающие) мази используют не в первые часы после травмы, а спустя 3-4 суток. В первые часы предпочтение отдается обезболивающим и охлаждающим средствам.
Мазей от ушибов и растяжений для детей существует большое количество. Очень важно подобрать наиболее подходящее средство для вашего ребенка. Все зависит от вида травмы, а также от возраста пациента. Важно помнить, что мазь лечит не заболевание, а лишь симптом. Не занимайтесь самолечением, при возникновении травматических повреждений у малыша, обращайтесь к педиатру и травматологу.
Консервативное лечение мышц и связок
Консервативное лечение мышц и связок
О болях в суставах и мышцах знает каждый. Неудачно оступились, спеша на утренний автобус, поиграли вчера в футбол, и ноет голеностоп, плечо и колено, с трудом разгибаетесь после длительного сидения за компьютером — обычное дело. Люди привыкли к подобным ситуациям и не замечают, что обращаются к врачу лишь в критических случаях.
Обычные сомнения: «Так ли серьезны мои жалобы? Может, само пройдет?»
Нет, не пройдет.
Давайте разберемся, почему.
О чем говорят боли?
Обратиться к врачу сразу после появления болей или дискомфорта в мышцах и связках важно по трем причинам:
эти симптомы могут быть признаком сопутствующих заболеваний;
у вас может быть перенапряжение, которое чревато осложнениями, в том числе и атрофией;
речь может идти о растяжениях, и бездействие приведет к разрывам и хронизации процесса.
В любом случае симптомы зависят от стадии повреждения и без контроля специалиста могут прогрессировать. Причем, чем раньше вы обратитесь к доктору, тем более эффективным, комфортным и безболезненным будут осмотр и лечение.
Что такое перенапряжение?
Перенапряжение вызывает избыточная циклическая нагрузка в течение длительного времени.
Когда мышечные волокна отдельных групп мышц переутомляются, человек испытывает постоянные боли, иногда доходящие до спазмов. Эти проявления могут беспокоить пациента в течении нескольких месяцев и чреваты микротравмами. В травмированных тканях в свою очередь запускаются дегенеративные процессы.
Повреждения из–за перенапряжения (перетренировки) подразделяются на четыре степени:
I степень – боль только после физической активности;
II степень – боль во время и после физической нагрузки, не влияющая на результат работы;
III степень – боль во время и после физической нагрузки, влияющая на результат работы;
IV степень – постоянная боль, нарушающая ежедневную физическую активность.
Самые распространенные последствия связаны с процессами в сухожильно-связочном аппарате. Выделяют три наиболее часто встречающихся типа недугов:
Тендинит возникает из–за травмы сухожилия и связанного с нею разрушения сосудов и острого, подострого или хронического воспаления.
Тендиноз – это невоспалительной природы атрофия и дегенерация волокон внутри сухожилия, часто связанная с хроническим тендинитом и ведущая к частичному или полному разрыву сухожилия.
Теносиновит – это воспаление паратендона, который является наружным влагалищем некоторых сухожилий и выстлан синовиальной мембраной (например, поражение сухожилия разгибателей большого пальца кисти при теносиновите де Курвена).
Говоря о конкретных заболеваниях, интересно отметить, что название многих связано непосредственно с типом нагрузки, которая вызвала перенапряжение: «локоть теннисиста», «колено прыгуна», «колено пловца», «локоть бейсболиста». Речь идет о перенапряжении в движении, характерном для данного вида спорта, но на самом деле напряжение тех же мышц может возникать и при другом виде деятельности. Известны люди с «локтем игрока в гольф» никогда в жизни в гольф не игравшие, а работающие программистами.
Что важно знать о растяжении?
Растяжения мышц, сухожилий или связок — наиболее распространенный вид повреждений, связанный с нарушением целостности, частичным разрывом отдельных мышечных или соединительнотканных волокон при сохранении анатомической непрерывности.
Мышцы являются основной анатомической структурой, приводящей в движение весь опорно-двигательный аппарат. Сухожилия — это продолжение мышц, соединяющее их с костями. Связки служат для крепления костей друг с другом. Они удерживают кости суставов опорно-двигательного аппарата организма в заданных положениях.
Растяжения требуют правильного и своевременного лечения, а также некоторых знаний со стороны пациента.
Сразу после растяжении ни в коем случае нельзя:
греть и растирать место травмы;
продолжать работу или тренировки через боль.
При этом спустя время эти же действия оказываются полезными. В начале растянутым связкам или мышцам для скорейшего восстановления нужен покой, а позже понадобятся специальные упражнение, помогающие быстрее вернуться к привычной жизни.
Тепловые процедуры и массаж показаны только на 3-4 день после растяжения. Их применяют, чтобы улучшить кровообращение, ускорить рассасывание гематомы и отека.
Сразу после растяжения нужно:
ограничить физическую нагрузку травмированного сегмента;
приложить лед (или что-то холодное);
поднять травмированную конечность вверх, чтобы уменьшить нарастание отека;
при выраженном болевом синдроме рекомендуется использовать НПВС (нестероидные противовоспалительные средства), как в пероральных формах, так и в формах гелей или мазей.
И, главное, нужно как можно быстрее обратитесь к специалисту, который проведет тщательную диагностику и назначит дальнейший курс лечения.
Как проходит осмотр?
Не переживайте! При диагностике любого повреждения опорно-двигательного аппарата доктор заботится не только об эффективности лечения, но и о комфорте пациента.
Взаимодействие с ортопедом состоит из трех основных позиций:
Осмотр — этап, на котором выявляется отек (припухлость), гематомы, экхимозы (синяки).
Пальпация — определение степени болезненности осевой нагрузки сухожилий и связок или неприятных ощущений вокруг поврежденного сегмента.
На этом этапе стоит остановиться подробнее. Он очень важен: благодаря ему определяется четко выраженная симптоматика для каждой отдельной области повреждения. Например, можно установить симптом «переднего (или заднего) выдвижного ящика» в коленном суставе при повреждении или разрыве крестообразных связок. Или, исследуется область поврежденных мышц: можно прощупать уплотнения, либо же наоборот почувствовать провал в проекции пальпируемой мышцы, что может говорить о ее полном разрыве.
Оценка движения и подвижности поврежденного сегмента.
Тут важно понимать, что при диагностике повреждений сухожилий и связочного аппарата определяется болезненность при любом активном движении либо же полное ограничение подвижности в травмированном сегменте (это возможно при полных разрывах капсульно-связочного и сухожильного аппарата). Исследование растяжения мышц тоже оценивается: во-первых, по болезненности движений (есть ли трудности при попытке согнуть руку, удержать даже небольшой груз, наклониться и др.), во-вторых, по ограниченности движений и нарушении функций (это непосредственно говорит о возможном полном разрыве мышцы).
Все максимально быстро, ясно и информативно. На основе полученных сведений доктор назначит курс лечения.
Врач ограничит мне свободу передвижения?
Многие пациенты откладывают обращение к врачу, опасаясь, что их «закуют в гипс и лишат возможности двигаться». Эти опасения – пережиток прошлого.
С помощью осмотра, пальпации и оценки движений хороший специалист проведет диагностику, установив степень и вид повреждения. В зависимости от результатов доктор пропишет курс лечения в который, в случае необходимости, будет входить и иммобилизация (ограничение подвижности поврежденного участка).
Но бояться тут нечего. В современном мире существует метод ортезирования – наиболее щадящий и эффективный способ лечения травм мягких тканей, основанный на ношении специального ортопедического изделия (ортеза) на месте повреждения. В отличие от гипса, правильный ортез:
пропускает рентгеновские лучи и дает докторам возможность следить за восстановлением пациента в динамике;
легко снимается и надевается;
может носиться под одеждой;
позволяет регулировать степень фиксации, чтобы ограничивать движения пациента только в необходимой для текущей стадии лечения степени;
гигиеничен: не вызывает раздражений на коже.
Прием врача-ортопеда в ОРТЕКЕ поможет вам не только поставить диагноз, но и выбрать правильные ортопедические товары, которые сразу облегчат боль и начнут лечение.
В ОРТЕКЕ вы найдете широкий ассортимент специализированных товаров и сэкономите время на поход к врачу и последующий поиск лечебных средств.
Запись по телефону Единой Ортопедической Справочной 8 (800) 33-33-112
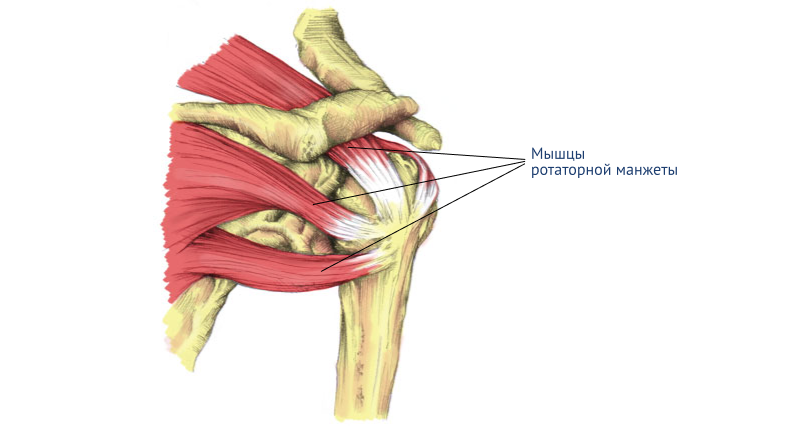
Воспаление сухожилий плечевого сустава
Рассказываем всё, что нужно знать про тендинит плечевого сустава — воспаление сухожилий, которое возникает, если игнорировать и не лечить травмированное плечо.
Плечевой сустав работает каждый день: с его помощью мы поднимаем руки, сгибаем локти, он связан со спиной и грудью. Если пропустить и не вылечить мелкие травмы, может начаться воспаление сухожилий плечевого сустава — частный случай тендинита.
Виды тендинита и его причины
Чаще всего такое воспаление сухожилий возникает из-за поражения плечевой надкостницы. Реже — из-за травм связок между плечом и бицепсом, а также около ротаторной манжеты.
К тендиниту приводят микротравмы тканей. Например, небольшие разрывы мышц. Больная ткань окружает сустав, и воспаление захватывает всё большую область. Двигаться становится трудно, а каждое движение вызывает сильную боль.
Две главные причины начала тендинита:
Причём второе может произойти как при травмах, так и при заболеваниях сосудов и неправильном обмене веществ.
Есть и более редкие причины: инфекции, дисплазия суставов, стресс и иммунные заболевания. В этих случаях начинают разрушаться соединения костей, что и провоцирует воспаление.
Кто в группе риска?
Больше всего подвержены воспалению сухожилий спортсмены. Это неудивительно, ведь на их суставы приходится очень большая нагрузка почти без перерыва. Также тендинит часто встречается у любителей садово-огородных работ и представителей тяжёлых физических профессий: грузчиков, строителей и ремонтников.
Если вы часто страдаете от инфекционных заболеваний или проблемами с иммунной или эндокринной системой, вам следует внимательней относиться к здоровью опорно-двигательного аппарата. Придётся отказаться от таких видов спорта, как теннис или баскетбол, а также любой тяжёлой физической работы.
Как определить наличие воспаления?
Первый признак воспаления сухожилий плеча — боль, как резкая, так и ноющая. Особенно при подъёме рук или вращательных движениях. Часто возникает ощущение слабости, когда невозможно даже взять в руку предмет со стола.
Прикосновение к воспалившемуся участку вызывает новый присту боли, локально может повыситься температура. Если вы заметили, что у вас отекла часть плеча, а кожа нагрелась и покраснела — вероятнее всего там началось воспаление сухожилий плечевого сустава.
Если пропустить этот момент и не начать лечение вовремя, в больном плече начнётся повышенное отложение солей кальция и обезвоживание. Двигаться станет труднее, а при попытке поднять руку будет слышаться хруст и треск.
Осмотр и диагностика
В определении заболевания вам поможет хирург или ортопед. Самая главная часть осмотра — это сравнение активных (самостоятельных) и пассивных движений. При тендините вы не сможете активно шевелить плечом, и врач, пытаясь двигать вашим суставом, тоже не добьётся успеха. Именно это и является главным признаком данной болезни при визуальном осмотре.
Вас спросят о характере и частоте боли, а также о возможных причинах: образе жизни или травмах. После этого придёт время для точной диагностики, в которую входят УЗИ и МРТ плеча. МРТ — самый точный и подробный способ диагностики заболеваний суставов.
При кальцинирующем воспалении придётся отыскать и заболевание, которое нарушило обмен веществ. Для точного обследования могут назначить артроскопию — малоинвазивную операцию, которая используется как для лечения, так и для осмотра и диагностики.
Лечение и профилактика воспалений сустава
В лечении применяют различные способы. Вам назначат противовоспалительные обезболивающие в виде таблеток или мазей, а также физиотерапию. При воспалении плечевого сустава отлично помогает ЛФК, ультразвуковая и магнитная терапия, массаж. Всем пациентам рекомендуют отдыхать и защищать плечо от чрезмерных нагрузок.
К оперативным вмешательствам прибегают только в случае, если консервативное лечение не принесло результатов. Однако, физиотерапия и ограничение нагрузки позволяют без особого труда вылечить тендинит в начальных стадиях.
Главный способ профилактики проблем с плечевым суставом — избежание однообразных тяжёлых нагрузок. Если этого сделать не удастся, можно просто провести разминку и разогреть тело во избежание травм. Если в процессе активности вы почувствовали боль в плече, нужно немедленно остановиться и сделать короткую передышку. Лучший результат вы получите, правильно питаясь и делая лёгкую ежедневную гимнастику. Ваша задача — снизить вероятность внезапного повреждения сустава. Если он привыкнет к постоянной несложной работе, его будет сложно травмировать.
Регулярно наблюдайтесь у врача, если страдаете инфекционными заболеваниями. И не забывайте лечить заболевания спины, которые провоцируют снижение подвижности и начало воспалений в позвоночнике.