воспаление придатков чем лечить в домашних условиях
Воспаление матки и придатков
На здоровье женщины может влиять множество различных факторов, одним из самых частых заболеваний органов половой системы считается воспаление придатков. Многие пациентки ошибочно полагают, что главной причиной развития аднексита (воспаление придатков матки) является переохлаждение. Безусловно, это одно из сопутствующих обстоятельств, из-за которого организм ослабевает и теряет свою защитную функцию. Но все же основной провоцирующий фактор возникновения воспаления в придатках – это инфекция.
Бактерии и вирусы могут попасть в полость матки несколькими путями и если своевременно не приступить к лечению, у женщины могут появиться серьезные осложнения. Самое опасное последствие, которое может возникнуть из-за данной патологии – это бесплодие.

Что такое воспаление придатков?
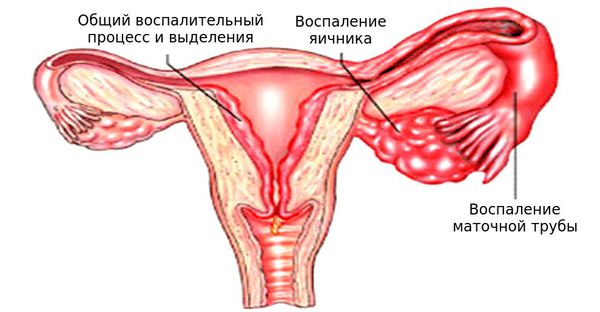
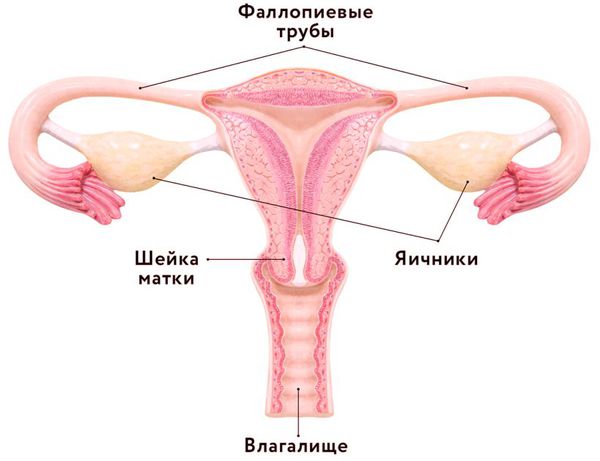
К придаткам матки относятся две маточные трубы и яичники. Их воспаление в гинекологии принято называть аднексит или сальпингоофорит, оно может быть вызвано патогенными бактериями или микроорганизмами, попавшими в полость матки из нижних отделов половой системы женщины. Данное заболевание может протекать в хронической или острой форме. Воспаление придатков относится к опасным патологиям, т.к. из-за него женщина может потерять возможность иметь детей.
Симптомы.
В зависимости от этапа развития аднексита, состояние женщины может меняться. Для лечения острой или хронической формы заболевания используются разные методы, поэтому прежде чем приступить к терапии, врачу необходимо определить клинические проявления той или иной стадии воспаления придатков.
При остром сальпингоофорите вас могут беспокоить следующие симптомы:
Данные симптомы могут продолжаться на протяжении 2-3 недель, если женщина не предпримет никаких мер и не обратится за помощью гинеколога, аднексит перетекает в хроническую форму. Вам может показаться, что вы выздоровели, на самом деле через некоторое время болезнь проявит себя с новой силой и впоследствии будет напоминать о себе очень часто. У пациенток с хроническим воспалением придатков появляются следующие проблемы:
Организм у каждой женщины индивидуальный и заболевание может проявить себя совершенно по-разному. При обнаружении первых признаков аднексита рекомендуется сразу же записаться на прием к гинекологу и пройти обследование. Иногда некоторые представительницы прекрасного пола не считают необходимым обращаться к врачу, по совету подруг они начинают принимать различные препараты, не догадываясь, что эти лекарства могут не помочь, а только усугубить ситуацию. Поэтому не следует слепо следовать рекомендациям, полученным от своих родственников и друзей, лучше всего довериться грамотному специалисту.
Причины заболевания.
Развитие воспалительного процесса в придатках начинается с попадания в матку возбудителей инфекции. Данные бактерии могут проникнуть в наш организм несколькими путями:
Также существует ряд факторов, которые оказывают влияние на развитие воспаления придатков:
Данные факторы могут только спровоцировать возникновения заболевания, основной причиной его возникновения является инфекция. Учеными доказано, что в большинстве случаев воспаление придатков переходит в хроническую форму, это связано с тем, что многие женщины игнорируют первые признаки аднексита и занимаются самолечением. Также стоит отметить тот факт, что данная патология чаще всего встречается у пациенток, у которых установлена гинекологическая спираль, и сроки её ношения нарушены.
Диагностика.

Если вы обнаружили у себя первые признаки болезни, незамедлительно запишитесь на прием к гинекологу. В клинике «А-медик» необходимый специалист сможет вас принять в удобное для вас время, мы стараемся подстраиваться под наших пациентов и всегда учитываем их потребности. Для вашего понимания, мы решили описать более подробно, как будет проходить осмотр и обследование у гинеколога:
Лабораторное обследование помогает установить причины возникновения воспалительного процесса, определить форму развития заболевания и составить правильный план лечения.
Методы лечения воспаления придатков.
Воспаление придатков в любом случае необходимо лечить, забыть об этом заболевании у вас не получится. Чтобы избежать возможных осложнений и восстановить свое женское здоровье, женщина должна своевременно обратиться к гинекологу. Когда этап диагностики пройден и диагноз поставлен, врач приступает к лечению. В зависимости от формы аднексита (острая, хроническая), пациентке назначается определенный комплекс процедур. Помните, что чем раньше будет обнаружено заболевание и начата терапия, тем больше шансов у вас будет избежать поражения придатков матки и как следствие развития бесплодия.

В большинстве случаев, женщина проходит терапию в домашних условиях, в стационар она направляется только при тяжелой степени воспаления придатков, когда для их лечения требуется постоянный контроль врачей.
Для лечения острого и хронического аднексита помимо антибактериальной и противовоспалительной терапии женщине дополнительно показано проведение физиопроцедур (ультразвук, электрофорез), принятие лечебных ванн, использование парафина, грязетерапия и пр.
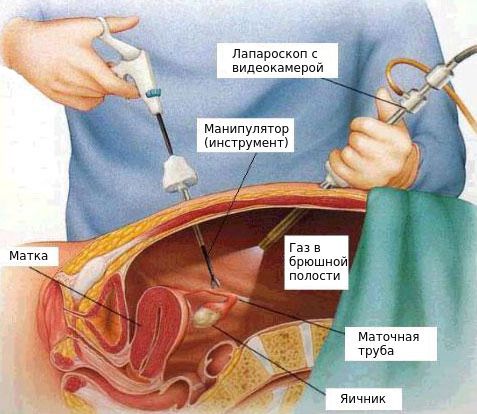
Оперативное вмешательство применимо только при развитии гнойной формы заболевания, когда медикаментозная терапия оказывается не эффективной. Выполняется операция методом лапароскопии, через небольшие разрезы на передней части брюшной стенки.
Чтобы оценить результативность пройденного лечения и убедится в полном выздоровлении, женщина сдает повторные анализы.
Возможные осложнения.
По данным исследований, ученые сделали выводы, что если женщина хотя бы раз в своей жизни сталкивалась с заболеванием аднексит и при этом успешно их вылечила, то в будущем у неё, скорее всего все равно будут проблемы с зачатием ребенка. Естественно если она перенесла воспаление придатков несколько раз, то риск развития бесплодия составляет уже 40 %.
При несвоевременном лечении острой формы аднексита, заболевание переходит в хроническую стадию, что чревато впоследствии возникновением нарушений функции яичников и как результат невозможность забеременеть естественным путем. Помимо этого у женщины могут появиться следующие осложнения:
Кроме этих последствий у женщины меняется общее состояние, она становится более тревожной, у неё может нарушиться сна, появится частые депрессии и пр.
Профилактика воспаления придатков матки.
Даже если вы ни разу в своей жизни не сталкивались с аднекситом, и вас ничего не беспокоит, это совершенно не означает, что ваш организм полностью защищен. Каждая женщина должна знать, как можно предотвратить появление воспаления придатков. Данная гинекологическая патология чаще всего возникает у пациенток в возрастной период от 20 до 45 лет. В целях профилактики гинекологи рекомендуют придерживаться следующих простых правил:
Особенно эти рекомендации полезны для женщин, у которых установлена гинекологическая спираль, кто страдает инфекциями, передающимися половым путем, те кто недавно перенес операцию на репродуктивных органах.
Как записаться на прием в клинику «А-медик»?
Если вы хотите пройти профилактический осмотр или комплексное обследование у опытного гинеколога, мы предлагаем вам записаться на прием к специалистам клиники «А-медики». Наши врачи имеют необходимые сертификаты на осуществление медицинской деятельности и постоянно повышают свою квалификацию. Позвонив по номеру +7 (499) 350-44-47, наш администратор поможет вам выбрать удобное для вас время и дату приема.
Что такое воспаление яичников? Причины возникновения, диагностику и методы лечения разберем в статье доктора Шеломиенко Т. В., гинеколога со стажем в 16 лет.
Определение болезни. Причины заболевания
Воспаление яичников — это распространённое заболевание, при этом диагноз «Воспаление яичников» в медицинских терминах обозначается как «Аднексит», «Сальпингит» или «Сальпингоофорит». При воспалении яичников в воспалительный процесс вовлечены не только яичники, но и маточные трубы, поэтому правильным будет диагноз «Сальпингоофорит» — воспаление маточных труб с яичниками (придатков матки).
Диагнозы «Левосторонний сальпингоофорит» или «Правосторонний сальпингоофорит» сейчас не ставятся, так как этот процесс развивается с обеих сторон. Даже если женщину беспокоит боль внизу живота лишь с одной стороны, при обследовании выявляют, что воспаление двустороннее.
Причина воспаления придатков матки — бактериальная инфекция. Инфекция при сальпингоофорите попадает в матку и придатки следующими путями:
Микробная флора может быть:
Основной контингент больных — это молодые женщины, живущие половой жизнью. Однако сальпингоофоритом может страдать и девушка-подросток, которая никогда не имела половых контактов. При этом путь передачи инфекции будет не восходящим, а нисходящим, гематогенным или лимфогенным из очага инфекции, имеющегося в организме.
К факторам риска относят:
Симптомы воспаления яичников
Симптомы заболевания:
Патогенез воспаления яичников
Для понимания, что происходит при воспалении придатков матки (яичников и маточных труб), надо иметь представление об их строении и функциях.
Яичники — парные женские половые железы, расположенные в полости малого таза. Это небольшие по размеру, но очень сложные по строению внутренние органы. От правильной работы яичников зависит полноценная деятельность женской репродуктивной системы [1] .
Функции яичников:
Малейший сбой в работе яичников отражается на работе всей женской репродуктивной системы.
Маточные трубы (яйцеводы, фаллопиевы трубы) — это два канала длиной 10-12 см и диаметром до 4-5 мм. Они расположены по обе стороны матки: одна из сторон фаллопиевой трубы соединена с маткой, а другая прилегает к яичнику. Своё название фаллопиевы трубы получили по фамилии известного итальянского анатома Габриэля Фаллопия, впервые описавшего их в середине 16 века.
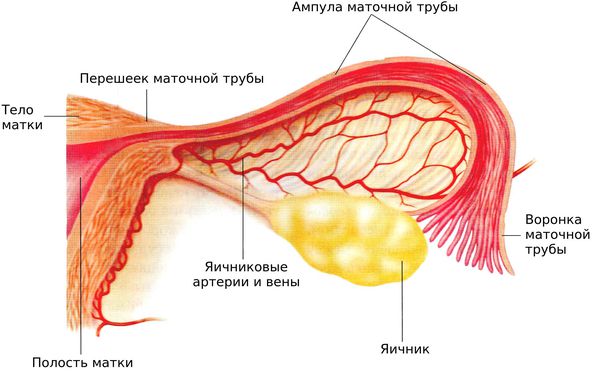
Маточная труба состоит из:
Воронка — это расширенный конец маточной трубы, который открывается в брюшину. Воронка маточной трубы окаймлена многочисленными бахромками или «фимбриями», которые способствуют захвату яйцеклетки.
Фимбрии колеблются, создавая ток, который «засасывает» вышедшую из яичника яйцеклетку в воронку маточной трубы. За воронкой следует ампула маточной трубы, далее — самая узкая часть фаллопиевой трубы — перешеек. Перешеек трубы переходит в её маточную часть, которая открывается в полость матки маточным отверстием.
Как и матка, стенки маточной трубы состоят из трёх слоёв:
Таким образом, в организме женщины маточные трубы выполняют одну, но очень важную, транспортную функцию — по ним оплодотворённая яйцеклетка проникает в матку с помощью специальных ресничек, расположенных на внутренней оболочке труб. Попав в матку, она прикрепляется и растёт.
Воспалительный процесс в маточных трубах и яичниках негативно сказывается на их структуре и функциях:
Острое воспаление яичников, своевременно диагностированное и правильно пролеченное, как правило, не переходит в хроническое. Хронический сальпингоофорит — это результат несвоевременного обращения к врачу, неправильного лечения или несоблюдения врачебных назначений. При своевременном обращении к врачу и правильно назначенном лечении шансы справиться с острым сальпингоофоритом и не допустить перехода заболевания в хроническую форму велики. Но иногда хронический процесс развивается, минуя острую стадию. Это может быть связано с особенностями иммунитета женщины или наличием хронического очага инфекции (например тонзиллита). Иногда женщина забывает сообщить врачу о наличии острого сальпингоофорита в анамнезе. Но если при обследовании выявляется характерная симптоматика (и это подтверждается дополнительными методами диагностики), то ставится диагноз «Хронический сальпингоофорит». Для хронического сальпингоофорита характерно преобладание бессимптомных и субклинических форм. Это ухудшает прогноз, так как возможны осложнения болезни или длительный период хронического воспаления в малом тазу. Достаточно высок процент пациенток, неизлеченных от острого сальпингоофорита из-за позднего обращения либо малоэффективной терапии. [2] [4] .
Классификация и стадии развития воспаления яичников
Сальпиногоофорит по форме течения:
По причинам возникновения:
Осложнения воспаления яичников
Осложнения острого сальпингоофорита могут быть очень опасными для здоровья и даже для жизни женщины. Без правильного и своевременного лечения острый сальпингоофорит переходит в хроническую форму.
Заболевание может привести к следующим осложнениям:
При первых признаках заболевания необходимо немедленно обращаться к врачу, не заниматься самолечением, соблюдать все врачебные предписания и не доводить болезнь до тяжёлых осложнений.
Диагностика воспаления яичников
Характерные жалобы при остром воспалительном процессе придатков матки (либо при обострении хронического процесса) — боли внизу живота, повышение температуры тела, выделения из половых путей.
Гинеколог должен грамотно собрать анамнез: сведения об образе жизни, перенесённых болезнях, в каком возрасте произошла первая менструация, живёт ли женщина половой жизнью, какими гинекологическими заболеваниями болела, были ли беременности, и чем они закончились.
Факты, позволяющие врачу заподозрить сальпингоофорит:
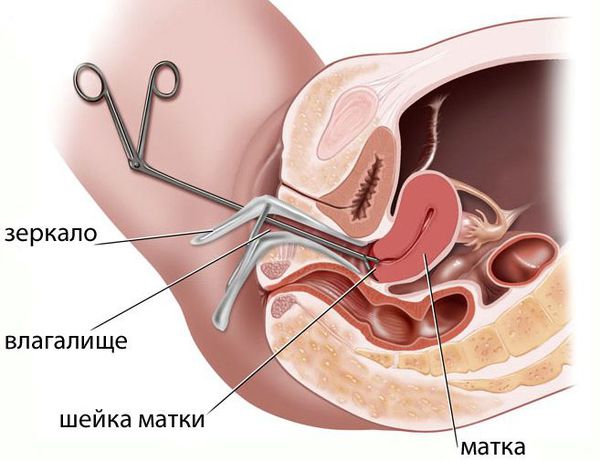
После сбора анамнеза выполняют тест на беременность, которая может быть и внематочной. Далее врач проводит гинекологический осмотр на кресле. При остром воспалении в области придатков матки при пальпации возникают выраженные болезненные ощущения, при хроническом — придатки могут быть просто чувствительны. Болевые ощущения также могут возникать при пальпации в области матки. Признаки воспаления заметны также во время осмотра шейки матки при помощи зеркал.
Анализы, обычно назначаемые при сальпингоофорите: общий анализ крови и общий анализ мочи. При остром сальпингоофорите на воспаление в анализе крови укажет повышенное число лейкоцитов — защитных клеток крови (лейкоцитоз) и ускорение СОЭ (скорости оседания эритроцитов). Общий анализ мочи показывает состояние мочеполовой системы, поэтому врач обращает внимание на число лейкоцитов (лейкоцитурия) и на присутствие в моче бактерий (бактериурия). При выраженных изменениях в общем анализе мочи потребуется консультация уролога.
К инструментальным методам диагностики относятся:
УЗИ показано всем женщинам с подозрением на сальпингоофорит. Для оценки кровотока в органах малого таза врачом УЗИ может дополнительно использоваться допплерография. КТ и МРТ применяются гораздо реже, только при необходимости в дообследовании. Они дают лечащему врачу более полную картину в сложных случаях.
Лапароскопия назначается при остром сальпингоофорите в двух ситуациях:
Дифференциальная диагностика
Сальпингоофорит похож на следующие заболевания:
Лечение воспаления яичников
К противовоспалительным средствам относят НПВС — нестероидные противовоспалительные средства. Это группа препаратов, противовоспалительное и жаропонижающее свойства которых важны при терапии как острого, так и хронического сальпингоофорита в стадии обострения. Чаще всего применяются ректально в виде свечей. Кроме того, допустимо назначение фитотерапии, то есть препаратов с противовоспалительными свойствами растительного происхождения.
Дезинтоксикационная терапия проводится в стационаре. Это инфузионная терапия в виде капельниц с физиологическим раствором, назначаемые внутривенно для снятия интоксикации при тяжёлом течении заболевания.
Дополнительно назначаются вагинальные противовоспалительные свечи и противогрибковые средства, принимаемые в таблетках. Свечи — это местная терапия вагинита, а противогрибковые препараты применяют при длительной антибактериальной терапии для профилактики молочницы.
Прогноз. Профилактика
При своевременном обращении за медицинской помощью и соблюдении врачебных рекомендаций прогноз благоприятный. Сексуально активных женщин необходимо информировать о вреде абортов и обследовать на половые инфекции. При выявлении инфекции у пациентки на обследование к врачу-урологу направляют также её партнёра.
Меры профилактики:
При первых же симптомах острого сальпингоофорита либо при обострении хронического следует обратиться к гинекологу. В случае длительной ремиссии (отсутствии обострений) гинеколога необходимо посещать один раз в год.
Лечение воспалительных заболеваний органов малого таза у женщин
Воспалительные заболевания органов малого таза (ВЗОМТ) характеризуются различными проявлениями в зависимости от уровня поражения и силы воспалительной реакции. Заболевание развивается при проникновении в половые пути возбудителя (энтерококки, бактероиды, хламидии, микоплазмы, уреаплазмы, трихомонады) и при наличии благоприятных условий для его развития и размножения. Эти условия имеют место во время послеродового или послеабортного периода, во время менструаций, при различных внутриматочных манипуляциях (введении ВМК, гистероскопии, гистеросальпингографии, диагностическом выскабливании) [1, 5].
Существующие естественные защитные механизмы, такие как анатомические особенности, местный иммунитет, кислая среда влагалищного содержимого, отсутствие эндокринных нарушений или серьезных экстрагенитальных заболеваний способны в подавляющем большинстве случаев предотвратить развитие генитальной инфекции. В ответ на инвазию того или иного микроорганизма возникает воспалительный ответ, который, исходя из последних концепций развития септического процесса, принято называть «системным воспалительным ответом» [16, 17, 18].
Острый эндометрит всегда требует антибактериальной терапии. Воспалительным процессом поражается базальный слой эндометрия вследствие инвазии специфических или неспецифических возбудителей. Защитные механизмы эндометрия, врожденные или приобретенные, такие как агрегаты Т-лимфоцитов и другие элементы клеточного иммунитета, напрямую связаны с действием половых гормонов, особенно эстрадиола, действуют совместно с популяцией макрофагов и защищают организм от повреждающих факторов. С началом менструации этот барьер на большой поверхности слизистой оболочки исчезает, что делает возможным ее инфицирование. Другой источник защиты в матке — это инфильтрация подлежащих тканей полиморфно-ядерными лейкоцитами и богатое кровоснабжение матки, способствующее адекватной перфузии органа кровью и содержащимися в ее сыворотке неспецифическими гуморальными элементами защиты: трансферрином, лизоцимом, опсонинами [16].
Воспалительный процесс может распространиться и на мышечный слой: тогда возникает метроэндометрит и метротромбофлебит с тяжелым клиническим течением. Воспалительная реакция характеризуется расстройством микроциркуляции в пораженных тканях, выраженной экссудацией, при присоединении анаэробной флоры может возникнуть некротическая деструкция миометрия [12].
Клинические проявления острого эндометрита характеризуются уже на 3–4-й день после занесения инфекции повышением температуры тела, тахикардией, лейкоцитозом и увеличением СОЭ. Умеренное увеличение матки сопровождается болезненностью, особенно по ее ребрам (по ходу кровеносных и лимфатических сосудов). Появляются гнойно-кровянистые выделения. Острая стадия эндометрита продолжается 8–10 дней и требует достаточно серьезного лечения. При правильном лечении процесс завершается, реже переходит в подострую и хроническую формы, еще реже, при самостоятельной и беспорядочной терапии антибиотиками, эндометрит может принимать более легкое абортивное течение [5, 12].
Лечение острого эндометрита вне зависимости от тяжести его проявлений начинается с антибактериальной инфузионной, десенсибилизирующей и общеукрепляющей терапии.
Антибиотики лучше всего назначать с учетом чувствительности к ним возбудителя. Дозы и длительность применения антибиотиков определяются тяжестью заболевания. В связи с частотой анаэробного инфицирования рекомендуется дополнительное применение метронидазола. Учитывая очень бурное течение эндометрита, из антибиотиков предпочтительнее цефалоспорины с аминогликозидами и метронидазолом. Например, цефамандол (или цефуроксим, цефотаксим) по 1,0–2,0 г 3–4 раза в день в/м или в/в капельно + гентамицин по 80 мг 3 раза/сут в/м + Метрогил по 100 мл в/в капельно.
Вместо цефалоспоринов можно использовать полусинтетические пенициллины (при абортивном течении), например ампициллин по 1,0 г 6 раз/сут. Длительность такой комбинированной антибактериальной терапии зависит от клиники и лабораторного ответа, но не должна быть менее 7–10 дней. В качестве профилактики дисбактериоза с первых дней лечения антибиотиками используют нистатин по 250000 ЕД 4 раза в день или Дифлюкан по 50 мг/день в течение 1–2 нед внутрь или внутривенно [5].
Дезинтоксикационная инфузионная терапия может включать ряд инфузионных средств, например раствор Рингера–Локка — 500 мл, полиионный раствор — 400 мл, гемодез (или полидез) — 400 мл, 5% раствор глюкозы — 500 мл, 1% раствор хлористого кальция — 200 мл, Унитиол с 5% раствором аскорбиновой кислоты по 5 мл 3 раза/сут. При наличии гипопротеинемии целесообразно проводить инфузии белковых растворов (альбумин, протеин), кровозамещающих растворов, плазмы, эритроцитарной массы или цельной крови, препаратов аминокислот [12].
Физиотерапевтическое лечение занимает одно из ведущих мест в лечении острого эндометрита. Оно не только уменьшает воспалительный процесс в эндометрии, но и стимулирует функцию яичников. При нормализации температурной реакции целесообразно назначать ультразвук малой интенсивности, индуктотермию электромагнитным полем ВЧ или УВЧ, магнитотерапию, лазеротерапию.
Каждой пятой женщине, перенесшей сальпингоофорит, грозит бесплодие. Аднексит может быть причиной высокого риска внематочной беременности и патологического течения беременности и родов. Первыми поражаются маточные трубы, при этом воспалительным процессом могут быть охвачены все слои слизистой оболочки одной или обеих труб, но чаще поражается только слизистая оболочка трубы, возникает катаральное воспаление слизистой оболочки трубы — эндосальпингит. Воспалительный экссудат, скапливаясь в трубе, нередко вытекает через ампулярное отверстие в брюшную полость, вокруг трубы образуются спайки и брюшное отверстие трубы закрывается. Развивается мешотчатая опухоль в виде гидросальпинкса с прозрачным серозным содержимым или в виде пиосальпинкса с гнойным содержимым. В дальнейшем серозный экссудат гидросальпинкса рассасывается в результате лечения, а гнойный пиосальпинкс может перфорировать в брюшную полость. Гнойный процесс может захватывать и расплавлять все большие области малого таза, распространяясь на все внутренние гениталии и близлежащие органы [9, 10, 13].
Воспаление яичников (оофорит) как первичное заболевание встречается редко, инфицирование происходит в области лопнувшего фолликула, так как остальная ткань яичника хорошо защищена покрывающим зародышевым эпителием. В острой стадии наблюдается отек и мелкоклеточная инфильтрация. Иногда в полости фолликула желтого тела или мелких фолликулярных кист образуются гнойники, микроабсцессы, которые, сливаясь, формируют абсцесс яичника или пиоварий. Практически диагностировать изолированный воспалительный процесс в яичнике невозможно, да и в этом нет необходимости. В настоящее время лишь у 25–30% больных с острым аднекситом отмечается выраженная картина воспаления, у остальных больных наблюдается переход в хроническую форму, когда терапия прекращается после быстрого стихания клиники.
Острый сальпингоофорит лечится также антибиотиками (предпочтительнее фторхинолонами III поколения — Ципрофлоксацин, Таривид, Абактал), так как нередко он сопровождается пельвиоперитонитом — воспалением тазовой брюшины.
Воспаление тазовой брюшины возникает чаще всего вторично от проникновения инфекции в брюшную полость из инфицированной матки (при эндометрите, инфицированном аборте, восходящей гонорее), из маточных труб, яичников, из кишечника, при аппендиците, особенно при тазовом его расположении. При этом наблюдается воспалительная реакция брюшины с образованием серозного, серозно-гнойного или гнойного выпота. Состояние больных при пельвиоперитоните остается или удовлетворительным, или средней тяжести. Температура повышается, пульс учащается, однако функция сердечно-сосудистой системы мало нарушается. При пельвиоперитоните, или местном перитоните, кишечник остается не вздутым, пальпация верхней половины органов брюшной полости безболезненна, а симптомы раздражения брюшины определяются лишь над лоном и в подвздошных областях. Тем не менее больные отмечают сильные боли в нижних отделах живота, может быть задержка стула и газов, иногда рвота. Уровень лейкоцитов повышен, сдвиг формулы влево, СОЭ ускорена. Постепенно нарастающая интоксикация ухудшает состояние больных [14, 15].
Лечение сальпингоофорита с пельвиоперитонитом или без него начинается с обязательного обследования больной на флору и чувствительность к антибиотикам. Самое главное — определить этиологию воспаления. На сегодняшний день для лечения специфического гонорейного процесса широко используется бензилпенициллин, хотя такие препараты, как Роцефин, Цефобид, Фортум предпочтительнее.
«Золотым стандартом» при лечении сальпингоофорита из антибактериальной терапии является назначение Клафорана (цефотаксима) в дозе 1,0–2,0 г 2–4 раза/сут в/м или одну дозу в 2,0 г в/в в сочетании с гентамицином по 80 мг 3 раза/сут (гентамицин можно вводить однократно в дозе 160 мг в/м). Обязательно следует сочетать эти препараты с введением Метрогила в/в по 100 мл 1–3 раза/сут. Курс лечения антибиотиками следует проводить не менее 5–7 дней, назначая цефалоспорины II и III поколений (Мандол, Зинацеф, Роцефин, Цефобид, Фортум и другие в дозе 2–4 г/сут) [14].
При остром воспалении придатков матки, осложненном пельвиоперитонитом, оральное введение антибиотиков возможно лишь после проведения основного курса, и притом если возникает необходимость. Как правило, такой необходимости нет, а сохранение прежних клинических симптомов может свидетельствовать о прогрессии воспаления и возможном нагноительном процессе.
Дезинтоксикационная терапия в основном проводится кристаллоидными и дезинтоксикационными растворами в количестве 2–2,5 л с включением растворов гемодеза, Реополиглюкина, Рингера–Локка, полиионных растворов — ацессоля и др. Антиоксидантная терапия проводится раствором Унитиола 5,0 мл с 5% раствором аскорбиновой кислоты 3 раза/сут в/в [14].
С целью нормализации реологических и коагуляционных свойств крови и улучшения микроциркуляции используют ацетилсалициловую кислоту (Аспирин) по 0,25 г/сут в течение 7–10 дней, а также в/в введение Реополиглюкина по 200 мл (2–3 раза на курс). В дальнейшем применяют целый комплекс рассасывающей терапии и физиотерапевтического лечения (глюконат кальция, аутогемотерапия, тиосульфат натрия, Гумизоль, Плазмол, Алоэ, ФиБС) [3, 15]. Из физиотерапевтических процедур при остром процессе уместны ультразвук, обеспечивающий анальгезирующий, десенсибилизирующий, фибролитический эффекты, усиление обменных процессов и трофики тканей, индуктотермия, УВЧ-терапия, магнитотерапия, лазеротерапия, в дальнейшем — санаторно-курортное лечение.
Среди 20–25% стационарных больных с воспалительными заболеваниями придатков матки у 5–9% возникают гнойные осложнения, требующие хирургических вмешательств [9, 13].
Можно выделить следующие положения, касающиеся формирования гнойных тубоовариальных абсцессов:
Морфологические формы гнойных тубоовариальных образований:
Все остальные сочетания являются осложнениями этих процессов и могут протекать:
Клинически дифференцировать каждую из подобных локализаций практически невозможно и нецелесообразно, так как лечение принципиально одинаково, антибактериальная терапия занимает ведущее место как по использованию наиболее активных антибиотиков, так и по длительности их применения. В основе гнойных процессов стоит необратимый характер воспалительного процесса. Необратимость обусловлена морфологическими изменениями, их глубиной и тяжестью, часто сопутствующими тяжелым нарушениям функции почек [3, 9].
Консервативное лечение необратимых изменений придатков матки малоперспективно, так как если таковое проводится, то оно создает предпосылки к возникновению новых рецидивов и усугублению нарушенных обменных процессов у больных, увеличивает риск предстоящей операции в плане повреждения смежных органов и невозможности выполнить нужный объем операции [9].
Гнойные тубоовариальные образования представляют тяжелый в диагностическом и клиническом плане процесс. Тем не менее можно выделить ряд характерных синдромов:
Клинически интоксикационный синдром проявляется в интоксикационной энцефалопатии, головных болях, тяжести в голове и тяжести общего состояния. Отмечаются диспептические расстройства (сухость во рту, тошнота, рвота), тахикардия, иногда гипертензия (или гипотензия при начинающемся септическом шоке, что является одним из ранних его симптомов наряду с цианозом и гиперемией лица на фоне резкой бледности) [4].
Болевой синдром присутствует почти у всех больных и носит нарастающий характер, сопровождается ухудшением общего состояния и самочувствия, отмечается болезненность при специальном исследовании, смещении за шейку матки и симптомы раздражения брюшины вокруг пальпируемого образования. Пульсирующая нарастающая боль, сохраняющаяся лихорадка с температурой тела выше 38°С, тенезмы, жидкий стул, отсутствие четких контуров опухоли, отсутствие эффекта от лечения — все это свидетельствует об угрозе перфорации или о наличии ее, что является абсолютным показанием для срочного оперативного лечения. Инфекционный синдром присутствует у всех больных, проявляясь у большинства высокой температурой тела (38°С и выше), тахикардия соответствует лихорадке, так же как и нарастание лейкоцитоза, повышаются СОЭ и лейкоцитарный индекс интоксикации, снижается число лимфоцитов, нарастают сдвиг белой крови влево и число молекул средней массы, отражающих нарастающую интоксикацию. Нередко возникает изменение функции почек из-за нарушения пассажа мочи. Метаболические нарушения проявляются в диспротеинемии, ацидозе, электролитном дисбалансе и т. д.
Стратегия лечения данной группы больных строится на органосохраняющих принципах операций, но с радикальным удалением основного очага инфекции. Поэтому у каждой конкретной больной объем операции и время ее проведения должны быть оптимальными. Уточнение диагноза иногда занимает несколько суток — особенно в тех случаях, когда имеется пограничный вариант между нагноением и острым воспалительным процессом или при дифференциальной диагностике от онкологического процесса. На каждом этапе лечения требуется антибактериальная терапия [1, 2].
Предоперационная терапия и подготовка к операции включают:
Хирургический этап включает также продолжающуюся антибактериальную терапию. Особенно ценно ввести одну суточную дозу антибиотиков на операционном столе сразу после окончания операции. Эта концентрация является необходимой в качестве барьера для дальнейшего распространения инфекции, так как проникновению в зону воспаления уже не препятствуют плотные гнойные капсулы тубоовариальных абсцессов. Хорошо проходят эти барьеры беталактамные антибиотики (Цефобид, Роцефин, Фортум, Клафоран, Тиенам, Аугментин).
Послеоперационная терапия включает продолжение антибактериальной терапии теми же антибиотиками в сочетании с антипротозойными, антимикотическими препаратами и уросептиками и в дальнейшем (по чувствительности). Курс лечения основывается на клинической картине, лабораторных данных, но не должен быть менее 7–10 дней. Отмена антибиотиков проводится по их токсическим свойствам, поэтому гентамицин чаще отменяется первым, после 5–7 дней, или заменяется на амикацин.
Инфузионная терапия должна быть направлена на борьбу с гиповолемией, интоксикацией и метаболическими нарушениями. Очень важна нормализация моторики желудочно-кишечного тракта (стимуляция кишечника, ГБО, гемосорбция или плазмаферез, ферменты, перидуральная блокада, промывание желудка и т. д.). Гепатотропная, общеукрепляющая, антианемическая терапия сочетаются с иммуностимулирующей терапией (УФО, лазерное облучение крови, иммунокорректоры) [2, 9, 11].
Все больные, перенесшие оперативное вмешательство по поводу гнойных тубоовариальных абсцессов, нуждаются в постгоспитальной реабилитации с целью профилактики рецидивов и восстановления специфических функций организма.
Литература
В. Н. Кузьмин, доктор медицинских наук, профессор
МГМСУ, Москва