ворсины хориона с отеком стромы что это
Трофобластическая болезнь
Трофобластическая болезнь — опухолевое новообразование, развивающееся на фоне прерванной или текущей беременности.
Трофобласт — это внешний слой оболочки зародыша. Именно в этих тканях развивается злокачественная опухоль, которая характеризуется нарушением развития и роста трофобласта.
Причины трофобластической болезни
Основной фактор риска постановки диагноза «трофобластическая болезнь» — поздняя беременность. На фоне развития беременности в возрасте старше 35 лет у женщин повышается риск развития опухолевого процесса в трофобласте.
Так же прерванная беременность в полном объеме или частично является причиной возникновения заболевания. Трофобластическая болезнь проявляется чаще всего при нескольких абортах в репродуктивном возрасте женщины.
Трофобластическая болезнь возникает у женщин, которые выносили несколько беременностей. Также нарушение менструального цикла и длительного приема оральных контрацептивов является причиной возникновения данного недуга.
Виды трофобластической болезни
Трофобластическая болезнь обладает различным злокачественным потенциалом.
Гистологическая классификация:
Комбинация из всех типов проявления болезни называется гестационной трофобластической болезнью.
Пузырный занос
Данный вид патологии заключается в аномальном развитии трофобласта в виде пузырьков. Пузырьковый занос бывает полным и частичным.
При полном пузырном заносе происходит атипичное изменение трофобласта. Ворсинки хориона не имеют сосудов, и при обследовании невозможно определить эмбрион. Аномальная ткань трофобласта имеет генетический набор из сперматозойдов отца.
Трофобластическая болезнь проявляющаяся в виде частичного пузырного заноса. Атипичность клеток носит ограниченный локализованный характер. Генетический набор включает нормальную яйцеклетку и два спермия.
Проявление симптомов пузырного заноса происходит на ранней стадии беременности, что позволяет сразу начать лечение. Коварное заболевание проявляется симптомами замершей беременности, то есть увеличением матки, высоким уровнем ХГЧ и влагалищным кровотечением.
Гестационный тип недуга чаще всего вызывает самостоятельное прерывание беременности. Если этого не произошло, то лечение пузырного заноса эффективно с помощью удаления атипичных тканей или части матки. После эффективного лечения женщина может планировать беременность в будущем. Не лечение данного проявления может вызвать гестационную трофобластическую болезнь.
Инвазивный пузырный занос
При инвазивном пузырном заносе происходит прорастание аномальных клеток в миометрий.
Симптомы заболевания характеризуются кровотечением и болью в нижней части живота.
Хориокарцинома
Причинами возникновения злокачественного развития трофобласта является пузырный занос, аборт, нормальная или внематочная беременность.
Опухоль быстро развивается и внедряется в ткани миометрия и активно размножаются. Трофобластическая болезнь с такой формой развития метастазирует в любые ткани и легкие.
Стадийность заболевания такая же, как и у пузырного заноса.
Проявление симптомов хориокарциномы выражено кровянистыми выделениями темно-коричневого цвета, не зависящими от менструации, грубостью груди, увеличением матки, нарушением гормонального фона.
Лечение заключается в курсах химиотерапии и хирургическом вмешательстве.
Синцитиальный эндометрит
Данный вид трофобластической болезни имеет доброкачественный характер. Установить диагноз можно с помощью гистологического исследования соскобов ткани со стенок матки. Лечение ограничивается выскабливанием слизистых тканей.
Симптомы трофобластической болезни
Трофобластическая болезнь наиболее часто проявляется в виде кровотечения в первом триместре беременности. Частые симптомы трофобластической болезни выражены кровотечениями, болями внизу живота, и увеличенным размером матки.
Важным симптомом заболевания являются также кровянистые выделения, но с примесями серозной и гнойной жидкости. Наблюдения выделений могут возникнуть и после беременности. Симптомы обусловлены разрывами сосудов около опухоли.
Трофобластическая болезнь при метастазировании в ближайшие органы может проявиться внутрибрюшным кровотечением. При таком течении заболевания возможны сильные схваткообразные боли в области живота. Также у пациенток может наблюдаться повышенная температура тела. Трофобластическая болезнь вызывает симптомы в виде увеличения молочных желез и выделения молозива.
Метастазы в органы характеризуются проявлением симптомов в зависимости от расположения опухолевого процесса. Опухоль в легких — кашель и боль в грудной клетке; в ЖКТ — рвота, тошнота, диарея; головной мозг — боли, тошнота, нервные расстройства.
К основной симптоматике трофобластической болезни относится быстрая утомляемость, нарушение сна, снижение аппетита, потеря веса. Трофобластическая болезнь негативно сказывается на эмоциональном состоянии женщины, так как непосредственно связана с возможной или уже наступившей беременностью.
Диагностика трофобластической болезни
Трофобластическая болезнь устанавливается на клинических признаках. Выраженная симптоматика заболевания позволяет выявить болезнь, но уже на поздних этапах развития опухоли, что повышает риск метастазирования и неэффективности лечения.
Установить диагноз «трофобластическая болезнь» возможно из нескольких заключений, основанных на физикальном обследовании, анализе крови и мочи, гистологии тканей матки, рентгенологическом исследовании и результата показателей уровня ХГЧ.
При первичном обследовании у врача акушера-гинеколога собирается общий и семейный анамнез. Беседа позволяет вычислить похожие симптомы и определить риск возникновения трофобластической болезни. После проведения физикального обследования можно выяснить картину недуга и назначить необходимые исследования. Также во время осмотра берется соскоб со стенок матки для гистологии и постановки точного диагноза.
Гистология не всегда может выявить заболевание, поэтому для определения трофобластической болезни назначается анализ для выявления уровня хорионического гонадотропина человека.
Рентгенография и компьютерная диагностика позволяет определить наличие метастазов трофобластической болезни в другие органы.
Гестационная трофобластическая болезнь
Гестационная трофобластическая болезнь — это совокупность патологический проявлений опухолевого процесса в трофобласте. Гестационная трофобластическая болезнь возникает из оплодотворения яйцеклетки аномальными сперматозойдами. Она включает в себя: инвазивный пузырный занос, хориокарцинома и трофобластическую болезнь эпителия и плацентарного ложе.
Развитие опухолевого процесса разделяется на четыре этапа:
Лечение гестационного проявления трофобластической опухоли назначается в виде химиотерапии. Гестационная трофобластическая болезнь крайне чувствительна к лекарственному лечению. В основном применяется только один терапевтический препарат, но при запущенности заболевания до 4 стадии возможно применение комбинаций.
Лечение трофобластической болезни
Лечение назначается в комбинации из химиотерапии, лучевой терапии и оперативного вмешательства.
Противоопухолевая терапия включает прием и вливания лекарственных препаратов. Лечение гестационного типа заболевания происходит несколькими курсами с прерываниями на несколько недель. После снятия клинических проявлений назначается два профилактических курса, а после лечения рекомендуется наблюдение у врача гинеколога-акушера в течении двух лет.
Оперативное вмешательство назначается при больших размерах опухоли и сильной симптоматике. Неэффективность химиотерапевтического лечения, обильные кровотечения и высокий болевой синдром является показанием к удалению опухоли вместе с маткой или частично с пораженными участками.
Лучевая терапия применяется для снятия признаков заболевания и снижению рисков метастазирования в другие органы. Прием лучевых доз назначается дистанционно или внутриполостным способ через влагалище. Лечение происходит дозированно в несколько курсов.
Филиалы и отделения, в которых лечат трофобластическую болезнь
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Гинекологическое отделение
Заведующая – д.м.н, МУХТАРУЛИНА Светлана Валерьевна
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Ворсины хориона с отеком стромы что это
Плацентарная недостаточность (ПН) представляет собой одну из основных проблем акушерства и неонатологии, поскольку структурная и функциональная несостоятельность последа лежит в основе невынашивания беременности, преэклампсии, перинатальной патологии и смертности [1]. К синонимам ПН относят часто употребляемый термин «фетоплацентарная недостаточность», который нельзя признать удачным, поскольку он некорректен по форме и сути [1]. С морфологических позиций термин «первичная плацентарная недостаточность», широко используемый в акушерской практике, согласно классификации М.В. Федоровой и Е.П. Калашниковой [2] представляется неточным, поскольку подразумевает события ранних сроков беременности (до 16 нед), когда плацента как орган не сформирована. А.П. Милованов [3] в классификации плацентарной недостаточности использует вместо термина «первичная» определение «ранняя эмбриоплацентарная недостаточность», отражающее роль гамето- и бластопатий, патологии имплантации и эмбриона, реализующихся в I триместре в виде самопроизвольных выкидышей. При формировании плаценты в ранние сроки беременности необходимо учитывать морфологические и функциональные особенности ворсинчатого трофобласта, компактного слоя гравидарного эндометрия и спиральных артерий, поскольку значение нарушений каждого из перечисленных формирующихся компонентов в патогенезе невынашивания, перинатальной патологии и мертворождения существенно [4—6]. В связи со значимостью проблемы ПН представляется целесообразным в ранние сроки беременности (5—12 нед) на основании изучения структурных компонентов развивающейся плаценты обосновать формы ее недостаточности при самопроизвольном прерывании беременности в I триместре.
Цель настоящего исследования — определение форм морфофункциональной недостаточности в развивающихся компонентах плаценты в ранние сроки беременности при самопроизвольных абортах и предложение их новой классификации.
Материал и методы
Проведены гистологическое исследование соскобов из полости матки, иммуногистохимический анализ сосудисто-эндотелиального (VEGF-A) и трансформирующего (TGF-β2) факторов роста в ворсинчатом хорионе и дифференцировки фибробластоподобных клеток стромы, а также иммунодиффузионный анализ содержания гликоделина в крови из полости матки в день ее опорожнения у 30 пациенток с самопроизвольным абортом (СА) в сроки беременности 5—12 нед (основная группа) и у 30 женщин при физиологически протекающей беременности, прерванной путем медицинского хирургического аборта (группа сравнения).
Комплексное морфологическое исследование материала осуществляли на различных уровнях структурной организации — органном, тканевом, клеточном и функциональном. Материал для гистологического исследования фиксировали в 10% растворе формалина, для иммуногистохимического — в забуференном формалине, для электронной микроскопии — в фиксаторе Караганова. Рассчитывали индекс васкуляризации ворсин (ИВ) согласно формуле: ИВ = ΣSсос./Sстр., где ИВ — индекс васкуляризации; ΣScос. — суммарная площадь сосудов в одной ворсине; Sстр. — площадь стромы одной ворсины. Используя базовую методику Г.Г. Автандилова [7] и автоматизированную программу ВидеоТест-Мастер Морфология 4.0, рассчитывали количество и площади плодовых капилляров, спиральных артерий, ворсин, сосудистого и интерстициального цитотрофобласта, толщину эпителиального покрова, количество клеток Кащенко—Гофбауэра (синцитиальных макрофагов ворсинчатого хориона), соотношение ворсин. Экспрессию факторов роста в срезах оценивали полуколичественным способом в 100 клетках в 10 полях зрения при увеличении ×400. Индекс экспрессии факторов рассчитывали по формуле: ИЭ = ΣР (i) · i / 100, где ИЭ — индекс экспрессии; i — интенсивность окрашивания в баллах от 0 до 3; Р (i) — процент структур, окрашенных с разной интенсивностью. При определении гликоделина использовали метод двойной иммунодиффузии в агаре по Оухтерлони в модификации Н.И. Храмковой и Г.И. Абелева с тест-системой к данному белку. Чувствительность тест-системы составила 2 мкг/мл. Тест-системы были изготовлены сотрудниками кафедры биохимии Российского национального медицинского университета им. Н.И. Пирогова М.З. Р.Ф. Полученный цифровой материал обработан стандартными статистическими методами с помощью программного обеспечения MS Office Excel и Statistica 10.0, с определением непараметрического U-критерия Манна—Уитни, с использованием метода Фишера. Для всех критериев величину достоверного уровня значимости принимали равной р 2 в 11—12 нед (р 2 в группе сравнения. В строме эндометрия, образующего базальную пластинку, в основной группе не обнаружена конечная форма дифференцировки инвазивного трофобласта в многоядерные клетки, являющиеся одним из структурных критериев завершения первой волны инвазии трофобласта [8]. Средняя площадь клеток интерстициального цитотрофобласта колебалась от 94,9±1,6 до 104,3±2,1 мкм 2 (р
Ворсины хориона с отеком стромы что это
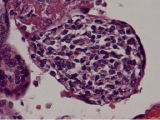
Хронический виллит (ВХ) диагностируется по наличию смешанной лимфоидной инфильтрации стромы промежуточных и терминальных ворсин (могут присутствовать гистиоциты, плазмоциты), а также иногда вовлекаются стволовые ворсины и хориальная пластинка, в то время как при острых виллитах присутствует преимущественно инфильтрация полиморфноядерными лейкоцитами (ПЯЛ). ВХ диагностируются от 5 до 10 % от общего числа плацент [1, 2]. Хотя среди хронических виллитов в США и странах Западной Европы инфекционная природа выявлена приблизительно в 1–4/1000 случаев [3], но только в небольшом проценте наблюдений удаётся выявить инфекционный агент. В большинстве наблюдений возбудитель не обнаруживается, и для обозначения указанного состояния применяется термин «идиопатический хронический виллит» или «виллит неизвестной этиологии» (ВХНЭ) (англ. villitis of unknown etiology – VUE), который включает все случаи хронического виллита с неидентифицированной флорой (согласно Амстердамской классификации, 2104 (the Amsterdam Placenta Working Group) [1]. ВХ может быть как инфекционной, так и неинфекционной этиологии, и связан с аутоиммунными заболеваниями, проявляющейся инфильтрацией лимфоцитов матери стромы ворсин [4–6]. Морфологическая картина этих состояний во многом сходна, и вызывает затруднения при диагностике из-за недостатка выявления микроорганизмов в плаценте, при отсутствии признаков инфекции у матери и плода.
Считается, что ВХ, вызванный инфекционным фактором, отличается от неинфекционного по ряду признаков:
1) более часто встречается при недоношенных сроках гестации;
2) более выраженные и обширные поражения ворсинчатого дерева, хориоамниона, пуповины, а также базальной и децидуальной пластинок;
3) при гистологическом исследовании присутствие фиброза ворсин стромы и микрокальцинатов;
4) в дифференциальной диагностике следует учитывать наличие инфекции матери или инфекции плода.
Возбудителями ВХ часто являются вирусы Сytomegalovirus, Herpes simplex virus, Varicella-zoster virus, Rubella virus, Poxviruses (вирусы краснухи и оспы, в том числе связанные с вакцинацией), а также простейшие Toxoplasma gondi, Trypanosoma cruzi (Болезнь Шагаси), спирохеты Treponema pallidum (сифилис), Borrelia burgdorferi (Болезнь Лайма).
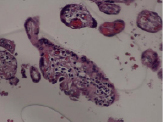
Хронический интервиллузит (интервиллит) (очаговое поражение части ворсин с наличием клеток воспалительного ряда в межворсинчатом пространстве), ассоциировано с вирусом кори, простейшими малярийным плазмодиумом, Plasmodium spp. (malaria), Schistosoma mansoni (шистосоматоз), грибами рода Coccidiodes immitis, Cryptococcus neoformans, хламидиозом Chlamydia psittaci (пситаккоз), риккетсиями Coxiella brunetti (Ку-лихорадка), бактериями Campylobacter fetus, риккетсиями – Francisella tularensis (тулерямия), Brucella abortus (бруцеллез), вирусом Эпштейна – Барр. К врожденным инфекциям, вызывающих ВХ, ограниченные синцитиотрофобластом и межворсинчатым пространством без признаков виллита, относятся микозы (кокцидиоидомикоз, криптококкоз), вирусами (корь), простейшими (малярия, шистосоматоз), риккетсиозами (Q-лихорадка), хламидиозами (пситтакоз) и (Francisella tularensis, Brucella abortus, Campylobacter fetus). Все эти инфекции, как полагают, распространяются на плаценту гематогенным путём. Наиболее часто встречаются на ранних сроках беременности в отсутствии защитных антител [6, 7].
Хронический воспалительный клеточный ответ, обусловленный вирусами и простейшими, обычно выявляется как в строме ворсин, так и в межворсинчатом пространстве [3]. Наиболее распространённые инфекции TORCH (токсоплазмоз, гепатит В, вирус краснухи, цитомегаловирус и вирус простого герпеса), эти микроорганизмы, как и цитомегаловирус, могут вызывать диффузный виллит, с отёком, фиброзом и выраженной инфильтрацией плазмоцитами. Наименее распространенное поражение малярией связана с выраженным интервиллузитом, но строма ворсин плаценты при этом не вовлечена [1, 8, 9]. При некоторых инфекциях, таких как листериоз, в одной плаценте может быть сочетание гистологических признаков хориоамнионита, виллита, интервиллузита [10].
Патологические данные, которые позволяют патоморфологам заподозрить ВХ инфекционной этиологии, следующие: инфекция, обусловленная цитомегаловирусом, обычно сопровождается небольшим фиброзированием ворсин плаценты с отложением микрокальцинатов [11]. В противовес этому, при инфицировании вирусом Zika (передающегося различными путями: гематогенным, половым, а также трансплацентарно, являющейся причиной врожденных пороков развития центральной нервной системы, прежде всего микроцефалии у плода, и имеющего нередко стертую клиническую картину [12], ворсины плаценты крупные с гиперклеточной стромой, повышенным количеством клеток Гофбауэра, однако некрозы и дистрофические нарушения в ворсинчатом дереве отсутствуют [12]. Наряду с этим для вируса Zika на поздних сроках гестации характерны хориоамниониты, фунизиты с вовлечением пупочных сосудов, децидуиты (воспаление децидуальной оболочки) [12]. При инфицировании вирусом Zika хориоамниониты могут быть связаны также и с коинфекцией, включающей стрептококки группы B, E. coli, Ureaplasma, Chlamydia, Mycoplasma, и другую вагинальную флору, попадающей в плодные оболочки гематогенным путём [12].
Гистологические изменения в виде ВХ также характерны для вируса гриппа, в том числе высокопатогенного штамма гриппа A/H1N1 [13]. В случаях, осложненных врожденным гепатитом, гипопротеинемия нередко может приводить к развитию выраженного отёка ворсин, за счёт чего плацента будет увеличена.
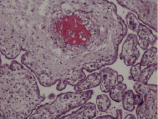
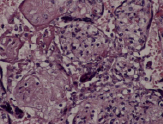
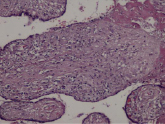
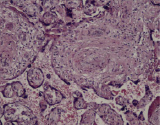
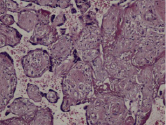
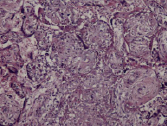
Воспалительные изменения ворсинчатого дерева плаценты (окраска гем-эозин) A–Г – Хронический виллит неустановленной этиологии (инфильтрация стромы лимфоцитами, макрофагами, единичными плазмоцитами с примесью ПЯЛ), А – х200, Б – х400, В – х200, Г – х200. Д–З – Обструктивная фетальная васкулопатия (облитерация просвета сосудов, присутствие бессосудистых ворсин; отмечается также периворсинчатое отложение фибриноида, склеивание ворсин, формирование афункциональных зон), Д–З – х200
Обнаружение в строме ворсин плазмоцитов часто свидетельствует о цитомегаловирусной инфекции. Важными гистологическими данными при цитомегаловирусной инфекции являются обнаружение в строме ворсин плазмоцитов, а также нарушение васкуляризации ворсин, появление бессосудистых ворсин, окклюзия просвета сосудов ворсин, отложение в строме ворсин гемосидерина. При сифилисе имеет место умеренно выраженная лимфоидная инфильтрация в сочетании с фиброзом стромы ворсин плаценты. Врожденный сифилис также нередко ассоциируется с патологической незрелостью плаценты, значительным отставанием её от сроков гестации, но отёчные ворсины единичны, преобладает выраженная диффузная гистиоцитарная инфильтрация с примесью лимфоцитов [1, 11], фиброз стромы ворсин и очаги периваскулитов стволовых ворсин могут помочь в диагнозе. Почти всегда патогномонично присутствие в пуповине вытянутых полос, обусловленных некрозом и воспалением, особенно при вовлечении стенки пупочной вены и с распространением на вартонов студень (некротический перифлебит). Как правило, только в этом месте, спирохеты могут быть выявлены посредством специальной окраски.
При врожденном токсоплазмозе (Toxoplasma gondii) плацента увеличена в размере, ворсины незрелые, но не отёчные [1], инфильтрация ворсинчатого дерева плаценты имеет тенденцию к очаговой локализации и часто ассоциируется с некротическими изменениями ворсин или инфильтрацией многоядерными гигантскими клетками гистиоцитарного происхождения, нередко выявляется диффузный хронический децидуит. Определяющим в диагностике плацентарного токсоплазмоза является обнаружение инкапсулированных псевдокист в вартоновом студне, псевдокисты визуализируются при рутинном окрашивании гематоксилином и эозином. Неблагоприятные исходы, такие как привычное невынашивание беременности, антенатальная гибель плода, водянка плода, преждевременные роды, внутриутробная задержка развития плода, нарушение формирования внутренних органов, особенно центральной нервной системы, обычно наблюдаются при виллитах, обусловленных инфекционным агентом.
ВХНЭ не имеет характерной клинической картины и не ассоциирован с какими-то конкретными заболеваниями, однако пациентки с наличием аутоиммунных заболеваний, повышенной массой тела, при использовании донорской яйцеклетки, привычным выкидышем, а также внутриутробной задержкой развития плода, ВХНЭ выявляется достоверно чаще [14]. ВХНЭ может быть ассоциирован с хроническим децидуитом, лимфоплазмоцитоидным децидуитом и эозинофильным Т-клеточным фетальным васкулитом, однако каждое из них может быть независимым [3].
Хронический гистиоцитарный интервиллит (массивный хронический интервиллит) – редкое воспалительное идиопатическое заболевание, характеризующееся мономорфными материнским гистиоцитарными инфильтратами в межворсинчатом пространстве с наличием CD68+ макрофагов, часто в сочетании с межворсинчатым отложением плодного фибриноида, кроме того, нередко имеют место инфаркты материнской части плаценты. Поражение стромы ворсинчатого дерева нередко отсутствует [14–18]. Хронический гистиоцитарный интервиллит может быть причиной потери беременности, преждевременных родов, внутриутробной задержки развития и антенатальной гибели плода [16–18]. Это состояние имеет самый высокий риск повторных осложнений, что удается проследить в анамнезе на протяжении 10 беременностей и более. Некоторые авторы считают, что данная категория пациентов отвечает на аспирин, гепарин и иммуносупрессивную терапию [16–18].
Несмотря на это, патогенез ВХНЭ остаётся неясным. Существуют две теории ВХНЭ. Одна из предложенных гипотез связывает ВХНЭ с нераспознанным инфекционным агентом, в ткани плаценты без проникновения в кровь плода Подтверждением этого явилось обнаружение вирусоподобных частиц, выявляемых посредством электронной микроскопии [16–18]. Согласно другой теории ВХНЭ является результатом проникновения материнских лимфоцитов через гемо-плацентарный барьер: лимфоциты, проникая через барьер синцитиотрофобласта, инфильтрируют строму ворсин. Однако данные изменения отмечены и в ворсинах плаценты при врожденных пороках развития плода [19, 20]. ВХ в данном случае является дискуссионным вопросом, что в ряде наблюдений можно объяснить тератогенным действием вирусов на плод, и формирование порока за счёт влияния вируса, с другой стороны, реакцией организма матери на плод с пороком развития и с генетическими нарушениями. Реакции материнского организма по типу отторжения трансплантата при акушерской патологии, была подтверждена обнаружением CD8+ Т-лимфоцитов матери [4, 5, 16] в строме ворсин плаценты [17]. Известно, что материнские Т-лимфоциты могут напрямую контактировать с фетальными антиген-презентирующими клетками, несущими антигены гистосовместимости II класса отцовского происхождения. Результатом этого процесса является иммунный ответ по типу реакции отторжения трансплантата, что приводит к увеличению активации антиген-специфических Т-лимфоцитов как фетальных, так и антиген-специфических CD8+ позитивных клеток у матери [16, 21], активации антиген-специфического ответа. Этот процесс также может усиливать инфекция урогенитального тракта, увеличение концентрации цитокинов, локальное воспаление. Механизм нарушения иммунологической толерантности описан также при увеличении провоспалительных хемокинов CXCL и их рецепторов CXCR, связанных с системным материнским воспалительным ответом [4, 5]. Важным патогенетическим звеном является вероятность цитокинового повреждения синцитиотрофобласта, что может благоприятствовать дополнительному проникновению инфекции [22]. Вероятно, этому также могут способствовать десиалирование синцитиотрофобласта [2, 21, 22], в том числе нельзя исключить воздействие сиалидаз микроорганизмов.
Антенатальные сопоставления с ВХНЭ включают повышенный уровень уровня α-фетопротеина в сыворотке материнской крови, отягощенный акушерский анамнез по предыдущим беременностям, включая случаи невынашивания беременности, внутриутробную задержку развития плода, а также внутриутробную гибель плода [16].
Гистологические критерии хронических виллитов основываются на наличии воспалительной инфильтрации в различных структурах плаценты [3].
Патологические изменения плаценты, ассоциированные с повышенным риском при последующих беременностях [3]