ворсины хориона с интерстициальным отеком что это
Клетки инвазивного цитотрофобласта в гистологии после замершей беременности.
Добрый вечер!
Мне 30 лет, первая беременность. На 11 неделе начались кровянистые выделения и боли в животе, в приемном отделении больницы диагностировали замершую беременность на сроке 8-9 недель. Сделали ваккумную аспирацию. Сегодня сходила за результатами гистологии:
Фрагменты гравидарного эндометрия и децидуальной ткани. Ворсины хориона с отеком стомы. Клетки инвазивного цитрофобласта. Участки фибриноидного некроза. Фрагменты плодных оболочек.
Заключение: маточная беременность.
Стала искать информацию о результатах и «клетки инвазивного цитрофобласта» гуглятся как трофобластическая болезнь, а она как онкология. Стало очень страшно. Помогите мне, пожалуйста, расшифровать результаты гистологии. Что дальше делать?
На сервисе СпросиВрача доступна консультация гинеколога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Здравствуйте. Это означает всего лишь, что плодное яйцо было хорошо прикреплено к стенке матки
Постарайтесь не расстраиваться. Сейчас необходимо исключить возможные причины:
1. Генетические аномалии. Предсказать к сожалению, довольно сложно. Вопрос к качеству спермы папы и качеству яйцеклеток мамы. Рекомендации в этом случае общие: правильное питание, здоровый образ жизни и так в духе дурной бесконечности.
4. Различные гематологические нарушения. Механизм развития ЗБ будет схож с ситуацией уреаплазмы. Питание не будет поступать к дитёнку, так как «трубы» забьет густая кровь, которая не сможет протолкнуться и устроит «засор». Так что в этом случае летим к гематологу, слушаем рекомендации.
6. Вирусные инфекции: краснуха, ветрянка, токсоплазма. Они вызывают мутации. Плод нежизнеспособен.
Гистологические исследование выкидыша
Во время беременности огромную роль играют ворсины хориона. Гистология показана не всем, но иногда не обойтись без нее. И не только после самопроизвольного аборта исследуют ткани, а и еще иногда во время беременности нужно получить информацию о ребенке. Обо всем об этом, мы расскажем в данном материале.
Ворсины хориона
Давайте разберемся для начала вот в каком вопросе: ворсины хориона — что это?
Выпячивания плаценты пальцеобразной формы — это и есть те самые ворсины. Эти образования содержат тот же набор хромосом, что и эмбрион. Исследуя их, можно делать выводы о наборе хромосом будущего ребенка. Данный способ удобен тем, что плод никак не пострадает.
Аспирация ворсин хориона означает, что врач возьмет для анализа плацентарную ткань. Многие привыкли к термину биопсия, но смысл процедуры при этом не меняется.
Для чего нужна биопсия
Данный пренатальный тест позволяет выявить аномалии развития плода во время беременности. Сюда относят синдром Дауна, гемофилию, амавротическую идиотию.
Не все патологии можно выявить с помощью этой процедуры.
Для подтверждения диагноза могут понадобиться дополнительные анализы крови.
Спинно-мозговую грыжу врожденного характера определить с помощью биопсии нельзя. В этом случае, сдается анализ крови на альфа-фетопротеин с 16 по 18 неделю беременности. Благодаря ему пациентка сможет решить, что делать дальше.
На сегодня известно, что спонтанно закончившаяся или замершая беременность, является причиной хромосомных аномалий, как и нарушения развития плода. Около 70% случаев внезапно прерванных беременностей в первом триместре, вызвано нарушением хромосомного баланса у плода. Это может быть либо лишние хромосомы, либо нехватка.
Тактика проведения
Только в первом триместре исследуют ворсинки хориона. Что это? Мы говорили выше.
Обычно исследование назначают с 10 по 12 неделю. Обычно на втором и третьем триместре хорион трансформируется в плаценту. При серьезном отклонении беременность рекомендуют прервать.
Если никаких аномалий не обнаружено, тогда можно спокойно вынашивать ребенка. К сожалению, в медицине бывают самые разные случаи. Нельзя рассчитывать на стопроцентную гарантию.
Если вам нужно исследовать ворсинчатый хорион, то следует знать, что тест таит в себе опасность. После процедуры может случится выкидыш. Так что для биопсии нужны веские основания.
Замерзшая беременность
При прерванной беременности, как в случае самопроизвольного аборта, так и по показаниям, всегда отправляют кусочек ткани на гистологию. Благодаря этому исследованию можно определить, почему плод не удержался в матке или же почему возникла ситуация, которая заставила врача сделать аборт.
Не последнюю роль играет и антифосфолипидный синдром, из-за которого появляются тромбы в мелких сосудах. С помощью последних происходит обмен веществ и кислорода между тканями и кровью. Диагноз некроз ворсин хориона как раз и является следствием микротромбов. В результате патологии, кровоток нарушен и эмбрион погибает.
Способ проведения
Для того чтобы определить, почему у женщины беременность замерла на ранних сроках, собранные фрагменты ткани отправляют на цитогенетическое исследование ворсин хориона.
Данный метод позволяет оценить набор хромосом с помощью G-окраски. Изменяют те хромосомы, которые максимально конденсированы во время деления клеток в период метафазы. Структуры хромосом анализируют под микроскопом. Занимается этим цитогенетик.
У данного метода есть свои преимущества. С его помощью можно выявить хромосомные перестройки сбалансированного характера. Обнаружат также мозаицизм и полиплоидии.
Оценивают обычно 11 метафазных пластин. Но не всегда в материале оказывается нужное количество пластин. И тогда исследуются те, которые имеются. Если невозможно определить полный кариотип эмбриона, тогда проводят анализ следующих хромосом: Х, Y, 21, 13, 18.
Результаты
Для начала следует разобраться, как формируется хорион.
Выросты трофобласта — это первичные ворсины. Именно они взаимодействуют с эпителием матки. Примерно через 9-10 дней после зачатия внезародышевая мезенхима врастет в эти первичные ворсины. И появятся вторичные — тот самый хорион. Именно это образование и продуцирует ХГЧ.
Мезенхимальные ворсины хориона говорят о том, что уже прошло две недели эмбриогенеза. В такой период появляются первые кровяные клетки в мезенхиме желточного мешка. Ангиогенез происходит на третьей неделе. Формирующиеся полости окружены эндотелиальными клетками, в которые были превращены мезенхимальные ворсины. Тем самым, образуются сосуды. Они растут вдоль хорион. В результате, во вторичных ворсинах появятся сосуды, образуя третичные ворсины.
Ниже мы рассмотрим, что показывают результаты исследования, в случае остановки развития плода. Всегда после выкидыша фрагмент ткани отправляют на гистологию.
Врач смотрит заключение и предлагает женщине варианты, как можно в будущем сохранить беременность, если это возможно.
Отметим, что при плотном прикреплении плаценты ворсины хориона, изгнание мертвого плода происходит не сразу. Почему так происходит, сейчас рассмотрим.
Пролонгация замершей беременности
Некробиоз ворсин хориона наступает после нарушение кровообращения. И плод погибает. Так может произойти на любом этапе раннего срока гестации. Но узнать о случившемся женщина может не сразу.
На то есть причины:
Из вышеизложенного материала должно быть понятно, что такое ворсины хориона в гистологии. По их состоянию специалист может определить одну из вероятных причин гибели плода.
Оценивая их структуру, можно увидеть различные нарушения.
Как мы рассказывали выше, иногда исследуют хорион во время беременности. Ворсины хориона с дистрофическими изменениями — это всегда патология. При таких обстоятельствах плод не может нормально питаться. К сожалению, чаще всего определить это может лишь гистология уже после выскабливания.
Если же в заключении будет указано, что хорион имеет фрагменты децидуальной ткани и эндометрия гравидарного, то это говорит о норме при беременности. Тогда нужно искать другие причины прерывания беременности.
Когда в заключении пишут: нарушенная маточная беременность с обнаружением ворсин хориона, то это означает констатацию факта наличия плода. Патологических изменений, связанных с плацентой, нет. Если бы речь шла о воспалении, тогда можно было бы предположить инфекционный процесс. Значит, дело не в нем.
Бессосудистые ворсины хориона
Давайте разберемся в следующем: бессосудистые ворсины хориона — что это?
Такой вопрос возникает у многих женщин, получивших результаты гистологии. Если хорион не имеет сосудов, значит:
Отечные ворсины хориона
После выскабливания для выяснения причин всегда показана гистология. Ворсины хориона отечные — один из ее результатов. В таком случае говорят о неживых тканях, как и при некрозах. И специалист должен искать, почему возникли такие изменения в плаценте и плод погиб следствие отмирания ворсин хориона.
Аваскуляризированные ворсины хориона
Сейчас мы расскажем, что такое аваскуляризированные ворсины хориона.
Когда возникает выкидыш, то гистология обнаруживает бессосудистые ворсины, имеющие однослойный трофобластический покров. В зонах деструкции клеток будет обнаружены фибриноиды и некротические участки эпителия.
Заключение
Подведем итоги. Женщина, потерявшая ребенка, всегда хочет знать, почему так вышло. Получая на руки гистологию, она не понимает ни слова. Зачастую, в результатах лишь описывают тот материал, который был отправлен на исследование. Нельзя только по нему искать причины выкидыша. Обязательно следует провести полное обследование и подготовиться к новой беременности основательно.
Как вы могли понять, ворсины хориона — это важное образование, от которого зависит дальнейшая судьба плода. Нарушение их развития нередко возникает в случае инфекции или заболеваний, которые есть у женщины даже в скрытой форме. Все предусмотреть невозможно, но попытаться нужно обязательно. И только со специалистом.
ЭПИДЕМИОЛОГИЯ НЕРАЗВИВАЮЩЕЙСЯ БЕРЕМЕННОСТИ
УДК 618.1/3.:616-02
Ахметова Э.А.
Больница скорой неотложной помощи г. Алматы
Управление охраны здоровья матери и ребенка Министерства здравоохранения РК
Отмечается высокая частота неразвивающейся беременности среди первобеременных и чаще в сроке беременности до 10 недель.
Ключевые слова: Неразвивающаяся беременность, частота, предгравидарная подготовка
Неразвивающаяся беременность одна из главных проблем невынашивания беременности. Частота данной патологии не имеет тенденцию к снижению, она становится одной из причин повышения риска материнской смертности за счет развития маточного кровотечения, а также порой инвалидизация женщины за счет потери репродуктивного органа. Проведенные раннее исследования этиологических факторов неразвивающейся беременности доказывали, что основной причиной является хронический эндометрит с бактериально-вирусной инфекцией. Современные методы исследования позволили доказать роль АФС в формировании неразвивающейся беременности, когда образуются тромбы в мелких сосудах-капиллярах, на уровне которых осуществляется обмен кислородом и питательными веществами между кровью и тканями. Образованные микротромбы приводят к некрозу ворсин хориона с развитием нарушения кровотока с последующей гибелью плода.
Цель исследования: определение удельного веса, факторов риска и причины неразвивающейся беременности
Методы исследования и материалы: проведен ретроспективный анализ и оценка 399 историй болезни с неразвивающейся беременностью за 2012 год по данным гинекологического отделения БСНП г.Алматы.
Результаты исследования. По данным гинекологического отделения БСНП за 2012 год в структуре гинекологических заболеваний наблюдается рост неразвивающейся беременности до 20-21 недель.
Возраст пациенток колебался от 18 лет до 44 лет и в среднем составил 25 лет. Наиболее чаще наблюдались в возрасте от 20 до 30 лет – 78%. При этом необходимо отметить, что данный возрастной диапозон приходится на группу женщин, которая ведет активную сексуальную жизнь. Отмечается высокая частота данной патологии у первобеременных, чем у повторнобеременных. Среди повторнобеременных выросла частота пациенток не рожавших.
Чаще неразвивающаяся беременность имело место у женщин коренной национальности, чем у пациенток другой национальности.
У большинства женщин брак регистрированный. Социальное состояние пациенток характеризуется тем, что большинство пациенток не работали.
Анализ менструальной функции показал, что начало менархе приходится в среднем на 12,5 лет. Нарушений менструальной функции чаще наблюдались в виде дисменореи, по поводу которых не получала лечение. Среди гинекологических заболеваний на первом месте эрозия шейки матки, которые в большинстве случаев диагностированы при поступлении.
Из 399 случаев самый высокий процент экстрагенитальной патологии приходится на анемию — 68%, затем на частые острые вирусные инфекции, которые наблюдались как вне, так и вовремя данной беременности.
По срокам беременности 78% случаев приходится на сроки гестации до 10 недель.
Во всех случаях диагноз неразвивающейся беременности ставился на основании УЗИ, когда пациенты проходили данное исследование для подтверждения срока беременности, но чаще всего при появлении кровянистых выделений на фоне задержки месячных.
Необходимо обратить внимание на то, что почти 90% беременных не состояли на учете в женской консультации и, тем самым не было проведено им соответствующие профилактические мероприятия в снижении данной патологии.
Удаление плодного яйца до 12 недель производилось одномоментным инструментальным опорожнением полости матки в 97% случаев, а после 13-14 недель применялись простагландины как мифепристон и мизепростол по схеме.
Морфологическое исследование тканей, полученных вследствие выскабливания в 62,5% случаев выявило гнойное воспаление хориона, а в других случаях отек ворсин хориона, гиалиноз ворсин хориона, некроз ворсин хориона.
Таким образом, все пациентки с неразвивающейся беременностью составляют группу по невынашиванию. Данный контингент должен находиться на особом учете в женских консультациях в плане охраны репродуктивного здоровья. В программу обследования обязательно должны входить мероприятия, направленные на выявление в первую очередь, инфекции передающиеся половым путем, обследование на гормональные нарушения и на АФС синдром. Конечно, необходима консультация генетика.
Результат морфологического исследования позволил на первое место среди этиологических факторов развития неразвивающейся беременности выдвинуть гнойное воспаление хориона, что диктует проведение рациональной подготовки, а планирование беременности только после скрининга.
В заключении хочется обратить внимание на тот факт, что почти 90% беременных не состояли на учете в женской консультации. Возможно, существуют объективные причины, которые не зависят от беременных, а именно отказ на местах взять на учет при обращений, что требует провести социальный опрос путем доступного информационного сайта
Именно, первое посещение до 12 недель беременности согласно протоколам наблюдения позволяет выявить перенесенные инфекционные заболевания, а осмотр в зеркалах – оценить состояние шейки матки.
1 Э.К. Айламазян «Акушерство». – СПб.: 2003. – C. 244-250
2 Э.К. Айламазян «Акушерство национальное руководство». – М.:- 2009. – C. 242-250
3 «Актуальные аспекты акушерства, гинекологии и перинаталогии». — Алматы: 2008. – 32 c.
Э.А. Ахметова
ДАМЫМАҒАН ЖҮКТІЛІКТІҢ ЭПИДИМИОЛОГИЯСЫ
Түйін: казіргі кезде дамымаған жүктілік алғаш босанушы әйелдерде және жүктіліктің 10 аптасына дейін кездесуі жиіленіп барады.
Түйінді сөздер: дамымаған жүктілік, кездесу жиілігі
E.A. Ahmetova
EPIDEMIOLOGY OF NON-DEVELOPING PREGNANCY
Resume: Today we have a high incidence of non-developing pregnancy among first pregnancy and often in the pregnancy up to 10 weeks.
Keywords: non- developing prenansy
Ворсины хориона с интерстициальным отеком что это
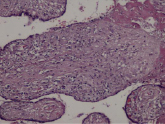
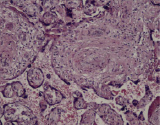
Хронический виллит (ВХ) диагностируется по наличию смешанной лимфоидной инфильтрации стромы промежуточных и терминальных ворсин (могут присутствовать гистиоциты, плазмоциты), а также иногда вовлекаются стволовые ворсины и хориальная пластинка, в то время как при острых виллитах присутствует преимущественно инфильтрация полиморфноядерными лейкоцитами (ПЯЛ). ВХ диагностируются от 5 до 10 % от общего числа плацент [1, 2]. Хотя среди хронических виллитов в США и странах Западной Европы инфекционная природа выявлена приблизительно в 1–4/1000 случаев [3], но только в небольшом проценте наблюдений удаётся выявить инфекционный агент. В большинстве наблюдений возбудитель не обнаруживается, и для обозначения указанного состояния применяется термин «идиопатический хронический виллит» или «виллит неизвестной этиологии» (ВХНЭ) (англ. villitis of unknown etiology – VUE), который включает все случаи хронического виллита с неидентифицированной флорой (согласно Амстердамской классификации, 2104 (the Amsterdam Placenta Working Group) [1]. ВХ может быть как инфекционной, так и неинфекционной этиологии, и связан с аутоиммунными заболеваниями, проявляющейся инфильтрацией лимфоцитов матери стромы ворсин [4–6]. Морфологическая картина этих состояний во многом сходна, и вызывает затруднения при диагностике из-за недостатка выявления микроорганизмов в плаценте, при отсутствии признаков инфекции у матери и плода.
Считается, что ВХ, вызванный инфекционным фактором, отличается от неинфекционного по ряду признаков:
1) более часто встречается при недоношенных сроках гестации;
2) более выраженные и обширные поражения ворсинчатого дерева, хориоамниона, пуповины, а также базальной и децидуальной пластинок;
3) при гистологическом исследовании присутствие фиброза ворсин стромы и микрокальцинатов;
4) в дифференциальной диагностике следует учитывать наличие инфекции матери или инфекции плода.
Возбудителями ВХ часто являются вирусы Сytomegalovirus, Herpes simplex virus, Varicella-zoster virus, Rubella virus, Poxviruses (вирусы краснухи и оспы, в том числе связанные с вакцинацией), а также простейшие Toxoplasma gondi, Trypanosoma cruzi (Болезнь Шагаси), спирохеты Treponema pallidum (сифилис), Borrelia burgdorferi (Болезнь Лайма).
Хронический интервиллузит (интервиллит) (очаговое поражение части ворсин с наличием клеток воспалительного ряда в межворсинчатом пространстве), ассоциировано с вирусом кори, простейшими малярийным плазмодиумом, Plasmodium spp. (malaria), Schistosoma mansoni (шистосоматоз), грибами рода Coccidiodes immitis, Cryptococcus neoformans, хламидиозом Chlamydia psittaci (пситаккоз), риккетсиями Coxiella brunetti (Ку-лихорадка), бактериями Campylobacter fetus, риккетсиями – Francisella tularensis (тулерямия), Brucella abortus (бруцеллез), вирусом Эпштейна – Барр. К врожденным инфекциям, вызывающих ВХ, ограниченные синцитиотрофобластом и межворсинчатым пространством без признаков виллита, относятся микозы (кокцидиоидомикоз, криптококкоз), вирусами (корь), простейшими (малярия, шистосоматоз), риккетсиозами (Q-лихорадка), хламидиозами (пситтакоз) и (Francisella tularensis, Brucella abortus, Campylobacter fetus). Все эти инфекции, как полагают, распространяются на плаценту гематогенным путём. Наиболее часто встречаются на ранних сроках беременности в отсутствии защитных антител [6, 7].
Хронический воспалительный клеточный ответ, обусловленный вирусами и простейшими, обычно выявляется как в строме ворсин, так и в межворсинчатом пространстве [3]. Наиболее распространённые инфекции TORCH (токсоплазмоз, гепатит В, вирус краснухи, цитомегаловирус и вирус простого герпеса), эти микроорганизмы, как и цитомегаловирус, могут вызывать диффузный виллит, с отёком, фиброзом и выраженной инфильтрацией плазмоцитами. Наименее распространенное поражение малярией связана с выраженным интервиллузитом, но строма ворсин плаценты при этом не вовлечена [1, 8, 9]. При некоторых инфекциях, таких как листериоз, в одной плаценте может быть сочетание гистологических признаков хориоамнионита, виллита, интервиллузита [10].
Патологические данные, которые позволяют патоморфологам заподозрить ВХ инфекционной этиологии, следующие: инфекция, обусловленная цитомегаловирусом, обычно сопровождается небольшим фиброзированием ворсин плаценты с отложением микрокальцинатов [11]. В противовес этому, при инфицировании вирусом Zika (передающегося различными путями: гематогенным, половым, а также трансплацентарно, являющейся причиной врожденных пороков развития центральной нервной системы, прежде всего микроцефалии у плода, и имеющего нередко стертую клиническую картину [12], ворсины плаценты крупные с гиперклеточной стромой, повышенным количеством клеток Гофбауэра, однако некрозы и дистрофические нарушения в ворсинчатом дереве отсутствуют [12]. Наряду с этим для вируса Zika на поздних сроках гестации характерны хориоамниониты, фунизиты с вовлечением пупочных сосудов, децидуиты (воспаление децидуальной оболочки) [12]. При инфицировании вирусом Zika хориоамниониты могут быть связаны также и с коинфекцией, включающей стрептококки группы B, E. coli, Ureaplasma, Chlamydia, Mycoplasma, и другую вагинальную флору, попадающей в плодные оболочки гематогенным путём [12].
Гистологические изменения в виде ВХ также характерны для вируса гриппа, в том числе высокопатогенного штамма гриппа A/H1N1 [13]. В случаях, осложненных врожденным гепатитом, гипопротеинемия нередко может приводить к развитию выраженного отёка ворсин, за счёт чего плацента будет увеличена.
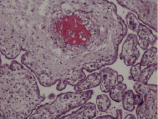
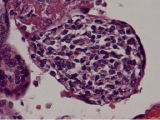
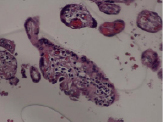
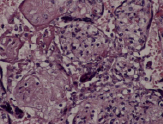
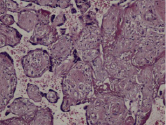
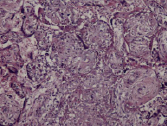
Воспалительные изменения ворсинчатого дерева плаценты (окраска гем-эозин) A–Г – Хронический виллит неустановленной этиологии (инфильтрация стромы лимфоцитами, макрофагами, единичными плазмоцитами с примесью ПЯЛ), А – х200, Б – х400, В – х200, Г – х200. Д–З – Обструктивная фетальная васкулопатия (облитерация просвета сосудов, присутствие бессосудистых ворсин; отмечается также периворсинчатое отложение фибриноида, склеивание ворсин, формирование афункциональных зон), Д–З – х200
Обнаружение в строме ворсин плазмоцитов часто свидетельствует о цитомегаловирусной инфекции. Важными гистологическими данными при цитомегаловирусной инфекции являются обнаружение в строме ворсин плазмоцитов, а также нарушение васкуляризации ворсин, появление бессосудистых ворсин, окклюзия просвета сосудов ворсин, отложение в строме ворсин гемосидерина. При сифилисе имеет место умеренно выраженная лимфоидная инфильтрация в сочетании с фиброзом стромы ворсин плаценты. Врожденный сифилис также нередко ассоциируется с патологической незрелостью плаценты, значительным отставанием её от сроков гестации, но отёчные ворсины единичны, преобладает выраженная диффузная гистиоцитарная инфильтрация с примесью лимфоцитов [1, 11], фиброз стромы ворсин и очаги периваскулитов стволовых ворсин могут помочь в диагнозе. Почти всегда патогномонично присутствие в пуповине вытянутых полос, обусловленных некрозом и воспалением, особенно при вовлечении стенки пупочной вены и с распространением на вартонов студень (некротический перифлебит). Как правило, только в этом месте, спирохеты могут быть выявлены посредством специальной окраски.
При врожденном токсоплазмозе (Toxoplasma gondii) плацента увеличена в размере, ворсины незрелые, но не отёчные [1], инфильтрация ворсинчатого дерева плаценты имеет тенденцию к очаговой локализации и часто ассоциируется с некротическими изменениями ворсин или инфильтрацией многоядерными гигантскими клетками гистиоцитарного происхождения, нередко выявляется диффузный хронический децидуит. Определяющим в диагностике плацентарного токсоплазмоза является обнаружение инкапсулированных псевдокист в вартоновом студне, псевдокисты визуализируются при рутинном окрашивании гематоксилином и эозином. Неблагоприятные исходы, такие как привычное невынашивание беременности, антенатальная гибель плода, водянка плода, преждевременные роды, внутриутробная задержка развития плода, нарушение формирования внутренних органов, особенно центральной нервной системы, обычно наблюдаются при виллитах, обусловленных инфекционным агентом.
ВХНЭ не имеет характерной клинической картины и не ассоциирован с какими-то конкретными заболеваниями, однако пациентки с наличием аутоиммунных заболеваний, повышенной массой тела, при использовании донорской яйцеклетки, привычным выкидышем, а также внутриутробной задержкой развития плода, ВХНЭ выявляется достоверно чаще [14]. ВХНЭ может быть ассоциирован с хроническим децидуитом, лимфоплазмоцитоидным децидуитом и эозинофильным Т-клеточным фетальным васкулитом, однако каждое из них может быть независимым [3].
Хронический гистиоцитарный интервиллит (массивный хронический интервиллит) – редкое воспалительное идиопатическое заболевание, характеризующееся мономорфными материнским гистиоцитарными инфильтратами в межворсинчатом пространстве с наличием CD68+ макрофагов, часто в сочетании с межворсинчатым отложением плодного фибриноида, кроме того, нередко имеют место инфаркты материнской части плаценты. Поражение стромы ворсинчатого дерева нередко отсутствует [14–18]. Хронический гистиоцитарный интервиллит может быть причиной потери беременности, преждевременных родов, внутриутробной задержки развития и антенатальной гибели плода [16–18]. Это состояние имеет самый высокий риск повторных осложнений, что удается проследить в анамнезе на протяжении 10 беременностей и более. Некоторые авторы считают, что данная категория пациентов отвечает на аспирин, гепарин и иммуносупрессивную терапию [16–18].
Несмотря на это, патогенез ВХНЭ остаётся неясным. Существуют две теории ВХНЭ. Одна из предложенных гипотез связывает ВХНЭ с нераспознанным инфекционным агентом, в ткани плаценты без проникновения в кровь плода Подтверждением этого явилось обнаружение вирусоподобных частиц, выявляемых посредством электронной микроскопии [16–18]. Согласно другой теории ВХНЭ является результатом проникновения материнских лимфоцитов через гемо-плацентарный барьер: лимфоциты, проникая через барьер синцитиотрофобласта, инфильтрируют строму ворсин. Однако данные изменения отмечены и в ворсинах плаценты при врожденных пороках развития плода [19, 20]. ВХ в данном случае является дискуссионным вопросом, что в ряде наблюдений можно объяснить тератогенным действием вирусов на плод, и формирование порока за счёт влияния вируса, с другой стороны, реакцией организма матери на плод с пороком развития и с генетическими нарушениями. Реакции материнского организма по типу отторжения трансплантата при акушерской патологии, была подтверждена обнаружением CD8+ Т-лимфоцитов матери [4, 5, 16] в строме ворсин плаценты [17]. Известно, что материнские Т-лимфоциты могут напрямую контактировать с фетальными антиген-презентирующими клетками, несущими антигены гистосовместимости II класса отцовского происхождения. Результатом этого процесса является иммунный ответ по типу реакции отторжения трансплантата, что приводит к увеличению активации антиген-специфических Т-лимфоцитов как фетальных, так и антиген-специфических CD8+ позитивных клеток у матери [16, 21], активации антиген-специфического ответа. Этот процесс также может усиливать инфекция урогенитального тракта, увеличение концентрации цитокинов, локальное воспаление. Механизм нарушения иммунологической толерантности описан также при увеличении провоспалительных хемокинов CXCL и их рецепторов CXCR, связанных с системным материнским воспалительным ответом [4, 5]. Важным патогенетическим звеном является вероятность цитокинового повреждения синцитиотрофобласта, что может благоприятствовать дополнительному проникновению инфекции [22]. Вероятно, этому также могут способствовать десиалирование синцитиотрофобласта [2, 21, 22], в том числе нельзя исключить воздействие сиалидаз микроорганизмов.
Антенатальные сопоставления с ВХНЭ включают повышенный уровень уровня α-фетопротеина в сыворотке материнской крови, отягощенный акушерский анамнез по предыдущим беременностям, включая случаи невынашивания беременности, внутриутробную задержку развития плода, а также внутриутробную гибель плода [16].
Гистологические критерии хронических виллитов основываются на наличии воспалительной инфильтрации в различных структурах плаценты [3].
Патологические изменения плаценты, ассоциированные с повышенным риском при последующих беременностях [3]