воротниковая зона у плода увеличена что делать
Воротниковая зона у плода увеличена что делать
После накопления большого количества данных относительно величины воротникового пространства у плодов беременных из групп высокого риска возросло внимание к изучению этого показателя в группе пациенток, имеющих низкий риск возникновения хромосомной патологии. Эти данные имеют особо важное значение, поскольку на долю именно этого контингента женщин приходится большая часть случаев возникновения различных анеуплоидий.
L.J. Roberts et al. оценили результаты эхографического скрининга у 1127 пациенток из общей популяции, проходивших плановое обследование в первом триместре беременности (8-13 нед). Количество плодов с увеличением ВП более 3 мм не имело различий в зависимости от возраста женщин, которые были разделены на подгруппы с 5-летним возрастным интервалом.
Было обнаружено, что только у 70 (6%) из 1127 здоровых беременных женщин толщина воротникового пространства у эмбриона составляла 3 мм и более.
Величина воротниковой зоны более 3 мм ассоциировалась с анеуплоидиями в 2,9% наблюдений (по сравнению с 0,28% при ВП менее 3 мм) и особенно с трисомией 21 (1,42% по сравнению с 0,19% соответственно). У женщин моложе 39 лет анеуплоидий не были обнаружены ни в одном случае.
Прогностическая значимость положительного результата теста по критерию толщины ВП 3 мм и более в отношении трисомии 21 в данном исследовании была ниже зарегистрированной в группе пациенток высокого риска (1 из 70 по сравнению с 1 из 5), что особо подчеркивает необходимость осторожности при экстраполировании результатов исследований, полученных для контингентов высокого риска, на группы беременных с низким риском.
Чувствительность этого критерия в диагностике трисомии 21 также оказалась более низкой (33% по сравнению с 76,9%). Аналогично данным предшествующих исследований частота прерывания беременности также была выше для плодов с увеличением ВП (2,9% по сравнению с 1,7%).
Е. Hafner et al. выполнили проспективное эхографическое обследование 1972 женщин, обратившихся для наблюдения по поводу одноплодной беременности в сроки от 10 до 13 нед. Хромосомные нарушения были выявлены у 11 плодов, у 8 из которых толщина ВП составляла 2,5 мм и более, что позволило авторам предположить, что данный критерий позволяет осуществлять скрининг анеуплоидий даже при проведении исследований в общей популяции.
Е. Pajkrt et al. измеряли размеры воротникового пространства при плановом ультразвуковом осмотре у 1473 беременных в сроки 10-14 нед. Трисомия 21 была обнаружена в 9 (0,6%) наблюдениях. Скрининг, основанный на учете возраста матери, смог бы выявить только 6 (67%) таких пациенток при частоте инвазивных вмешательств 24%. Скрининг, основанный на учете размеров воротникового пространства (3 мм и более), также позволил выявить 67% плодов с трисомией 21, однако частота инвазивных процедур составила всего 2,2%.
Авторами была произведена дифференцированная оценка эффективности сочетанного применения эхографического маркера толщины воротникового пространства (скорректированного при помощи «величины дельта» в зависимости от гестационного срока) и оценки возраста беременной для разных пограничных уровней расчетного риска. Было выявлено, что минимум на уровне 1 : 100 будет обнаруживать 78% плодов с трисомией 21, с частотой инвазивных вмешательств 8,1%.
Предлагая кариотипирование всем женщинам с риском 1 :300 можно увеличить диагностику до 100%, однако частота инвазивных вмешательств возрастет до 19,8%, которая тем не менее все равно будет значительно ниже той, которая получается, если учитывается только возраст пациенток.
Воротниковая зона у плода увеличена что делать
По данным Т.W.A. Huisman и СМ. Bilardo у плодов с трисомией 18 расширение воротникового пространства и транзиторные проявления патологического типа кровотока в венозном протоке (ретроградный поток в фазу сокращения предсердий), выявленные в 13 нед беременности, спонтанно исчезали к 20 нед.
Такая временная корреляция подтверждает заинтересованность перегрузок сердечной гемодинамики в этиологии появления расширения воротникового пространства. На основании этого можно предположить, что в связи с различными причинами (возможно, анатомического характера) увеличение размеров воротникового пространства в первом триместре беременности может считаться функциональной реакций плода на имеющиеся изменения или даже очевидным проявлением неиммунной водянки.
Если ситуация ухудшается, степень увеличения воротникового пространства возрастает, повышая вероятность скорой гибели плода. Если процесс разрешается по мере расширения перешейка аорты, перегрузка сердца также уменьшается, что сопровождается исчезновением увеличения воротниковой зоны.
J.A. Hyett et al. проанализировали частоту встречаемости пороков сердца у 1427 плодов с нормальным кариотипом и увеличенным воротниковым пространством в первом триместре беременности для выяснения вопроса, может ли воротниковое пространство использоваться в качестве маркера при скриниговом обследовании для исключения крупных структурных аномалий сердца.
Было выявлено, что средняя частота таких пороков в обследованной популяции составила 17 на 1000 (24 из 1427). Она снижалась до 5,5 на 1000, если толщина воротникового пространства находилась в пределах 2,5-3,4 мм, и повышалась до 233 на 1000, если толщина воротникового пространства оказывалась выше 5,5 мм. Эти данные убедительно свидетельствуют, что величина воротникового пространства в сроки 10-14 нед беременности может использоваться в качестве ультразвукового маркера для скрининга не только хромосомных нарушений, но и пороков сердца плода. М. Moseli et al. также предложили его в качестве маркера для выявления коарктации аорты.
В одной из последних работ J.A. Hyett et al. оценили эффективность измерения воротникового пространства для скрининга в сроки 10-14 нед пороков сердца и магистральных сосудов у 29154 пациенток с одноплодной беременностью, имеющих плодов с нормальным кариотипом.
Из 50 случаев с грубыми пороками (показатель распространенности составил 1,7) 28 (56%; с 95% доверительным интервалом от 42 до 70%) вошли в подгруппу из 1822 беременных с увеличением толщины воротникового пространства выше 95-го процентиля. Прогностическая значимость положительного и отрицательного результата теста для этого же пограничного уровня составила 1,5% и 99,9% соответственно.
Основываясь на полученных результатах, авторы заключили, что измерение воротникового пространства в сроки 10-14 нед беременности позволяет идентифицировать большинство плодов с тяжелыми пороками сердца и магистральных сосудов. Учитывая вышесказанное, обнаружение у плода утолщения воротникового пространства всегда должно расцениваться как высокий риск вероятности наличия таких пороков.
Воротниковая зона у плода увеличена что делать
Кроме того, у плодов с утолщением воротникового пространства и нормальным кариотипом отмечается повышенный риск пороков сердца, диафрагмальной грыжи, омфалоцеле, аномалии развития стебля тела и секвенции деформаций, связанной с внутриутробной акинезией.
Некоторые редкие дисплазии скелета и генетические синдромы, обычно обнаруживаемые менее чем в 1 случае на 10 000 беременностей, могут также более часто встречаться среди таких плодов. Возможны следующие механизмы, объясняющие утолщение воротникового пространства:
1) сердечная недостаточность, вызванная пороками сердца, аорты или легочного ствола;
2) венозный застой в области головы и шеи как проявление секвенции сдавления тела плода при излитии околоплодных вод или сдавления органов верхнего средостения, вызванного диафрагмальной грыжей или сужением грудной клетки при дисплазии скелета;
3) нарушение состояния межклеточного вещества;
4) аномальное или замедленное развитие лимфатической системы;
5) недостаточность лимфатического дренажа из-за нарушения движений плода при разнообразных нейромышечных заболеваниях;
6) анемия или гипопротеинемия плода;
7) внутриутробная инфекция, проявляющаяся таким образом вследствие возникновения анемии или нарушения функции сердца.
В нескольких работах изучена информативность измерения воротникового пространства при скрининге с целью выявления плодов с синдромом Дауна (Down). Самая крупная работа, посвященная этой проблеме, была выполнена исследовательской группой скрининга в первом триместре при Фонде фетальной медицины (Fetal Medicine Foundation First Trimester Screening group).
Толщина воротникового пространства оказалась выше 95-го процентиля для соотвествующих нормальных показателей для определенных значений копчико-теменного размера только у 4,4% (4209 из 95 476) оказавшихся в дальнейшем нормальных беременностей, у 71,8% (234 из 326) при трисомии 21, и у 70,5% (229 из 325) при других хромосомных аномалиях.
Расшифровка результатов 1 скрининга при беременности
Комбинированный пренатальный скрининг проводится на 11-14 неделе беременности при размере эмбриона не менее 45 мм и не более 84 мм. Это комплексное обследование плода для оценки параметров его развития. Основная его задача – раннее выявление пороков развития плода, профилактика детской инвалидности, снижение младенческой и детской смертности.
Первый скрининг состоит из инструментальной части – проведение УЗИ и лабораторной – анализ крови на определение концентрации хорионического гонадотропина (βХГЧ) и ассоциированного с беременностью протеина А (РАРР-А). Совокупные результаты этих показателей позволяют спланировать тактику ведения беременности.
Почему обследование проводится на сроке 11-14 недель
Первый триместр – это период формирования всех органов и структур организма. К концу первого триместра заканчивается эмбриональный и начинается фетальный период развития плода. Именно в сроке от 11 недель 1 дня до 13 недель 6 дней беременности наиболее хорошо визуализируются эхографические маркеры хромосомных аномалий.
Кому нужно пройти обследование
По результатам исследования можно судить о риске рождения детей с хромосомными болезнями и врожденными пороками развития, поэтому рекомендуется внимательно отнестись к вопросу и обследоваться всем беременным. Показаниями к обязательному пренатальному скринингу первого триместра являются:
Как подготовиться
Подготовка к первому скринингу выражается в щадящей диете. Погрешности питания могут сказаться на общем состоянии женщины и снизить точность результатов. За неделю до обследования:
За сутки до скрининга:
Желательно соблюдать умеренную физическую активность, если для этого нет противопоказаний. Также важны прогулки, полноценный отдых.
Проведение обследования
Анализ крови и УЗИ выполняются в один день, чтобы избежать погрешностей из-за разницы срока.
Только по расшифровке результатов УЗИ и анализа на гормоны делается вывод о возможных рисках.
Что показывает УЗИ
На скрининге при беременности производится фетометрия плода – определение размеров частей тела и оцениваются все анатомические структуры.
Полученные результаты сравниваются со статистической таблицей, в которой указан процентиль попадания в выборку нормативных значений. При показателях менее 5 и более 95 назначаются дополнительные обследования.
Во время ультразвукового исследования в 1 триместре оценивают следующие параметры: кости свода черепа и головной мозг, позвоночник, передняя брюшная стенка, конечности плода, структуры лица, органы грудной клетки и брюшной полости, а также основные эхографические маркеры хромосомных аномалий.
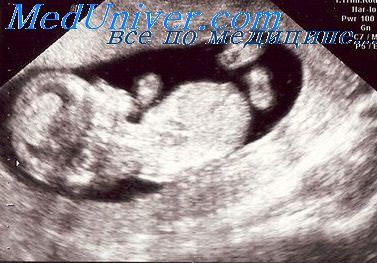
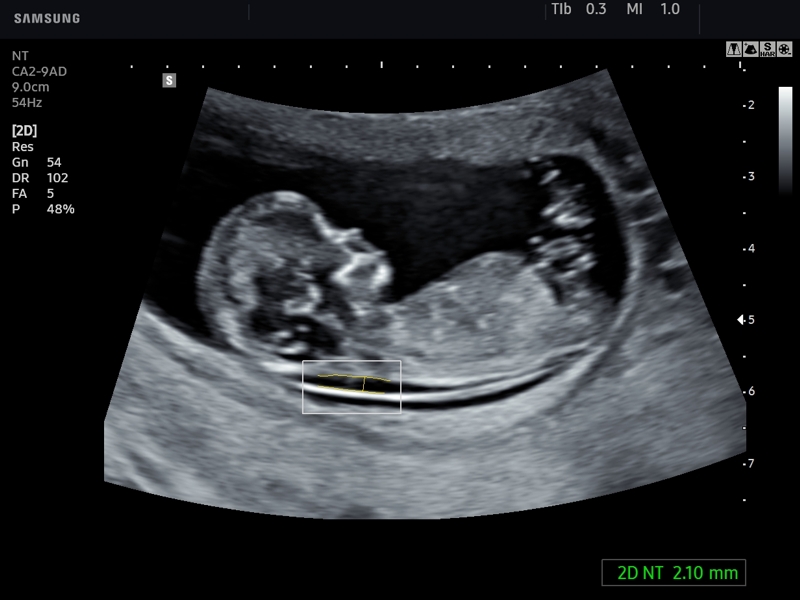
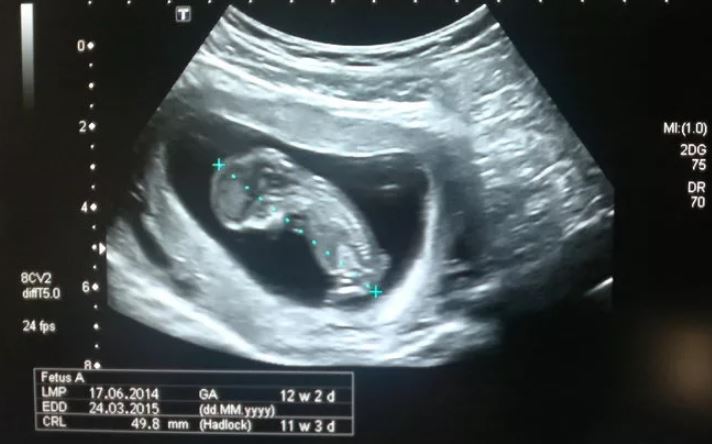
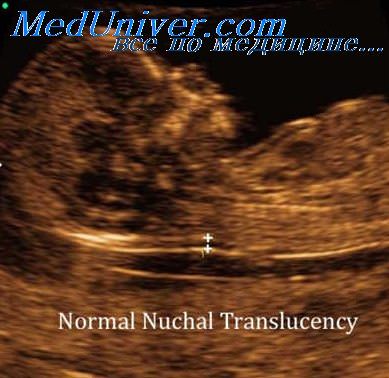
Толщина воротникового пространства (ТВП)
Область между внутренней поверхностью кожи плода и наружной поверхностью мягких тканей, покрывающих шейный отдел позвоночника. ТВП считается наиболее важным маркером хромосомных аномалий.
Это пространство после 13 недели начинает уменьшаться, поэтому возможность его оценить есть только на первом скрининге.
| Срок | Толщина воротниковой зоны в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 0,8 | 1,6 | 2,4 |
| 12 недель | 0,7 | 1,6 | 2,5 |
| 13 недель | 0,7 | 1,7 | 2,7 |
Несоответствие результатов нормативным значениям говорит о повышенном риске развития хромосомных патологий. В зависимости от сформировавшегося набора хромосом, это могут быть синдром Дауна, Патау, Эдвардса, Шерешевского-Тернера. Для уточнения диагноза в этом случае могут быть назначены биопсия хориона или плаценты, анализ пуповинной крови, околоплодных вод. Только после проведения дополнительных исследований можно поставить точный диагноз.
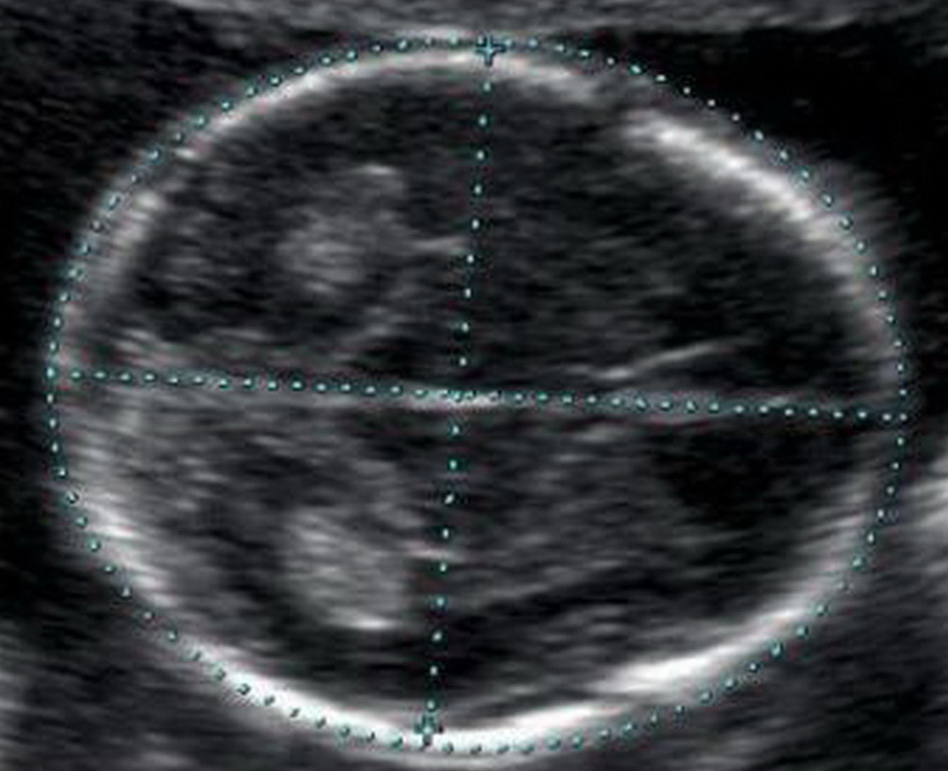
Копчико-теменной размер (КТР)
Показывает расстояние между копчиковой и теменной костями. По этому параметру на УЗИ определяют точный срок гестации, а также устанавливают соотношение массы плода к его КТР.
Незначительное отклонение от норм говорит об особенностях телосложения и не является поводом для беспокойства.
| Срок | Копчико-теменной размер в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 34 | 42 | 50 |
| 12 недель | 42 | 51 | 59 |
| 13 недель | 51 | 63 | 75 |
Если скрининг при беременности показал результаты, превышающие нормы, это указывает, что плод достаточно крупный. Показатель существенно меньше говорит либо о неправильно определенном сроке гестации (в этом случае проводится повторное обследование через 1-1,5 недели), либо о замедлении развития вследствие внутриутробной гибели, нарушенного гормонального фона или инфекционного заболевания матери, генетических отклонений.
Кости свода черепа и головной мозг
Уже с 11 недели при УЗ-исследовании можно обнаружить дефекты костей черепа, что говорит о тяжелых пороках развития плода, несовместимых с жизнью. Оценка головного мозга основана на изучении так называемой «бабочки» – сосудистых сплетений боковых желудочков. Четкая визуализация и ее симметричность говорит о нормальном развитии головного мозга.
| Срок | БПР, ЛЗР в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 13, 19 | 17, 21 | 21, 23 |
| 12 недель | 18, 22 | 21, 24 | 24, 26 |
| 13 недель | 20, 26 | 24, 29 | 28, 32 |
Носовая кость
К концу триместра она должна быть сформирована, четко визуализироваться.
| Срок | Носовая кость в мм | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | визуализируется, не измеряется | визуализируется, не измеряется | визуализируется, не измеряется |
| 12 недель | 2 | 3,1 | 4,2 |
| 13 недель | 2 | 3,1 | 4,2 |
Патологией носовой кости считается ее отсутствие, гипоплазия (очень маленькие размеры) и изменение ее эхогенности.
Диаметр грудной клетки, окружность головы и живота, длина бедренной кости также позволяют судить о пропорциональности развития.
Состояние сердца
При исследовании сердца оценивается его расположение, устанавливается наличие четырех камер сердца – два предсердия и два желудочка и оценивается их симметричность. Измеряется частота сердечных сокращений.
| Срок | Частота сердечных сокращений в ударах за минуту | ||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | |
| 11 недель | 153 | 165 | 177 |
| 12 недель | 150 | 162 | 174 |
| 13 недель | 147 | 159 | 171 |
Венозный проток (ВП) – прямая коммуникация между пупочной веной и центральной венозной системой. При нормально развивающейся беременности кровоток в ВП представляет собой трехфазную кривую. Появление реверсного кровотока может говорить о наличии патологии плода.
Что показывает анализ крови
Результаты УЗИ сопоставляются с показателями ассоциированного с беременностью протеина А из плазмы матери (PAPP-A) и хорионическим гонадотропином человека (ХГЧ). Значения приведены в таблице:
| Срок | ХГЧ в нг/мл | PAPP-A в мЕд/л |
| 11 недель | 17,4 – 130,4 | 0,46 – 3,73 |
| 12 недель | 13,4 – 128,5 | 0,79 – 4,76 |
| 13 недель | 14,2 – 114,7 | 1,03 – 6,01 |
Отличия от референсных значений может говорить о патологиях матери или плода.
Интерпретация обследования
Первое исследование оценивается только по совокупности всех показателей. Отдельно взятый параметр не может стать основанием для точного заключения. В протоколе фиксируются данные УЗИ, анализа на гормоны, отражаются риски вероятных заболеваний и комплексный медианный коэффициент MoM. Он указывает совокупное отклонение полученных результатов от средних значений. Коэффициент должен находиться в интервале от 0,5 до 2,5. Рассчитывается он специализированными программами.
Что может повлиять на результат
Современное диагностическое оборудование позволяет оценить более 15 параметров плода, построить его объемную реконструкцию для исследования органов на ранних периодах развития, рассчитать возможные риски с высокой точностью. Обращайтесь в хорошо оснащенные клиники и доверяйте специалистам с подтвержденной квалификацией.
Воротниковая зона у плода увеличена что делать
Хотя измерение толщины воротникового пространства в первом триместре беременности обычно не представляет сложности, существует ряд потенциальных диагностических ошибок, каждая из которых может приводить к искажению получаемых при измерении данных. Такими потенциальными факторами, влияющими на точность диагностики, являются: а) расположение дорсальной поверхности эмбриона вблизи амниотическои оболочки; б) степень сгибания шейного отдела эмбриона; в) расположение пуповины вблизи шеи.
Когда плод своей дорсальной поверхностью прилежит к амниотическои оболочке, которая в конце первого триместра беременности еще не соединилась с хориальной оболочкой, ее контур в области шеи при исследовании может ошибочно расцениваться в качестве наружного контура кожи. Важно, чтобы специалист, проводящий обследование, правильно идентифицировал эту довольно часто встречающуюся ситуацию.
В этих случаях следует либо подождать эпизода спонтанной двигательной активности плода, во время которого он самостоятельно сместится относительно амниотической мембраны, или воспользоваться активной тактикой, осуществив пальпацию матки рукой через переднюю брюшную стенку или попросив пациентку немного покашлять.
Состояние шейного отдела позвоночника (его сгибание или разгибание) может являться причиной, влияющей на воспроизводимость результатов измерения толщины воротникового пространства. B.J. Whitlow et al. (1998) изучили влияние степени сгибания шеи плода на величину толщины воротникового пространства.
Обвитие пуповины вокруг шеи или расположение свободной петли пуповины в области ее задней поверхности также может влиять на погрешность измерения. М. Schaefer et al. (1998) оценили частоту возникновения таких ситуаций в сроки от 10 до 14 нед беременности и степень их влияния на изучаемый показатель. При трансабдоминальном обследовании 316 беременных обвитие пуповины вокруг шеи плода было выявлено в 26 наблюдениях (8,23%).
При измерении вместе с пуповиной (которая выглядит анэхогенной, если не считать тонких стенок сосудов) толщина воротникового пространства увеличивается по сравнению с реально имеющейся на 0,8 мм. Если в этих случаях производилось вычитание толщины пуповины, то полученные средние размеры воротникового пространства не имели отличий от популяционных.
Было высказано предположение, что использование цветовой допплерографии может способствовать снижению частоты ложноположительных результатов при скрининговом ультразвуковом исследовании в первом триместре беременности, выполняемом для диагностики хромосомных нарушений.