внутрибольничный сепсис что это такое
Внутрибольничные инфекции
Внутрибольничные инфекции (ВБИ) являются четвертой по частоте причиной летальности пациентов стационаров после болезней сердечно-сосудистой системы, злокачественных опухолей и инсультов. ВБИ приводят к увеличению времени госпитализации, существенно снижают качество жизни и приводят к потере репутации лечебного учреждения.
В 2010 году в Ямало-Ненецком автономном округе по данным отчетных форм зарегистрировано 98 случаев внутрибольничных инфекций (ВБИ). Показатель на 1000 населения составил 0,2. Заболеваемость осталась на уровне прошлого года (2009г.- 0,2) и не отражает истинного положения дел.
В лечебно-профилактических учреждениях Ямала продолжается недоучет инфекций мочевыводящих путей, пневмоний внутрибольничных и ГГСИ новорожденных, родильниц и оперированных больных.
Клиническая структура внутрибольничных инфекций по ЯНАО 2010г. (в %)
Зарегистрировано всего (абс. число)
Гнойно-септические инфекции новорожденных
Гнойно-септические инфекции родильниц
Инфекции мочевыводящих путей
Острые кишечные инфекции*
Другие инфекционные заболевания носительство возбудителей инфекционных заболеваний
Регистрация ГГСИ в акушерских стационарах введена в Российской федерации еще в 90-е годы. Однако до настоящего времени наблюдается большой разрыв в показателях регистрируемой и истинной заболеваемости, что не позволяет в системе эпидемиологического надзора осуществлять качественную эпидемиологическую диагностику. Учет гнойно-септических инфекций остается неполным, несмотря на внедрение в практику стандартного определения случая этих инфекций.
В родовспомогательных учреждениях среди новорожденных зарегистрировано 16 случая внутрибольничных инфекций, показатель на 1000 новорожденных составил 1,9. Заболеваемость регистрировалась на 4 территориях из 13 муниципальных образований (г. Салехарде, г. Ноябрьске, г. Новый Уреногой и в Ямальском районе).
Отсутствие системного доступного и качественного обследования на инфекции TORCH-комплекса приводит к рождению детей с инвалидизирующими заболеваниями ЦНС вследствие текущих внутриутробных инфекций, не диагностируемых у женщин во время беременности и у новорождённых в ранний неонатальный период. Данные обстоятельства диктуют необходимость углубленного обследования на ВУИ скринингового характера беременных женщин и новорождённых детей.
С 2006г. в России внедрена регистрации внутриутробных инфекций (ВУИ), в прошедшем году в родовспомогательных учреждениях автономного округа было зарегистрировано 69 случаев против 39 случаев внутриутробной инфекции в 2009 году.
Соотношение внутрибольничных инфекций к внутриутробным инфекциям в 2010г. составило как 1: 1,3.
В ЯНАО, как и в целом по России в родовспомогательных учреждениях основной удельный вес в структуре ВБИ занимают гнойно-септические инфекции новорожденных.
Размах показателей ВБИ новорожденных в муниципальных образованиях колеблется от 0,6 в г. Ноябрьске до 8,0 случаев на 1000 родов в Ямальском районе, это связано с разным уровнем оснащения диагностическим оборудованием лечебно-профилактических учреждений МО округа.
Основной удельный вес в структуре ВБИ новорожденных занимают гнойно-септические инфекции: конъюнктивиты (47,1%), сепсис (17,6%), пиодермия и омфалиты (по 5,9%).
Основными причинами ГСИ в акушерских стационарах остаются:
Значительное место в системе эпидемиологического надзора за гнойно-септическими инфекциями занимает микробиологический мониторинг. Вместе с тем существующие его организационные формы направлены только на оценку качества дезинфекционных мероприятий и не нацелены на своевременное выявление внутрибольничных штаммов (эковаров), которые и определяют эпидемическую ситуацию в стационарах.
Существенные экономические затраты при проведении микробиологического мониторинга и отсутствие должной эффективности диктуют необходимость его оптимизации в части совершенствования лабораторных методов диагностики случаев ГСИ и активного поиска внутрибольничных штаммов.
До сих пор остаются нерешенными проблемы раннего выявления послеродовых ГСИ у женщин и новорожденных, профилактики их инфицирования и предотвращения его реализации в манифестацию инфекционного процесса. Как правило, среди родильниц и новорожденных диагностируются признаки уже развившейся ГСИ, требующей длительного медикаментозного лечения.
Внутрибольничная инфекция, что это и как ее контролировать
Внутрибольничная инфекция, что это и как ее контролировать
24 сентября 2015
Кроме того, инфекция считается внутрибольничной, если она впервые проявляется через 48 часов или более после пребывания в больнице при отсутствии клинических проявлений этих инфекций в момент поступления и исключения вероятности инкубационного периода.
Природа ВБИ сложнее, чем казалась долгие годы. Она определяется не только недостаточностью социально-экономической обеспеченности лечебной сферы, но и часто непредсказуемой эволюцией микроорганизмов.
Ни одна больница мира не может полностью избавиться ВБИ, но такие инфекции можно контролировать и учитывать их особенности.
На уровне ВОЗ существует глобальная стратегия в отношении контроля за развитием антибиотико-резистентности у микроорганизмов и образованием таких штаммов, которые часто вызывают ВБИ.
На уровне МЗ Украины существует ряд методических указаний, утвержденных приказами, устанавливающие современные подходы к определению чувствительности возбудителей инфекционных болезней с учетом рекомендаций Европейского комитета по определению чувствительности к антибиотикам (EUCAST). Примеры таких приказов: №№ 167 (от 05.04.2007), 181 (от 04.04.2007), 221 (от 12.03.2010) и 234 (от 10.05.2007).
ВБИ часто характеризуется тяжелым клиническим течением и высокой летальностью, что обусловлено высокой устойчивостью госпитальной микрофлоры к антибактериальным препаратам.
Контингентом повышенного риска возникновения ВБИ являются:
Основными причинами возникновения ВБИ:
Главным источником госпитальных штаммов микроорганизмов являются:
Роль посетителей стационаров, как источник ВБИ – незначительная!
Механизмами распространения является:
В отдельном лечебном заведении удельный вес каждой причины и источника ВБИ будет очень индивидуальной.
Убытки, связанные с ВБИ:
Этиологическая природа ВБИ
Определяется широким кругом микроорганизмов (по современным данным, более 300), включает в себя как патогенную, так и условно-патогенную флору.
Основные возбудители ВБИ:
Микробы с приобретенной устойчивостью имеют преимущества перед другими представителями популяции, что приводит к их селекции и дальнейшего доминирования (формирования госпитального штамма).
Отличия госпитального штамма от обычного:
Рекомендации ВОЗ (к 1-му принципу):
При назначении за жизненными показаниями антибиотиков широкого спектра обязательно учитывается антибиотикограмма микрофлоры стационара!
Рекомендации ВОЗ (к 2-му принципу):
Небезопасные диагностические процедуры, во время которых может произойти заражение ВБИ:
Небезопасные лечебные процедуры, в результате которых возможно занесение ВБИ:
Какие последствия от действия антибиотикорезистентных бактерий, возбудителей ВБИ?
У нас микробиология нового уровня
Читайте также
Клинически отличить псориаз от грибка может быть трудно. Для обоих заболеваний характерно наличие четко обозначенных участков покраснения с шелушением. И в некоторых случаях достоверный ответ может да..
Знаете ли вы, что согласно мировой статистике около 20-25% населения Земли имеет грибковые поражения кожи или ногтей. Это общемировая проблема. Заразиться можно при контакте с инфицированным человек..
Воспаление складок или опрелостиИз-за мацерации (набухании и сморщивании кожи при длительном контакте с водой или влагой) и потоотделения складки кожи являются привилегированным очагом грибковых инфек..
Трихомикоз или грибковое поражение волос, по данным ВООЗ, выявляют у 20% населения. Последние годы отмечается увеличении частоты многоочаговых, атипичных и осложненных форм трихомикозов у взрослых, чт..
Часто лечение грибка становится настоящим вызовом для врача и пациента, особенно, если речь идёт о грибковых поражениях ногтей. Порой терапия затягивается на годы, и доктор перебирает несколько антими..
Лаборатория IMD предлагает проверить наличие антител к COVID-19 методом иммуноферментного анализа (ИФА/ELISA).⠀1.Антитела IgМ к коронавирусу SARS-CoV-2IgМ – первая линия обороны при любом инфекционном..
Последние годы наблюдается все большее распространение грибковых инфекций. При этом количество противогрибковых препаратов достаточно ограниченное. Эти два фактора лежат в основе распространения резис..
Ранее мы постарались раскрыть тему природной и приобретенной антибиотикорезистентности. Отвечаем на вопрос о устойчивости к антибиотикам нашей Escherichia coli, высеянной в урогенитальных мазк..
Неужели нас снова ждёт мир, где любая операция или открытый перелом грозят гибелью? В прошлый раз мы писали про природную резистентность бактерий, теперь рассмотрим, что же такое приобретенная..
Продолжаем разбираться какие бывают жиры и чего от них ожидать. Сегодня поговорим о ненасыщенных жирах (они же жидкие). Ненасыщенные жирные кислоты – это жирные кислоты, структурная цепь которых, н..
ст.м. Житомирская
пр-т Победы, 119-121, корпус 5
ст.м. Оболонь
пр-т Оболонский, 14
Дарницкая площадь (Ленинградская)
пр-т Соборности, 8/2
Что такое сепсис? Причины возникновения, диагностику и методы лечения разберем в статье доктора Файзуллина А. З., флеболога со стажем в 6 лет.
Определение болезни. Причины заболевания
Сепсис — это инфекционное заболевание, которое развивается в результате постоянного или периодического проникновения в кровь различных микроорганизмов и их токсинов. При сепсисе страдают все органы и системы.
Заболеваемость сепсисом
Существуют большие региональные различия в заболеваемости и смертности от этой патологии: примерно 85 % случаев и смертей, связанных с сепсисом, приходятся на страны с низким и средним уровнем дохода.
Причины сепсиса
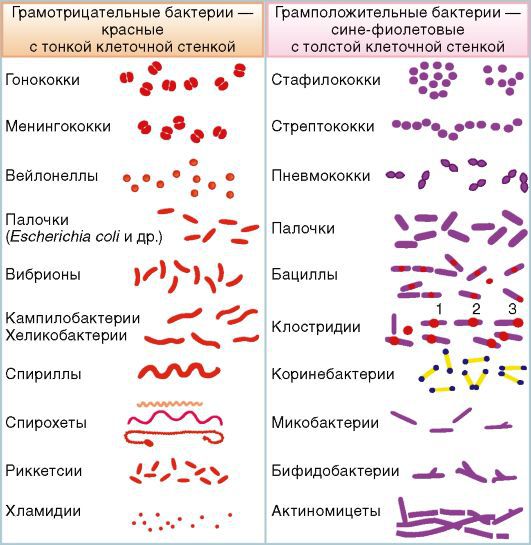
Инфекционные причины. Сепсис, вызванный грамположительной и грамотрицательной флорой, встречается примерно с одинаковой частотой. Грамотрицательные бактерии менее восприимчивы к антибиотикам, поэтому чаще вызывают инфекционный процесс, однако роль грамположительных бактерий в развитии сепсиса увеличивается.
Грамотрицательные бактерии. Чаще всего возбудителями становятся кишечная палочка, протей, синегнойная палочка и т. п. Увеличилась частота возникновения сепсиса при заболеваниях, вызываемых клебсиеллой и энтеробактериями. В основном эти микроорганизмы вызывают внутрибольничный сепсис у пациентов в отделениях реанимации и интенсивной терапии. Это связано с увеличением количества пациентов на длительной искусственной вентиляции лёгких и распространённым применением в лечебной практике цефалоспоринов третьего поколения и гентамицина.
Грамположительные бактерии. Сепсис могут вызвать стрептококки и пневмококки. Возросло число устойчивых к некоторым антибиотикам штаммов стафилококка.
Грибки. Увеличился риск развития грибкового сепсиса, например, связанного с кандидой. Грибковый сепсис чаще развивается у следующих групп пациентов:
Неинфекционные причины. Некоторые хронические заболевания также могут предрасполагать к сепсису: сахарный диабет, ожоговая болезнь, церебральный паралич и др.
Симптомы сепсиса
Специфических симптомов нет. Клиническая картина часто включает в себя различные изменения:
Параллельно с общей картиной могут присутствовать признаки первичного очага инфекции ( нагноение раны, ожога, фурункул и др.), которые должны помочь врачу поставить верный диагноз. Первичный очаг может появиться и во внутренних органах (пневмония, холецистит, аппендицит, пиелонефрит, эндометрит, остеомиелит и др.).
Патогенез сепсиса
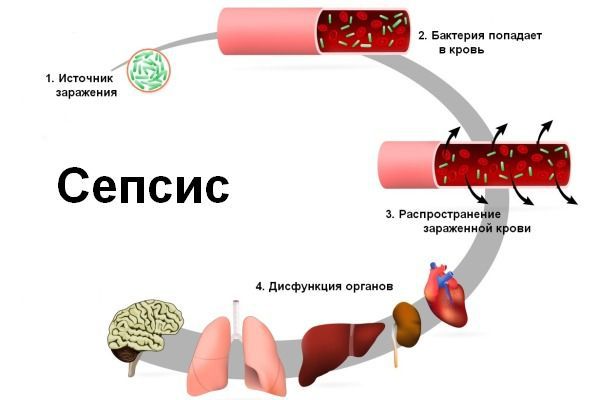
Инфекция попадает в организм через входные ворота — повреждённые кожные покровы и слизистые оболочки. Из первичного очага микроорганизмы постоянно или периодически поступают в кровеносное русло, в результате чего развивается бактериемия (наличие бактерий в крови).
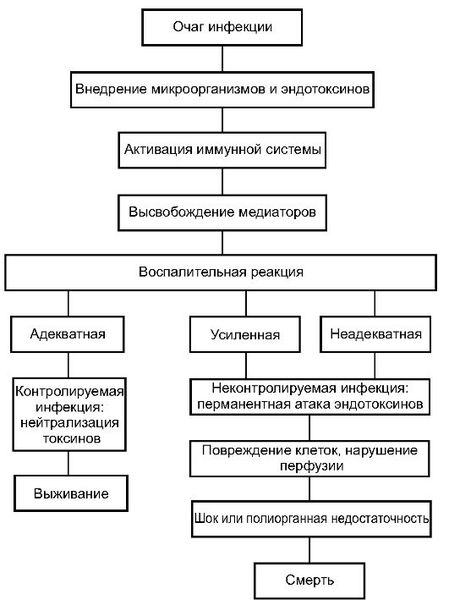
1 этап — локальная продукция ряда цитокинов. Возбудитель выделяет в кровь токсины, которые взаимодействуют со специфическими рецепторами на поверхности Т-лимфоцитов, макрофагов и других иммунных клеток. В результате этого взаимодействия вырабатываются цитокины — белки, которые контролируют иммунную и воспалительную реакцию. Провоспалительные цитокины вызывают воспаление, а противовоспалительные подавляют его. Цитокины сначала действуют в очаге воспаления: выполняют защитные функции и включают процесс заживления раны.
2 этап — выброс малого количества цитокинов в системный кровоток. На данном этапе цитокины работают уже на системном уровне, т. е. по всему организму. За счёт поддержания баланса между про- и противовоспалительными цитокинами в нормальных условиях создаются предпосылки для заживления ран, уничтожения патогенных микроорганизмов и поддержания постоянства внутренней среды.
3 этап — генерализация воспалительной реакции. При неблагоприятных условиях цитокины накапливаются в системном кровотоке в сверхвысоких количествах, при этом начинают действовать разрушительно. Происходит повреждение эндотелия (внутреннего слоя кровеносных сосудов). Повреждение эндотелиальных клеток нарушает микроциркуляторный кровоток — движение крови по микрососудам: артериолам, капиллярам и венулам.
Органоспецифическая патофизиология
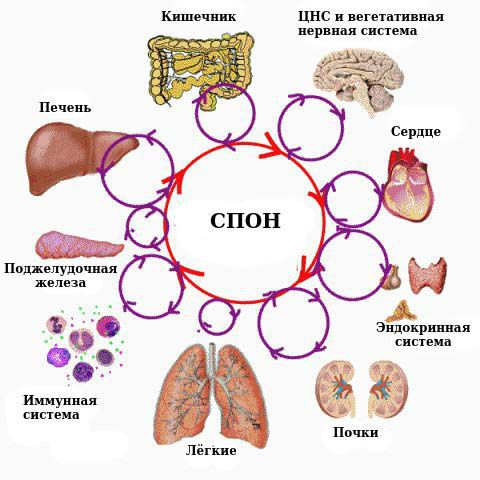
Прогрессирующее развитие синдрома полиорганной недостаточности при сепсисе затрагивает лёгкие, сердце, печень, почки и мозг. Причём поражения могут варьироваться от одного органа к другому. Определённые факторы, в том числе возраст и сопутствующие заболевания, способствуют отказу органов во время сепсиса.
Сердце при сепсисе может быть сильно поражено. Тяжёлый сепсис обычно ассоциируется со снижением фракции выброса левого желудочка и высвобождением тропонина (белка, который является маркером повреждения миокарда). Повышение тропонина предполагает летальный исход даже при отсутствии ишемической болезни сердца и независимо от гемодинамического статуса, который включает показатели движения крови по сосудам (например, артериальное давление и пульс). Это указывает на то, что повреждение миокарда может быть проявлением более глобального процесса, затрагивающего несколько органов. В связи с этим стали использовать термин «ишемия потребления», который подразумевает состояние повреждения миокарда в условиях тяжёлого сепсиса из-за нехватки кислорода.
Почки. У большинства больных с сепсисом выявляются различные по тяжести нарушения функции почек. Многочисленные механизмы, включая воспаление, окислительный стресс, повреждение митохондрий и гипоперфузию (недостаточное кровообращение органа), вероятно, способствуют развитию острой почечной недостаточности во время сепсиса.
Спутанность сознания является наиболее распространённым клиническим проявлением сепсиса со стороны центральной нервной системы.
Имеются данные об апоптозе ( запрограммированной гибели) нейронов в определённых областях головного мозга при летальном исходе септического шока. Согласно другим исследованиям, воспалительные цитокины попадают в мозг из-за изменений гематоэнцефалического барьера (между кровеносной и центральной нервной системой), которые вызваны повреждением эндотелия.
Классификация и стадии развития сепсиса
Если определить первоначальную причину невозможно, сепсис является первичным (редко встречается). Вторичный сепсис имеет явную причину в виде гнойного воспаления.
По характеру первичного очага:
Виды сепсиса
В. Л. Белянин и М. Г. Рыбакова (2004) выделяют разновидности сепсиса в зависимости от остроты и длительности течения:
По особенностям клинической картины:
В зависимости от возбудителя инфекции:
Клиническая классификация сепсиса, предложенная согласительной конференцией Американского колледжа пульмонологов и Общества специалистов критической медицины (ACCP/SCCM, 1992), включает:
Осложнения сепсиса
Осложнениями сепсиса являются септический (токсический) шок и связанный с ним синдром полиорганной недостаточности (СПОН), который определяется наличием острого повреждения функций органов и систем.
Септический шок является жизнеугрожающим осложнением сепсиса и включает в себя три механизма: снижение объёма циркулирующей крови, нарушение оксигенации (снабжения тканей кислородом) и высвобождение провоспалительных медиаторов.
Септический шок может быть следствием заражения грамотрицательной флорой (в этом случае его называют эндотоксическим шоком) и грамположительной флорой (экзотоксический шок).
Выявляют три стадии шока:
Чтобы сепсис не перешёл в септический шок, необходима адекватная и своевременная специализированная медицинская помощь в условиях стационара.
Диагностика сепсиса
У больных с тяжёлым сепсисом наблюдается:
В связи с этим для диагностики сепсиса выполняются следующие исследования:
1. Лабораторные исследования для оценки органной дисфункции:
2. Микробиология:
3. Визуализирующие исследования выполняются в соответствии с симптомами, признаками и лабораторными исследованиями:
Лечение сепсиса
Недавно было предложено, чтобы в течение первого часа после клинического признания сепсиса выполнялись несколько аспектов диагностики и ведения: получение культур крови, измерение уровня лактата, доставка антибиотиков, начало жидкостной реанимации и применение вазопрессоров, если это необходимо для поддержания систолического артериального давления > 65 мм рт. ст. [13] Но способность достичь всего этого в клинической практике ставится под сомнение многими клиницистами.
Антимикробное и другое поддерживающее лечение должно быть начато срочно и одновременно. Прогноз определяется в первую очередь своевременным введением антибиотиков и внутривенных жидкостей.
2. Хирургическое лечение. Чтобы вовремя провести хирургическое лечение, важно контролировать состояние инфицированных тканей и органов (например, некротического сегмента кишечника), инфицированных катетеров, а также имплантируемых протезов и устройств.
Принципы хирургического лечения:
1. Дренирование полостей скопления гноя — вскрытие абсцессов с целью удаления гнойного содержимого и предотвращения распространения гнойно-воспалительного процесса на окружающие органы и ткани. Предпочтение стоит отдавать менее инвазивным процедурам, если это возможно: например, вместо открытого промывания брюшной полости лучше применять чрескожное дренирование.
Прогноз. Профилактика
Профилактика. Рекомендации для предупреждения сепсиса:
Публикации в СМИ
Сепсис
Сепсис — симптомокомплекс, обусловленный постоянным или периодическим поступлением в кровь микроорганизмов из очага гнойного воспаления. В клинической картине преобладают тяжёлые полиорганные нарушения, тогда как местные воспалительные изменения выражены слабо. Характерно образование метастатических очагов гнойного воспаления в различных органах и тканях.
Классификация • Эпидемиологическая •• Внутрибольничный сепсис (послеродовый, послеоперационный, посткатетеризационный, постинъекционный, после гинекологических осмотров, сепсис новорождённых) •• Внебольничный сепсис (криптогенный, тонзиллогенный, кишечный, ожоговый) • Клиническая классификация учитывает следующие признаки: •• Этиология •• Локализация входных ворот инфекции •• Длительность ••• Молниеносный сепсис — 1–3 дня ••• Острый сепсис — до 6 нед ••• Подострый или затяжной сепсис — более 6 нед ••• Хронический сепсис (характерен для пациентов с иммунодефицитными состояниями, особенно при СПИДе) — более 6 мес •• Клиническая форма ••• Септицемия — форма сепсиса, не сопровождающаяся образованием метастатических очагов гнойной инфекции ••• Септикопиемия — форма сепсиса, характеризующаяся образованием метастатических очагов инфекции (в т.ч. инфарктов) ••• Септический (бактериальный) эндокардит. Примечание. Септицемия может трансформироваться в септикопиемию, что даёт основания считать эти формы стадиями одного процесса •• Ведущие клинико-патофизиологические синдромы ••• Тромбогеморрагический синдром (например, ДВС) ••• Септический (инфекционно-токсический) шок ••• Токсико-дистрофическое состояние.
Этиология и эпидемиология • Условно-патогенная флора — стафилококк, стрептококк, кишечная и синегнойная палочки, клебсиелла, грибки рода Candida, реже простейшие, смешанная инфекция • Больные сепсисом обычно не заразны • Для некоторых инфекционных заболеваний (салмонеллёз; скарлатина; заболевания, обусловленные условно-патогенной грамотрицательной микрофлорой; менингококковая инфекция) характерно наличие так называемых «септических форм» (симптоматика сепсиса). Однако диагноз «сепсис» в этих случаях не ставят, поскольку с эпидемиологической точки зрения больной опасен для окружающих. Кроме того, вышеперечисленные заболевания имеют, в отличие от сепсиса, специфическую морфологическую и клиническую картину.
Патогенез • Для развития сепсиса необходимо проникновение условно-патогенного возбудителя через входные ворота (чаще травмированная кожа или слизистая оболочка) с развитием местной реакции (первичного аффекта), реактивного лимфаденита (лимфангоита), гнойного тромбофлебита с последующей бактериемией и токсемией. Поражение сосудистой стенки на большом протяжении, флебиты приводят к образованию инфицированных микротромбов, обусловливающих абсцессы и инфаркты внутренних органов • Клиническая картина не зависит от этиологии, отсутствуют морфологические признаки, указывающие на специфику процесса • Глубокое нарушение обмена веществ вследствие выраженной интоксикации, преобладание процессов катаболизма (гипоальбуминемия, диспротеинемия, гипергликемия, дефицит эссенциальных жирных кислот, гиповитаминоз, метаболический ацидоз). Тяжёлые дистрофические изменения дополнительно ухудшают функции органов, что даже при отсутствии в них клинически выраженных метастазов приводит к системной полиорганной недостаточности, характерной для поздних необратимых стадий сепсиса.
Клиническая картина. Инкубационный период, цикличность течения, характерные для инфекционных заболеваний, отсутствуют. Патогномоничных признаков не существует • Интоксикационный синдром •• Вялость, анорексия, изменения психоэмоционального статуса до грубых общемозговых расстройств (коматозное состояние) •• Лихорадка (температурная кривая чаще всего неправильного типа). Подозрение на наличие сепсиса возникает при продолжительности лихорадки более 5 дней и наличии немотивированных подъёмов температуры тела до фебрильных значений с последующим падением до субфебрильных •• Признаки дистрофии и нарушения питания с развитием гипотрофии и уменьшением массы тела, снижением эластичности кожи, тургора мягких тканей • Дисфункция ЖКТ, тошнота, рвота (в т.ч. и вследствие интоксикации) • Нарушения микроциркуляции — бледность кожных покровов с землистым оттенком, геморрагическая сыпь, одышка, снижение диуреза • Гепатолиенальный синдром • Симптомы поражения органов и тканей соответственно локализации метастатических очагов или входных ворот инфекции.
Лабораторные признаки • Лейкоцитоз или лейкопения (при этиологической роли грамотрицательной флоры и СПИДе), нейтрофилёз с гиперрегенераторным сдвигом влево, прогрессирующая анемия, тромбоцитопения • Гипопротеинемия с диспротеинемией (снижение соотношения альбумины/глобулины) • Высокая концентрация белков острой фазы воспаления • Изменения коагулограммы, свидетельствующие о развитии ДВС • Лейкоцитурия, бактериурия, цилиндрурия, эритроцитурия • Положительные результаты бактериологического исследования крови (обнаружение гемокультуры), кала, мочи, ликвора. Для получения положительного результата необходим трёхкратный забор крови в объёме 20–30 мл с интервалом в 1 ч по возможности до начала антибиотикотерапии • Гиперферментемия, гипербилирубинемия при поражении соответствующих органов.
Диагностические критерии клинических форм сепсиса • Септикопиемия — обнаружение одного или нескольких очагов метастатического воспаления с идентификацией возбудителя • Септицемия — преобладают признаки интоксикационного синдрома с выраженными расстройствами микроциркуляции и центральной гемодинамики, развёрнутой клиникой тромбогеморрагического синдрома. Характерен септический (инфекционно-токсический) шок • Септический (бактериальный) эндокардит (см. Эндокардит инфекционный). Особенности инфекционного процесса: входные ворота — чаще слизистая оболочка глотки, но местный очаг (источник постоянного поступления микроорганизмов в системный кровоток) — эндокард.
ЛЕЧЕНИЕ
Тактика ведения • Госпитализация • Этиотропная терапия. До получения результатов бактериологического исследования антибиотики выбирают эмпирически • Иммуностимулирующая терапия • Дезинтоксикационная терапия (её адекватность в конечном итоге определяет прогноз), в т.ч. по показаниям экстракорпоральная дезинтоксикация: плазмаферез, гемосорбция, перфузия крови через донорские органы животных (селезёнка, печень) • Симптоматическая терапия • Лечение носит характер интенсивной терапии и дополнительно включает экстренную коррекцию расстройств функций жизненно важных органов (инфекционно-токсический шок при септицемии, декомпенсированная сердечная недостаточность при бактериальном эндокардите) • Выраженность локального воспалительного процесса любой локализации не коррелирует с тяжестью течения сепсиса. Следует учитывать, что отдалённый очаг гнойного воспаления может быть как следствием сепсиса (метастазирование), так и его причиной, что важно при определении лечебной тактики.
Лекарственная терапия
• Этиотропная терапия •• До получения результатов бактериологического исследования, особенно при неясной этиологии, наиболее эффективно сочетание гентамицина или тобрамицина 3–5 мг/кг/сут в/в и антибиотика из группы цефалоспоринов или имипенем+циластатин 500 мг в/в каждые 6 ч •• Антибиотики назначают в максимальной дозировке, в/в, в течение не менее 2 нед (несмотря на нормализацию температуры тела) •• Критерии эффективности — очевидная положительная динамика общего состояния и лабораторных показателей.
• Иммуностимулирующие препараты •• Иммуноглобулин человеческий нормальный для внутривенного введения, иммуноглобулин человеческий нормальный (IgG+IgA+IgM) для внутривенного введения •• Препараты ИФН.
• Дезинтоксикационная терапия — внутривенное введение большого количества жидкости в сочетании с диуретиками, например фуросемидом (метод форсированного диуреза) •• Количество вводимой жидкости не должно превышать объём выделенной мочи (при отсутствии у пациента признаков обезвоживания) •• Следует контролировать показатели центральной гемодинамики (АД, ЦВД) и содержание электролитов сыворотки крови и мочи •• Следует дополнительно ввести вазодилататоры.
• Симптоматическая терапия •• При анемии и тромбоцитопении — переливание крови, эритроцитарной и тромбоцитарной масс •• Противовоспалительная терапия: НПВС и ГК (следует учесть иммунодепрессивное действие ГК) •• Регидратация и парентеральное питание при выраженной дисфункции ЖКТ и тяжёлых расстройствах питания •• Купирование сердечной недостаточности и аритмий •• Противошоковые мероприятия при инфекционно-токсическом шоке (септицемия): ГК, адреномиметические средства, плазмозамещающие препараты, например полиглюкин.
Оперативное лечение при наличии доступного оперативному вмешательству очага гнойной инфекции.
Синоним. Инфекция общая гнойная
МКБ-10 • O85 Послеродовой сепсис • P36 Бактериальный сепсис новорождённого • T80.2 Инфекции, связанные с инфузией, трансфузией и лечебной инъекцией
Код вставки на сайт
Сепсис
Сепсис — симптомокомплекс, обусловленный постоянным или периодическим поступлением в кровь микроорганизмов из очага гнойного воспаления. В клинической картине преобладают тяжёлые полиорганные нарушения, тогда как местные воспалительные изменения выражены слабо. Характерно образование метастатических очагов гнойного воспаления в различных органах и тканях.
Классификация • Эпидемиологическая •• Внутрибольничный сепсис (послеродовый, послеоперационный, посткатетеризационный, постинъекционный, после гинекологических осмотров, сепсис новорождённых) •• Внебольничный сепсис (криптогенный, тонзиллогенный, кишечный, ожоговый) • Клиническая классификация учитывает следующие признаки: •• Этиология •• Локализация входных ворот инфекции •• Длительность ••• Молниеносный сепсис — 1–3 дня ••• Острый сепсис — до 6 нед ••• Подострый или затяжной сепсис — более 6 нед ••• Хронический сепсис (характерен для пациентов с иммунодефицитными состояниями, особенно при СПИДе) — более 6 мес •• Клиническая форма ••• Септицемия — форма сепсиса, не сопровождающаяся образованием метастатических очагов гнойной инфекции ••• Септикопиемия — форма сепсиса, характеризующаяся образованием метастатических очагов инфекции (в т.ч. инфарктов) ••• Септический (бактериальный) эндокардит. Примечание. Септицемия может трансформироваться в септикопиемию, что даёт основания считать эти формы стадиями одного процесса •• Ведущие клинико-патофизиологические синдромы ••• Тромбогеморрагический синдром (например, ДВС) ••• Септический (инфекционно-токсический) шок ••• Токсико-дистрофическое состояние.
Этиология и эпидемиология • Условно-патогенная флора — стафилококк, стрептококк, кишечная и синегнойная палочки, клебсиелла, грибки рода Candida, реже простейшие, смешанная инфекция • Больные сепсисом обычно не заразны • Для некоторых инфекционных заболеваний (салмонеллёз; скарлатина; заболевания, обусловленные условно-патогенной грамотрицательной микрофлорой; менингококковая инфекция) характерно наличие так называемых «септических форм» (симптоматика сепсиса). Однако диагноз «сепсис» в этих случаях не ставят, поскольку с эпидемиологической точки зрения больной опасен для окружающих. Кроме того, вышеперечисленные заболевания имеют, в отличие от сепсиса, специфическую морфологическую и клиническую картину.
Патогенез • Для развития сепсиса необходимо проникновение условно-патогенного возбудителя через входные ворота (чаще травмированная кожа или слизистая оболочка) с развитием местной реакции (первичного аффекта), реактивного лимфаденита (лимфангоита), гнойного тромбофлебита с последующей бактериемией и токсемией. Поражение сосудистой стенки на большом протяжении, флебиты приводят к образованию инфицированных микротромбов, обусловливающих абсцессы и инфаркты внутренних органов • Клиническая картина не зависит от этиологии, отсутствуют морфологические признаки, указывающие на специфику процесса • Глубокое нарушение обмена веществ вследствие выраженной интоксикации, преобладание процессов катаболизма (гипоальбуминемия, диспротеинемия, гипергликемия, дефицит эссенциальных жирных кислот, гиповитаминоз, метаболический ацидоз). Тяжёлые дистрофические изменения дополнительно ухудшают функции органов, что даже при отсутствии в них клинически выраженных метастазов приводит к системной полиорганной недостаточности, характерной для поздних необратимых стадий сепсиса.
Клиническая картина. Инкубационный период, цикличность течения, характерные для инфекционных заболеваний, отсутствуют. Патогномоничных признаков не существует • Интоксикационный синдром •• Вялость, анорексия, изменения психоэмоционального статуса до грубых общемозговых расстройств (коматозное состояние) •• Лихорадка (температурная кривая чаще всего неправильного типа). Подозрение на наличие сепсиса возникает при продолжительности лихорадки более 5 дней и наличии немотивированных подъёмов температуры тела до фебрильных значений с последующим падением до субфебрильных •• Признаки дистрофии и нарушения питания с развитием гипотрофии и уменьшением массы тела, снижением эластичности кожи, тургора мягких тканей • Дисфункция ЖКТ, тошнота, рвота (в т.ч. и вследствие интоксикации) • Нарушения микроциркуляции — бледность кожных покровов с землистым оттенком, геморрагическая сыпь, одышка, снижение диуреза • Гепатолиенальный синдром • Симптомы поражения органов и тканей соответственно локализации метастатических очагов или входных ворот инфекции.
Лабораторные признаки • Лейкоцитоз или лейкопения (при этиологической роли грамотрицательной флоры и СПИДе), нейтрофилёз с гиперрегенераторным сдвигом влево, прогрессирующая анемия, тромбоцитопения • Гипопротеинемия с диспротеинемией (снижение соотношения альбумины/глобулины) • Высокая концентрация белков острой фазы воспаления • Изменения коагулограммы, свидетельствующие о развитии ДВС • Лейкоцитурия, бактериурия, цилиндрурия, эритроцитурия • Положительные результаты бактериологического исследования крови (обнаружение гемокультуры), кала, мочи, ликвора. Для получения положительного результата необходим трёхкратный забор крови в объёме 20–30 мл с интервалом в 1 ч по возможности до начала антибиотикотерапии • Гиперферментемия, гипербилирубинемия при поражении соответствующих органов.
Диагностические критерии клинических форм сепсиса • Септикопиемия — обнаружение одного или нескольких очагов метастатического воспаления с идентификацией возбудителя • Септицемия — преобладают признаки интоксикационного синдрома с выраженными расстройствами микроциркуляции и центральной гемодинамики, развёрнутой клиникой тромбогеморрагического синдрома. Характерен септический (инфекционно-токсический) шок • Септический (бактериальный) эндокардит (см. Эндокардит инфекционный). Особенности инфекционного процесса: входные ворота — чаще слизистая оболочка глотки, но местный очаг (источник постоянного поступления микроорганизмов в системный кровоток) — эндокард.
ЛЕЧЕНИЕ
Тактика ведения • Госпитализация • Этиотропная терапия. До получения результатов бактериологического исследования антибиотики выбирают эмпирически • Иммуностимулирующая терапия • Дезинтоксикационная терапия (её адекватность в конечном итоге определяет прогноз), в т.ч. по показаниям экстракорпоральная дезинтоксикация: плазмаферез, гемосорбция, перфузия крови через донорские органы животных (селезёнка, печень) • Симптоматическая терапия • Лечение носит характер интенсивной терапии и дополнительно включает экстренную коррекцию расстройств функций жизненно важных органов (инфекционно-токсический шок при септицемии, декомпенсированная сердечная недостаточность при бактериальном эндокардите) • Выраженность локального воспалительного процесса любой локализации не коррелирует с тяжестью течения сепсиса. Следует учитывать, что отдалённый очаг гнойного воспаления может быть как следствием сепсиса (метастазирование), так и его причиной, что важно при определении лечебной тактики.
Лекарственная терапия
• Этиотропная терапия •• До получения результатов бактериологического исследования, особенно при неясной этиологии, наиболее эффективно сочетание гентамицина или тобрамицина 3–5 мг/кг/сут в/в и антибиотика из группы цефалоспоринов или имипенем+циластатин 500 мг в/в каждые 6 ч •• Антибиотики назначают в максимальной дозировке, в/в, в течение не менее 2 нед (несмотря на нормализацию температуры тела) •• Критерии эффективности — очевидная положительная динамика общего состояния и лабораторных показателей.
• Иммуностимулирующие препараты •• Иммуноглобулин человеческий нормальный для внутривенного введения, иммуноглобулин человеческий нормальный (IgG+IgA+IgM) для внутривенного введения •• Препараты ИФН.
• Дезинтоксикационная терапия — внутривенное введение большого количества жидкости в сочетании с диуретиками, например фуросемидом (метод форсированного диуреза) •• Количество вводимой жидкости не должно превышать объём выделенной мочи (при отсутствии у пациента признаков обезвоживания) •• Следует контролировать показатели центральной гемодинамики (АД, ЦВД) и содержание электролитов сыворотки крови и мочи •• Следует дополнительно ввести вазодилататоры.
• Симптоматическая терапия •• При анемии и тромбоцитопении — переливание крови, эритроцитарной и тромбоцитарной масс •• Противовоспалительная терапия: НПВС и ГК (следует учесть иммунодепрессивное действие ГК) •• Регидратация и парентеральное питание при выраженной дисфункции ЖКТ и тяжёлых расстройствах питания •• Купирование сердечной недостаточности и аритмий •• Противошоковые мероприятия при инфекционно-токсическом шоке (септицемия): ГК, адреномиметические средства, плазмозамещающие препараты, например полиглюкин.
Оперативное лечение при наличии доступного оперативному вмешательству очага гнойной инфекции.
Синоним. Инфекция общая гнойная
МКБ-10 • O85 Послеродовой сепсис • P36 Бактериальный сепсис новорождённого • T80.2 Инфекции, связанные с инфузией, трансфузией и лечебной инъекцией