внутренний зев не расширен при беременности что это
НАРУС
Беременность без осложнений и патологий – это розовая мечта каждой женщины. Суровая реальность, к сожалению, часто преподносит неприятные сюрпризы. Одним из них может стать истмико-церквиальная недостаточность, или сокращенно ИЦН.
Что такое ИЦН и чем она опасна?
.JPG)
Она состоит из тела – мышечного полого мешка, в котором вынашивается ребенок, и шейки, закрывающей вход в матку. Совместно с перешейком шейка матки образовывает первую часть родовых путей. И шейка и перешеек состоят из двух видов тканей: соединительной и мышечной. Причем мышечная ткань сконцентрирована в верхней части шейки, у внутреннего зева матки. Мышцы образуют кольцо-сфинктер, которое не выпускает из матки плодное яйцо раньше времени.
Однако в некоторых случаях это самое мышечное кольцо оказывается неспособно выдержать увеличивающуюся нагрузку: вес плода и околоплодных вод, тонус матки. В результате под давлением плодного яйца шейка матки укорачивается и раскрывается раньше времени.
Чем же опасно ИЦН при беременности? Во-первых, раскрытая шейка матки провоцирует опускание плода, плодная оболочка попадает в канал матки. В этот период она может вскрыться буквально от любого резкого движения.
Во-вторых, влагалище женщины никогда не бывает стерильным. В нем всегда имеются различные бактерии, а часто и инфекции. В итоге происходит инфицирование плодной оболочки. В этом месте она истончается и может порваться просто под весом околоплодных вод.
Вскрытие плодного пузыря и излитие вод вызывают начало родовой деятельности. Таким образом, ИЦН становится одной из самых частых причин выкидышей на поздних сроках (до 22 недель), или преждевременных родов (с 22 до 37 недель).
Как правило, ИЦН развивается на сроке от 16 до 27 недель. В редких случаях патология может развиться раньше, даже на 11 неделе.
Виды и причины истмико-цервикальной недостаточности
В чем причины ИЦН? Они могут быть самыми разными, и в зависимости от причин, выделяют травматическую и функциональную недостаточность.
С первым видом все ясно из названия. Травматическая ИЦН развивается в том случае, если мышцы шейки матки были травмированы тем или иным образом. Из-за чего могут возникнуть травмы? Любая процедура, связанная с расширением шейки матки чревата ее травмой. Это и аборты, и выскабливания после выкидышей, и диагностические выскабливания. Кроме того, мышцы шейки матки могут быть травмированы в ходе родов, а также после ЭКО (экстракорпорального оплодотворения).
В этом случае механизм образования ИЦН при беременности крайне просто: на месте любой травмы возникает рубец из соединительной ткани. В отличие от мышечной, соединительная ткань не способна растягиваться, это и становится причиной недостаточности.
С функциональной ИЦН все несколько сложнее. Ее причины могут крыться в разных факторах. Однако чаще всего данный вид недостаточности связан с гормональными сбоями. Как правило, речь идет о недостатке прогестерона, или же об избытке мужских гормонов – андрогенов. Кстати, это вторая по частоте причина ИЦН.
.JPG)
Она вырабатывает мужские гормоны, и, если у матери их количество повышено или имеется чувствительность к ним, последствия не замедлят сказаться: мышцы в шейке матки ослабевают, и шейка раскрывается.
ИЦН может развиться и по более прозаичным причинам. Например, в том случае, если беременность многоплодная или же имеет место многоводие. В этом случае нагрузка на шейку матки больше, чем при обычной беременности, что также может привести к недостаточности. Не стоит забывать и о патологиях развития матки.
Симптомы ИЦН
К огромному сожалению, истмико-цервикальная недостаточность протекает бессимптомно. Лишь в некоторых случаях ИЦН на ранних сроках может проявлять себя примерно также как угрожающий выкидыш: мажущими кровянистыми выделениями, тянущими болями в животе, распирающие ощущения во влагалище. Обычно же симптомы у ИЦН при беременности отсутствуют.
Диагностика ИЦН
Из-за того, что ИЦН протекает практически бессимптомно, диагностировать ее очень сложно. Для этого необходимо регулярно посещать гинеколога и проводить вагинальный осмотр каждое посещение. К сожалению, многие врачи считают, что осматривать родовые пути достаточно при постановке на учет и уже в роддоме перед родами.
В итоге женщина посещает консультацию, однако врач проводит лишь измерение веса, размера живота и артериального давления. В таких условиях о диагнозе ИЦН при беременности женщина может узнать, когда уже будет поздно. Очень часто об том узнают уже после выкидыша или преждевременных родов при помощи особого исследования: гистеросальпингография – рентгеновский снимок матки и труб с использование рентгеноконстрастного вещества.
Конечно же, если у женщины ранее уже наблюдалась данная патология, за её здоровьем будут наблюдать куда более пристально. Впрочем, вы можете настоять на том, чтобы вагинальный осмотр проводился каждый раз при посещении гинеколога.
Во время осмотра врач должен обратить внимание на размягчение шейки матки, уменьшение ее длинны на начальной стадии ИЦН, и раскрытие шейки на более поздней стадии. Остается один вопрос, какая длинна шейки матки считается нормальной? Многое зависит от срока, ведь ближе к родам уменьшение длины считается нормальным:
Впрочем, в распоряжении врача только его собственные ощущения и гинекологическое зеркало. И если внешний зев матки еще не открыт, гинеколог может только предположить ИЦН, а более точно поставить диагноз при помощи ультразвукового исследования.
Исследование проводится вагинальным датчиком. Отмечаются следующие факторы, которые позволяют определить, имеет ли место истмико-цервикальная недостаточность:
Если внутренний зев уже начал открываться, а внешний еще находится в закрытом состоянии, шейка матки принимает V-вид, и это хорошо видно на УЗИ.
Лечение ИЦН
Только после того, как будет точно установлен диагноз, а также причина патологии, можно приступать к лечению ИЦН при беременности. Без знания причины, как и в любом другом случае, подобрать адекватное лечение не получится.
Прежде всего, выделяют функциональную ИЦН, возникающую на фоне гормональных сбоев. В этом случае назначается гормональная терапия, призванная восстановить нормальный уровень гормонов. Прием препаратов продолжают в течение 1-2 недель, после чего повторно осматривают пациентку. Если ситуация стабилизировалась, и шейка матки больше не раскрывается, то прием препаратов продолжают, сохраняя постоянный контроль за состоянием беременной. Если же ситуация ухудшается, отдают предпочтение другим способам лечения.
Второй способ лечения ИЦН при беременности – установка разгрузочного пессария, его еще называют кольцом Мейера. Фактически, оно представляет собой небольшую конструкцию из пластика особой формы. Его помещают во влагалище, и оно поддерживает шейку матки, перераспределяет вес плода и околоплодных вод. Консервативное лечение ИЦН позволяет сохранить беременность.

Насколько бы не был полезен пессарий, это все-таки инородное тело, которое может спровоцировать дисбиоз влагалища. Во избежание этого у женщины регулярно берут мазки, а также проводят профилактическую санацию антисептиками. В редких случаях могут быть назначены антибиотики.
Снимают кольцо после 37 недели, или же в том случае, если начинается родовая деятельность.
В случаях, когда пластикового кольца явно недостаточно, избирается следующий метод лечения ИЦН при беременности: наложение швов. Внутренний зев матки сужается и сшивается не рассасывающимися нитками. Чаще всего используются шелковые.
На каком сроке проводится операция? В данном случае все определяется индивидуально. Чаще всего, швы накладывают на ранних сроках, то есть до 17 недель. В зависимости от индивидуальных показаний операция может быть проведена и позже, но не позднее 28 недель. В этом вопросе пессарий выгодно отличается от швов, он может быть установлен и на более поздних сроках.
Повышенный тонус матки при уже наложенных швах – это серьезный риск. Поэтому часто пациенткам назначают препараты, снижающие тонус матки, такие как магнезия и гинипрал, а также спазмолитики, например, тот же папаверин.
Снять швы можно в простом кабинете гинеколога на кресле. Делают это в следующих случаях:
При прорезывании швов.
Если швы снимают не в соответствующий срок, а по причине возникающих осложнений, врачи проводят коррекцию и лечение этих осложнений. После этого принимается решение, проводить ли повторную коррекцию.
К сожалению, у этой процедуры, как и почти у всех лечебных процедур, имеется ряд противопоказаний. В том числе:
Соблюдение режима
Любая патология в течение беременности требует не только своевременного лечения, но и соблюдения того или иного режима. Истмико-цервикальная недостаточность не исключение. Женщине с этой патологией необходимо отказаться от лишних физических нагрузок, исключить половые контакты, побольше лежать. Пусть домашние дела за вас делают близкие. Не забывайте своевременно принимать все назначенные вам препараты.
.JPG)
Роды при ИЦН
Поскольку ИЦН – это, по сути, неспособность мышечного кольца оставаться в закрытом состоянии, часто роды при ИЦН проходят стремительно. Конечно, и здесь все индивидуально, и время родов может быть разным.
Своевременная терапия и соблюдение режима, как правило, помогают будущей маме доносить ребенка до положенного срока. Тогда женщину заблаговременно кладут в стационар, где она находится под постоянным наблюдением.
К счастью, истмико-цервикальная недостаточность встречается все-таки достаточно редко. А современная медицина позволяет решить и эту проблему, причем без вреда для женщины и ее малыша. Поэтому данного диагноза бояться не стоит. Главное, соблюдать все рекомендации вашего врача.
Раскрытие внутреннего зева при беременности
Беременность — один из крайне важных и волнительных периодов в жизни женщины. Период ожидания рождения новой жизни наполнен не только радостными эмоциями, но и беспокойством за жизнь будущего малыша. Современная медицина шагнула далеко вперед и сегодня различные патологии возможно установить уже на ранних сроках. Однако у будущих мам все равно остаются вопросы, связанные с данным периодом. В частности, женщин часто беспокоит вопрос нормы раскрытия внутреннего зева при беременности. Для ответа на этот вопрос нужно понять, как устроен женский организм.
Строение внутренних половых органов
Раскрытие внутреннего зева во время беременности при нормальном течении
При физиологичном течении шейка матки начинает готовиться к родам, начиная с 32-34 недель. В этот период она становится мягче по краям, чаще приходит в тонус, что приводит к размягчению и утоньшению ее нижнего отдела. Часть сверху, наоборот, становится более плотной. Эти изменения приводят к тому, что ребенок начинает постепенно опускаться и своим весом провоцировать ее дальнейшее раскрытие. Этот процесс протекает достаточно медленно и занимает около месяца, усиливаясь за несколько дней до родов.
Предвестниками родов становятся следующие симптомы:
Влагалищный осмотр шейки в обычном режиме проводится на 20, 28, 32 и 36 неделях. Если имеются какие-либо проблемы, то осмотр производится чаще. Раскрытие внутреннего зева на 36-38 неделях беременности в норме свидетельствует о завершении подготовки к родам. На данный момент уже произошло частичное замещение мышечной ткани на соединительную, которая способна в большей степени растягиваться в процессе родов. Врач видит это по тому, что шейка стала более рыхлой и ее укорочение приводит к зиянию цервикального канала. Если женщина готовится стать матерью в первый раз, то наружный зев позволяет войти лишь кончику пальца, у повторнородящих — 1 палец. Шейка начинает раскрываться с внутреннего зева. Если роды первые, то канал по своей форме напоминает усеченный конус с основанием вверху. Далее давление плода способствует растяжению и наружного зева. При повторных родах данный процесс протекает проще и занимает меньше времени, благодаря тому, что наружный зев уже открыт на 1 палец. В данном случае наружный и внутренний зев раскрываются почти одновременно.
Раскрытие шейки матки на более ранних сроках
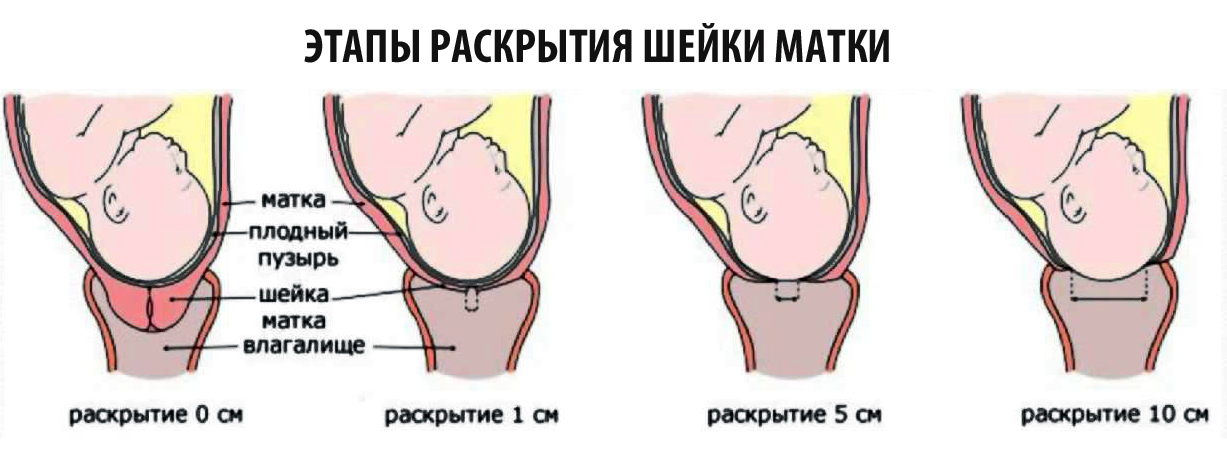
Лечение раскрытия внутреннего зева при беременности
В первую очередь, беременная женщина должна обеспечить себе покой, исключив физический и эмоциональный стресс. Соблюдать постельный режим.
Существуют 2 способа, позволяющие остановить раскрытие:

Использование пессария при многоплодной беременности, предотвращение преждевременных родов.
Раскрытие внутреннего зева после наложения швов происходит в нормальном режиме после их снятия на сроке 37 недель.
Обратный звонок:
Если у вас остались вопросы, наши менеджеры оперативно ответят на них
К сожалению произошла ошибка отправки формы. Попробуйте, пожалуйста, позже.
Внутренний зев не расширен при беременности что это
Захарова Л. В., Амбарцумян А. М., Ахмедова С. Б.
ГОУ ДПО «Российская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию»
Важной задачей охраны здоровья материнства и детства является снижение материнской, перинатальной заболеваемости и смертности. В область научных интересов в связи с решением этой задачи в последние десятилетия входят ранние сроки беременности.
Одной из основных причин преждевременного прерывания беременности, по разным источникам встречающейся в от 30 до 40% случаев, является истмико-цервикальная недостаточность (ИЦН) (В. М. Сидельникова, 2005). Эта патология характеризуется безболезненной дилатацией шейки матки во II и в начале III триместра беременности. В основе механизма прерывания беременности при ИЦН лежит то, что плодное яйцо не имеет опоры в нижнем сегменте в связи с несостоятельностью мышечного кольца, укорочением и размягчением шейки матки, зиянием внутреннего зева и цервикального канала.
По мере развития беременности, с повышением внутри маточного давления, плодные оболочки пролабируют в расширенный внутренний зев и цервикальный канал, что при водит к инфицированию и разрыву оболочек.
Интенсивное развитие и совершенствование медицинской УЗ-техники, позволяющей проводить трехмерное УЗИ в режиме статической реконструкции, дают возможность получать трёхмерное изображение объектов с разрешающей способностью до 0,1 мм.
Таким образом, своевременная правильная оценка УЗ диагностики ИЦН и ее рациональное лечение являются актуальными задачами, решение которых позволяет уменьшить осложнения беременности. Поэтому, целью нашей работы, стала задача изучить значение метода трехмерного трансвагинального УЗ-сканирования в режиме статической реконструкции, определить возможные изменения шейки матки у беременных с ИЦН в ранние сроки гестации и оценить прогностическую значимость выявленных критериев для своевременной диагностики и лечения данной патологии.
Материалы и методы исследования
Показания к применению метода трехмерной УЗИ-диагностики:
— привычное невынашивание беременности;
— гиперандрогения и беременность;
— деформация шейки матки;
— укорочение шейки матки, выявленное при первом УЗ-сканировании.
Противопоказания к использованию метода:
Результаты исследования:
При сопоставлении изображений, полученных путем трансабдоминального и трансвагинального доступов, было выяснено, что трансвагинальное У3И (ТВУ3И) имеет преимущества в диагностике анатомических изменений шейки матки во всех сроках беременности.
Для того чтобы определить истинную длину шейки матки, следует помнить об искажениях метода:При низком расположении плаценты и повышении тонуса матки погрешность измерения величины внутреннего зева составляет 0,5 см, частично растянутый или заполненный мочевой пузырь искусственно увеличивает длину шейки матки в среднем на 0,5 см и скрывает внутренний зев (рис. 1).При ТВУ3И той же пациентки на том же сроке беременности картина меняется (рис. 2).
В последние годы для мониторинга длины шейки матки и величины внутреннего зева используется ТВУЗИ. Одним из УЗ-критериев угрозы прерывания беременности и наличия ИЦН является укорочение длины шейки матки. Однако исходная длина шейки матки, цервикального канала до беременности или в ее ранние сроки (З-4 недели гестации) обычно неизвестна. По этой причине и с учетом того, что индивидуальная длина шейки матки составляет от 32 до 50 мм, при однократном У3И достоверно оценить ее укорочение не представляется возможным (А. ю. Журавлев, 2002). Кроме того, не определена скорость укорочения шейки матки в зависимости от срока гестации при ИЦН и угрозе прерывания беременности.
Для оценки состояния истмического отдела шейки матки в прогностических целях учитывают следующие УЗ-критерии (В. М. Сидельникова, 2005; А. ю. Журавлев, 2002):
• длина шейки матки, равная 3 см, при сроке менее 20 недель у перво- и повторнобеременных является критической для угрозы прерывания беременности и требует интенсивного наблюдения за женщиной;
• у женщин с многоплодной беременностью до 28 недель нижнюю границу нормы составляет длина шейки матки, равная 3,7 см для первобеременных, 4,5 см для повторнобеременных (при трансвагинальном сканировании);
• ширина шейки матки на уровне внутреннего зева в норме постепенно возрастает с 10-й по 36-ю неделю от 2,58 до 4,02 см;
• прогностическим признаком угрозы прерывания беременности является снижение отношения длины шейки матки к ее диаметру на уровне внутреннего зева до 1,16 +/- 0,04 при норме 1,53 +/- 0,03;
• длина шейки матки, равная 2 см, является абсолютным признаком невынашивания беременности и требует соответствующей хирургической коррекции;
• при оценке длины шейки матки необходимо учитывать способ измерения, поскольку результаты трансабдоминального УЗИ достоверно отличаются от итогов трансвагинального, превышая их в среднем на 0,5 см.
Воронкообразное расширение внутреннего зева, происходящее из-за пролабации плодных оболочек и амниотической жидкости в верхнюю часть цервикального канала, и расширение цервикального канала, могут считаться признакам и шеечной недостаточности и угрозы самопроизвольного прерывания беременности. Однако пролабация плодных оболочек при трансвагинальном двухмерном сканировании определяется при раскрытии внутреннего зева более чем на 11 мм. Таким образом, даже длительный трансвагинальный мониторинг в процессе двухмерного сканирования не дает возможности увидеть пролабацию плодных оболочек в цервикальный канал.
Трансвагинальное трехмерное сканирование в режиме статической реконструкции показано проводить в группе риска по ИЦН со сроком гестации 6-7 недель при наличии этиологических факторов, вызывающих ИЦН. В толще шейки матки появляются отчетливо видимые анэхогенные структуры цилиндрической формы, представляющие собой железы шейки матки, размером от 0,2 до 0,4 см; внутренний зев при этом бывает щелевидным (рис. 3).
При динамическом контроле со срока 8-9 недель гестации у женщин с последующим развитием ИЦН на 17-20-й неделях беременности количество желез шейки матки увеличивается, их размер достигает 0,4-0,6 см. Одновременно расширяется внутренний зев до 0,2 см, а также отчетливо визуализируются пролабация плодных оболочек, расположенных в проекции внутреннего зева, и крипты (призматический эпителий шейки матки) (рис. 4).
В норме у женщин с физиологически протекающей беременностью при динамическом трехмерном трансвагинальном сканировании в режиме статической реконструкции крипты не видны (рис. 5). Так, у 64% беременных с укорочением шейки матки в 8-9 недель, достигающей к 16-17 неделям беременности длины 2,5-3,0 см, и с расширением внутреннего зева до 0,8-1,8 см не были выявлены крипты и пролабация плодных оболочек во внутренний зев.Только у 36% женщин, имевших динамическое укорочение шейки матки и увеличение количества расширенных желез шейки матки, в срок 10-11 недель беременности внутренний зев имел воронкообразную форму (не видимую еще при двухмерном сканировании) и к сроку 14-17 недель длина шейки матки уменьшалась до 2,0-2,4 см, а внутренний зев расширялся до 11,0-12,0 мм с отчетливой пролабацией плодных оболочек, т. е. к сроку 17 недель гестации отчетливо были видны УЗ-признаки, коррелирующие с клиническими признаками ИЦН.
Таким образом, лишь У 76% беременных, имевших УЗ-критерии развития ИЦН, возникла клиника угрозы прерывания беременности. Структурные изменения в шейке матки, видимые только при трехмерном трансвагинальном сканировании (в режиме статической реконструкции), коррелировали с клиническими признаками ИЦН (табл. 1).
Воронкообразное расширение является характерным признаком частичной дилатации цервикального канала, который становится максимально расширенным в области внутреннего зева и постепенно сужается к середине. При определении длины шейки матки учитывается только длина ее сомкнутой части. Крайней степенью ИЦН является расширение цервикального канала на всем протяжении, что может привести к пролабации плодного пузыря, к инфицированию и преждевременному разрыву плодных оболочек, прерыванию беременности.
Однако вышеперечисленные УЗ-критерии не всегда могут при водить к прерыванию беременности. Так, у 25% беременных с клиническими и УЗ-признаками ИЦН после снятия швов, показанием к наложению которых явилась ИЦН, самопроизвольные роды произошли через 10-14 дней, в 2% случаев после снятия швов было необходимо родовозбуждение при доношенной беременности, из них в 1,5% случаев родовозбуждение было незффективным, что явилось показанием к операции кесарева сечения.В 2% случаев наблюдались преждевременный разрыв плодных оболочек, возникновение свищей шейки матки (при хирургической коррекции ИЦН). В остальных случаях после снятия швов самопроизвольные роды произошли в течение 2-З дней.
Из этого следует, что у 46,5% беременных, которым была проведена хирургическая коррекция ИЦН, после снятия швов самопроизвольные роды при доношенной беременности в течение ближайших 5-7 дней не наступали (табл. 2).
Выводы:
Проведение только двухмерного УЗ-сканирования не дает возможности определить со сроков от 9 до 20 недель гестации сопутствующие изменения тканей шейки матки (крипты и расширенные железы шейки матки), достоверную величину внутреннего зева и начало пролабации плодных оболочек в цервикальный канал. В целях ранней диагностики формирования ИЦН разработана методика последующего проведения трехмерного трансвагинального сканирования (в режиме статической реконструкции). Для решения вопроса о целесообразности и своевременности наложения швов на шейку матки у беременных в группе риска по ИЦН необходимо проводить трансвагинальное трехмерное сканирование в сроки 8-9 недель.
Схема диспансерного наблюдения беременных 8 группе риска по ИЦН:
I этап. В целях выявления или исключения начала формирования шеечного фактора невынашивания беременным с привычным невынашиванием, с различными формами гиперандрогений, с деформациями шейки матки в срок 8-9 недель рекомендовано трехмерное ТВУЗИ в режиме статической реконструкции.
II этап. Для определения достоверных клинических и УЗ-признаков развития ИЦН в срок 10-11 недель выполняется контрольное УЗ-сканирование трехмерным трансвагинальным методом в режиме статической реконструкции в динамике. При обнаружении прогрессирования процесса проводится госпитализация.
III этап. Госпитализация с целью хирургической коррекции ИЦН и дальнейшего пролонгирования беременной.




