витамины для кормящих без йода потому что тиреотоксикоз
Что нужно щитовидной железе?
Неоднократно в нашей и зарубежной литературе я обращала внимание на исследования по дисфункции микроэлементов и их связи с заболеваниями щитовидной железы, привожу выдержки:
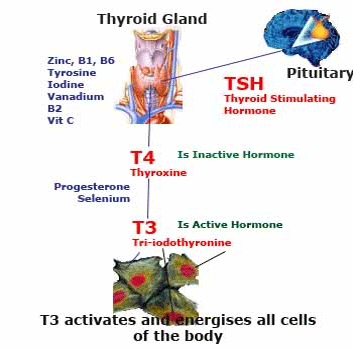
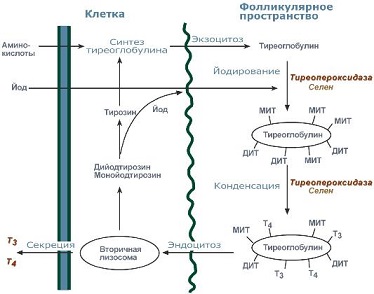
Теперь подробнее. Важнейшие витамины, участвующие в метаболизме щитовидной железы – это витамины В2, В1, В6, витамин С; важнейшие микроэлементы – йод, витамин Д, селен, цинк, ванадий и аминокислота – тирозин.
В2 (рибофлавин). Он активно разрушается под влиянием недостаточной или повышенной функции щитовидной железы. Восполнить его не сложно, обычными продуктами: дрожжи, молоко в порошке, миндаль, какао, куриные яйца и перепелиные яйца, телятина, арахис, баранина, говядина, гречневая крупа, овсяные хлопья, шпинат, зелёный горошек, цветная капуста, картофель, творог. Человеческий организм не способен накапливать рибофлавин, практически любой избыток будет быстро выведен из организма (поэтому в пище он нужен- ежедневно!). Для женщин в сутки необходимо 1,3-2,2 миллиграмма, а для мужчин 1,4-3 миллиграмма рибофлавина.
Препараты цинка – это Цинкит, Цинктерал, Пиколинат цинка, Флаво цинк, Био цинк, Цинк хелат.
Потребность в цинке: в возрасте от 6 месяцев до 3 лет – 3–5 мг/сутки; от 3–8 лет – 5–8 мг/сутки; от 8–13 лет – 8–11 мг/сутки; юноши от 13–18 лет – 11–15 мг/сутки, девушки – 9–12 мг/сутки; мужчины от 18 лет – 15–20 мг/сутки, женщины – 12–15 мг/сутки; беременные и кормящие грудью – 20–25 мг/сутки.
Естественный цинк содержат говядина, печень, морские продукты, морковь, лук, рисовые отруби, овсяная мука. А вот селен можно получить только с хлебом, если он был выращен на селенированной почве!
А вот кто же этот удивительный ванадий? Химики называют ванадий ультрамикроэлементом – так называют те элементы, содержание которых в организме не превышает 0,000001%.
Про использование витамина Д я уже писала ранее и ещё буду писать отдельно, тема интересная.
Вот такие интересные факты о щитовидной железе мне удалось узнать.
Эта статья ни в коем случае не является «призывом к действию», а всего лишь – «информация к размышлению» для вас и вашего лечащего врача, и, одновременно, попытка поделиться своими мыслями о перспективах лечения заболеваний щитовидной железы.
Важно! Обращение администрации сайта о вопросах в блоге:
Уважаемые читатели! Создавая этот блог, мы ставили себе цель дать людям информацию по эндокринным проблемам, методам диагностики и лечения. А также по сопутствующим вопросам: питанию, физической активности, образу жизни. Его основная функция – просветительская.
В рамках блога в ответах на вопросы мы не можем оказывать полноценные врачебные консультации, это связано и недостатком информации о пациенте и с затратами времени врача, для того чтобы изучить каждый случай. В блоге возможны только ответы общего плана. Но мы понимаем, что не везде есть возможность проконсультироваться с эндокринологом по месту жительства, иногда важно получить еще одно врачебное мнение. Для таких ситуаций, когда нужно более глубокое погружение, изучение медицинских документов, у нас в центре есть формат платных заочных консультаций по медицинской документации.
Как это сделать? В прейскуранте нашего центра есть заочная консультация по медицинской документации, стоимостью 1200 руб. Если эта сумма вас устраивает, вы можете прислать на адрес patient@mc21.ru сканы медицинских документов, видеозапись, подробное описание, все то, что сочтете нужным по своей проблеме и вопросы, на которые хотите получить ответы. Врач посмотрит, можно ли по представленной информации дать полноценное заключение и рекомендации. Если да, вышлем реквизиты, вы оплатите, врач пришлет заключение. Если по предоставленным документам нельзя дать ответ, который можно было бы рассматривать как консультацию врача, мы пришлем письмо о том, что в данном случае заочные рекомендации или выводы невозможны, и оплату брать, естественно, не будем.
С уважением, администрация Медицинского центра «XXI век»
Йоддефицит и беременность
В последние годы распространенность заболеваний щитовидной железы у беременных женщин растет, что, несомненно, определяет состояние физического и психического здоровья подрастающего поколения, так как установлено, что даже субклинические формы тиреоидной

Заболевания щитовидной железы, сопровождающиеся нарушением ее функции, часто ведут к расстройствам менструального цикла, снижению фертильности, оказывают отрицательное влияние на все звенья обмена веществ, микроциркуляцию, сосудистый тонус, иммунный и гормональный гомеостазы, что, в свою очередь, не может не сказаться на процессах эмбриогенеза, плацентации и течении беременности. У пациенток с данным нарушением частота фетоплацентарной недостаточности (ФПН) достигает 96%, угрозы прерывания беременности — 55%, гестоза — 51%, преждевременных родов — 7,2%, аномалии родовой деятельности — 24%. При этом новорожденные составляют группу высокого риска по перинатальной заболеваемости, среди них превалируют незрелые дети, частота анте- и интранатальной гипоксии и асфиксии достигает 20%, а гипотрофии — 14%, часто наблюдаются врожденные пороки развития (ВПР) — до 25%.
В 2003 г. на базе МОНИИАГ было проведено обследование 336 женщин, проживающих в Московской области (регионе с легким и умеренным йодным дефицитом), на разных сроках гестации, ранее наблюдавшихся у эндокринолога. При УЗИ патология ЩЖ была у 15,2% беременных, при этом ее диффузное увеличение выявлено у 5,1%. Распространенность узлового и кистозно-узлового зоба составила 10,7%, первичный гипотиреоз был выявлен у 4,95% беременных.
С учетом высокой распространенности патологии ЩЖ у беременных целесообразным является внедрение в повседневную практику врача акушера-гинеколога скрининга на выявление данной патологии. Скрининг должен предполагать проведение УЗИ ЩЖ матери с обязательным подсчетом ее объема (норма до 18 мл); определение в сыворотке крови содержания тиреотропного гормона (ТТГ), свободной фракции тироксина (свободный Т4) и антител к тиреоидной пероксидазе (АТ-ТПО) в 8–12 нед гестации; проведение тонкоигольной пункционной биопсии при выявлении узловых образований диаметром более 1 см под УЗ контролем (онкологическая настороженность); при выявлении патологии щитовидной железы — консультация в специализированных центрах.
Одной из причин столь высокой частоты патологии щитовидной железы является то, что практически все население России проживает на территории с йодным дефицитом различной степени тяжести. В свою очередь, недостаточность йода приводит к нарушению репродуктивной функции у женщин: увеличивается количество выкидышей, мертворождений, повышается перинатальная и младенческая смертность. Течение беременности и родов у женщин с эндемическим зобом сопровождается повышенной частотой таких осложнений, как самопроизвольный выкидыш (4%), гестоз (7,2%), хроническая внутриутробная гипоксия плода (34%), дискоординация родовой деятельности (31%), фетоплацентарная недостаточность (18%), угроза прерывания беременности (18%) (В.И.Краснопольский, 2004). Недоношенность плода у этого контингента беременных отмечается в 18% случаев, задержка внутриутробного развития — в 21,5%, гнойно-септические осложнения у новорожденных — в 38,5% (Л.А.Шеплягина, 2001).
Широкое внедрение на всей территории России программы антенатальной и постнатальной йодной профилактики, подразумевающей прием беременными и кормящими женщинами препаратов йода в суточной дозе не менее 200 мкг/сут, позволит значительно снизить патологию беременности и улучшить психическое и физическое здоровье подрастающего поколения.
Антенатальная профилактика (за 3–6 мес до зачатия и в течение всей беременности) направлена на предупреждение неврологической патологии у новорожденных и сводится к назначению профилактических доз йодида женщинам репродуктивного возраста, планирующим беременность, и беременным. Постнатальная профилактика является ее продолжением, рекомендуется женщинам, кормящим детей грудью, и ставит своей целью нормальное физическое, нервно-психическое и половое развитие детей, а также предупреждает гипогалактию у матери.
Однако наши исследования показали, что только 35% беременных принимали препараты йода, доза которого составляла 50–150 мкг/сут (в основном в виде пищевых добавок или поливитаминов для беременных). При этом биохимические признаки повышенной тиреоидной стимуляции (свТ3/свТ4 > 0,025) выявлены почти в 100% наблюдений, что свидетельствует о явно недостаточном поступлении йода в организм беременной.
Согласно методическим указаниям, «в группах повышенного риска по развитию йоддефицитных заболеваний предпочтительнее использовать препараты, содержащие стандартизированную дозу йода». При приеме беременной минерально-поливитаминных комплексов, содержащих 150 мкг йода, необходимо дополнительно назначать препараты йода в дозе 50 мкг/сут.
При индивидуальной йодной профилактике беременным женщинам необходимо избегать йодсодержащих биологических добавок, особенно содержащих большую суточную дозу йода (Н.Ю.Свириденко, 2003). Ранее было доказано, что доза йодидов более 500 мкг/сут может способствовать развитию транзиторного гипотиреоза новорожденных по эффекту Вольфа–Чайкова путем ингибирования секреции тиреоидных гормонов плода (Г.А.Мельниченко и др., 1999). Единственным противопоказанием для назначения индивидуальной йодной профилактики во время беременности, помимо непереносимости йода, является диффузный токсический зоб (болезнь Грейвса, аутоиммунный тиреотоксикоз). Носительство АТ-ТПО, а также хронический аутоиммунный тиреоидит не являются противопоказаниями для йодной профилактики, хотя и требуют динамического контроля функции ЩЖ в течение беременности в среднем один раз в триместр (Г.А.Мельниченко и др., 2003).
Общеизвестно, что риск развития заболевания ЩЖ во время беременности значительно выше у женщин с наличием в анамнезе зоба (диффузного или узлового), причем количество и размер узлов практически всегда увеличиваются во время беременности. Повторная беременность приводит к дальнейшему увеличению размеров ЩЖ и усилению узлообразования.
Данные морфологических исследований плацент показали, что наличие у беременной зоба даже на фоне эутиреоидного состояния приводит к развитию плацентарной недостаточности, которая выражается в структурных изменениях микроворсинок и снижении их количества, уменьшении площади синцитиотрофобласта, изменениях в митохондриях, что, в свою очередь, приводит к увеличению частоты акушерских и перинатальных осложнений.
Для лечения диффузного или узлового эутиреоидного зоба во время беременности (в случае исключения тиреоидной автономии) может применяться монотерапия препаратами йода 200–250 мкг/сут или комбинированная терапия йодидом калия 200 мкг/сут и L-тироксином. Доза L-тироксина в этом случае подбирается индивидуально под контролем уровня ТТГ и свТ4 в сыворотке крови 1 раз в триместр.
Распространенность гипотиреоза у беременных колеблется от 2 до 5%. Анализ течения беременности у 180 пациенток с гипотиреозом показал, что его неадекватное лечение приводит к таким осложнениям, как спонтанные выкидыши (19,8%), угроза прерывания беременности (62%), железодефицитная анемия (66%), ранний токсикоз (33%), гестоз (11,2%), ФПН (70%). Проявления перинатальной энцефалопатии мы наблюдали у 19,8% детей. Распространенность анте- и интранатальной гипоксии и асфиксии составила 19,6%, гипотрофия — 13,7%. По данным литературы, даже при рождении здоровыми от матерей с недостаточно хорошо компенсированным гипотиреозом 50% детей могут иметь нарушения полового созревания, снижение интеллектуальной функции, высокую заболеваемость.
Учитывая тот факт, что ранние стадии эмбриогенеза протекают под контролем только материнских тиреоидных гормонов, компенсация гипотиреоза должна быть проведена еще на стадии предгравидарной подготовки. Считается, что адекватная компенсация гипотиреоза перед наступлением беременности соответствует уровню ТТГ 0,4–2,0 мМЕ/л и уровню свТ4 ближе к верхней границе нормы.
Наступление беременности при нелеченом гипотиреозе крайне маловероятно, и имеется только несколько сообщений о благоприятном исходе беременности на этом фоне. Тем не менее мы наблюдали спонтанное наступление и пролонгирование беременности с хорошим перинатальным исходом у женщин с уровнем ТТГ в I триместре беременности 87–117 мМЕ/л. В то же время даже субклинический гипотиреоз может быть причиной бесплодия.
Лечение гипотиреоза во время беременности сводится к назначению заместительной терапии тиреоидными гормонами (L-тироксин), причем сразу же после наступления беременности доза L-тироксина повышается примерно на 50 мкг в сут. В литературе имеются рекомендации по предгравидарному повышению дозы L-тироксина примерно на 25–50 мкг, что защищает пациентку от гипотироксинемии в I триместре беременности, пока факт беременности не будет установлен. При гипотиреозе, впервые выявленном во время беременности (как манифестном, так и субклиническом), или при декомпенсации ранее существовавшего гипотиреоза полная заместительная доза L-тироксина назначается сразу, т.е. без постепенного ее увеличения.
L-тироксин принимается натощак, за 30 мин до еды ежедневно. Для обеспечения полной биодоступности препарата прием любых других лекарств (в том числе поливитаминов для беременных с карбонатом кальция и препаратов железа) необходимо отсрочить на 2–4 ч.
Очень часто возникает вопрос, нуждаются ли беременные с первичным гипотиреозом, получающие заместительную терапию тиреоидными гормонами, в дополнительном назначении препаратов йода. Ранее было упомянуто, что на стадии фетогенеза плацентарный барьер практически непроницаем для материнского тироксина, при этом ЩЖ плода приобретает способность концентрировать йод и синтезировать йодтиронины уже на 10–12-й неделе внутриутробного развития, т. е. активность щитовидной железы плода со II триместра беременности полностью зависит от поступления йода (а не тироксина) из материнского организма. Таким образом, пациенткам с гипотиреозом (в том числе на фоне аутоиммунного тиреоидита) на весь период беременности и лактации, помимо заместительной терапии L-тироксином, необходимо добавлять препараты йода в физиологической дозе 200 мкг/сут.
Принимая во внимание высокий риск развития ФПН у пациенток с нарушением функции ЩЖ, с профилактической целью целесообразно применять комплекс метаболической терапии (Кокарбоксилаза, рибофлавина мононуклеотид, Липоевая кислота, Метионин, пантотенат кальция, витамин Е). Хороший эффект при профилактике и лечении ФПН был получен при использовании Ксантинола никотината, Курантила, Эссенциале, Хофитола (в стандартных дозировках). Данный комплекс целесообразно применять во II и III триместрах беременности продолжительностью 3–4 нед.
При выявлении клинико-лабораторных признаков ФПН лечение проводится в условиях акушерского стационара и включает: инфузии Ксантинола никотината, Эссенциале, Актовегина, Кокарбоксилазы.
Для профилактики и лечения ФПН и гестоза у беременных с заболеваниями ЩЖ мы рекомендуем использовать ингаляции гепарина. Преимущества метода заключаются в отсутствии коагуляционных симптомов (кровотечения, тромбоцитопения, синдром «рикошета») и инъекционных осложнений (гематомы, некрозы, абсцессы), возможности длительного ее применения и отсутствии необходимости жесткого коагулогического контроля во время проведения терапии.
Для профилактики ФПН и гестоза суточная доза гепарина составляет 250–300 Ед/кг, продолжительность курса — 5–7 дней, количество курсов — 2–3, интервалы между курсами — 2 дня. При лечении данных осложнений: суточная доза — 500–700 Ед/кг, продолжительность курса — 21–28 дней, количество курсов — 1–2, интервалы между курсами — 2–3 нед. Ингаляции проводят 2 раза в сутки с интервалом 12 ч.
Широкое внедрение на всей территории России программы антенатальной и постнатальной йодной профилактики, подразумевающей прием беременными и кормящими женщинами препаратов йода в суточной дозе 200 мкг/сут, своевременное и адекватное лечение заболеваний щитовидной железы у беременных женщин, должно способствовать как нормальному течению беременности, так и правильному физическому и интеллектуальному развитию подрастающего населения.
Литература
В. А. Петрухин, доктор медицинских наук, профессор
Ф. Ф. Бурумкулова, кандидат медицинских наук
МОНИИАГ, Москва
Йоддефицитная патология щитовидной железы: профилактика и лечение
С проблемой диффузного и узлового зоба сталкиваются врачи многих специальностей: эндокринологи, хирурги, онкологи, радиологи, терапевты, кардиологи, педиатры. Диагностика и лечение этих заболеваний касаются врачей-эндокринологов, однако с последствиями ф
С проблемой диффузного и узлового зоба сталкиваются врачи многих специальностей: эндокринологи, хирурги, онкологи, радиологи, терапевты, кардиологи, педиатры. Диагностика и лечение этих заболеваний касаются врачей-эндокринологов, однако с последствиями функциональных нарушений щитовидной железы приходится сталкиваться терапевтам, кардиологам, невропатологам, гастроэнтерологам, а иногда и психиатрам.
В основе развития диффузных и узловых форм зоба лежат разные причины: йодная недостаточность, генетически обусловленные дефекты синтеза тиреоидных гормонов, зобогенные факторы, связанные с пищей, начальные проявления аутоиммунной патологии. Установлено, что в Российской Федерации основной причиной развития диффузных и узловых форм зоба является дефицит йода. Исследования, проведенные в последнее десятилетие, показали, что в России не существует территорий, население которых не подвергалось бы риску развития йоддефицитных заболеваний [2]. С йодным дефицитом связано 90–95% случаев увеличения щитовидной железы.
В странах, где существует дефицит йода, в структуре заболеваний щитовидной железы преобладают диффузные и узловые формы зоба, выше относительная частота низкодифференцированных форм рака.
Исследования, посвященные оптимальным показателям содержания йода в пище, при которых не происходит развития зоба, позволили установить нормативы его потребления в сутки (ВОЗ, 2001) [5]:
В организм йод попадает в виде неорганических соединений или в органической форме.
В организме здорового человека содержится около 15 — 20 мг йода, из которых 70 — 80% находится в щитовидной железе. Ежедневно щитовидная железа при достаточном поступлении йода секретирует 90–110 мкг тироксина и 5–10 мкг трийодтиронина. Главным стимулятором синтеза и секреции тиреоидных гормонов является тиреотропный гормон гипофиза (ТТГ). Тиреоидные гормоны регулируют процессы энергообразования в организме, синтеза нуклеиновых кислот и белка, а также функционирование органов и тканей. Под воздействием тиреодных гормонов происходит формирование ЦНС у плода, становление интеллекта и поддержание умственной и физической работоспособности в течение жизни.
Если поступление йода в организм ограничено, нормальная секреция тиреоидных гормонов может быть достигнута только в результате перестройки функции щитовидной железы. На первом этапе увеличивается поглощение йода щитовидной железой. Далее происходит изменение внутритиреоидного метаболизма йода — организм более экономно расходует йод, образовавшийся в процессе разрушения тиреоидных гормонов, используя его повторно. Свободные атомы йода направляются для синтеза трийодтиронина, биологическая активность которого в три – пять раз выше, чем тироксина. Чтобы захватить больше йода, щитовидная железа увеличивается в размерах — за счет гиперплазии (количества) и гипертрофии (объема) тиреоидных клеток, таким образом формируется эндемический зоб. Эндемический зоб является предрасполагающим фактором для развития многих заболеваний щитовидной железы, в том числе узловых образований и менее дифференцированных форм рака. Если дефицит йода не восполнять, то со временем функциональная активность щитовидной железы снижается, уровень тиреоидных гормонов в крови падает, скорость обмена веществ замедляется, т. е. развивается гипотиреоз.
По современным представлениям, ТТГ является не единственным стимулятором пролиферации тиреоцитов, его пролиферативные и трофические эффекты опосредуются другими внутриклеточными факторами. Исследования последних лет показали, что йод, попадая в тиреоцит, помимо йодтиронинов образует соединения с липидами (йодолактоны). Йодированные липиды служат ингибиторами продукции ИРФ-1 и других ростовых факторов. При отсутствии этой блокады факторы роста запускают пролиферативные процессы, результатом которых является гиперплазия тиреоцитов.
В зобно-измененной щитовидной железе наиболее активно пролиферирующие группы клеток или фолликулов образуют отличные от окружающей ткани участки или «узлы». Узел редко бывает один. Как правило, их много, и они обнаруживаются в разных сегментах щитовидной железы. В ряде случаев в результате соматических мутаций часть узлов приобретает способность функционировать автономно, т. е. независимо от ТТГ. Диффузные формы зоба чаще встречаются у детей и подростков и лиц детородного возраста. Узловые — в старшей возрастной группе.
Самым простым методом диагностики зоба является пальпация щитовидной железы. Если врач на основании пальпации делает вывод о наличии у пациента увеличения щитовидной железы или пальпирует в ней узловые образования, пациенту показано УЗИ щитовидной железы.
С клинических позиций зобом называется диффузное увеличение щитовидной железы, определяемое либо пальпаторно, либо с помощью методов визуализации. Зобом обозначается увеличение объема щитовидной железы более 18 мл у женщин и более 25 мл у мужчин. Равномерное увеличение щитовидной железы называется диффузным зобом, наличие образования в ней — узловым. У женщин, особенно в йоддефицитных районах, зоб развивается в два-три раза чаще, чем у мужчин, как правило, в периоды, когда повышена потребность в гормонах щитовидной железы, — пубертата и беременности.
«Узловой зоб» — это собирательное понятие, объединяющее очаговые поражения щитовидной железы c различными патоморфологическими изменениями. Это могут быть кисты, коллоидные узлы, доброкачественные или злокачественные опухоли, в подавляющем большинстве случаев имеющие эпителиальное происхождение и представляющие собой аденомы и раки. В этой связи обязательным методом исследования при узловом зобе является пункционная биопсия с последующим цитологическим уточнением диагноза. На долю узлового коллоидного в разной степени пролиферирующего зоба приходится 75–90% от всех узловых образований в щитовидной железе. Основная причина развития коллоидного пролиферирующего зоба в РФ — это дефицит йода.
Как правило, зоб (диффузный, узловой) небольших размеров больного не беспокоит. Жалобы появляются при симптомах сдавления органов шеи или при изменении функционального состояния щитовидной железы. Большинство больных с узлами щитовидной железы находятся в эутиреоидном состоянии, но в результате естественного течения заболевания, или после поступления в организм дополнительных количеств йода с йодными добавками, или в составе йодсодержащих фармакологических средств продукция тиреоидных гормонов автономными образованиями может увеличиться, что приводит к развитию тиреотоксикоза. Развитию явного тиреотоксикоза при узловом и многоузловом зобе может предшествовать длительный период субклинического тиреотоксикоза, который определяется как сниженный уровень ТТГ при нормальных показателях свободных фракций тироксина и трийодтиронина. Декомпенсированная функциональная автономия в клинической практике будет проявляться как узловой, многоузловой токсический зоб. При сцинтиграфии щитовидной железы у таких больных выявляются участки, активно поглощающие изотопы 131 I или Tc 99 m («горячие» узлы).
Развитие функциональной автономии преимущественно у лиц пожилого возраста определяет клинические особенности данного заболевания. Обычные симптомы тиреотоксикоза, такие, как зоб, пучеглазие, тахикардия, похудание, потливость, тремор рук и тела, повышенная возбудимость, могут быть выражены незначительно или вовсе отсутствовать. В клинической картине, как правило, доминируют сердечно-сосудистые и психические расстройства: апатия, депрессия, отсутствие аппетита, слабость, сердцебиения, нарушения сердечного ритма, симптомы недостаточности кровообращения. Часто пациенты страдают сопутствующими заболеваниями сердечно-сосудистой системы, патологией пищеварительного тракта, неврологическими заболеваниями, что маскирует основную причину заболевания. Преобладание тех или иных симптомов заставляет больных обращаться к терапевту, кардиологу, невропатологу, гастроэнтерологу, а иногда и к психиатру и очень редко по назначению — к эндокринологу.
Кардиологи после назначения антиаритмического йодсодержащего средства амиодарона или введения йодсодержащих контрастов при коронарографии могут столкнуться с развитием йодиндуцированного тиреотоксикоза на фоне введения фармакологических доз йода [3]. Для уточнения размеров щитовидной железы, наличия узлов, функциональной активности проводятся: УЗИ, цветное допплеровское картирование, сцинтиграфия щитовидной железы, рентгенологическое исследование, компьютерная (КТ) и магнитно-резонансная томография (МРТ). С помощью УЗИ определяются объем и эхоструктура, кровоснабжение щитовидной железы. Рентгенологическое исследование с контрастированием барием пищевода позволяет уточнить локализацию зоба, наличие симптомов сдавления органов шеи. По накоплению и распределению радиофармпрепарата можно судить о функциональной активности щитовидной железы, о характере ее поражения (диффузном или узловом), об объеме ткани после струмэктомии, о наличии эктопированной ткани. Показания для проведения КТ и МРТ ограничены вследствие высокой стоимости и сложности исследования. Результаты помогают диагностировать загрудинный зоб, уточнить расположение зоба по отношению к окружающей ткани, определить смещение или сдавление трахеи и пищевода.
На сегодняшний день к заболеваниям щитовидной железы, причиной которых является дефицит йода, относятся: диффузный нетоксический (эндемический) зоб, узловой (многоузловой) нетоксический зоб, функциональная автономия щитовидной железы, йодиндуцированный тиреотоксикоз.
Парадокс, но в районах с недостаточным потреблением йода частота автономных образований в щитовидной железе значительно выше, чем в тех, где проводится йодная профилактика.
Базовым методом йодной профилактики, доступным всему населению РФ, является йодирование пищевой поваренной соли. Однако в определенные периоды жизни (детство, подростковый период, беременность, кормление грудью) потребность в микроэлементах возрастает, и организм нуждается в регулярном дополнительном приеме физиологических доз йода. В таких случаях проводится индивидуальная или групповая йодная профилактика.
Групповая йодная профилактика — профилактика в масштабе определенных групп повышенного риска по развитию йоддефицитных заболеваний: дети, подростки, беременные и кормящие женщины, лица детородного возраста. Осуществляется путем регулярного длительного приема медикаментозных препаратов, содержащих физиологическую дозу йода, в частности йодомарина 100/200:
Индивидуальная йодная профилактика — профилактика у отдельных лиц путем длительного приема препаратов, содержащих физиологическую дозу йода.
Как мы определили, основной причиной развития зоба (диффузного, узлового/многоузлового коллоидного зоба) в наших регионах является дефицит йода. Следовательно, этиотропным вариантом лечения диффузных и узловых коллоидных форм зоба будет назначение препаратов йода [4]. Препарат йода йодомарин 100/200 назначается соответственно возрастной потребности:
Если через шесть месяцев отмечается значительное уменьшение или нормализация размеров щитовидной железы (пальпация, УЗИ), рекомендуется продолжить прием йодомарина в тех же дозах с целью предупреждения рецидива зоба.
В том случае, если на фоне приема препаратов йода в течение шести месяцев размеры щитовидной железы остаются прежними или увеличиваются, показана патогенетическая терапия супрессивными дозами L-тироксина в его комбинации с йодомарином. Уровень ТТГ должен снизиться ниже 1 МЕ/л (0,3–0,5 МЕ/л). Реальная доза L-тироксина составляет не менее 75–100 мкг в день. Если у больного зоб изначально больших размеров — II степень увеличения по классификации ВОЗ, — лечение начинают с назначения комбинированной терапии L-тироксином и йодомарином в вышеуказанных дозах. Длительность лечения должна составлять не менее 12 месяцев, при нормализации размеров щитовидной железы рекомендуется продолжить прием йодомарина с целью предотвращения рецидива зоба.
У лиц старшей возрастной группы, особенно при наличии сопутствующей кардиальной патологии, лечение L-тироксином следует проводить осторожно. Лечение следует начинать с 12,5–25 мкг, увеличивая дозу по 12, 5–25 мкг каждые один-два месяца до снижения уровня ТТГ не ниже 0,8 мЕ/л. При появлении или ухудшении кардиальных симптомов необходимо уменьшить дозу L-тироксина и провести коррекцию кардиальной терапии. При диффузном поражении щитовидной железы без нарушения ее функции у лиц старшей возрастной группы назначение йодомарина противопоказаний не имеет. При узловом коллоидном зобе до назначения препаратов йода и тиреоидных гормонов необходимо исключить функциональную автономию щитовидной железы. Функциональная автономия может ничем себя клинически не проявлять. У данных больных уровни тиреоидных гормонов и ТТГ остаются в пределах нормы, но при сцинтиграфии щитовидной железы выявляются участки, активно поглощающие изотопы 131I или Tc99m («горячие» узлы). Такая автономия называется компенсированной. Если продукция тиреоидных гормонов автономными образованиями превышает физиологическую потребность, у больного разовьется тиреотоксикоз: субклинический (ТТГ снижен, уровни свободного тироксина и свободного трийодтиронина в пределах нормы) или манифестный (ТТГ снижен, уровни тиреоидных гормонов повышены). Наиболее информативным методом диагностики функциональной автономии является сцинтиграфия на фоне приема L-тироксина в дозе 200 мкг на протяжении 10 дней (супрессивная сцинтиграфия). Однако у лиц пожилого возраста, особенно при наличии ИБС, прием супрессивной дозы L-тироксина может иметь нежелательные последствия.
Надо отметить, что узлы небольших размеров, без функциональных нарушений, с небольшой скоростью роста не оказывают отрицательного влияния на организм и не являются показанием к оперативному лечению или назначению тиреоидных гормонов. Они требуют лишь приема препаратов йода (йодомарина) в физиологических количествах (100 — 150 мкг в день) и наблюдения.
После оперативного лечения по поводу узлового коллоидного зоба, если была проведена двусторонняя субтотальная резекция щитовидной железы, развивается гипотиреоз, и больные в дальнейшем нуждаются в заместительной терапии L-тироксином.
После удаления одной доли L-тироксин назначается больным, у которых уровень ТТГ превышает верхнюю границу нормы через месяц после операции. Препараты йода (йодомарин) назначаются всем больным в обязательном порядке для предупреждения рецидива зоба.
В заключение следует еще раз подчеркнуть, что основной причиной развития диффузных и узловых коллоидных форм зоба в регионах РФ является дефицит йода. Поэтому регулярное восполнение йодного дефицита предупреждает развитие диффузных и узловых форм зоба и функциональных нарушений щитовидной железы в дальнейшем.
По вопросам литературы обращайтесь в редакцию
Н. Ю. Свириденко, доктор медицинских наук
Эндокринологический научный центр РАМН, Москва