вирусный клиренс что это
Вирусная нагрузка. Что это за показатель и как правильно его интерпретировать.

Современные возможности ПЦР диагностики COVID-19 в лаборатории ДИЛА позволяют ответить на несколько действительно важных вопросов:
От показателя ВН (высокая, средняя, низкая) напрямую зависит заразность инфицированного человека для окружающих.
Интенсивнее всего вирус размножается за 1-3 дня до появления симптомов и в первые 5-7 дней после первых проявлений. В этот период количество вирусов в 1 мл выделений из носоглотки может составлять сотни тысяч и миллионы частиц, что соответствует среднему и высокому показателю вирусной нагрузки и делает пациента максимально заразным для окружающих. Затем количество вирусов, выделяемых человеком начинает снижаться. Обычно начиная с 7-10 дня от начала клинических проявлений человек перестает быть заразным, что соответствует снижению показателей вирусной нагрузки. В этот период вирусная РНК в анализе еще может выявляться (ПЦР позитивный с низким уровнем ВН), однако большинство исследований показывает, что после 10 дня клинических проявлений вирус теряет свою способность к репликации (размножению), а значит, и способность заражать других людей.
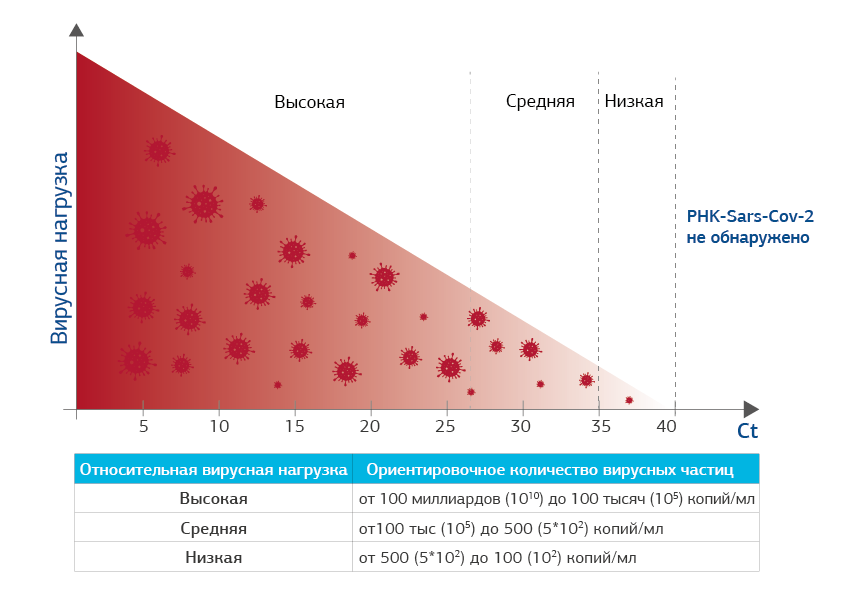
Как определяется ВН и что значит показатель Сt*
Как понимать полученный результат исследования
Если значение Ct низкое (5-15), это говорит о том, что вирусная нагрузка высокая и вирус SARS COV-2 передает свою генетическую информацию и размножается очень активно, образуя новые вирусные РНК в большом количестве и тем заразнее человек.
Если вирусных частичек мало, для их выявления нужно большее количество циклов. Чем выше значение порогового цикла (Ct=30-35-40), тем меньше вирусных частиц находится в образце.
Результат ПЦР отрицательный в том случае, если РНК вируса выявить не удается даже при самом высоком пороговом цикле чувствительности прибора – более 40 циклов амплификации (Сt больше 40: РНК SARS COV-2 не выявлена).
Сt 5-27.
Высокая ВН
Сt 28-34.
Средняя ВН
Человек болен COVID-19, есть риск заражения окружающих.
Рекомендуется:
Человек заражен COVID-19, есть риск заражения окружающих.
Рекомендуется:
Ct 35-40.
Низкая ВН
Человек болен COVID-19, риск заражения окружающих сохраняется, но он вероятно низок. Возможно самое начало заболевания.
Рекомендуется:
Человек заражен COVID-19. Чаще всего это может быть в период выздоровления (выведения вируса).
Рекомендуется (если был контакт с больным COVID-19):
Риск заражения окружающих отсутствует.
Возможно:
Для уточнения диагноза рекомендуется:
Риск заражения окружающих отсутствует.
Тест на імуноглобуліни класу G допоможе уточнити, чи перехворіли ви на коронавірусну інфекцію раніше.
При обнаружении любого из определяемых генов коронавируса результат теста является положительным, что означает присутствие вируса в организме.
Важно помнить, что клинические проявления заболевания могут отсутствовать при любом уровне вирусной нагрузки. При положительном результате ПЦР с высоким уровнем вирусной нагрузки и отсутствии симптомов заболевания (бессимптомном течении) вы высоко заразны для окружающих, поскольку из носоглотки выделяется много вирусов при дыхании, разговоре. Для контроля снижения заразности можно провести повторное ПЦР-тестирование с определением уровня вирусной нагрузки через 7-10 дней
Что такое инфекционная нагрузка и сколько коронавируса нужно, чтобы заболеть
Если бы человек подвергся воздействию одной копии вируса SARS-CoV-2, вряд ли бы он заразился. Иммунная система организма сразу бы нейтрализовала его. Но сколько нужно вируса, чтобы заболеть? Может, сотни или тысячи?
Доза имеет значение?
Количество патогена, необходимое для развития инфекции, называется инфекционной дозой. Чем она выше, тем с большей вероятностью патоген подавит иммунную систему и человек заболеет. Ученые считают, что для заражения ковидом нужно порядка нескольких сотен или тысяч частиц вируса.
Для сравнения: чтобы заразиться ротавирусом, нужно еще меньше ― от десятка до сотни вирусных частиц, гриппом ― 20—50, аденовирусом ― 150. Для заражения вирусом полиомиелита потребуется от 30 до тысячи частиц, а чтобы подхватить папилломавирус, нужно аж 10 тысяч вирусных крошек, пишет cuprum.media.
Инфекционная доза большинства вирусов связана не только с самим фактом заражения, но и с серьезностью симптомов болезни: чем она выше, тем выше вирусная нагрузка и тем хуже будет чувствовать себя больной.
Вирусная нагрузка — это количество вирусных частиц в определенном объеме биологической жидкости зараженного организма. Исследование, которое провели китайские ученые, показало, что пациенты с более тяжелыми симптомами ковида, как правило, имели более высокую вирусную нагрузку, а также то, что у пожилых людей вирусная нагрузка была выше. С другой стороны, ученые из Италии не обнаружили разницы в вирусной нагрузке между теми, у кого есть симптомы, и теми, у кого нет.
На этот принципиальный вопрос пока нет однозначного ответа. Если первоначальное количество вируса, которым заражен человек, не коррелирует с серьезностью симптомов заболевания, это будет существенно отличать SARS-CoV-2, например, от гриппа. При гриппе большее количество вируса напрямую связано с худшими симптомами.
Даже если первоначальная доза вируса не связана с серьезностью заболевания, все равно стоит попытаться минимизировать его воздействие на себя, потому что это снизит ваши шансы заболеть в принципе.
Чем выше вирусная нагрузка ― тем заразнее носитель
Симптомы болезни проявляются не сразу. Инкубационный период — отрезок времени от момента заражения до появления первых признаков. В среднем инкубационный период COVID-19 составляет от пяти до шести дней, но может колебаться от двух до четырнадцати дней. Уже в этот период носитель вируса может быть заразен. Со взрывным ростом числа патогенов проявляется и симптоматика: температура, кашель, потеря обоняния. В этот момент вирусная нагрузка на организм становится очень высокой.
Она будет оставаться высокой в течение первых нескольких дней (до недели). В эти дни в одном миллилитре слюны пациентов с ковидом содержится порядка 150 тысяч вирусных частиц. Затем со временем концентрация снижается.
Вероятно, люди с высокой вирусной нагрузкой могут выделять больше целых вирусов, что делает их более заразными. Некоторые люди даже ухитряются заразить своих питомцев. А вот наоборот не получится: у кошек и собак при инфицировании будет низкая вирусная нагрузка, и человек от них вряд ли заразится. По крайней мере пока таких случаев не было зафиксировано (ну, не считая того, когда одна летучая мышка заразила китайца).
Хотя летом этого года в Дании появились пациенты с мутировавшим вирусом SARS-CoV-2. Его же обнаружили и у норок, которых выращивали заболевшие. Вероятно, риск передачи от животного к человеку все же существует, поскольку звери могут выступать в качестве резервуаров вируса. Пока «мутант» не представляет большей опасности, чем оригинал. Мы писали о том, как относиться к новостям про мутации нового коронавируса. Спойлер: сохранять спокойствие.
Фармакологическое лечение коронавирусной болезни 2019 (COVID-19) ( ОБЗОР СОВРЕМЕННЫХ ДАННЫХ)
В настоящее время не существует проверенных эффективных методов лечения этого вируса. Быстро расширяющиеся знания о вирусологии SARS-CoV-2 обеспечивают значительное число потенциальных мишеней для лекарств. Наиболее перспективной терапией является ремдесивир. Ремдесивир обладает сильной активностью invitro против SARS-CoV-2, но он не одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США и в настоящее время проходит тестирование в текущих рандомизированных исследованиях. Озелтамивир не показал эффективности, и в настоящее время не рекомендуется применение кортикостероидов. Современные клинические данные не подтверждают необходимость прекращения действия ингибиторов ангиотензин-превращающего фермента или блокаторов рецепторов ангиотензина у пациентов с COVID-19.
ВАЖНО. Пандемия коронавирусной болезни 2019 года (COVID-19), вызванной новым очень острым респираторным синдромом коронавирусом 2 (SARS-CoV-2), представляет собой беспрецедентную проблему для определения эффективных лекарств для профилактики и лечения. Учитывая быстрые темпы научных открытий и клинических данных, полученных большим количеством людей, быстро инфицированных SARS-CoV-2, клиницисты нуждаются в точных доказательствах относительно эффективности лечения этой инфекции.
Методы.
Обзор литературы был выполнен с использованием PubMed для выявления соответствующих статей на английском языке, опубликованных до 25 марта 2020 года. Термины поиска включали коронавирус, тяжелый острый респираторный синдром, коронавирус 2,2019-нКоВ, SARS-CoV-2, SARS-CoV, MERS-CoV и COVID-19 в комбинации с лечением и фармакологией. В результате поиска найдено 1315 статей. Авторы также включили отчеты о случаях, серии случаев и обзорные статьи. Авторы самостоятельно просмотрели названия и рефераты для включения. Дополнительные релевантные статьи были определены из обзора цитируемых ссылок. Активные клинические испытания были идентифицированы с использованием поискового термина «коронавирусная инфекция» на ClinicalTrials.gov и индекса исследований новой коронавирусной пневмонии в китайском реестре клинических испытаний.
SARS-CoV-2: вирусологические и лекарственные мишени
SARS-CoV-2, вирус с одноцепочечной РНК-оболочкой, воздействует на клетки через белок вирусного структурного пика (S), который связывается с рецептором ангиотензинпревращающего фермента 2 (ACE2). После связывания рецептора вирусная частица использует рецепторы и эндосомы клетки-хозяина для проникновения в клетки. Трансмембранная серинпротеаза типа 2 хозяина, TMPRSS2, облегчает проникновение в клетку через белок S.3. Внутри клетки синтезируются вирусные полипротеины, которые кодируют комплекс репликаза-транскриптаза. Затем вирус синтезирует РНК через свою РНК-зависимую РНК-полимеразу. Структурные белки синтезируются, что приводит к завершению сборки и высвобождения вирусных частиц. Перспективные лекарственные средства включают в себя белки структурной структуры (например, 3-химотрипсин-подобную протеазу, папаин-подобную протеазу, РНК-зависимую РНК-полимеразу), которые разделяют гомологию с другими новыми коронавирусами (nCoVs). Дополнительные лекарственные мишени включают проникновение вируса и пути иммунорегуляции.
Текущие клинические испытания
Поисковые термины COVID ИЛИ коронавирус ИЛИ SARS-COV-2 на Clinical-Trials.gov привели к 351 активным испытаниям, 291 из которых были специфичны для COVID-19 по состоянию на 2 апреля 2020 года. Из этих 291 испытания примерно 109 испытаний (в том числе еще на стадии напбора пациентов, активных или завершенных) включали фармакологическую терапию для лечения КОВИД-19 у взрослых пациентов. Из этих 109 исследований 82 являются интервенционными с 29 плацебо-контролируемыми исследованиями. Согласно описанию исследований, существует 11 испытаний фазы 4, 36 фазы 3, 36 фазы 2 и 4 фазы 1. Двадцать два испытания не были классифицированы по фазе или не применимы.
Обзор отобранных повторно используемых лекарственных препаратов.
Препараты, ранее использовавшиеся для лечения SARS и MERS, являются потенциальными кандидатами на лечение COVID-19. Различные препараты с очевидной активностью in vitro против SARS-CoV и MERS-CoV использовались во время вспышек SARS и MERS, с недостоверной эффективностью. Мета-анализы исследований лечения SARS и MERS не выявили явного преимущества какой-либо конкретной схемы лечения.
Хлорохин и гидроксихлорохин
Хлорохин и гидроксихлорохин имеют давнюю историю в профилактике и лечении малярии и лечении хронических воспалительных заболеваний, включая системную красную волчанку (SLE) и ревматоидный артрит (RA). Хлорохин и гидроксихлорохин блокируют проникновение вируса в клетки путем ингибирования гликозилирование рецепторов хозяин, протеолитической обработки и эндосомального окисления. Они также проявляют иммуномодулирующие эффекты посредством ослабления продукции цитокинов и ингибирования аутофагии и лизосомальной активности в клетках хозяина. Хлорохин ингибирует SARS-CoV-2 in vitro с половинной максимальной эффективной концентрацией (EC 50) в низком микромолярном диапазоне. Гидроксихлорохин обладает активностью in vitro с более низким EC 50 для SARS-CoV-2 по сравнению с хлорохином после 24 часов роста (гидроксихлорохин: EC50 = 6,14 мкМ и хлорохин: EC50 = 23,90 мкМ). Нет качественных доказательств эффективности лечения хлорохином / гидроксихлорохином SARS или MERS. В ходе информационного брифинга из Китая сообщалось, что хлорохин был успешно использован для лечения серии из более чем 100 случаев COVID-19, в результате чего улучшились результаты рентгенологического исследования, улучшился вирусный клиренс и уменьшилось прогрессирование заболевания. Однако данные о клиническом дизайне и результатах еще не были представлены или опубликованы для рецензирования, что не позволяет подтвердить правильность этих утверждений. Недавнее открытое нерандомизированное французское исследование 36 пациентов (20 в группе гидроксихлорохина и 16 в контрольной группе) сообщили об улучшении вирусологического клиренса с гидроксихлорохином, 200 мг, внутрь каждые 8 часов по сравнению с контрольными пациентами, получавшими стандартную поддерживающую терапию. Вирусологический клиренс на 6-й день, измеренный мазками из носоглотки, составил 70% (14/20) против 12,5% (2/16) для гидроксихлорохина и контрольной группы соответственно (P = 0,001). Авторы также сообщили, что добавление азитромицина к гидроксихлорохину у 6 пациентов приводило к численно более высокому вирусному клиренсу (6/6, 100%) по сравнению с монотерапией гидроксихлорохином (8/14, 57%).
Запланированы или зарегистрированы исследования по профилактике хлорохином у медицинских работников (NCT04303507) и гидроксихлорохином для постконтактной профилактики после воздействия высокого риска (NCT04308668).
Дозировка хлорохина для лечения COVID-19 состояла из 500 мг перорально один или два раза в день. Тем не менее, существует недостаточно данных относительно оптимальной дозы для обеспечения безопасности и эффективности хлорохина. Рекомендации по дозированию гидроксихлорохина для SLE обычно 400 мг внутрь ежедневно. Тем не менее, физиологически обоснованное исследование фармакокинетического моделирования рекомендовало, чтобы оптимальным режимом дозирования гидроксихлорохина при лечении COVID-19 была нагрузочная доза 400 мг два раза в день в течение 1 дня, а затем 200 мг два раза в день. Напротив, альтернативные рекомендации сделаны для общей суточной дозы 600 мг на основе безопасности и клинического опыта при болезни Уиппла. Необходимы дальнейшие исследования, чтобы определить оптимальную дозу для COVID-19
Хлорохин и гидроксихлорохин относительно хорошо переносятся, что подтверждается обширным опытом пациентов с СКВ и малярией. Однако оба агента могут вызывать редкие и серьезные побочные эффекты (
Вирусная нагрузка. Что это за показатель и как правильно его интерпретировать.
Современные возможности ПЦР диагностики COVID-19 в лаборатории ДИЛА позволяют ответить на несколько действительно важных вопросов:
От показателя ВН (высокая, средняя, низкая) напрямую зависит заразность инфицированного человека для окружающих.
Интенсивнее всего вирус размножается за 1-3 дня до появления симптомов и в первые 5-7 дней после первых проявлений. В этот период количество вирусов в 1 мл выделений из носоглотки может составлять сотни тысяч и миллионы частиц, что соответствует среднему и высокому показателю вирусной нагрузки и делает пациента максимально заразным для окружающих. Затем количество вирусов, выделяемых человеком начинает снижаться. Обычно начиная с 7-10 дня от начала клинических проявлений человек перестает быть заразным, что соответствует снижению показателей вирусной нагрузки. В этот период вирусная РНК в анализе еще может выявляться (ПЦР позитивный с низким уровнем ВН), однако большинство исследований показывает, что после 10 дня клинических проявлений вирус теряет свою способность к репликации (размножению), а значит, и способность заражать других людей.
Как определяется ВН и что значит показатель Сt*
Как понимать полученный результат исследования
Если значение Ct низкое (5-15), это говорит о том, что вирусная нагрузка высокая и вирус SARS COV-2 передает свою генетическую информацию и размножается очень активно, образуя новые вирусные РНК в большом количестве и тем заразнее человек.
Если вирусных частичек мало, для их выявления нужно большее количество циклов. Чем выше значение порогового цикла (Ct=30-35-40), тем меньше вирусных частиц находится в образце.
Результат ПЦР отрицательный в том случае, если РНК вируса выявить не удается даже при самом высоком пороговом цикле чувствительности прибора – более 40 циклов амплификации (Сt больше 40: РНК SARS COV-2 не выявлена).
Сt 5-27.
Высокая ВН
Сt 28-34.
Средняя ВН
Человек болен COVID-19, есть риск заражения окружающих.
Рекомендуется:
Человек заражен COVID-19, есть риск заражения окружающих.
Рекомендуется:
Ct 35-40.
Низкая ВН
Человек болен COVID-19, риск заражения окружающих сохраняется, но он вероятно низок. Возможно самое начало заболевания.
Рекомендуется:
Человек заражен COVID-19. Чаще всего это может быть в период выздоровления (выведения вируса).
Рекомендуется (если был контакт с больным COVID-19):
Риск заражения окружающих отсутствует.
Возможно:
Для уточнения диагноза рекомендуется:
Риск заражения окружающих отсутствует.
Тест на імуноглобуліни класу G допоможе уточнити, чи перехворіли ви на коронавірусну інфекцію раніше.
При обнаружении любого из определяемых генов коронавируса результат теста является положительным, что означает присутствие вируса в организме.
Важно помнить, что клинические проявления заболевания могут отсутствовать при любом уровне вирусной нагрузки. При положительном результате ПЦР с высоким уровнем вирусной нагрузки и отсутствии симптомов заболевания (бессимптомном течении) вы высоко заразны для окружающих, поскольку из носоглотки выделяется много вирусов при дыхании, разговоре. Для контроля снижения заразности можно провести повторное ПЦР-тестирование с определением уровня вирусной нагрузки через 7-10 дней
Поделиться:
Мы продолжаем цикл статей, посвящённых разным группам лекарственных средств – механизмам их действия и правилам их приёма. На этот раз речь пойдёт о противовирусных средствах, призванных бороться за наше здоровье с опасным невидимым врагом. Для того, чтобы понять, как препараты противостоят этому виду инфекций, мы кратко рассмотрим саму природу вирусов и ту разрушительную деятельность, которую они осуществляют в организме.
Что такое вирусы и как они действуют на организм?
Вирус представляет собой простейшую биологическую конструкцию из белковой оболочки с генетическим материалом (ДНК или РНК) внутри. У ряда вирусов есть ещё одна оболочка из липидов (жиров). В среднем вирусы в 50-70 раз меньше бактерий и сходны по размерам с молекулами биополимеров (белков, жиров и т.д.). Вирусы настолько малы и просто устроены, что среди учёных до сих пор продолжается концептуальный спор на тему того, стоит ли считать их живыми организмами. Аргументы «против»: вирусы не состоят из клеток и у них нет обмена веществ. Аргументы «за»: вирусы, как и всё живое, обладают собственными генами и способны размножаться. По существу, вирусы представляют собой тонкую границу между живым и неживым на нашей планете.
Важно! Почему бессмысленно пытаться лечить вирусные инфекции антибиотиками? Как раз потому, что вирусы малы и непохожи на обычные живые организмы. Механизм действия всех антибиотиков направлен на то, чтобы вывести из строя ту или иную часть бактериальной клетки: её клеточную стенку, цитоплазматическую мембрану или даже механизм образования нужных для её выживания внутриклеточных белков. Дело в том, что у вирусов этого всего нет! У них вообще нет клеточной структуры (они сами в десятки раз меньше обычной живой клетки), а значит, и активные вещества антибиотиков на них не подействуют.
Внутри организма хозяина вирус проделывает несколько важных операций. Сначала ему нужно прикрепиться к клеткам-мишеням. Для этого он использует белки на своей оболочке и белки на клеточной мембране по принципу «ключ-замок». «Куда попало» прицепиться попросту не выйдет. Именно поэтому один и тот же вирус может действовать на одни организмы и быть безопасным для других – у них разные белки на клеточных мембранах, и не все «ключи» подходят ко всем «замкам».
Второй шаг – внедрить в клетку свой генетический материал. Вне клетки вирус размножаться не способен. Существует целый ряд разных механизмов доставки вирусных ДНК и РНК внутрь клетки.
К примеру, вирусы гриппа идут на «хитрость», используя в своих целях такой естественный процесс, как эндоцитоз.
В ходе эндоцитоза клетка при помощи особых молекулярных шариков (везикул) захватывает из внешней среды те питательные вещества, которые не способны проникнуть через её мембрану другими путями. Вирус гриппа «запрыгивает» в везикулы, и клетка сама доставляет его внутрь. Ещё один распространённый способ проникновения – при помощи фермента нейраминидазы (которая содержится в белковой оболочке вируса) «проделать дырку» в клеточной мембране и запустить туда генетический материал.
И третий ключевой этап – это, собственно, само размножение. В комфортной среде внутри клетки вирусный генетический материал начинает воспроизводиться с бешеной скоростью, параллельно запуская процесс «сборки» вирусных белков. Клетка превращается в «фабрику» по клонированию вирусов. В итоге клетка погибает: либо её разрывает от невероятного количества расплодившихся вирусов, либо «пришельцы» настолько сильно нарушают её естественные жизненные процессы, что она включает режим самоубийства (процесс контролируемой клеточной гибели, или апоптоз). Так или иначе – ничего хорошего.
Блокаторы М2‑каналов
Теперь перейдём непосредственно к противовирусным лекарственным препаратам. Сразу оговоримся, что речь пойдёт о ключевых группах препаратов для лечения ОРВИ и гриппа – лекарства от ВИЧ или экзотических инфекций стоит обсуждать отдельно.
Первая группа – это блокаторы М2-каналов. Белок М2 находится в оболочке вируса. Он формирует особые ионные каналы, которые позволяют изменять кислотность среды внутри белковой капсулы вируса – той самой, в которой хранится генетический материал. Когда вирус проникает внутрь клетки, ему необходимо «вытолкнуть» гены из своей капсулы. Этого не произойдёт, пока кислотность внутри капсулы остаётся прежней. Таким образом, успешная работа М2-каналов обеспечивает высвобождение генетического материала внутри клетки и запускает процесс размножения.
Блокаторы М2-каналов подавляют действие белка М2, «отключая» ионные каналы в оболочке вируса и останавливая таким образом его размножение. Представители этой группы препаратов – римантадин и амантадин.
Ингибиторы нейраминидазы
Со словом «нейраминидаза» мы уже знакомы. Это тот самый фермент, который локально разрушает клеточную мембрану и открывает вирусу доступ внутрь клетки. Ингибиторы нейраминидазы связываются с аминокислотами на активном участке её молекулы и таким образом тормозят её действие. Ещё один полезный эффект этой группы препаратов основан на их способности подавлять цитокины – особые вещества, отвечающие за воспаление. Благодаря этому ингибиторы нейраминидазы оказывают жаропонижающий эффект.
Представители этой группы препаратов – осельтамивир и занамивир.
Остальные препараты
Вопросы эффективности
Нередко потребители лекарств задаются вопросом: «Какие противовирусные средства эффективней? И вообще, работают ли они на самом деле?». Дескать, если у человека «иммунитет хороший», то он в любом случае болеет максимум неделю, вне зависимости от того, принимает ли он противовирусные или нет. А его знакомый со слабым иммунитетом «мучается с соплями» целый месяц, несмотря на то, что глотает таблетки горстями.
В этих рассуждениях есть доля правды – эффект любого лекарственного средства в каждом конкретном организме зависит от особенностей этого организма. Эти особенности: индивидуальные «настройки» обмена веществ, возраст, пол, ранее перенесённые болезни и даже уровень стресса. Нет никакой гарантии, что препарат подействует на вас в точности так же, как на вашего знакомого или, тем более, на автора отзыва из интернета.
Тем не менее, достойный ориентир в вопросах эффективности лекарств всё-таки есть. Это результаты клинических исследований, проведённых по общепринятым мировым стандартам. Из-за строгости этих стандартов качественные клинические исследования достаточно дороги, и не каждый производитель лекарств считает нужным их проводить.
Важно! Мы публикуем ссылку на этот список и другую информацию о лекарственных средствах исключительно с ознакомительными целями. Прежде чем принимать тот или иной препарат, обязательно посоветуйтесь со своим лечащим врачом. Он сможет учесть все ваши индивидуальные особенности и назначить лекарство под свою ответственность.
Как принимать противовирусные средства?
В случае с противовирусными препаратами самое важное не «как?», а «когда?». Рекомендуется принимать эти лекарства в течение двух суток с момента проявления первых симптомов инфекции или с момента контакта с больным. Это требование объясняется механизмом действия таких лекарственных средств, который мы описали выше. Их основная задача – затормозить размножение вируса. Именно поэтому чем раньше начать их принимать, тем лучше.
Напомним, что ключевые симптомы респираторных вирусных инфекций – это жар, озноб, резкая усталость, головная боль, боль в мышцах и суставах, заложенный нос и боль (першение) в горле.
Лечитесь с умом, не забывайте обращаться к врачу и будьте здоровы!
Марк Волков, редактор онлайн-журнала для фармацевтов и медицинских работников «Катрен-Стиль»