вирус тенге что такое
Вирус тенге что такое
В отдельных случаях до появления температуры может отмечаться головная боль, утомляемость, боли в спине, озноб, ригидность мышц затылка.
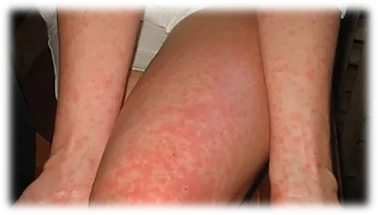
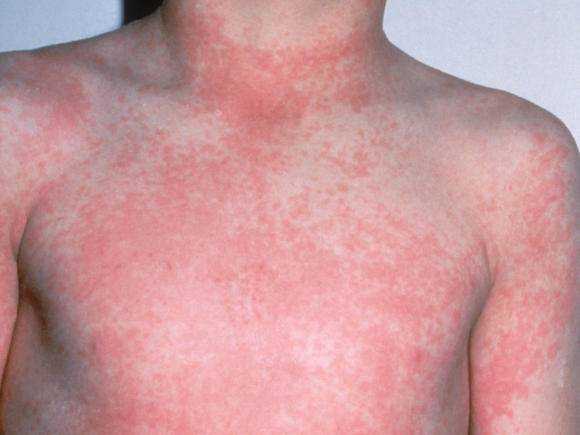
Чаще всего болезнь начинается с резкого подъема температуры до 39-41оС. Главными симптомами являются боли по ходу позвоночника, в суставах, особенно в коленных, в костях, мышцах бедер и спины. Изредка отмечается припухлость мелких суставов. Походка больного, вследствие затруднения подвижности становится вертлявой. С первого же дня отмечается интенсивная головная боль, тошнота, головокружение, снижение аппетита, боль в глазных яблоках, иногда сопровождающаяся светобоязнью. Также отмечается увеличение всех лимфоузлов, увеличение печени. Нередко, на 2 день болезни отмечается диффузная эритема.
Характерный внешний вид больных – лицо резко гиперемировано, одутловато, отмечается блек глаз, инъекция сосудов склер.
В типичных случаях высокая температура держится 3 – 4 дня, затем резко падает, что сопровождается сильным потоотделением. Состояние больного улучшается, но боли в мышцах и суставах, а также напряженная походка сохраняются. Период ремиссии продолжается 1-2 дня.
Второй лихорадочный период длится 2-3 дня. В этой фазе на фоне лихорадки возможно появление сыпи.
Заболевание длится 6-10 дней.
Постинфекционный иммунитет стойкий и длится несколько лет. Повторные заболевания возможны по истечении этого времени или при инфицировании вирусом иного типа.
Осложнения заболевания:
• тромбофлебит;
• перикардит;
• миелит;
• полиневриты;
• постинфекционные психозы;
• пневмонии;
• орхиты;
• абсцессы;
• фурункулез;
• у беременных возможны выкидыши.
Прогноз обычно благоприятный. Смертность колеблется в пределах 2 %. В основном наблюдается среди лиц пожилого возраста и ослабленных детей.
Профилактика.
Основным средством борьбы с лихорадкой денге является уничтожение мест выплода комаров и истребление комаров в населенных пунктах.
Больных выявляют и изолируют в помещения, исключающие доступ переносчиков в заразном периоде.
Уничтожают комаров на пароходах, самолетах, в аэропортах, морских и речных портах.
Как предотвратить укусы насекомых:
Существует 2 основных пути профилактики укусов насекомых – репелленты и настороженность (избегание укусов).
• В помещениях должны быть сетки на окнах и дверях, если сеток нет – окна должны быть закрыты. Желательно наличие кондиционера.
• Репеллент наносить на кожу каждые 3-4 часа в период между сумерками и рассветом.
• Если комары проникают в помещение, над кроватями должна быть сетка, заправленная под матрас, убедиться, что сетка не порвана и под ней нет комаров.
• В помещениях, предназначенных для сна использовать аэрозоли и специальные спирали
• Одежда должна быть закрытая.
В целях профилактики инфекционных и паразитарных заболеваний соблюдайте меры предосторожности.
Лицам, перенесшим ранее лихорадку денге или лихорадку денге с геморрагическим синдромом и планирующим повторный выезд в эндемичный очаг, учитывая повышенный риск развития лихорадки денге с геморрагическим синдромом и лихорадки денге с геморрагическим синдромом и шоком, следует быть особо осторожными и использовать все меры защиты от кровососущих насекомых.
По возвращении из страны пребывания и в случае ухудшения состояния здоровья, следует обратиться к врачу, обязательно сообщив ему о месте вашего путешествия.
Лихорадка Денге
Лихорадка Денге – инфекционное заболевание, переносчиком которого являются насекомые. Патология имеет четкую географическую привязку и чаще возникает в странах Юго-Восточной Азии, регионах с субтропическим климатом на территории Австралии и Южной Америки. Из-за интенсивного развития туризма в указанных регионах случаи заболевания отмечаются и в других государствах, но они носят единичный характер. Ежегодно лихорадка Денге диагностируется у сотен тысяч жителей планеты, часть из которых не имеет возможности получить своевременную медицинскую помощь и вынуждена мириться с серьезными осложнениями инфекции.
Причины лихорадки Денге
Возбудитель заболевания – арбовирус Денге, который может находиться в организме москитов и членистоногих. Существует несколько его серотипов, каждый из которых дает в организме человека приблизительно одинаковую картину заболевания. Возбудитель устойчив к воздействию климатических факторов, однако, быстро погибает под воздействием УФ излучения и при резком повышении температуры окружающей среды.
Механизм передачи болезни «лихорадка Денге» связан с комарами рода Aedes, которые питаются кровью человека и животных. При укусе зараженного субъекта возбудитель проникает в кровь комара, где быстро размножается без вреда для организма «хозяина». Инкубационный период может составлять до 14 дней, после чего насекомое и его укусы становятся заразными. Достаточно одного контакта переносчика лихорадки Денге со здоровым организмом, чтобы вирус попал в его кровь, и началось интенсивное развитие заболевания.
В организме человека инкубационный период вируса длится около 7-15 дней, а острый этап – от 7 до 12 дней. Течение заболевания волнообразное и состоит из двух пиков повышения температуры тела, между которыми наблюдается ослабление симптомов. Однако это не повод прекращать начатое лечение, иначе риск рецидива и осложнений возрастает в разы.
Симптомы заболевания
После укуса комара вирус проникает в клетки лимфоузлов и сосуды, где начинается его интенсивная репликация. По мере увеличения объема патогенных частиц они распространяются по организму и проникают во внутренние органы, частично блокируя их функционирование. Возникает интоксикационный синдром, первым признаком которого является лихорадочное состояние.
Также в числе симптомов лихорадки Денге:
Формы заболевания
Симптоматическая картина позволяет классифицировать заболевание следующим образом:

Геморрагическая форма. Чаще наблюдается у лиц, вторично инфицированных возбудителем лихорадки Денге. Инкубационный период может длиться до 10 дней, после чего проявляются симптомы в виде интоксикации, заторможенности и характерных высыпаний. Последние могут иметь вид от нескольких точек до обширного пятна, которое часто имеет осложнения в виде носовых кровотечений и внутренних кровоизлияний. Частицы крови наблюдаются в кале и моче пациента.
Лихорадка Денге у детей. В детском организме возбудитель дает о себе знать смазанными симптомами, что осложняет диагностику и не позволяет вовремя принять меры по лечению. Чаще у пациентов отмечаются такие симптомы лихорадки Денге, как синдром интоксикации, повышение температуры тела и сыпь, сухой кашель и осложненное дыхание. Длительность заболевания составляет около 7 дней.
Вероятность осложнений
Отказ пациента от обращения к врачу за помощью при лихорадке Денге может вызвать:
Методы диагностики

Общий анализ крови. При снижении уровня лейкоцитов и тромбоцитов относительно нормативного уровня можно говорить о патологическом состоянии организма.
Точно установить факт заражения позволяет дифференцированная диагностика. Ее цель — исключить малярию, грипп, корь и краснуху, которые на начальном этапе заболевания имеют схожие симптомы.
Установить геморрагическую форму лихорадки Денге позволяет так называемая жгутиковая проба. На верхнюю конечность пациента накладывается жгут, после снимания которого спустя пять минут на коже можно заметить новые участки высыпаний.
Лечение
Обязательным требованием для пациента при лечении лихорадки Денге является немедленная госпитализация. Лечение осуществляется под строгим контролем врача и включает прием следующих препаратов:
Для предотвращения обезвоживания при лечении симптомов лихорадки Денге рекомендованы обильное питье и инфузионная терапия (капельницы) с препаратами глюкозы.
Диагностика и лечение лихорадки Денге в клинике АО «Медицина»
Обнаружив у себя признаки опасного заболевания после возвращения из стран тропического региона Азии, немедленно запишитесь на прием к инфекционисту клиники АО «Медицина». К вашим услугам собственный диагностический центр и амбулатория, где можно пройти лечебный курс под наблюдением специалиста. Каждому посетителю гарантировано внимательное отношение, конфиденциальность, полный спектр необходимых диагностических и лечебных процедур. Запись на прием осуществляется в онлайн-режиме и по указанным телефонам в рабочие часы.
Вопросы и ответы
Как передается лихорадка Денге?
Источник инфекции – кровь заболевшего человека, обезьян или летучих мышей. При укусе комара рода Aedes зараженная кровь попадает в организм насекомого, где возбудитель инфекции быстро размножается в благоприятных для себя условиях. При укусе здорового животного или человека инфекция проникает в организм пострадавшего, где скоро дает о себе знать характерными опасными симптомами.
Чем опасна лихорадка Денге?
При отсутствии своевременной медицинской помощи лихорадка Денге может стать причиной серьезных осложнений со стороны мозга, нервной системы и тканей печени. У заболевших могут развиться признаки следующих заболеваний:
Для беременных заболевание опасно риском преждевременных родов и внутриутробной гипоксии плода.
Как диагностируется лихорадка Денге?
Для постановки диагноза «лихорадка Денге» часто бывает достаточно осмотра врача-инфекциониста. На заболевание указывают характерные признаки – увеличенные лимфоузлы, ярко-красная сыпь, боль в суставах и мышцах. Для подтверждения диагноза проводятся исследования крови методом полимеразной цепной реакции и серологическими методами. Узнать степень поражения внутренних органов позволяет биохимический анализ крови.
Лихорадка Денге
Заболевание известно достаточно давно. В соответствии с основным симптомокомплексом болезнь называли костоломной лихорадкой. Понятие о геморрагической лихорадке денге утвердилось лишь в 1954 г. после описания клинической картины заболевания у детей на Филиппинах, а затем и в других странах Юго-Восточной Азии. К этому времени уже были получены доказательства вирусной этиологии болезни.
Что провоцирует / Причины Лихорадки Денге:
За последние 10-15 лет наблюдается значительное повышение заболеваемости в различных регионах. Сообщалось о значительных вспышках денге в Китайской Народной Республике, Вьетнаме, Индонезии, Таиланде и на Кубе. Во время вспышки на Кубе в 1981 г. лихорадка денге наблюдалась почти у 350 000 человек, около 10 000 из них болели более тяжелой геморрагической формой, умерло 158 больных (смертность 1,6%). В Китайской Народной Республике во время эпидемии 1980 г. заболело 437 468 человек (умерло 54). Во время эпидемической вспышки 1985-1986 гг. заболело 113 589 человек (умерло 289). Причины подъема заболеваемости остаются неясными, несмотря на большой интерес к проблеме лихорадки денге (за период 1983-1988 гг. в периодической печати было опубликовано 777 работ, кроме того, проблема денге рассматривалась в 136 книгах).
Источником инфекции служат больной человек, обезьяны и, возможно, летучие мыши.
Естественная восприимчивость людей высокая, чаше болеют дети и лица, приехавшие в эндемичные районы. Постинфекционный иммунитет типоспецифичный, стойкий и длится несколько лет. Повторные заболевания возможны по истечении этого времени или при инфицировании вирусом иного типа.
Патогенез (что происходит?) во время Лихорадки Денге:
В настоящее время установлено, что геморрагическая лихорадка денге и шоковый синдром денге могут вызывать все четыре серотипа вируса денге. В патогенезе заболевания особо важную роль играет внедрение в организм человека вирусов серотипов 1, 3 или 4, за которым через несколько лет следует и серотип 2. В развитии геморрагической лихорадки денге особое значение имеют иммунологические факторы. Усиленный рост вируса денге серотипа 2 происходит в мононуклеарных фагоцитах, полученных из периферической крови иммунизированных доноров или в клетках неиммунизированных доноров в присутствии субнейтрализующих концентраций вируса денге или перекрестных гетеротипичных антител к флавовирусам. Комплексы вирус-антитело присоединяются, а затем внедряются в мононуклеарные моноциты с помощью Fc-рецепторов. Активная репликация вируса в этих клетках может приводить к серии вторичных реакций (активация комплемента, системы кинина и др.) и к развитию тромбогеморрагического синдрома. Таким образом, геморрагические формы возникают в результате повторного инфицирования местных жителей или при первичном инфицировании новорожденных, получивших антитела от матери. Интервал между первичным (сенсибилизирующим) и повторным (разрешающим) заражением может колебаться от 3 мес до 5 лет. При первичной инфекции любым типом вируса возникает классическая форма денге. Вновь пребывающие в эндемический очаг заболевают только классической формой денге.
Геморрагическая форма развивается лишь у местных жителей. При этой форме поражаются преимущественно мелкие сосуды, где выявляются набухание эндотелия, периваскулярный отек и инфильтрация мононуклеарами. Повышение проницаемости сосудов приводит к нарушению объема плазмы, аноксии тканей, метаболическому ацидозу. С поражением сосудов и нарушением агрегатного состояния крови связано развитие распространенных геморрагических явлений. В более тяжелых случаях возникают множественные кровоизлияния в эндо- и перикарде, плевре, брюшине, слизистой оболочке желудка и кишечника, в головном мозге.
Вирус денге оказывает также токсическое действие, с которым связаны дегенеративные изменения в печени, почках, миокарде. После перенесенного заболевания иммунитет длится около 2 лет, однако он типоспецифичен, возможны повторные заболевания в тот же сезон (через 2-3 мес) за счет заражения другим типом.
Симптомы Лихорадки Денге:
По клиническому течению различают лихорадочную форму денге (классическую) и геморрагическую лихорадку денге.
Геморрагическая лихорадка денге (филиппинская геморрагическая лихорадка, таиландская геморрагическая лихорадка, сингапурская геморрагическая лихорадка) протекает более тяжело. Болезнь начинается внезапно, начальный период характеризуется повышением температуры тела, кашлем, анорексией, тошнотой, рвотой, болями в животе, иногда очень сильными. Начальный период длится 2-4 дня. В отличие от классической формы денге миалгии, артралгии и боли в костях возникают редко. При обследовании отмечается повышение температуры тела до 39-40°С и выше, слизистая оболочка миндалин и задней стенки глотки гиперемирована, пальпируются увеличенные лимфатические узлы, печень увеличена. В период разгара состояние больного быстро ухудшается, нарастает слабость.
Для оценки тяжести процесса ВОЗ предложила клиническую классификацию геморрагической лихорадки денге. Выделяют 4 степени, которые характеризуются следующими клиническими симптомами.
Степень III. См. Степень II + циркуляторная недостаточность, возбуждение. Лабораторно: гемоконцентрация и тромбоцитопения.
Диагностика Лихорадки Денге:
При распознавании учитываются эпидемиологические предпосылки (пребывание в эндемичной местности, уровень заболеваемости и др.). В период эпидемических вспышек клиническая диагностика не представляет трудностей и основывается на характерных клинических проявлениях (двухволновая лихорадка, экзантема, миалгия, артралгия, лимфаденопатия).
Лабораторно диагноз подтверждают выделением вируса из крови (в первые 2-3 дня болезни), а также по нарастанию титра антител в парных сыворотках (РСК, РТГА, реакция нейтрализации).
Дифференцируют от малярии, лихорадки чикунгунья, паппатачи, желтой лихорадки, других геморрагических лихорадок, инфекционно-токсического шока при бактериальных заболеваниях (сепсис, менингококцемия и др.).
Лечение Лихорадки Денге:
Специфических средств лечения обычных форм лихорадки денге не существует. При геморрагической лихорадке и шоковом синдроме используют кортикостероиды и антибиотики, но их эффективность не доказана. В случаях шокового синдрома рекомендуются меры по поддержанию водного баланса организма и применение средств, увеличивающих объем плазмы.
Прогноз благоприятный при классической и серьёзный при геморрагической форме заболевания (летальность при последней составляет 30-50%).
Профилактика Лихорадки Денге:
Иммунизация
На сегодняшний день лицензированных вакцин против денге нет. Разработка вакцин против болезни денге (как легких, так и тяжелых форм) затруднена в связи с тем, что ее может вызывать любой из четырех вирусов денге, и, поэтому, вакцина должна защищать от всех четырех вирусов, то есть она должна быть тетравалентной. К тому же, отсутствие подходящих животных моделей и ограниченное понимание патологии болезни и иммунных реакций, ответственных за защиту, еще более затрудняют разработку и клиническую оценку вакцин-кандидатов против денге. Тем не менее, в разработке вакцин, способных защитить от всех четырех вирусов денге, достигнут прогресс. Две вакцины-кандидата находятся на стадии клинической оценки в эндемичных странах, а целый ряд других вакцин-кандидатов — на более ранних стадиях разработки. Инициатива ВОЗ по исследованию вакцин поддерживает разработку и оценку вакцин против денге путем технического консультирования и руководства в таких областях, как, например, измерение иммунитета вакцинного происхождения и тестирование вакцин в эндемичных по этой болезни районах.
В настоящее время единственным способом контроля или предотвращения передачи вируса денге является борьба с комарами-переносчиками.
В Азии и Америке Aedes aegypti размножаются, главным образом, в созданных человеком емкостях, таких как глиняные сосуды, металлические бочки и бетонные цистерны, используемые для хранения домашних запасов воды, а также выброшенные пластиковые контейнеры для пищевых продуктов, старые автомобильные шины и другие предметы, в которых накапливается дождевая вода. В Африке комары широко размножаются также и в естественной среде — в дуплах деревьев и на листьях, образующих «чашки», в которых собирается вода.
В последние годы Aedes albopictus, переносчик денге в Азии, имеющий второстепенное значение, распространился в Соединенных Штатах Америки, ряде стран Латинской Америки и Карибского бассейна, а также некоторых частях Европы и Африки. Быстрое географическое распространение этого вида произошло, в значительной мере, в результате международной торговли старыми шинами, являющимися средой размножения комаров.
Борьба с переносчиками инфекции проводится на основе рационального использования окружающей среды и применения химических методов. Надлежащая утилизация твердых отходов и улучшенная практика хранения воды, в том числе в закрывающихся емкостях, которые предотвращают доступ откладывающих яйца самок комаров, входят в число методов, рекомендуемых в рамках программ на уровне общин. Использование надлежащих инсектицидов в местах скопления личинок и, особенно, в домашних хозяйствах, например, в сосудах для хранения воды, позволяет предотвратить размножение комаров в течение нескольких недель, а затем такую обработку необходимо периодически повторять. С некоторым успехом используются также мелкие рыбы и крошечные ракообразные, питающиеся комарами.
Во время вспышек болезни чрезвычайные меры борьбы с переносчиками инфекции могут также включать широкое использование инсектицидов, распыляемых из переносных или установленных на грузовиках устройств или даже с самолетов. Однако эффективность таких мер по уничтожению комаров носит временный характер и зависит от того, проникли ли капли аэрозоля внутрь помещений, где могут оставаться отдельные взрослые особи. К тому же, это дорогостоящие и трудно осуществимые мероприятия. Для правильного выбора химических веществ необходимо проводить регулярный мониторинг чувствительности переносчиков к широко используемым инсектицидам. Для определения эффективности программ наряду с мерами по борьбе с переносчиками необходимо проводить активный мониторинг и эпиднадзор за природными популяциями комаров.
К каким докторам следует обращаться если у Вас Лихорадка Денге:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Лихорадки Денге, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Euro lab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Лихорадка денге [классическая лихорадка денге] (A90)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Выделяют 2 клинические формы:
· классическая лихорадка Денге (DF);
· геморрагическая/шоковая лихорадка Денге (DHF/DSS).
По классификации ВОЗ (2012г.) [3,4]: с акцентом на тяжесть болезни и раннее выявление предвестников в геморрагической/шоковой лихорадке Денге выделяют клинические формы:
· лихорадка Денге без предвестников (warningsign);
· лихорадка Денге с предвестниками;
· тяжелая лихорадка Денге.
Периоды течения геморрагической/шоковой Денге:
· лихорадочный (1–3-й день);
· критический (4–8-й день);
· выздоровления (с 8-го дня), что соответствует двугорбой температурной кривой (первая волна лихорадки, период апирексии, второй кратковременный подъем температуры).
Этиология и патогенез
Возбудитель денге относится к арбовирусам, роду Flavivirus, семейству Feaviviridae. Геном представлен однонитевой РНК. Размеры вириона 40–45 нм. Имеет дополнительную суперкапсидную оболочку, с которой связаны антигенные и гемагглютинирующие свойства. Устойчивость в окружающей среде средняя, хорошо сохраняется при низких температурах (–70 °С) и в высушенном состоянии; чувствителен к формалину и эфиру, инактивируется при обработке протеолитическими ферментами и при нагревании до 60 °С. Известны четыре антигенных серотипа вируса денге: DEN I, DEN II, DEN III, DEN IV. Вирус денге передаётся человеку через укусы комаров и поэтому входит в экологическую группу арбовирусов. Выраженной зависимости клинической картины от серотипа вируса не установлено. Вирус обладает слабой цитопатической активностью. Его репликация происходит в цитоплазме поражённых клеток. У обезьян он вызывает бессимптомную инфекцию с формированием прочного иммунитета. Вирус патогенен для новорождённых белых мышей при заражении в мозг или внутрибрюшинно. Вирус размножается в культурах тканей почек обезьян, хомячков, яичек обезьян, а также на линиях клеток HeLa, КВ и кожи человека.
Заражение происходит при укусе инфицированным комаром. Первичная репликация вируса происходит в регионарных лимфатических узлах и клетках эндотелия сосудов. В конце инкубационного периода развивается вирусемия, сопровождающаяся развитием лихорадки и интоксикацией. В результате вирусемии поражаются различные органы и ткани. Именно с органными поражениями связывают повторную волну лихорадки. Выздоровление связано с накоплением в крови комплементсвязывающих и вируснейтрализующих антител, которые сохраняются в течение нескольких лет. Подобная схема патогенеза характерна для классической денге, которая развивается при отсутствии предшествующего активного или пассивного иммунитета. При ГЛД помимо клеток эндотелия поражаются клетки макрофагальномоноцитарной системы [моноциты, гистиоциты, звездчатые ретикулоэндотелиоциты (купферовские клетки)]. Это связано с феноменом иммунологического усиления, сущность которого состоит в том, что у лиц, имеющих антитела против вируса денге (чаще I, III или IV типов) в результате пассивного (дети до 1 года) или активного иммунитета (инфицированных другим типом вируса, чаще II), образуются циркулирующие иммунные комплексы «антиденге иммуноглобулин–вирус денге», которые связываются с Fc-рецепторами моноцитов. Вследствие этого происходит резкая активация его репликации, уровень вирусемии, по экспериментальным данным, возрастает более чем в 50 раз. Развивается генерализованная воспалительная реакция, сопровождающаяся активацией комплемента, резким повышением проницаемости сосудов микроциркуляторного русла, приводящим к плазморее со снижением объёма циркулирующей крови, поступлением в кровоток тканевых факторов гемостаза, активацией системы гемостаза, потреблением факторов гемостаза, развитием коагулопатии потребления, расстройствами микроциркуляции. Клинически эти процессы манифестируют геморрагическим синдромом и СШД.
Эпидемиология
Источник возбудителя инфекции — больной человек и обезьяны, у которых заболевание может протекать латентно. В эндемичных регионах существуют природные очаги болезни, в которых циркуляция вируса происходит между обезьянами, лемурами, белками, летучими мышами и, возможно, другими млекопитающими. Переносчики — комары рода Aedes (A. aegypti, A. albopictus, A. cutellaris, A. polinesiensis), возможно, определённая роль принадлежит комарам родов Anopheles и Culex. Комары рода Aedes после кровососания становятся заразными через 8–12 дней в зависимости от температурных условий. Их способность к заражению сохраняется в течение жизни, т.е. 1–3 мес, однако при температуре воздуха ниже 22 °С размножения вируса в организме комара не происходит, поэтому ареал денге меньше ареала комаров-переносчиков и ограничивается 42° северной и 40° южной долготы. Заражение человека в эндемичных регионах привело к формированию стойких антропургических очагов инфекции независимо от природных условий. В этих очагах источник возбудителя — больной человек, который становится заразным почти за сутки до начала болезни и остаётся заразным в течение первых 3–5 дней болезни. Основной переносчик возбудителя в человеческой популяции — комар A. aeguti, обитающий в жилище человека. Самка комара кусает человека днём. Комар наиболее активен при температуре 25–28 °С, при этой же температуре его численность достигает максимума, а сроки заразительности после кровососания минимальны. Человек высоковосприимчив к лихорадке денге, заражение происходит даже при однократном укусе комаром. У человека каждый из четырёх типов вируса способен вызывать классическую форму лихорадки денге и ГЛД. Иммунитет после перенесённой болезни кратковременный, длится несколько лет, типоспецифический, поэтому после перенесённой болезни человек остаётся восприимчивым к другим серотипам вируса. Крупные эпидемии всегда связаны с заносом типа вируса, не свойственного данному региону или в регионы (страны), где отсутствует эндемическая заболеваемость. Эпидемиология классической лихорадки денге и ГЛД существенно различается. Классическую денге наблюдают среди местных жителей, преимущественно детей и приезжих любого возраста, а ГЛД заболевают главным образом дети. Пики заболеваемости приходятся на две возрастные группы: до 1 года, имеющие пассивный иммунитет против вируса другого типа, и дети 3-летнего возраста, переболевшие классической денге. В первой группе формируется иммунный ответ по типу первичного, во второй — по типу вторичного. Тяжёлая форма ГЛД — шоковый синдром денге чаще всего развивается при заражении вторым типом вируса при инфицировании детей, перенёсших в прошлом денге, вызванную вирусами I, III или IV типа. Так, во время эпидемии на Кубе в 1981 г. было установлено, что у более 98% больных тяжёлое течение болезни и шоковый синдром денге были связаны с заражением вирусом II типа при наличии антител к вирусу I типа.
Клиническая картина
Cимптомы, течение
Классическая лихорадка денге начинается с кратковременного продромального периода. Во время него отмечают недомогание, конъюнктивит и ринит. Однако чаще продромальный период отсутствует. Болезнь начинается с озноба, быстрого повышения температуры до 38–41 °С, сохраняющейся в течение 3–4 дней (начальный период болезни). Больные жалуются на сильную головную боль, боли в глазных яблоках, особенно при движении, мышцах, крупных суставах, позвоночнике, нижних конечностях. Это приводит к затруднению при любом движении, обездвиживает больного (название болезни происходит от английского «dandy» — медицинские носилки). При тяжёлом течении болезни наряду с сильной головной болью возможны рвота, бред, потеря сознания. Нарушается сон, ухудшается аппетит, во рту появляется горечь, резко выражена слабость и общее недомогание. Уже с первого дня болезни изменяется внешний вид больного: лицо ярко гиперемировано, выражена инъекция сосудов склер, гиперемия конъюнктивы. Часто на мягком нёбе появляется энантема. Язык обложен. Глаза прикрыты из-за светобоязни. Отмечают увеличение печени, однако желтухи не наблюдают. Характерно увеличение периферических лимфатических узлов. К концу 3-х суток или на 4-е сутки температура критически снижается до нормальной. Период апирексии длится обычно 1–3 дня, затем температура повышается вновь до высоких цифр. У некоторых больных периода апирексии в разгар болезни не наблюдают. Характерный симптом — экзантема. Сыпь появляется обычно на 5–6-й день болезни, иногда раньше, сначала на грудной клетке, внутренней поверхности плеч, затем распространяется на туловище и конечности. Характерна пятнисто-папулёзная сыпь, которая часто сопровождается зудом, оставляет после себя шелушение. Общая продолжительность лихорадки — 5–9 дней. В гемограмме в начальном периоде — умеренный лейкоцитоз и нейтрофилёз, позже — лейкопения, лимфоцитоз. Возможна протеинурия. При атипичной лихорадке денге наблюдают лихорадку, анорексию, головную боль, миалгию, эфемерную сыпь, полиаденопатия отсутствует. Длительность болезни не превышает 3 сут.
Диагностика
Предположительный случай
лихорадка Денге
Классическая форма лихорадки Денге
Геморрагическая форма лихорадки Денге (возникает после повторного инфицирования вирусом Денге другого типа)
· острое начало болезни
· высокая температура 39-40 °С,озноб
· резкая слабость
· боли в мышцах, суставах, скованность движений (походка «щеголя, денди»)
· анорексия, тошнота
· к концу третьего дня температура критически падает
· обильная полиморфная, зудящая кореподобная сыпь
· вторая волна лихорадки, которая в последующем критически падает
· острое начало,
· лихорадка высокая, стойкая, продолжительностью от 2 до 7 дней
· геморрагические проявления (положительные пробы «жгута», петехии, пурпура, экхимозы, носовые кровотечения, кровотечение из десен, кровавая рвота или мелена)
· увеличение печени
· гипотония, слабый пульс
· инфекционно-токсический шок
· тромбоцитопения
Вероятный случай
лихорадка Денге
Эпидемиологический анамнез:
пребывание в эндемичных странах, расположенных на территории тропиков и субтропиков Азии, Океании, Африки, Австралии и Америки, подвергшиеся укусам комаров.
Перечень основных диагностических мероприятий:
· ОАК;
· ОАМ;
· коагулограмма: время свертывания крови, активированное частичное тромбопластиновое время, протромбиновый индекс или отношение, фибриноген, тромбиновое время;
· определение антител классов M, G к вирусу денге (DEN V) в крови;
· определение РНК вируса Денге методом ПЦР.
Диагностика (скорая помощь)
Диагностические мероприятия:
· оценка общесоматического состояния пациента (осмотр кожных покровов и видимых слизистых, измерение температуры тела, артериального давления, частоты пульса, частоты дыхания и др.);
· оценка уровня сознания;
· определение менингеальных симптомов;
· исключение состояния инфекционно-токсического шока.
Перед транспортировкой следует обязательно:
· проверить и отметить в сопроводительном документе уровень температуры, артериального давления, частоту и качество пульса, дыхания;
· состояние кожных покровов, симптом «белого пятна»;
· время последнего мочеиспускания;
· степень расстройства сознания;
· при необходимости обеспечить проходимость дыхательных путей и подача кислорода через лицевую маску;
· обеспечить периферический венозный доступ (венозная канюля с надёжной фиксацией) – попытка не более 5-10 минут;
Начать транспортировку больного с возвышенным ножным концом. Больной транспортируется в горизонтальном положении на спине с валиком под плечами. При нарушении проходимости верхних дыхательных путей – валик под плечами, при артериальной гипотонии – ноги приподняты выше уровня головы.
Диагностика (стационар)
Диагностические критерии на стационарном уровне [1,2]
Жалобы:
· повышение температуры тела;
· слабость;
· мышечные, суставные боли (скованность движений);
· снижение или отсутствие аппетита;
· тошнота, рвота;
· сыпь зудящая, сначала появляется на туловище, затем распространяется на конечности.
Анамнез:
· острое начало болезни;
· лихорадка длится 1-7 дней. Типична двугорбая «седловидная» температурная кривая (первая волна лихорадки: 2–4 дня, период апирексии: 1–3 дня и повторное повышение температуры на 1–3 дня), лихорадка может быть и в виде одной волны.
Эпидемиологический анамнез:
· пребывание (туристы и др.)в эндемичных странах, расположенных натерритории тропиков и субтропиков Азии, Океании, Африки, Австралии и Америки, подвергшиеся укусам комаров.
Физикальное обследование:
· гиперемия лица;
· инъекция сосудов склер;
· гиперемия глотки;
· энантемы на мягком небе;
· характерна энантема на слизистой глотки и щек;
· полиаденит;
· тахикардия сменяется относительной брадикардией со 2–3 дня болезни;
· макуло-папулезная сыпь, сначала на груди, потом на теле и конечностях(на 3–5 день болезни);
· сыпь производит впечатление сливной эритемы и часто сопровождается сильным зудом, через 2–4 дня развивается отрубевидное шелушение;
· у 1–2% больных может наблюдаться петехиальная сыпь (в отличие от геморрагической/шоковой лихорадки Денге тромбоцитопения отсутствует, показатели гематокрита в норме).
· геморрагический синдром/шок отсутствуют.
Классическая лихорадка Денге чаще развивается в результате первичного инфицирования вирусом Денге независимо от серотипа.
· Инкубационный период лихорадки денге 3–15 дней (чаще 5–8 дней).
· Прогноз благоприятный, крайне редко возможно развитие комы.
· В период реконвалесценции типична длительная астения (4-8 нед.).
Геморрагическая/шоковая лихорадка Денге развивается, как правило, у иммунных лиц, жителей эндемичных районов, где чащеболеют дети (в основном- возраст до года и 3-4 года. Описаны единичные случаи первичной геморрагической/шоковой лихорадки Денге. Среди приезжих тяжелые формы Денге составляют около 1%. Болезнь возможна спустя 2–3 месяца после первичной инфекции, иногда в пределах того же сезона.
В течении болезни выделяют 3 периода:
· лихорадочный (1–3 день болезни );
· критический (4–8 день болезни);
· выздоровления (с 8 дня болезни), что соответствует двугорбой температурной кривой (первая волна лихорадки, период апирексии, второй кратковременный подъем температуры).
Лихорадочный период опасен развитием дегидратации и неврологических расстройств на фоне лихорадки, у детей возможны судороги на фоне фебрильной лихорадки.
Жалобы:
· температура повышается до 39-40 0 С;
· миалгии и артралгии, скованность движений;
· анорексия, тошнота и рвота, иногда – диарея;
· боли в животе;
· сыпь.
Анамнез:
· острое начало болезни;
· длительность лихорадки 2 – 7 дней;
· сыпь появляется на 3–4 день болезни (сначала на теле, потом на лице и конечностях).
Эпидемиологический анамнез:
· пребывание (туристыи др.)в эндемичных странах, расположенных натерритории тропиков и субтропиков Азии, Океании, Африки, Австралии и Америки, подвергшиеся укусам комаров.
Период выздоровления начинается с 8–9 дня болезни. Если больной пережил критические 24–48 часов, то последующая реабсорбция плазмы из тканей занимает 48–72 часа.
· общее состояние улучшается
· появляется аппетит
· увеличивается диурез
· может появляться обильная сливная эритематозная или петехиальная сыпь, обычно зудящая; на фоне эритемы небольшие участки кожи без сыпи выглядят как «светлые островки»
Физикальное обследование:
· основная опасность связана с избыточным введением жидкости, что приводит к гидротораксу или асциту, а также отеку легких и острой сердечной недостаточности;
· гиперемия и отек лица;
· фарингит;
· полиаденит;
· положительные симптомы щипка и жгута;
· увеличение и болезненность печени;
· сыпь пятнисто-папулезная (кореподобная);
· сыпь появляется сначала на теле, потом на лице и конечностях.
Критический период начинается со снижения температуры на 4–8 день болезни. Длительность периода клинически значимой плазмореи составляет 24–48 часов. На 3-6 день болезни на фоне снижения температуры возможно развитие шока и геморрагического синдрома.
Лихорадка Денге без угрожающих симптомов означает, что критическая фаза переходит в выздоровление, что происходит у большинства больных.
Угрожающими симптомами, предшествующими шоку, являются:
· многократная рвота;
· интенсивные боли в животе;
· увеличение размеров и болезненность печени;
· похолодание конечностей;
· тахикардия;
· возбуждение или сонливость, но обычно сознание сохранено;
· гидроторакс и асцит (за счет пропотевания плазмы из сосудистого русла в ткани и полости);
· кровоточивость слизистых и из мест инъекций;
· повышение показателя гематокрита.
Тяжелая лихорадка Денге характеризуется картиной шока, и/или развитием массивных кровотечений, и/или тяжелой органной недостаточностью.
· после короткого периода (часы) угрожающих симптомов появляется тахикардия;
· при сохранном систолическом АД уменьшается пульсовое давление (становится менее 20 мм рт. ст.);
· одышка;
· головокружение;
· возможен ортостатический коллапс;
· затем давление резко падает – как систолическое, так и диастолическое, развивается шок;
· типична гипотермия;
· больные становятся беспокойными, затем сонливыми;
· у детей теряется зрительный контакт с родителями, реакция на болезненные процедуры;
· длительная гипотензия обычно связана с кровопотерей;
· массивные кровотечения могут провоцироваться применением аспирина, кортикостероидов;
· при длительном шоке вследствие недостаточной перфузии органов развивается полиорганная недостаточность, метаболический ацидоз;
· тяжелые органные поражения (ОПП, острая печеночная недостаточность, энцефалит, миокардит) возможны и при отсутствии шока;
· избыток вводимой жидкости вызывает респираторный дистресс-синдром.
Перечень основных диагностических мероприятий:
· ОАК;
· ОАМ;
· коагулограмма: время свертывания крови, активированное частичное тромбопластиновое время, протромбиновый индекс или отношение, фибриноген, тромбиновое время;
· определение антител классов M, G к вирусу денге (DEN V) в крови;
· определение РНК вируса Денге методом ПЦР.
Лабораторная диагностика
| Периоды лихорадки денге | ОАК | Гематокрит | Ферменты |
| Классическая лихорадка денге | |||
| Лихорадочный период | В первые дни болезни отмечается лейкоцитоз, затем выраженная лейкопения, лимфо- и моноцитоз. | — | — |
| Геморрагическая/шоковая лихорадка денге | |||
| Лихорадочный период | Выражена лейкопения | — | — |
| Критический период | Лейкопения 9 /л. Снижение количества тромбоцитов до 100 х 10 9 /л | повышение гематокрита | — |
| Лихорадка Денге, тяжелое течение | Лейкоцитоз | снижение гематокрита | повышение уровняАЛТ, АСТ (могут превышать 1000 ЕД/л) |
| Период выздоровления | Нормализуется содержание лейкоцитов и затем тромбоцитов | Гематокрит стабилизируется или снижается | — |
Подтверждающие тесты:
· ИФА для обнаружения антител Ig M, IgG-антител (IgM – 3-14 день болезни, IgG – с 7-го дня болезни)к вирусу лихорадки Денге
или
· РТГА обнаружение антител в титре 1:1280 и выше при первичном инфицировании, в титре 1:2560 и выше при повторном инфицировании (если для исследования доступна только одна проба от больного); или четырехкратная динамика титра антител при исследовании образцов крови больного с интервалом 10-14 дней).
· ПЦР для обнаружения РНК DENV (сыворотка, плазма, ликвор больного) в первые 4-5 дней от начала болезни;
· ОАМ.
Инструментальные исследования:
· рентгенография органов грудной клетки;
· УЗИ брюшной полости;
· ЭКГ (типичны брадикардия и диффузные электролитные изменения).
Обоснование и формулировка диагноза:
При формулировке диагноза «Лихорадка Денге» учитывают особенности клинического течения заболевания (клиническая форма, степень тяжести, течение заболевания) и приводят его обоснование.
При наличии осложнений и сопутствующих заболеваний запись делается отдельной строкой:
осложнение;
сопутствующее заболевание.
При обосновании диагноза следует указать эпидемиологические, клинические, лабораторные данные и результаты специальных методов исследования, подтверждающих диагноз лихорадки Денге.
Дифференциальный диагноз
Лечение (амбулатория)
Тактика лечение
В амбулаторных условиях лечение больных с подозрением на лихорадку Денге не проводят. Больные направляются на госпитализацию в стационар для оказания им специализированной медицинской помощи.
На этапе первичной доврачебной медико-санитарной помощи медикаментозная помощь направлена на:
· снижение температуры тела;
· предупреждение развития осложнений.
Показания для консультации специалистов: на амбулаторном уровне не проводится.
Профилактические мероприятия
Специфическая профилактика:
в настоящее время отсутствует (в процессе разработки)
Неспецифическая профилактика
· рекомендуются меры индивидуальной защиты от комаров (ношение одежды с длинным рукавом, использование репеллентов);
· нельзя оставлять емкости с водой/для накопления воды рядом с жилищем, поскольку в них осуществляется выплод комаров-переносчиков;
· в эндемичном регионе место пребывания больного должно быть защищено от проникновения комаров Aedes (противомоскитные сетки на дверях, над кроватью, на окнах, специальные сетки, пропитанные инсектицидными средствами);
· на эндемичных территориях проводятся мероприятия, направленные на снижение плотности популяции переносчика ниже критического уровня, при котором циркуляция возбудителя прерывается (инсектициды, ларвоциды).
Мониторинг состояния пациента: не проводится.
Индикаторы эффективности лечения: на амбулаторном уровне лечение не проводится.
Лечение (скорая помощь)
Медикаментозное лечение:
Оказание медицинской помощи на данном этапе направлено на профилактику осложнений:
· инфекционно – токсический шок;
· массивные кровотечения;
· тяжелая органная недостаточность.
На данном этапе проводится посиндромная терапия:
Доза и кратность для взрослых
10 – 20 мг однократно, при отсутствии эффекта через 15 минут возможно повторное введение препарата
Метоклопрамида гидрохлорида моногидрат 5,27 мг
Взрослым и подросткам старше 14 лет: 3–4 раза в сутки по 10 мг метоклопрамида (1 ампула) внутривенно или внутримышечно.
Преднизолон60-90 мгв/вструйно, или Дексаметазон 8-12 мг в/вструйно на 10,0мл0,9% раствора NaCL.
Подача увлажненного кислорода через маску со скоростью подачи более 5–6 л/мин
Инфузионная терапия: 0,9% раствора NaCL.
Дозы – преднизолон 10 – 15 мг/кг веса, одномоментно возможно введение до 120 мг преднизолона.
0,9% раствор хлорида натрия Начать быструю инфузию – болюс не менее 10 мл/кг/ за 10–15 минут (возможно, введение физраствора шприцами).
Лечение (стационар)
Тактика лечения
На стационарном этапе в карте наблюдения за пациентом (история болезни) ежедневно отмечаются температура, показатели гемодинамики (АД, пульс, ЧСС), оценивается дыхание и ЧДД, в неврологическом статусе определяется динамика общемозгового и менингеального синдрома, а также необходимо отмечать переносимость проводимого лечения и проводимую коррекцию медикаментозной терапии с обоснованием.
Немедикаментозное лечение
Постельный режим в течение периода лихорадки.
Строгий постельный режим при проявлениях геморрагического синдрома.
Индивидуальные и одноразовые средства по уходу.
Диета – индивидуальнаяв зависимости от степени тяжести, формы и сопутствующей патологии.
Дезинтоксикационная терапия:
Пероральная регидратация (глюкозо-солевые растворы, соки, др.):
· Декстроза + Калия хлорид + Натрия хлорид + Натрия цитрат [2+]
Парентеральное введение растворов:
· 0,9% раствор хлорида натрия, 400 мл в/в, капельно[УД-С];
· 0,5% раствора декстрозы, 400,0 млв/в, капельно[УД-С]
Нестероидные противовоспалительные препараты ( при повышении температуры тела выше 38,5 0 С, при наличии ЧМТ и судорожного синдрома в анамнезе).
Длительность 1-3 дня:
· парацетамол 10 мг/кг (не чаще, чем через каждые 6 часов, для взрослых не более 3 г/сут) [2+] [УД – В]
Противопоказаны аспирин (особенно у детей в возрасте до 5-6 лет из-за возможного развития синдрома Рейе), ибупрофен и другие нестероидные противовоспалительные средства.
Антигистаминные препараты с целью десенсибилизации:
· кетотифен таблетки 1 мг;
или
· лоратадин таблетки 10 мг.
Критический период
Наличие угрожающих симптомов;
Дезинтоксикационная и регидратационная терапия:
· внутривенное введение электролитных растворов: в первые 1–2 часа со скоростью 5–7 мл/кг/час, в последующие 2–4 часа 3–5 мл/кг/час, затем 2–3 мл/кг/час под контролем клинических данных (PS,ЧД, Т 0 каждые 30 мин.) и гематокрита;
· контроль гематокрита и состояния больного проводят до и после введения жидкости, затем каждые 4–6–12 часов;
· если после инфузий гематокрит остается прежним или возрастает незначительно, продолжают вводить растворы электролитов со скоростью 2 – 3 мл/кг/час;
· при клиническом ухудшении и быстром нарастании гематокрита скорость вливания увеличивают до 5 – 10 мл/кг/час в течение 1 – 2 часов так, чтобы диурез был на уровне 0.5 мл/кг/час;
· увеличение постоянного повышенного гематокрита в сочетании с нестабильностью витальных функций (малое пульсовое давление) указывает на плазморею и необходимость дальнейшего введения жидкости;
· но на фоне стабильного состояния и адекватного диуреза инфузии прекращают, продолжая следить за показателями гемодинамики – вероятно, плазморея прекратилась, и гематокрит начнет снижаться в течение ближайших 24 часов.
· необходимо избегать избыточного введения жидкостей. Как правило, инфузии необходимы только в течение критического периода длительностью 24 – 48 час;
· желательно часть жидкости вводить через рот, как только больной сможет пить;
· мониторинг глюкозы и параметров крови, отражающие функцию печени и почек;
· натрия хлорид 0,9% в/в капельно[2+]
· натрия ацетат + Натрия хлорид в/в капельно[2+]
· калия хлорид + Натрия ацетат + Натрия хлорид в/в капельно[2+]
Госпитализация
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации:
· Лихорадка Денге независимо от формы, степени тяжести болезни.