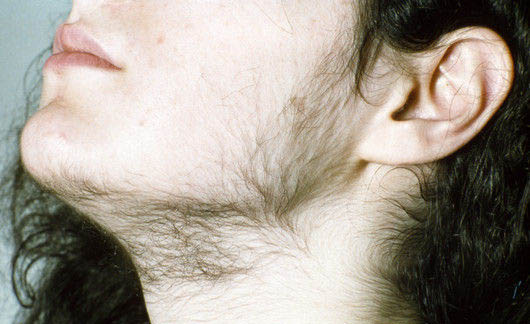
вирилизация у женщин что это
Вирилизация у женщин что это
Излишнее оволосение (гирсутизм) и омужествление (вирилизация) представляют собой весьма сложные для диагностики и лечения проблемы. Они могут быть клиническими проявлениями избыточной насыщенности организма женщины мужскими половыми гормонами. Проводя обследование и лечение пациентки с признаками гирсугизма и/или вирилизации, врач должен знать места продукции андрогенов и механизмы их действия. Проводя обследование и лечение пациентки с признаками гирсугизма и/или вирилизации, врач должен знать места продукции андрогенов и механизмы их действия. Наиболее частой причиной гирсутизма является поликистоз яичников; второй по частоте — гиперплазия надпочечников.
Оба эти диагноза подтверждаются путем лабораторной диагностики. Коррекция избытка андрогенов направлена на подавление их выработки или блокирование их действия на специфические рецепторы.
Андрогены играют три основные роли в репродуктивной функции женщины: а) участвуют в биосинтезе эстрогенов, являясь их предшественниками; б) стимулируют и поддерживают половое оволосение; в) определяют женское либидо. Чрезмерное действие андрогенов в результате их избыточной продукции или усиленной активности приводит к излишнему росту волос на теле и образованию акне.
Гирсутизм — это избыточное оволосение тела. Вначале оно проявляется появлением терминальных волос по срединной линии туловища. Эти волосы темнее и грубее, а иногда курчавее, чем тонкие, мягкие пушковые волосы. Терминальные волосы появляются вначале на нижней половине живота и вокруг сосков, затем на подбородке и над верхней губой, и, наконец, — между грудей и на пояснице. Гирсутизм обычно сочетается с акне. Рост волос на животе, груди и подбородке у женщины принято считать значительным косметическим дефектом. При первых же признаках гирсутизма женщины, как правило, обращаются за помощью к врачу, надеясь установить причину этого состояния и получить лечение для устранения данного дефекта.
Вирилизация — это омужествление облика женщины. Она бывает связана со значительным повышением содержания тестостерона. По мере усиления вирилизации женщина отмечает увеличение клитора, затем теменное облысение, снижение тембра голоса, инволюцию молочных желез и изменение конфигурации плечевого пояса.
Продукция и физиология андрогенов.
В организме женщины андрогены вырабатываются в надпочечниках, яичниках и жировой ткани. В жировой ткани происходит внежелезистое превращение андростендиона в тестостерон. При гирсутизме и вирилизации обнаруживаются три разновидности андрогенов:
1. Дегидроэпиандростерон (ДГЭА): это слабодействующий гормон, продуцируемый в основном в надпочечниках.
2. Андростендион (А): также андроген слабого действия, образующийся в равных количествах в яичниках и надпочечниках.
3. Тестостерон (Т): мощный андроген, синтезируемый в яичниках, надпочечниках, и образующийся из андростендиона в жировой ткани.
Ко всему прочему, внутри волосяных фолликулов и в коже гениталий тестостерон превращается в дигидротестостерон (ДГТ) — еще более мощный андроген, чем сам тестостерон. Эта метаболическая конверсия является результатом местного действия фермента 5ос-редуктазы. Данный феномен лежит в основе конституционального гирсутиз-ма, о котором речь пойдет ниже.
Продукция андрогенов в надпочечниках регулируется адренокортикотропным гормоном (АКТГ) гипофиза. АКТГ стимулирует выработку корой надпочечников кортизола. В цепи синтеза кортизола ДГЭА является промежуточным звеном. Если в надпочечниковом стероидогенезе имеет место какая-то недостаточность ферментов (21-гидроксилазы), происходит накопление ДГЭА, который позднее превращается в андростендион и тестостерон.
Синтез андрогенов в яичниках усиливается под влиянием лютеинизирующего гормона (ЛГ) гипофиза. ЛГ активирует тека-лютеиновые клетки, окружающие фолликулы, и они секретируют андростендион (преимущественно), и в меньшей степени — тестостерон. Эти андрогены являются предшественниками биосинтеза эстрогенов в гранулезных клетках яичниковых фолликулов. В условиях повышенной или персистирующей секреции ЛГ происходит увеличение содержания андростендиона и тестостерона.
Внежелезистая выработка тестостерона происходит в жировых клетках, ее величина зависит от величины продукции андростендиона в яичниках и надпочечниках. По мере увеличения выработки андростендиона происходит пропорциональное увеличение образования тестостерона в жировой ткани. При развитии ожирения у женщины усиливается превращение андростендиона в тестостерон.
Тестостерон — это основной андроген, который вызывает усиление роста волос, образование акне и вообще все соматические изменения, связанные с вирилизацией. После выделения тестостерона из места своего образования он связывается с белком-носителем — гормоносвязывающим глобулином (ГСГ). В таком связанном состоянии он циркулирует в плазме. Только небольшая часть (1—3%) тестостерона находится в свободном состоянии. Связанный тестостерон не способен соединяться со своими рецепторами и поэтому является метаболически неактивным. Только малая свободная фракция гормона вызывает специфические эффекты. ГСГ продуцируется в печени и его продукция стимулируется эстрогенами.
Повышение содержания эстрогенов приводит к снижению уровня свободного тестостерона, с то время, как снижение уровня эстрогенов вызывает повышенние содержания свободного тестостерона в крови. Таким образом, определение содержания только общего тестостерона может не отражать величину его свободной фракции.
Рецепторы к тестостерону рассеяны по всему телу. В целях упрощения нашего обсуждения будем считать, что они находятся только в волосяных фолликулах, жировых железах и коже гениталий. Свободный тестостерон проникает в цитоплазму тестостерон-зависимых клеток. Здесь он связывается со своими рецепторами и переносится в клеточное ядро, инициируя специфические метаболические реакции. При избытке тестостерона начинается усиленный рост волос, образование акне, усиление либидо, огрубление кожи гениталий. У некоторых индивидов внутри волосяных фолликулов имеется повышенное содержание 5а-редуктазы, которая способствует увеличенной продукции ДГТ.
Гирсутизм, гипертрихоз, вирилизация — виды и лечение
Что такое гирсутизм?
Гирсутизм – это усиленный рост волос (от лат. hirsutus – мохнатый, волосатый) по мужскому типу оволосения, возникающий под воздействием повышенного уровня мужских половых гормонов: на кончике носа (в ноздрях), над верхней губой, подбородке, на щеках (бакенбарды), ушных раковинах, спине, груди, вокруг сосков, в подмышечных впадинах, внизу живота, на лобке, на передней поверхности бедер.
Что такое вирилизация?
Вирилизация включает в себя гирсутизм, а также другие признаки омужествления: снижение тембра голоса, развитие мышц по мужскому типу, увеличение клитора, рост и распределение волос по мужскому типу, залысины на висках, акне. Она происходит чаще всего при высоких уровнях андрогенов в крови, которые вырабатываются опухолями яичников или надпочечников. У таких женщин часто прекращаются менструации.
Что такое гипертрихоз?
Гипертрихоз – это повышенный рост волос при нормальных показателях мужских половых гормонов (повышенное оволосение). Он часто бывает проявлением конституции, и может наблюдаться в роду. Другими словами, это количественное увеличение волос на теле.
Является ли гирсутизм заболеванием?
Гирсутизм является признаком нарушения гормональных процессов в женском организме, в первую очередь сигналом повышенного уровня андрогенов, что часто наблюдается при ряде эндокринно-метаболических заболеваний, таких как синдром поликистозных яичников, синдром Кушинга, врожденная гиперплазия надпочечников (андрогенитальный синдром), гормонально активная опухоль яичников. Иногда гирсутизм может возникать в результате нарушения выработки и обмена мужских половых гормонов без наличия заболевания или опухоли. Он может быть конституциональным (семейным), то есть носить наследственный характер. Гирсутизм может возникать при введении ряда медицинских препаратов, повышающих уровень мужских половых гормонов.
Какие виды волос существуют?
Есть два основных вида волос: пушковые, которые по своему строению короткие, мягкие, бесцветные; и щетинисто-длинные, которые по своему строению жесткие, длинные, окрашенные пигментом. Рост пушковых волос не зависит от уровня андрогенов, то есть они андрогено-независимые. Длинные волосы растут под влиянием ряда гормонов.
От чего зависит количество волос на коже человека?
Количество волос на коже человека в первую очередь зависит от наследственного фактора, так как фолликулярный аппарат волос закладывается и развивается еще в период эмбриогенеза. Другие факторы, которые влияют на рост волос, являются уровень и процесс обмена мужских половых гормонов, концентрация в крови белка, связывающего половые гормоны, чувствительность волосяной луковицы к андрогенам. При наличии инфекции кожи (акне) чувствительность волос к андрогенам повышается.
Какие существуют виды гирсутизма?
Самым распространенным является идиопатический гирсутизм, который возникает в результате повышенного превращения тестостерона в дегидротестостерон в клетках кожи при нормальном уровне андрогенов в крови.
Причины такого вида гирсутизма неизвестны. Гирсутизм эндокринной природы можно разделить на гирсутизм надпочечникового происхождения и гирсутизм яичникового происхождения. Экзогенный гирсутизм связан с применением андрогенов и анаболиков.
Почему у женщин с повышенным уровнем пролактина может возникнуть гирсутизм?
Надпочечники имеют большое количество рецепторов пролактина, поэтому если уровень пролактина в крови увеличен, одновременно может произойти стимуляция выработки андрогенов надпочечниками, однако у большинства женщин пролактин блокирует процессы метаболизма тестостерона в коже, не смотря на повышенный уровень андрогенов. Поэтому гирсутизм наблюдается только в случаях выраженной гиперпролактинемии.
Какое обследование должны проходить женщины с гирсутизмом?
Очень важным ключом к выяснению причины гирсутизма является опрос и осмотр женщины. Многие врачи рекомендуют фотографировать участки наибольшего оволосения для определения эффективности лечения или наблюдения таких женщин. Существуют специальные шкалы и бальные системы, по которым определяется степень развития гирсутизма. Лабораторными анализами следует исключить опухоли яичников, вырабатывающие андрогены. Поэтому важно определить уровень тестостерона, ДГЭА или ДГЭА сульфата. Уровень общего тестостерона часто не отражает реальной картины заболевания, хотя высокие уровни этого гормона могут предположить наличие опухоли. Определение свободной фракции тестостерона предложено как способ выявления биологически активного гормона. Определение ряда других гормонов и их метаболитов в крови может помочь в исключении гирсутизма не яичникового происхождения (например, 5а-ДТС, АКТГ, пролактин).
Какие существуют виды лечения гирсутизма?
Выбор лечения зависит от степени проявления гирсутизма. Всегда нужно помнить, что гирсутизм – это не заболевание, в признак гормональных нарушений. Лечение гирсутизма может быть медикаментозным и/или косметическим. При семейном гирсутизме часто пользуются методами временного или постоянного удаления волос. Цель медикаментозного лечения состоит в понижении уровня андрогенов, что замедляет рост новых волос, но не влияет на рост имеющихся волос. Поэтому в начале лечения женщине предлагают комбинировать медикаментозное лечение с механическим или другими видами удаления волос.
Наибольшей популярностью пользуются оральные гормональные контрацептивы.
Верошпирон (сприронолактон), глюкокортикоиды, ципротерона ацетат, кетоконазол и ряд других препаратов могут быть эффективными в лечении гирсутизма. Удаление опухоли яичника может помочь женщине в лечении гирсутизма.
Волосы вокруг сосков у женщин — Др. Елена Березовская
Акне, избыточный рост волос, облысение. Чем опасна гиперандрогения, и почему ее нельзя игнорировать?
Часто проблемы со своей внешностью мы стараемся решить с помощью косметологических средств, но порой причина куда глубже и серьезнее, чем кажется. И невнимание к ней ведет к опасным последствиям. Так можно сказать и о гиперандрогении. Что это такое? Рассказывает гинеколог-эндокринолог Светлана Якутовская.
Андрогены — предшественники всем известных эстрогенов
— Что такое гиперандрогения?
— Это общее проявление эндокринных нарушений у женщин, которое характеризуется избыточной продукцией андрогенов, продуцируемых такими эндокринными железами, как надпочечники и яичники.
— Зачем вообще андрогены нужны женщине?
— Их функции очень важны:
В любом возрасте стимулируют кожные единицы — волосяной фолликул и сальные железы. То есть они определяют количество волос на теле, жирность кожи, наличие или отсутствие перхоти и т.д.
В пубертате (подростковом возрасте) инициируют рост стержневых волос на лобке и подмышечных зонах, регулируют линейный рост трубчатых костей, формируют фигуру, в том числе, распределяя жировую клетчатку.
Проявляют анаболические свойства, обеспечивая костное ремоделирование, рост мышечной массы.
Оказывают влияние на сердечно-сосудистую систему.
Являются предшественниками всем известных эстрогенов.
В организме здоровой женщины именно они формируют и поддерживают сексуальность, в том числе либидо, а также поведенческие реакции.
— Часто ли это заболевание встречается в Беларуси?
— Наша страна не выходит за рамки мировых данных. Заболевание встречается примерно у 5-15% женщин. Это достаточно тревожный показатель. Чтобы понять, много это или мало, просто представьте, что из 100 женщин, его диагностируют у 15. Согласитесь, это немало.
Усики над губой и большое количество пушковых волос — это не всегда гирсутизм!
— Какие виды гиперандрогении выделяют?
— Если говорить о клинической практике, это в первую очередь:
Яичниковая форма гиперандрогении (ВДКН, вирилизирующие опухоли надпочечников);
Гиперандрогения на фоне других состояний (гиперкортицизм или синдром Кушика, акромегалия, гиперпролактинемия, инсулинорезистентность (HAIR-AN-синдром);
— Каковы причины заболевания?
— Их может быть очень много. Но чаще всего это нарушения синтеза андрогенов железами либо нарушение восприятия тканей человека андрогенами. В основе лежит именно повышенный уровень андрогенов.
Гиперандрогения способна спровоцировать бесплодие
— Какими могут быть симптомы заболевания?
— Самый яркий симптом — это избыточный рост волос. Выделяются три клинических группы проявлений:
1. Гиперандрогенная дермопатия: изменения возникают со стороны кожи и ее придатков, развиваются:
Существует такая проблема, как гипертрихоз — повышенный рост пушковых волос повсеместно, особенно на руках и ногах. Стоит понимать, что это состояние не ассоциировано с избытком андрогенов.
Рост волос порой определяется национальными особенностями, генетическими факторами. Поэтому не стоит бояться появления, например, усиков над верхней губой. Важно рассматривать все симптомы в комплексе.
2. Нарушается формирование вторичных половых признаков:
3. Для практикующего гинеколога очень значим тот факт, что выраженная гиперандрогения приводит к нарушениям женской репродуктивной функции:
— Как проводится диагностика, и почему важно делать ее еще в подростковом возрасте?
— Большую роль играет общение с пациенткой. Доктор обязательно должен собрать анамнез. Обращают внимание на такие факторы как избыточная масса тела, ожирение, инсулинорезистентность, заболевания среди родственников сахарным диабетом (особенно II типа).
У женщин с гиперандрогенией обязательны диагностика и коррекция метаболических нарушений, таких, как нарушение толерантности к глюкозе.
Не менее важно оценить наличие факторов риска сердечно-сосудистых заболеваний, в том числе, атеросклероза, артериальной гипертензии.
Следующий этап — общий осмотр, физикальное и инструментальное обследование.
В некоторых случаях требуется лабораторная диагностика. Изучаются гормоны: ЛГ, ФСГ, общий и свободный тестостерон, андростендиндион, 17-ОН-прогестерон, ДГЭ-сульфат, пролактин, гормоны щитовидной железы и др.
Ультразвуковая диагностика поможет выявить поликистоз или опухоль яичников, опухоль или гиперплазию надпочечников. По показаниям выполняется КТ и МРТ.
Эффект от лечения можно оценивать не ранее, чем через 6 месяцев
— Как лечить гиперандрогению?
— Лечебная тактика выбирается в зависимости от причины (источника) повышенной секреции андрогенов, при этом их концентрацию целесообразно контролировать каждые 3-4 месяца в течение года. Полученный эффект от лечения можно оценивать не ранее, чем через 6 месяцев от его начала.
Важно и то, что нужно пациентке: интересует ли ее беременность или нет. Если тактика направлена на поддержание нормального менструального цикла и работы сердца, костной, мышечной системы — решение будет одно. Если женщина мечтает стать мамой — оно будет иным.
В лечении чаще всего используются комбинированные гормональные средства, которые могут подавить синтез андрогенов, а также блокировать периферическое действие этих стероидов на уровне волосяного фолликула. Каждому пациенту препараты подбираются индивидуально.
Если есть нарушения жировой массы тела, рекомендуется модификация образа жизни (ТОМЖ): адекватная физическая нагрузка, рациональное питание (низкокалорийная диета 1500-200 ккал/сут. с ограничением жиров и легкоусвояемых углеводов.
Снижение веса на 6-8 кг на фоне ТОМЖ способствует восстановлению ритма менструации, однако ановуляция и недостаточность лютеиновой фазы менструального цикла могут сохраниться.
Для лечения проявлений гиперандрогенной дермопатии применяются специальные местные и системные лекарственные средства, фото- или лазерная эпиляция. Их уже назначают дерматологи.
Внешние проявления болезни порой приводят к настоящей депрессии
— Помимо гинеколога, к каким еще врачам нужно обратиться?
— В зависимости от причины проблемы и целей пациентки за лечением также дополнительно обращаются к терапевту, кардиологу и, как я уже говорила, дерматологу и косметологу.
— В каких случаях требуется оперативное вмешательство?
— Если мы говорим о достижении беременности и консервативная медицина не дает эффекта, предлагаются лапароскопические операции, призванные, в первую очередь, улучшить овуляцию. Они же применяются, когда у пациентки обнаруживается опухоль.
— Какими могут быть последствия, если проблему запустить?
— В таком случае существует риск, что понизится репродуктивный потенциал и вообще усугубятся проблемы женского здоровья.
В любом случае помните, что бороться с проблемой можно и нужно, и чем раньше вы обратите на нее внимание, тем быстрее найдется подходящее решение.
Вирильный синдром
Вирильный синдром классифицируют в зависимости от его происхождения на:
1. Конституционально-наследственный вирильный синдром, когда в структуре и работе желез внутренней секреции не наблюдается явных изъянов (может наблюдаться у женщин из южных регионов, либо у людей с повышенной чувствительностью волосяных луковиц к влиянию мужских половых гормонов);
2. Надпочечниковый вирильный синдром, который развивается в результате гиперпластических процессов в коре надпочечников, либо при развитии опухолевого процесса в них;
3. Яичниковый вирильный синдром, который вызывается развитием в яичниках новообразований типа лютеомы, липоидоклеточных опухолей,а также при склерокистозных процессах в них;
В клинике принято выделять две формы вирильного синдрома, отличающиеся друг от друга происхождением:
— вирильный синдром надпочечникового происхождения и
— вирильный синдром яичникового происхождения.
Причины и механизмы развития вирильного синдрома надпочечникового происхождения
Вирильный синдром надпочечникового происхождения, характеризующийся избыточной функцией коры надпочечников из-за гиперпластического или опухолевого процесса, иначе именуют адреногенитальным синдромом. Первичные опухоли надпочечников встречаются крайне редко. Чаще к развитию вирильного синдрома приводят кортикостеромы, андростеромы и андрокортикостеромы.
Основой механизма развития адреногенитального синдрома является дефект в ферментной системе коры надпочечников, а именно, кора утрачивает способность к образованию гидрокортизона и кортизона из 17а-гидроксипрогестерона. Для компенсации недостаточной продукции гидрокортизона в коре надпочечников в аденогипофизе увеличивается выработка адренокортикотропного гормона, которая приводит к гиперплазии коры надпочечников и ещё большему увеличению выработки 17а-гидроксипрогестерона. Избыточное количество данного метаболита стимулирует образование прегнантриола, андростерона и других андрогенов, повышая их секрецию. Накопление высокой концентрации мужских половых гормонов в женском организме влечет за собой его маскулинизацию, а также угнетает гонадотропную функцию гипофиза, в результате чего снижается функция женских половых желез.
Признаки вирильного синдрома надпочечникового происхождения
В зависимости от возраста пациентов существуют характерные особенности адреногенитального синдрома. Так, например, врожденный адреногенитальный синдром характеризуется нарушением развития наружных половых органов при нормальном развитии внутренних половых органов, по типу псевдогермафродитизма. Причем, чем раньше проявляется воздействие избытка мужских половых гормонов, тем сильнее он выражен.
Врожденный адреногенитальный синдром встречается в одном случае на 5000 родов, причем в 30% случаев аномалия развития наружных половых органов сочетается с сольтеряющим синдромом, для которого характерна тошнота, рвота, обезвоживание и коллапс. Новорожденные с таким сочетанием патологий умирают, как правило, в первые недели после рождения из-за снижения выработки минералокортикоидных гормонов. При врожденной гиперплазии надпочечников после рождения девочки отмечается усугубление вирилизации.
Вирильный синдром надпочечникового происхождения, который развивается уже после рождения или в подростковом возрасте, характеризуется наряду с вирильными чертами преждевременным половым созреванием. Развитие синдрома при этом чаще связывают с наличием новообразования в надпочечниках. Большое количество мужских половых гормонов, выделяемых опухолью, приводит к появлению акне, огрубению голоса, атрофии матки и яичников. Тело ребенка приобретает диспропорциональный вид из-за вытянутой верхней части туловища и коротких толстых ног. Причиной этому является усиленный рост костей, приводящий к раннему закрытию зон роста, в результате чего дети рано останавливаются в развитии и остаются низкорослыми. Наружные половые органы у них без патологических изменений.
В раннем периоде полового созревания вирильный синдром надпочечникового генеза может развиваться в двух вариантах:
— «мышечный тип», характеризующийся чрезмерным развитием мышечной системы, характерный для андростеромы надпочечников.
Адрогенитальный синдром, развившийся в организме половозрелой женщины, характеризуется вирилизацией различной выраженности и может быть обусловлен как гиперпластическими, так и опухолевыми процессами в надпочечниках. При обследовании женщин выявляется избыточное оволосение по мужскому типу, нарушение менструального цикла (олигоменорея, аменорея), бесплодие, уменьшение грудных желез, атрофия матки и яичников, усиление пигментации наружных половых органов, огрубение кожи. На фоне чрезмерно развитой мускулатуры отмечается значительное уменьшение подкожного жирового слоя. На лице и теле появляются акне, увеличивается клитор, снижается половое влечение. Постоянным, нередко единственным и одним из первых признаков вирильного синдрома считают гирсутизм.
Вирильный синдром, развивающийся на фоне кортикостеромы, проявляется, как правило, гирсутизмом, повышением артериального давления, остеопорозом, «кушингоидным» ожирением, появлением стрий и акне, развитием стероидного диабета. Вирилизм, связанный с развитием андростеромы, обычно выражен более ярко, наряду с вирилизацией у пациенток отмечаются головные боли, общая слабость, снижение артериального давления и другие признаки, указывающие на ослабление глюкокортикоидной и усиление андрогенной функции коры надпочечников.
Причины и механизмы развития вирильного синдрома яичникового генеза
Происхождение новообразований яичников маскулинизирующего типа, выделяющих большое количество тестостерона, вследствие чего развиваются признаки маскулинизации, также достоверно не известно. Большинство авторов считают, что они произрастают из остатков мужской части гонады в яичниках. Основой механизма развития гормонально активных опухолей яичников являются нарушения выработки в гипофизе фолликулостимулирующего, лютеотропного и адренокортикотропного гормонов. Так как образование женских половых гормонов из прогестерона связано с андрогенами, при дефектах ферментных процессов происходит нарушение превращения андростерона в эстрогены, а в результате этого в яичниках образуется избыток мужских половых гормонов.
Клинические признаки при арренобластоме, являющейся наиболее часто диагностируемым маскулинизирующим новообразованием яичников у женщин в возрасте 20-35 лет, сходны с вышеописанными и складываются главным образом из нарушений менструального цикла в виде олигоменореи, переходящей впоследствии в аменорею, атрофии грудных желез и матки, гирсутизма, снижения либидо, гипертрофии клитора. При гинекологическом осмотре определяется опухоль яичника, при увеличении размеров которой пациентки жалуются на боли внизу живота. Арренобластома в четверти случаев подвергается малигнизации, что приводит к прогрессированию вирильного синдрома.
Липоидоклеточные опухоли, представляющие собой разновидность маскулинизирующих опухолей яичников, часто обнаруживаются в период климакса. Симптоматика опухолей сходна с таковой при арренобластоме, однако может быть более разнообразной из-за способности опухоли продуцировать не только андрогены, но и кортикостероиды, а также прогестерон. Размер их небольшой, из-за чего их сложно пропальпировать, и они не вызывают болевых ощущений, поэтому ранняя диагностика их затруднена. Малигнизация этих опухолей отмечается в одном случае из пяти выявленных. Данная разновидность новообразований яичников помимо симптомов вирилизации вызывает и стойкое повышение артериального давления, нарушения метаболизма углеводов, развитие ожирения.
Диагностика вирильного синдрома
Диагностический алгоритм вирильного синдрома должен складываться на данных анамнеза, лабораторных и инструментальных методов исследования, а также базироваться на заключении эндокринолога, гинеколога и онколога.
Выявление локализации причины, вызывающей развитие вирильного синдрома, производят с помощью ультразвукового исследования яичников и надпочечников, рентгенографии надпочечников, компьютерной и магнитно-резонансной томографии, пневмопельвиграфии. Лапароскопия яичников позволяет оценить опухолевый материал при гистологическом исследовании.
Лечение вирильного синдрома
Прогноз при функциональном типе вирильного синдрома благоприятный, так как в результате лечения у пациенток восстанавливается менструальный цикл и детородная функция. Вирильный синдром опухолевого происхождения завершается благополучно в случае выявления и удаления опухоли, послужившей причиной его развития.
Бесплодие
В медицине бесплодием называют неспособность человека к деторождению, при этом термин «бесплодие» применяется как по отношению к женщине, так и по отношению к мужчине
Гирсутизм
Синдром поликистозных яичников
Андростерома
Кортикостерома
Операции на надпочечниках
Северо-Западный центр эндокринологии является лидером по проведению операций на надпочечниках минимально травматичным забрюшинным доступом. Операции широко проводятся бесплатно по федеральным квотам
Аденома надпочечника
Аденома надпочечника: диагностика (лабораторная, лучевая) и лечение (эндоскопические операции малотравматичным поясничным доступом) в Северо-Западном центре эндокринологии
Опухоли надпочечников
Удаление надпочечника
Поликистоз яичников
Поликистоз яичников – это эндокринный синдром, который сопровождается патологическими изменениями в работе яичников, поджелудочной железы, коры надпочечников, а также гипофиза и гипоталамуса
Аменорея
Под аменореей понимают отсутствие менструальных выделений у девушек и женщин репродуктивного возраста (16-45 лет) на протяжении более шести месяцев. В статье анализируются вопросы классификации, принципы диагностики и лечения аменореи
Консультация эндокринолога
Специалисты Северо-Западного центра эндокринологии проводят диагностику и лечение заболеваний органов эндокринной системы. Эндокринологи центра в своей работе базируются на рекомендациях Европейской ассоциации эндокринологов и Американской ассоциации клинических эндокринологов. Современные диагностические и лечебные технологии обеспечивают оптимальный результат лечения.
Консультация гинеколога-эндокринолога
Гинеколог-эндокринолог – один из наиболее востребованных специалистов Северо-Западного центра эндокринологии. Консультации гинеколога в Санкт-Петербурге являются одними из наиболее востребованных, а консультации гинеколога-эндокринолога – особенно. Подавляющее большинство заболеваний, приводящих женщин на консультацию к гинекологу, имеют причины своих проблем в нарушенной функционировании эндокринной системы. Именно поэтому многие пациентки, обращающиеся за помощью в эндокринологический центр, нуждаются именно в консультации гинеколога-эндокринолога, а в ряде случаев – еще и в консультации терапевта-эндокринолога
Отзывы
Истории пациентов
Видеоотзывы: опыт обращения в Северо-Западный центр эндокринологии