видео что делает уролог
Как проводится урологический осмотр
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/08/osmotr-u-urologa.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/08/osmotr-u-urologa.jpg?fit=825%2C550&ssl=1″ />
Урологический осмотр – необходимый элемент диагностики заболеваний мочеполовой системы. В профилактических целях рекомендуется посещать врача-уролога раз в год, однако при появлении любых симптомов, вызывающих беспокойство, визит к врачу откладывать нельзя. Уролог занимается лечением и женщин и мужчин, поэтому осмотр пациентов производится по-разному, в зависимости от половой принадлежности.
| Первичный консультативный приём врача с высшей категорией | 1000 руб. |
| Консультативный прием врача по результатам анализов, по результатам УЗИ | 500 руб. |
| УЗИ почек в стандартном режиме и с применением допплерографических методик | 1200 руб. |
| УЗИ мочевого пузыря | 500 руб. |
| УЗИ малого таза с применением допплерографических методик | 1200 руб |
| Запись по телефону: 8-800-707-15-60 (бесплатный звонок) | |
| *Клиника имеет лицензию на удаление новообразований |
Когда нужен урологический осмотр
Обращение к урологу необходимо при появлении одного или нескольких симптомов, указывающих на патологии мочеполовой системы:
Подготовка
В связи с тем, что урологический осмотр осуществляется по-разному у мужчин и женщин, подготовка также будет иметь отличия. Мужчинам рекомендуется исключить половые контакты за 2 дня до посещения врача, а также очистить кишечник при помощи клизмы или слабительного препарата.
Кроме того, непосредственно перед приемом врача следует провести гигиену наружных половых органов.
Для женщин подготовка такая же, как перед приемом гинеколога. За 1-2 дня следует исключить половые контакты, а также не использовать вагинальные свечи, мази, спреи. Кроме того, нежелательны спринцевания. Гигиену наружных половых органов рекомендуется проводить без использования антибактериальных средств, т.к. это может снизить достоверность анализов.
Как проводится осмотр
В первую очередь врач-уролог должен выяснить, что именно беспокоит пациента. При этом важно рассказать обо всех симптомах, даже если они кажутся незначительными.
Т акже важной информацией для врача являются сведения о рационе пациента, питьевом режиме, о принимаемых лекарственных препаратах, есть ли родственники, страдающие заболеваниями мочеполовой системы, были ли у самого пациента в прошлом такие заболевания.
Пациент должен вспомнить, когда появились первые тревожные симптомы, с чем это было связано (например, переохлаждение или перенесенная болезнь). Все это необходимо врачу-урологу для постановки диагноза и подбора максимально эффективного лечения.
Урологический осмотр мужчин
После беседы врач проводит осмотр пациента. Осмотр мужчин проводится на кушетке. Пациент раздевается до пояса и ложится на спину. Сначала врач прощупывает почки, затем приступает к осмотру наружных половых органов. Если пациент не страдает заболеваниями, поражающими наружные половые органы, манипуляции врача не доставляют ему боли и дискомфорта. В большинстве случаев во время урологического осмотра врач производит забор биоматериала из мочеиспускательного канала для лабораторного исследования.
После осмотра уролог приступает к осмотру простаты, который выполняется через прямую кишку. Пациент при этом должен лежать на боку, подогнув ноги или стоять, наклонившись вперед и упершись локтями в стол.
Врач надевает перчатку и смазывает палец глицерином или вазелиновым маслом, затем вводит палец в прямую кишку и прощупывает простату. При этом у пациента может возникнуть эрекция, что является нормой при таком осмотре.
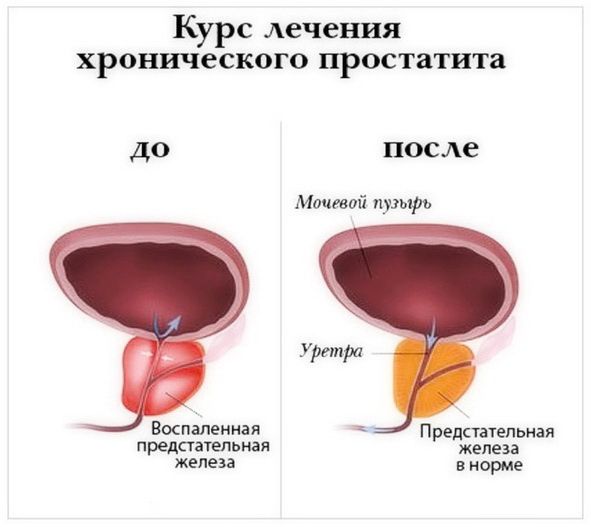
Болевые ощущения появляются лишь при воспалительных заболеваниях предстательной железы. Такой осмотр дает возможность оценить размеры, структуру и местоположение простаты.
Урологический осмотр женщин
У женщин врач сначала проводит осмотр и пальпацию поясничной области и нижней части живота. Затем пациентка располагается в гинекологическом кресле, уролог осматривает наружные половые органы и мочеиспускательный канал, проводит пальпацию мочевого пузыря через влагалище и переднюю брюшную стенку. Иногда врач сразу производит забор биоматериала из уретры для лабораторного анализа.
В некоторых случаях при обследовании женщин применяют цистоскопию и уретроскопию. Это позволяет оценить состояние мочевого пузыря и уретры, а также взять образец ткани для лабораторного исследования.
После завершения урологического осмотра врач может назначить пациенту дополнительные диагностические процедуры, такие как УЗИ малого таза, УЗИ простаты, УЗИ почек и надпочечников, МРТ, анализы крови и мочи, биопсия.
Все эти исследования дадут урологу полную информацию о состоянии мочеполовой системы пациента, что позволит подобрать наиболее эффективное лечение.
Что выявляет уролог во время осмотра
Урологический осмотр проводится с целью определения патологий мочеполовой системы. По наличию различных признаков, врач может выявить следующие заболевания:
Вывод
Для того чтобы обнаружить заболевание на ранней стадии и пройти необходимое лечение, следует посещать врача-уролога раз в год. Далеко не все патологии проявляют себя различными симптомами, очень часто болезнь протекает незаметно, а при отсутствии лечения переходит в хроническую форму. Урологический осмотр позволит избежать этого и вылечить болезнь до того, как появятся неприятные симптомы.
Что делает уролог на приеме?
Уролог – это специалист, в чью компетенцию входит:
патологий мочевыделительной системы у мужчин и женщин.
Некоторые по ошибке противопоставляют урологов гинекологам.
Это неверно – врач-уролог устраняет патологии, возникшие в органах мочевыделения независимо от пола пациента.
Что делает уролог на приеме?
Расспрашивает его о том, когда возникли первые симптомы болезни, какие обстоятельства этому предшествовали и т.д.
Таким образом, он составляет историю болезни пациента.
В данные анамнеза входят также сведения о возможных попытках лечения, предпринятых пациентом до его обращения к врачу.
Если они имели место, выясняют, какие для этого использовались препараты и в течение какого срока больной их принимал.
Для этого может быть использован либо обычный пальцевый метод через прямую кишку.
Либо трансректальное УЗИ с помощью специального датчика.
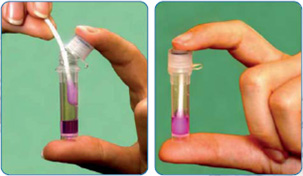
Мазок берут, используя специальные инструменты – зонд, шпатель, бактериологическую петлю. У мужчин мазок из уретрального канала берут, используя одноразовый тонкий зонд – его вводят в просвет уретры на глубину 3-4 см, а затем вращательными, обратно поступательными движениями извлекают обратно. Полученный мазок помещают на чистое предметное стекло или в стерильную пробирку и отправляют в лабораторию на исследование. Мазок может исследовать неокрашенным (нативный) и после окрашивания различными методами (Романовского-Гимза и др.). Мазок из влагалища, шейки матки у женщин получают в ходе гинекологического осмотра на кресле с использованием влагалищных зеркал. Стерильный инструмент вводят в просвет влагалища, не касаясь вульвы, и получают материал. При необходимости вместо мазка берут соскоб эпителия мочеполовых путей (для диагностики хламидиоза).
Мазок исследуют на флору с помощью световой микроскопии и на половые инфекции с помощью ПЦР.
Бактериоскопия позволяет выявлять в урогенитальном отделяемом таких возбудителей ИППП, как гонококки, трихомонады, дрожжевые грибки, гарднереллы. Такое исследование позволяет установить наличие в урогенитальном тракте воспаления – за счет обнаружения повышенного количества лейкоцитов, клеток эпителия и слизи. При кровотечении в мочеполовых путях в мазке находятся эритроциты.
ПЦР мазка позволяет диагностировать практически любую урогенитальную инфекцию. Благодаря высокой чувствительности и специфичности этот метод дает возможность с высокой точностью выявить геном возбудителя инфекции даже при его минимальной концентрации в исследуемом образце и в организме пациента. За счет этого ПЦР является наилучшим методом диагностирования скрыто и бессимптомно протекающих половых инфекций.
Помимо микроскопии и ПЦР, полученный урогенитальный мазок может использоваться для бактериологического исследования, или культурального посева. Для этого биологический материал высевают на специальные питательные среды и ставят на 5-7 суток в термостат, где при определенной температуре микроорганизмы культивируются. По истечении этого времени пробирки достают и идентифицируют выросшие колонии микробного патогена. Таким образом возможна точная диагностика большинства бактериальных половых инфекций – как специфических, так и неспецифических. Кроме того, при этом возможно определение наивысшей чувствительности микроорганизмов к антимикробным препаратам.
В большинстве случаев спермограмму и анализ спермы на половые инфекции делают при тех или иных заболеваниях яичек (орхиты, эпидидимиты), половой дисфункции, а также при подозрении на бесплодие. Секрет предстательной железы исследуют при поражениях простаты (простатит острый или хронический, везикулит, аденома простаты) – секрет ее получают с помощью массажа пальцевым методом. Исследовать сок простаты можно с помощью бактериоскопии, культурального посева и ПЦР. Анализ крови на гормональный профиль проводится в комплексе с другими методами при диагностике гормональных расстройств, половой дисфункции эндокринного генеза и бесплодии.
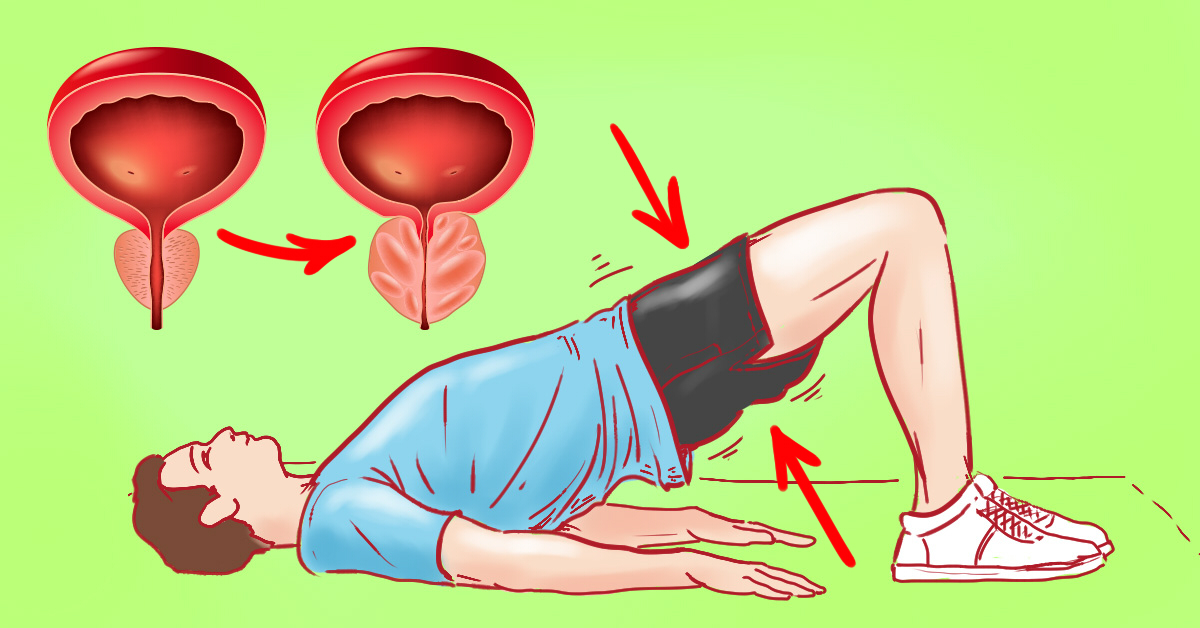
Какие упражнения помогут при аденоме простаты
Физические упражнения при аденоме простаты важны для устранения причины неприятного состояния, обращают его вспять и позволяют избежать необходимости в операции.
Ослабление мышц таза, застой лимфотока, замедление кровообращения в тазу — основные виновники таких мужских недугов, как гиперплазия простаты, простатит, эректильная дисфункция. При сидячем образе жизни эти болезни начинают развиваться уже в молодом возрасте. Наши урологи подобрали наиболее эффективные упражнения, которые не требуют специальных приспособлений. Начать их выполнение обязательно как для профилактики, так и в случаях, когда диагностирована аденома и появились проблемы с мочеиспусканием.
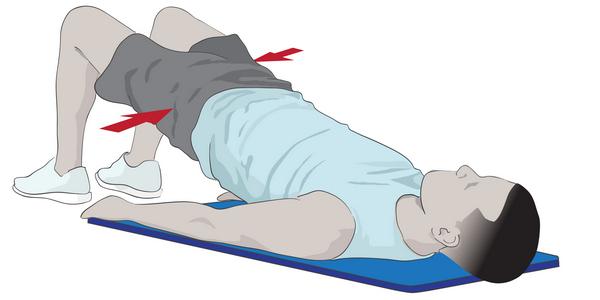
Упражнения в домашних условиях при простатите и аденоме простаты
Начинать от 4 подходов в день, постепенно довести до 10–15 подходов.
На картинке: упражнения №2, №3
Гимнастика укрепит главные тазовые мышцы, улучшит кровообращение. Интенсивные занятия помогут обойтись без таблеток или снизить их дозировку, дополнят медикаментозное лечение простатита.
Упражнения Кегеля при аденоме простаты — для мужчин
Гимнастику успешно применяют в комплексе лечения аденомы простаты, для избавления от простатита, геморроя, проблем с эрекцией.
Начинать можно с 10 повторов каждой группы движений, в день 4 подхода.
Йога от аденомы простаты и простатита
Упражнения начинаются с правильного дыхания. Нужно сосредоточить внимание на животе и медленно дышать диафрагмой по счёту: 4 — на вдох, 4 — на задержку, 4 — на выдох. Во время вдоха и задержки сжимайте мышцы таза, как при комплексе по Кегелю, на выдохе расслабляйте. После нескольких минут дыхания можно приступать к асанам:
На фото: упражнение «Кобра»
На фото: упражнение «Плуг»
Если ваше тело не очень гибкое, не стремитесь сразу давать большое напряжение, увеличивайте темп постепенно. Здесь важнее точное выполнение и регулярность.
Гимнастику можно делать как самостоятельно, так и в сочетании с другими эффективными методиками, которые вы получите в клинике Dr. AkNer.
Записывайтесь на приём лично, по телефонам или на сайте. Наши специалисты помогут добиться улучшения мужского здоровья, а во многих случаях полного исцеления.
Эффективные лекарства от простатита у мужчин
Простатит неодинаково протекает у разных мужчин. Какие-то симптомы бывают более выраженными, какие-то отсутствуют. Большое значение имеет стадия болезни, наличие гиперплазии предстательной железы или аденомы. Врачи учитывают, впервые развилось воспаление или уже имеется стаж.
Подобрать лечение простатита у мужчин, найти самые эффективные средства для каждой стадии простатита может только врач-уролог, после обследования и получения результатов анализов.
Тем не менее ориентироваться в средствах для лечения простатита должен каждый, кто столкнулся с этой проблемой.
Виды лекарств от простатита у мужчин
Урологи применяют несколько групп препаратов.
Антибиотики борются с инфекцией в мочевом тракте, все прочие средства снижают воспаление, уменьшают отёк и боль, облегчают отхождение мочи, улучшают кровоснабжение половых и мочевыводящих органов.
Существует масса гомеопатических средств от простатита и потенции, производные интерферона, которые в статье не рассматриваются. Их польза не доказана в исследованиях.
Каким должно быть лучшее средство от простатита у мужчин
Лечение, назначенное врачом, должно достигать следующих целей:
Единственного препарата, который в полной мере отвечает всему перечисленному, нет. Поэтому урологи прописывают приём 2–3 препаратов, подобранных индивидуально в каждом случае. Лекарства сочетают с массажем, физкультурой, физиопроцедурами.
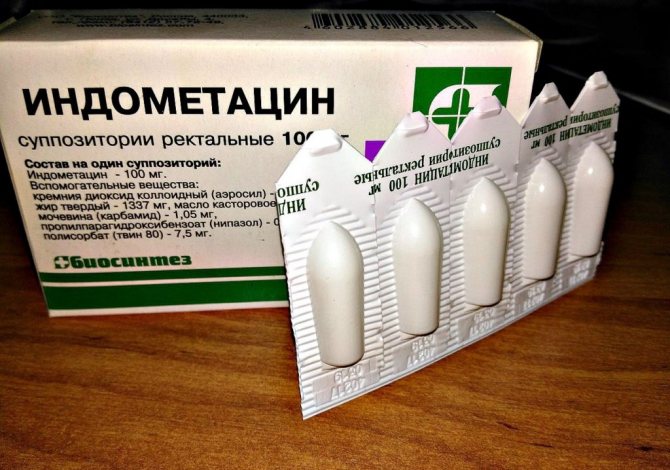
Для лечения простатита у мужчин самыми эффективными средствами считаются ректальные свечи, поскольку поставляют лекарство к железе, минуя печень и создают в тканях высокую лечебную концентрацию.
Топ-5 эффективных средств для лечения простатита
Эти препараты обладают комплексным действием, проверены в клинической практике.
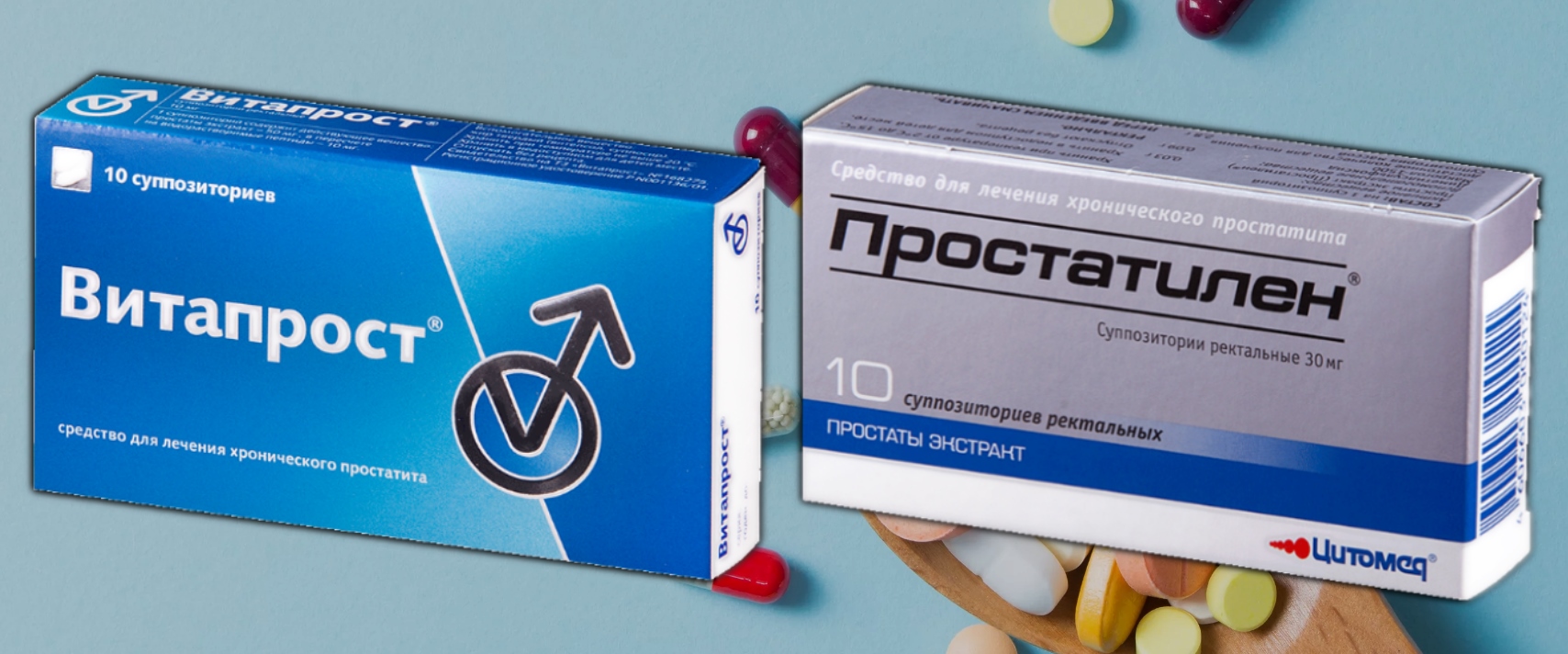
Витапрост
Свечи и ампульный препарат экстракта простаты. Эффективен при остром и хроническом воспалении, поскольку в состав лекарства входит антибиотик.
Лонгидаза
Бактерицидным действием не обладает, назначается вместе с антибиотиком. Подходит в хронических случаях, когда уже появился воспалительный фиброз в органе, спайки, разрастание ткани простаты. Результативна при болезни Пейрони.
Простатилен
Инъекции и ректальные свечи. В сочетании с антибактериальным средством снимает воспаление, нормализует мочеиспускание, улучшает эрекцию.
Простамол Уно
Растительный препарат. Выпускается в капсулах. Уменьшает боли, восстанавливает ток мочевой струи, нормализует потенцию.
Простанорм
Лекарство из растительного сырья. Применяется больше для профилактики, продления ремиссии при хроническом процессе. Имеет небольшой антибактериальный эффект, убирает боль, стимулирует иммунитет, улучшает кровоснабжение железы и отток мочи.
При снижении тонуса мочевыводящей системы врачом по рецепту назначается Омник. В осложнённых случаях при аденоме простаты может потребоваться применение финастерида для регуляции баланса тестостерона.
Хорошо себя зарекомендовали как лекарства от простатита недорогие Ихтиоловые свечи, ампульный Простакор.
Недопустимо самостоятельное применение медикаментов без учёта бактериальной флоры и стадии болезни. Терапия острого простатита под присмотром врача убережёт от осложнений и перехода в хроническую форму.
Для назначения лечения обращайтесь к урологу клиники Dr. AkNer по телефону или через форму обратной связи. Звоните, опытный специалист выберет вам препараты и проконтролирует лечение до выздоровления.
Стесняюсь спросить: 10 важных вопросов урологу
Забота о своем здоровье — дело полезное, но даже в нем находится немало места стеснению и вредным заблуждениям. О том, с какими проблемами стоит идти к урологу, а чего, наоборот, бояться не стоит, мы расспросили Константина Локшина, доктора медицинских наук и руководителя центра оперативной урологии, онкоурологии и андрологии медицинского центра GMS Clinic.
С какими симптомами стоит идти к урологу, а каких не стоит бояться?
Один из ключевых признаков, с которым надо к урологу — кровь в моче и кровь в эякуляте.
Этот момент игнорировать ни в коем случае нельзя. Особенно курящим, потому что курение — это фактор риска рака легких, рака мочевого пузыря, и, хоть и в меньшей степени, рака простаты.
Другие признаки — это боли и неприятные ощущения в яичках, боли в промежности, необычные выделения из мочеиспускательного канала, боль в пояснице, особенно, если она проявляется с одной стороны.
Если яички или одно из них меняются в размере — тоже повод показаться врачу. А вот разное их положение как раз не должно тревожить.
Нужно следить за тем, как выделяется моча — боли быть не должно, а походов в туалет должно быть в среднем 6−8 раз в сутки. Если струя слабая, мочеиспускание затрудненное, прерывистое, появляется недержание, частые ночные позывы — все это поводы для того, чтобы обратиться к врачу, хотя далеко не все из них точно значат, что человек болен.
Аденома простаты — это приговор и дальше будет только хуже?
Нет, совсем нет. У большинства мужчин после 40−50 лет в той или иной степени появляется аденома, а к 90 годам — у всех. Но только примерно у трети из них она становится болезнью, для остальных это, скажем так, процесс взросления.
Для большинства людей, которых все же нужно лечить, есть решения для консервативного лечения этой болезни. И только 25−30% от этой трети может, в конечном итоге, понадобиться операция.
Какие распространенные страхи, связанные с урологическими болезнями, не имеют под собой оснований?
Страх по поводу перерождения аденомы в рак, например, безоснователен — вопреки тому, что пытается навязать недобросовестная реклама иногда. «Вы проверялись на скрытые инфекции? А то от них будет простатит, аденома, а потом рак». Мало того, что это не так, это как раз и становится причиной страхов — человек решает никуда не идти и не проверяться, мол, чему быть, того уже не миновать, а это как раз вредно для здоровья.
Да, лучше не болеть ЗППП, и да, аденома возникает практически у всех мужчин в конечном итоге, но нет, она не перерождается рак. У мужчин после 45−50 лет действительно появляется параллельный риск возникновения рака простаты, но они не связаны между собой, они даже вырастают из разных частей предстательной железы.
Еще есть страх операций. Все нормальные люди боятся операций, это естественный страх. Но операция — это далеко не всегда страшное серьезное вмешательство и тяжелое восстановление, иногда для него достаточно пары дней. Здесь всегда нужно искать золотую середину, чтобы не поддаваться на провокации врачей и не делать ненужные манипуляции, но и не упустить момент, не дать проблеме стать сложно решаемой или неразрешимой вместо того, чтобы сделать хорошую, изящную операцию, после которой человек об этой проблеме забудет. Сейчас, например, после операции по аденоме в больнице человек находится один день и возвращается к нормальной жизни.
Есть ли вредные мифы, связанные с ЗППП?
Еще один — что заразиться можно только во время секса. Некоторыми болезнями можно заразиться от полотенца, от стульчака унитаза и так далее, то есть половой путь эксклюзивным назвать нельзя. Другое дело, что вероятность, конечно, ниже, но она есть, особенно, если есть ранки, трещинки и так далее. Но тут не стоит ходить и бояться — достаточно базовой гигиены, внимательности и аккуратности.
Есть и другая сторона таких мифов — например, что любой контакт — это 100% риск заболеть. Это не так. Мой любимый пример — с гонореей: при разовом незащищенном контакте с больной женщиной вероятность заразиться составляет всего 17%. Это не значит, что стоит рисковать — всегда лучше выбирать барьерные методы контрацепции, если партнеров больше одного.
Стоит ли бояться рака простаты и как часто нужно проверяться?
Мы, урологи, онкологи и эпидемиологи, постоянно друг с другом боремся в этом вопросе. Есть анализ крови на ПСА — это онкомаркер рака предстательной железы. Онкологи говорят, не надо этого всем постоянно делать. Провели исследования, что нужно посмотреть результаты 1000 человек, чтобы у одного выявить рак. Получается, что остальные люди зря сдали анализ крови.
Есть и еще одна сторона: бывает клинически незначимый рак простаты. Например, человек в 80 лет, с инсультами, с инфарктами. Мы обнаружим у него маркеры медленно растущего рака простаты, который только лет через 15 станет болезнью. А мы начнем его «гонять» через анализ крови, потом биопсию простаты, потом назначим лечение — мы ему только навредим. Здесь вопрос селекции пациентов — кому это нужно, а кому нет.
В Скандинавии, где самые высокие показатели рака предстательной железы, предложили делать скрининг ПСА между 40−45 лет у мужчин. Если показатели низкие, то на ближайшие несколько лет можно об этом забыть. Если же они высокие, то обследование делают ежегодно. Эта избирательная позиция мне нравится, так мы избегаем лишних диагнозов и не пропускаем значимые болезни.
Всем ли нужно обрезание?
Одно время в США практически всем делали обрезание, чтобы снизить риски ЗППП. Началось это вообще с моряков, когда мужчины собирались служить во флот, им говорили: «Не обрежешься — не поступишь». Потому что, как говорится, стоянки в портах — и лечи их потом. Также считается, что обрезание снижает риск рака полового члена, хотя, с точки зрения статистики, это совсем малые цифры. Это, в общем-то, редкая болезнь.
Сейчас такого поголовного обрезания делают все меньше — и мода прошла, и другие факторы влияют. Младенцам обрезание вообще часто делали даже не урологи, а акушеры-гинекологи при рождении. Спад популярности обрезания связан и с тем, что при любом вмешательстве есть риск осложнений. Есть мнение, что он невелик, и один на 100 000 — это немного, но это немного пока ты или твой ребенок не стал этим одним. Поэтому сейчас очень сдержанное отношение к профилактическим операциями — просто так что-то отрезают все реже.
Кстати, похожая ситуация и с варикоцеле — расширением вен в яичках, которое иногда ассоциируется с бесплодием. Даже и сейчас есть коллеги, которые всем, у кого нашлось варикоцеле, поголовно предлагают оперироваться. Это состояние есть примерно у 15% мужчин — это большая цифра. Но далеко не всем из них нужна операция, некоторым она, наоборот, противопоказана.
Маленький половой член — это нормально?
Страх, связанный с размером — один из самых распространенных. Недавно коллеги провели анкетирование — по его результатам оказалось, что средний размер полового члена равен 21 см. Когда участников попросили попробовать померить еще раз и обучили, как именно, оказалось, что средняя длина все-таки 13 см. Это среднестатистические цифры — 12−16 см — причем, надо мерить не просто «от живота», а от лонного сочленения. У некоторых жирок там есть — если его не измерять, то и меньше можно насчитать. Многие люди недовольны своей внешностью, и недовольство этой областью тоже встречается нередко, но это не значит, что есть реальный повод для тревоги и каких-то серьезных мер. Я не сторонник увеличения полового члена без показаний.
Существуют и патологические отклонения — есть понятие «микропенис», бывает спрятанный половой член. В подавляющем большинстве ситуаций человеку можно помочь — современная медицина вообще не про отчаяние. Есть целый подраздел генитальной хирургии в урологии, эти специалисты, которые занимаются сложными операциями по смене пола, уменьшению, вытяжению, увеличению, сжатию. Вплоть до того, что можно сделать новый пенис из широчайшей мышцы спины. Человек напряг мышцу — и у него как бы эрекция. Я этой хирургией не владею, но я знаком с подобными специалистами. Практически всегда есть решение, которое позволяет человеку жить половой жизнью, даже если казалось, что шансов нет — например, при травматической потере полового члена.
Мужское бесплодие — стоит ли его бояться и что делать?
Не нужно ничего бояться. Для начала, надо определить, бесплодие ли это или состояние субфертильности, то есть, сниженной способности к зачатию. Есть статистика, что начинать обследоваться в этой сфере стоит, если у здоровой в целом пары не происходит зачатия в течение года при регулярной половой жизни — именно при регулярной, а не от случая к случаю. Если женщина в паре старше 35 лет, то этот период снижают до полугода. Это связано с тем, что у многих современных женщин овариальный резерв (общее количество яйцеклеток) снижен, это связано и с вмешательствами, и с другими факторами.
Какой бы ни была причина мужского бесплодия, это не приговор. Даже если речь идет о крайней степени — азооспермии, при которой нет сперматозоидов в эякуляте. Сейчас есть методики, которые позволяют по крайней мере в рамках ЭКО зачать ребенка.
Одна из распространенных причин сложностей с зачатием — нарушение проходимости семявыносящих протоков, которое в свою очередь может случиться в результате многих факторов. Чаще всего это хламидийная или миоплазменная инфекция, осложнения после гонореи. Бывают генетические формы, при которых вырабатывается критически мало сперматозоидов. Все это мы успешно преодолеваем с помощью микрохирургических операций, позволяющих получать сперматозоиды непосредственно из яичка или придатка яичка.
В любом случае, отчаиваться совершенно точно не нужно.
Можно ли снизить риск возникновения камней в почках?
Самый простой способ — пить много воды, это самая частая рекомендация на приеме. Это вообще предотвращает многие проблемы со здоровьем. В сутки почки выделяют около 1,5−2л мочи, но через себя они при этом прогоняют до 100 литров жидкости, так что страх «залить почки» не вполне обоснован, это тоже из области мифов — у почек гигантский рабочий запас. Более того, если человеку удалить одну почку, вторая возьмет на себя всю работу и будет справляться. Мы советуем пить столько воды, чтобы моча была светлая или почти прозрачная.
Как часто надо посещать уролога и нужно ли к нему ходить женщинам?
Существует заблуждение, что уролог — мужской врач, но это не так. Женщинам лучше обращаться к урологу, а не к гинекологу, если речь идет об инфекциях мочевых путей — циститах, пиелонефритах. Это, кстати, самые частые бактериальные инфекции, они случаются чаще кишечных и легочных. С такими проблемами лучше идти не к гинекологу — мочевые инфекции в целом лучше лечат урологи. Это действительно наша область.
Мужчинам уролога стоит посещать, если есть тревожные симптомы, неприятные ощущения. По профилактическим посещениям нет четких единых рекомендаций, но я советую регулярно проверяться после 45−50 лет и периодически делать УЗИ почек и других органов. При этом, обязательно нужно проводить самообследование — мужчина должен регулярно прощупывать мошонку на предмет уплотнений и других изменений. Опухоли яичек, к примеру, очень долго практически бессимптомны — даже когда вырастают большими, все равно не болят. Вообще, большинство урологических видов рака — медленнорастущие, но рак яичка — исключение, он может развиваться быстро и чаще всего возникает в возрасте 20−40 лет, поэтому ощупывать себя не только приятно, но и полезно.
Но тут мне хотелось бы донести одну важную вещь. Сегодня в плане онкоурологии мы продвинулись очень далеко вперед. Когда я начал заниматься урологией в 1994 году, в основном, проводились большие калечащие операции. Сейчас же большинство пациентов, которых мы оперируем и проводим малоинвазивные вмешательства — пациенты с хорошим прогнозом, полное излечение может наступить у 70−80% из них. После большинства онкоурологических операций качество жизни человека не меняется, а иногда и улучшается. Главное, не стоит тянуть и бояться идти к врачу с вопросами. Забота о своем здоровье вообще признак интеллигентности.