вертеброгенная тораколюмбалгия с мышечно тоническим синдромом что это
Вертеброгенная люмбалгия
Причины люмбалгии
Хроническая боль в пояснице обычно появляется по причине дегенеративных изменений в поясничном отделе позвоночника. Во-первых, это остеохондроз с такими проявлениями, как протрузия и грыжа межпозвонкового диска. Во-вторых, изменения со стороны самих позвонков. А именно, спондилоартроз (артроз дугоотросчатых суставов позвонков) и деформирующий спондилёз. Если установлено, что причина болей — в диске, то может использоваться формулировка: «Дискогенная люмбалгия».
Люмбалгия — первые признаки остеохондроза
Синдром люмбалгии (боль в пояснице) часто является первым клиническими признаком остеохондроза поясничного отдела позвоночника. Поясничный остеохондроз начальной стадии почти в половине случаев проявляется, как подострая или хроническая люмбалгия.
Что провоцирует люмбалгию
Боль в пояснице может возникнуть после физической нагрузки, ушиба поясницы, переохлаждения, а также стресса. Но в некоторых случаях поясница начинает болеть не сразу. Иногда проходят дни, недели или даже месяцы, прежде чем появится боль.
Вначале может появиться весьма умеренная люмбалгия. Некоторые больные отмечают, что боли у них развивались медленно и без видимых причин. Но это вовсе не значит, что провоцирующего фактора не было. Просто этот фактор далеко не всегда бывает явным.
Затем боль в пояснице может усиливаться. Чаще всего это происходит постепенно. Но боль обычно не достигает такой степени выраженности, как поясничный прострел — люмбаго (острая люмбалгия). Больные самостоятельно ходят, выполняют определённую работу, хотя им трудно сгибаться, но ещё труднее — выпрямиться. При этом они часто кладут руку на поясницу, немного растирают или массируют её. И лишь после этого могут разогнуться. Сидеть такие люди стараются с прямой спиной.
Какой бывает хроническая вертеброгенная люмбалгия
Люмбалгия на фоне остеохондроза позвоночника в большинстве случаев носит ноющий характер. Она больше беспокоит по утрам, но несколько уменьшается, или проходит во время работы. Особенно, если эта работа связана с движением. В положении лёжа боль утихает. Это объясняется уменьшением нагрузки на поясничные межпозвонковые диски. Находясь в постели, больные стараются выбрать наиболее удобную позу. Они, как правило, лежат с согнутыми ногами на здоровом или больном боку.
Если поясничный прострел (люмбаго) захватывает всю поясницу. То хроническая боль может локализоваться только с одной стороны. Например, правосторонняя люмбалгия или левосторонняя люмбалгия. Беспокоит она чаще всего в нижнем отделе поясницы. Боль может отдавать в одну или обе ягодицы.
Что такое люмбоишиалгия
Боль в пояснице может сочетаться с «тянущей » болью в ноге. Другими словами, если сочетается люмбалгия и ишиас, то это — люмбоишиалгия. Об этом подробно изложено на соответствующей странице.
Люмбалгия с мышечно-тоническим синдромом.
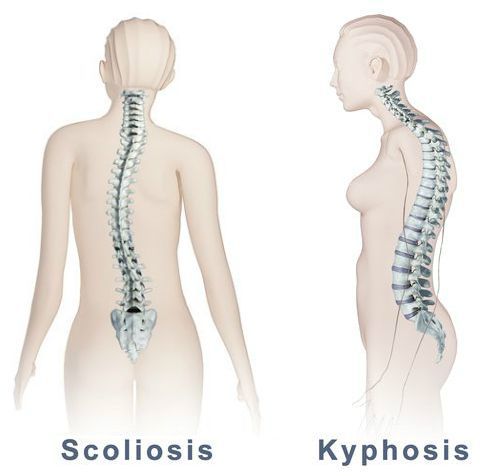
В некоторых случаях боль усиливается не только во время движения. Она может обостряться при разговоре, чихании, натуживании, а также наклоне головы вперёд. Часто обнаруживается умеренно выраженное искривление позвоночника. Обусловлено это более сильным рефлекторным напряжением мышц поясницы с какой-либо одной стороны. В таких случаях диагнозы могу звучать несколько по разному, но суть одна. Например,»вертеброгенная люмбалгия с мышечно-тоническим синдромом». Или — «люмбалгия с мышечно-тоническим синдромом, анталгический сколиоз».
Надавливание на остистые отростки поясничных позвонков и точки около позвонков на этом уровне обычно болезненно. Больные с трудом наклоняются вперёд. Но в тоже время наклоны туловища в стороны могут быть ограничены меньше.
Синдром вертеброгенной люмбалгии, как основное проявление хронического течения поясничного остеохондроза, чаще наблюдается у мужчин. Продолжительность может быть от нескольких недель или месяцев до 5-7 лет и более.
Как протекает хроническая вертеброгенная люмбалгия
Боль в пояснице при остеохондрозе характеризуется периодами ремиссий и обострений. Иногда ремиссии бывают довольно длительными, по нескольку лет. Может показаться, что наступило выздоровление. Однако, реальное выздоровление при этом отмечается далеко не всегда. Если позвоночник продолжает работать неправильно, с перегрузкой в поясничном отделе, то диск продолжает разрушаться. И если не было протрузий и грыж, то они вполне могут появиться. А если они уже были, то размеры их могут увеличиться. И боли в пояснице в таких ситуациях, как правило, усиливаются.
Причины обострения вертеброгенной люмбалгии
Усиление или повторное возникновение болей происходит под влиянием различных механических и травматических факторов, переохлаждения, стресса. Удельный вес переохлаждения как фактора, провоцирующего обострения люмбалгии, значительно больше, чем причин первичного возникновения.
Патологические процессы, происходящие вне позвоночника, влияют на реактивность организма вообще. Но могут оказывать влияние и на течение поясничного остеохондроза в частности. Хронические соматические заболевания, очаги локальной инфекции, как правило, отягощают течение люмбалгии.
Также на развитие остеохондроза, формирование протрузий и грыж дисков позвоночника большое влияние оказывает эндокринная патология. Это — заболевания щитовидной и паращитовидной желёз, надпочечников и прогрессирующий сахарный диабет.
Люмбалгия может перейти в радикулит (радикулопатию)
Через какое-то время люмбалгия, если не принимаются меры, может смениться следующей, корешковой стадией остеохондроза позвоночника — радикулитом (радикулопатией). Как правило, радикулит обусловлен сдавлением нервного корешка увеличившейся грыжей межпозвонкового диска. По латыни корешок — radicula (радикула).
Возникает выраженная, стойкая люмбалгия справа или люмбалгия слева. Локализация зависит от того, с какой стороны нервный корешок сдавлен. Радикулопатию лечить сложнее и дольше. Нередко требуется помощь нейрохирурга.
Механизм возникновения люмбалгии
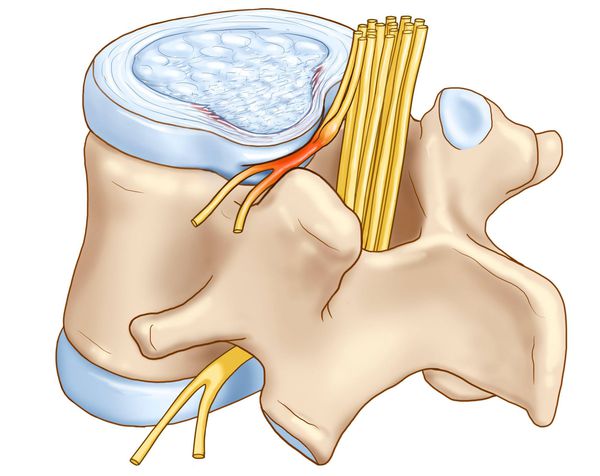
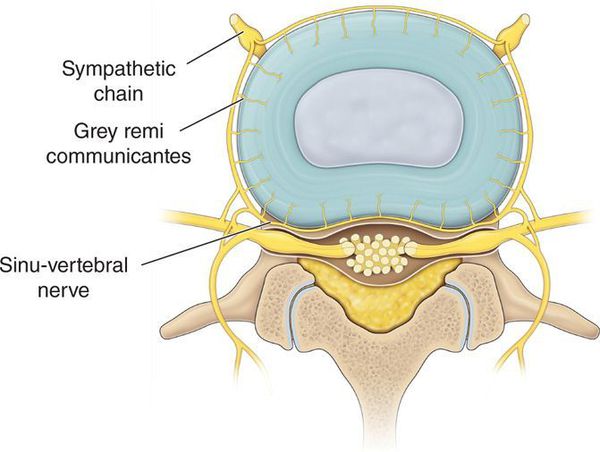
Механизм возникновения, как люмбаго так и люмбалгии обусловлен раздражением синувертебрального нерва. Но есть некоторое отличие. Люмбаго, как правило, наступает вследствие ущемления части пульпозного ядра в трещинах фиброзного кольца повреждённого диска. А люмбалгия может возникать и при менее выраженных изменениях в диске. Также она нередко встречается у больных со спондилёзом поясничного отдела позвоночника, спондилоартрозом, а также спондилолистезом. Ещё синдром хронической люмбалгии может быть при аномалиях развития поясничного отдела позвоночника. Это — «спина бифида», «аномалия тропизма» и другие врождённые дефекты.
Лечение люмбалгии
Полноценным лечение люмбалгии можно назвать только тогда, когда будут выявлены и устранены причины, вызвавшие её. Основная причина люмбалгии – это остеохондроз позвоночника. А причина остеохондроза и последующего появления грыж и протрузий дисков — неправильная работа позвоночника!
Устранить неполадки в работе позвоночника максимально эффективно позволяет мануальная терапия. Затем достигнутый результат нужно закрепить с помощью упражнений лечебной физкультуры.
Как лечить люмбалгию
Проводятся следующие лечебные мероприятия
Медикаментозное лечение, физиотерапевтические процедуры лучше назначать индивидуально. А исходить из особенностей каждого конкретного случая и стадии процесса.
Синдром хронической люмбалгии, как правило, носит упорный характер. Постоянная боль в пояснице существенно ограничивает трудоспособность или вообще лишает её. В связи с этим лечение должно начинаться, как можно раньше. Лечебные мероприятия должны быть комплексными. А весь процесс лечения должен обязательно проходить под контролем врача.
Если вас беспокоят хронические боли в пояснице, звоните и записывайтесь на приём по телефону:
8 (963) 684-90-79
Вертеброгенная торакалгия
Автор статьи: Варыгин Вячеслав Игоревич
Невролог, мануальный терапевт
Образование: Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Новосибирский государственный медицинский университет
Специализация: диагностика и лечение неврологических больных с заболеваниями опорно-двигательного аппарата. Свободно владеет мягкотканными техниками мануальной терапии и различными техниками массажа.
Оглавление
Что такое вертеброгенная торакалгия?
Причины торакалгии можно разделить на вертеброгенные (связанные с патологией позвоночника) и невертеброгенные (связанные с патологией прилежащих структур и органов).
Проявления торакалгии нельзя оставлять без внимания, ввиду того что боль в грудном отделе может быть проявлением жизнеугрожающих состояний со стороны органов грудной клетки: аневризма грудной части аорты, тромбоэмболии лёгочных артерий. Так, например, инфаркта миокарда может ложно трактоваться как вертеброгенная торакалгия слева.
В большинстве случаев болевые ощущения в грудном отделе позвоночника связаны с перенапряжением паравертебральных мышц, т. е. мышц, лежащих вдоль позвоночника, после чего следуют дегенеративно-дистрофические изменения позвоночника (спондилоартроз, спондилёз и остеохондроз), к которым можно отнести патологию рёберно-позвоночных и реберно-поперечных суставов. Ввиду того что грудной отдел позвоночника менее подвижен и имеет прочный реберный каркас, здесь редко встречаются грыжи межпозвонковых дисков.
Причины торакалгии
Перенапряжение паравертебральных мышц
Другой причиной боли в грудном отделе позвоночника является длительное перенапряжение паравертебральных мышц, что распространено среди офисных работников, длительное время сидящих в одной позе перед компьютером. Длительное перенапряжение мышц способствует развитию миофасциального болевого синдрома, для которого характерно наличие триггерных точек. Триггерная точка — это болезненное уплотнение мышечных волокон.
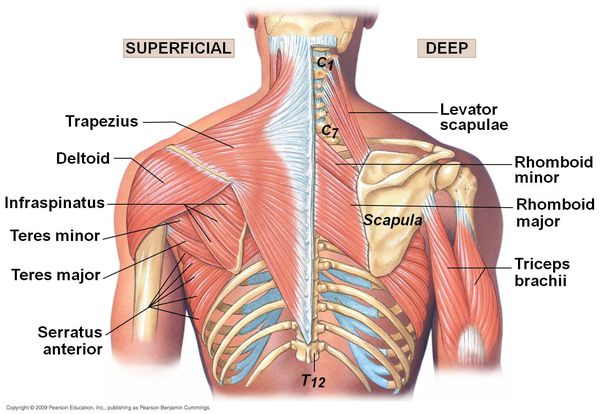
В большинстве случаев триггерные точки можно обнаружить в мышце, поднимающей лопатку, ромбовидной, передней зубчатой мышце. При наличии триггерных точек в этих мышцах пальпация будет вызывать усиление боли, иногда простреливающую боль. Помимо боли, пациент может ощущать чувство жжения, онемения или покалывания в этой области. Боль может пройти самостоятельно после разминочных движений, например, совершать круговые движения плечами, потянуть мышцы спины, максимально разогнуться назад и др., но может сохраняться в течение длительного времени и носить хронический характер.
Дегенеративно-дистрофические изменения
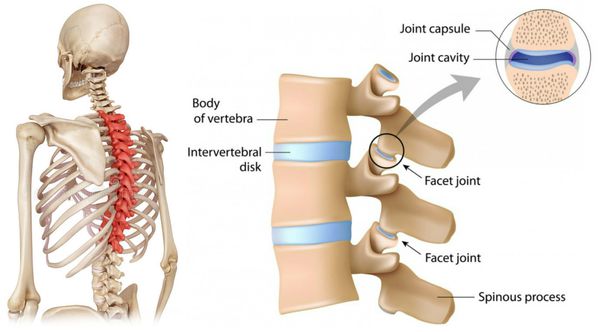
Дегенеративно-дистрофические изменения позвоночника на шейном уровне довольно часто может сопровождаться как односторонней, так и двухсторонней болью в межлопаточной области. С чем это связано? При развитии артроза фасеточных суставов на шейном уровне происходит рефлекторный спазм мышц, которые берут своё начало от шейных позвонков, а другим своим концом крепятся как к лопаткам, так и к самим грудным позвонкам. К ним относятся мышцы поверхностного и глубокого слоёв: трапециевидная мышца, мышца, поднимающая лопатку, длиннейшая мышца головы и шеи, полуостистая мышца головы, ременная мышца головы и шеи. Обычно боль имеет хронический характер с эпизодами обострений и локализуется на уровне верхне- и среднегрудного отдела.
Причиной хронической вертеброгенной торакалгии также является артроз дугоотростчатых (фасеточных) суставов и патология рёберно-поперечных суставов. Как уже было сказано выше, в связи с особенностью строения грудного отдела дегенеративные изменения в этой области встречаются значительно реже, чем в других отделах позвоночника. К развитию артроза фасеточных суставов приводит повышенная нагрузка на суставные поверхности, по всей вероятности свою роль может играть мышечный компонент- повышение тонуса в сегментарных мышцах. Ответом на повышенную механическую нагрузку становится краевое костное разрастание фасеточных суставов для увеличения площади опоры. Боль, испытываемая пациентом, описывается как тупая ноющая, не имеющая четкой локализации. Иногда, при воздействии на корешки нервов, может распространяться по ходу ребра как с одной стороны, так и носить опоясывающий характер. Как показывает практика, снятие с помощью мягких мануальных техник повышенного мышечного тонуса в поверхностных и глубоких сегментарных мышцах приводит к значительному уменьшению болевого синдрома и увеличивает интервал между обострениями.
Следует упомянуть о такой патологии как задний реберный синдром, при котором интенсивная острая боль локализуется в нижнегрудном отделе и усиливается при вращении туловища. Часто такую боль путают с почечной коликой. Любое воздействие на эту область вызывает болезненность. Нередко боль может проявляться на высоте вдоха, поэтому пациент старается дышать поверхностно. Связано это с тем, что XI-XII рёбра являются свободными, т.е. не имеют хрящевого соединения ни с грудиной, ни с соседними рёбрами, что приводит к возможности смещения суставной головки этих рёбер в рёберно-позвоночном суставе, также может сочетаться с локальным спазмом в квадратной мышце поясницы.
Остеопороз
Вертеброгенная торакалгия может являться следствием течения остеопороза. Данная причина более характерна для пациентов старше 50-55 лет. Остеопороз представляет собой прогрессирующее снижение костной массы и изменение внутреннего строения кости, что приводит к повышенной хрупкости кости.
Грудной отдел позвоночника является одной из трёх точек (лучевая кость, шейка бедренной кости), по которой с помощью денситометрии можно выявить остеопороз на ранних его стадиях.
В процессе уменьшения костной массы происходит изменение формы позвонков. За счет воздействия внутреннего давления межпозвонкового диска тело позвонка принимает форму двояковогнутой линзы, а под действием силы тяжести происходит его клиновидная деформация и уменьшение высоты тела позвонка на фоне компрессионного перелома. Компрессионный перелом при остеопорозе характерен для средне- и нижнегрудных позвонков, при локализации его на верхнегрудном уровне требуется онкологическая настороженность.
Клиновидная деформация позвонков приводит к усилению грудного кифоза, а в совокупности с уменьшением высоты тела позвонка становится заметным уменьшение роста человека.
Острая боль в спине, отдающая в область живота, часто спровоцирована компрессионным переломом позвонка, который может быть вызван даже незначительным, на первый взгляд, движением. Такая боль обычно проходит в течение нескольких дней- недель, и пациент возвращается к привычной жизни.
Еще одной причиной боли при остеопорозе является ущемление корешка нерва в межпозвонковом отверстии при уменьшении высоты тела позвонка и его клиновидной деформации. Боль распространяется по ходу межрёберных промежутков и может быть одно- и двухсторонней.
Болезнь Шейермана- Мау (юношеский кифоз)
Первые признаки заболевания начинают проявляться до 10-15 лет, но существует и более позднее начало, после 20 лет. В основе заболевания лежит клиновидная деформация позвонков грудного отдела с множественными грыжами Шморля. Грыжа Шморля — это вдавление участка межпозвонкового диска в тело позвонка. С течением времени появляются тупые ноющие боли в межлопаточной области, усиливающиеся в покое. Движения в грудном отделе приносят облегчение. Заболевание, неуклонно прогрессирующее, приводит к развитию гиперкифоза.
Диагноз ставится по характерной рентгенологической картине. Обнаружение только единичных грыж Шморля не говорит о наличии данного заболевания. В популяции грыжи Шморля выявляются достаточно часто и, как правило, являются случайной находкой, в абсолютном большинстве случаев протекают без болевого синдрома и не требуют никакого лечения.
Основное лечение болезни Шейермана- Мау: мягкие техники мануальной терапии, лечебная физкультура, направленная на укрепление мышц спины, ношение ортопедических корсетов. Хирургическое лечение требуется только в крайних случаях.
Диагностика
Не занимайтесь самодиагностикой! Это может нанести вред вашему здоровью и отнять драгоценное время на лечение!
Для того чтобы диагностировать заболевание и выяснить, чем болен пациент, необходимо правильно дифференцировать симптомы, так как они не отличаются специфичностью и могут свидетельствовать о различных патологиях. Поэтому в диагностике необходим последовательный комплексный подход.
На первичном приёме врач должен тщательно изучить анамнез заболевания. В медицинских выписках пациента могут быть указаны заболевания, которые стали причиной вертеброгенной торакалгии, либо пациент сам должен рассказать об имеющихся у него заболеваниях. Выявить первопричину, ключевой фактор появления боли, крайне важно, чтобы правильно продолжать лечение.
Обязательно пальпируется грудной отдел позвоночника, в процессе проведения исследования пациент должен точно описать свои ощущения. Это поможет определить локализацию боли и выявить дополнительные симптомы, если пациент забыл о них указать. Это немаловажно для составления полной картины заболевания.
При необходимости пациенту рекомендуются инструментальные методы исследования:
В большинстве случаев не требуется дополнительных методов диагностики!
Лечение
В большинстве случаев вертеброгенная торакалгия требует консервативного лечения. В повседневной жизни пациент может использовать ортопедические корсеты для поддержания и разгрузки позвоночника.
В терапии боли в спине хорошо зарекомендовали себя мягкие техники мануальной терапии, которые помогают пациенту справиться с болевым синдромом в кратчайшие сроки. По результатам внутреннего наблюдения в нашей клинике, уже после первого сеанса пациент чувствует улучшение своего состояния, выражающееся в уменьшении болевого синдрома, даже если боль мучила пациента длительное время. Мы накопили большой опыт по диагностике и лечению боли в спине.
При хронической вертеброгенной торакалгии в ряде случаев может потребоваться совместная работа врача-вертеброневролога, эндокринолога, психотерапевта и других специалистов.
Люмбалгия причины, симптомы, методы лечения и профилактики
Люмбалгия — это острый болевой синдром в области спины (поясницы и крестцового отдела позвоночника). Возникает из-за резкого перенапряжения и сокращения мышц после поднятия тяжёлых предметов, а также при нарушениях строения или функций позвонков, межпозвонковых дисков, связок и нервов, внутренних органов. Обычно сопровождает многие патологии опорно-двигательного аппарата, например, спондилолистез, остеохондроз, сколиоз, грыжи.
Чтобы вылечить болезнь и избавиться от боли, необходимо обратиться к врачу-терапевту, который направит на анализы и подберёт узкопрофильного специалиста для дальнейшего лечения.
Причины люмбалгии
Причины, по которым возникает заболевание, условно делятся на две категории — позвоночные (вертеброгенные), связанные с повреждением поясницы, и непозвоночные (невертеброгенные). К вертеброгенным относятся:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 13 Декабря 2021 года
Содержание статьи
Симптомы
Стадии развития люмбалгии
Боль в пояснице развивается постепенно, в отличие от люмбаго, острого проявления болевого синдрома. Болезненный дискомфорт появляется из-за патологий нервных корешков спинного мозга, вызванных травмами, нагрузками или заболеваниями. Люмбалгия имеет две формы течения болезни — подострую и хроническую.
Разновидности
Классификация болевого синдрома в поясничном отделе позвоночника зависит от причин возникновения, локации болезни и характера течения. По характеру проявления симптомов патология может быть подострой и хронической. Другие виды люмбалгии:
Вертеброгенная люмбалгия
Дискогенная люмбалгия
Люмбалгия с синдромами
Люмбалгия по стороне развития
Диагностика
При диагностировании заболевания врач исследует такие показатели:
Из инструментальных методов обследования врачи используют рентген, компьютерную томографию и МРТ, которые позволяют обнаружить большинство заболеваний, способствующих развитию люмбалгии. В сети клиник ЦМРТ вы сможете обследовать организм с помощью таких методик:
Торакалгия причины, способы диагностики и лечения
Торакалгия — боль в грудной клетке, вызванная сдавлением или воспалением нервов. Патологическое состояние может быть обусловлено рядом причин. Торакалгию вызывают как потенциально опасные для жизни состояния, например, приступ стенокардии, расслоение аорты или тромбоэмболия легочной артерии, так и травмы и другие проблемы в опорно-двигательном аппарате, например, межпозвоночные грыжи, воспалительные болезни позвоночника или остеохондроз.
Торакалгия — не самостоятельное заболевание или патология, это симптом другой болезни или травмы. Ее характер зависит от провоцирующего фактора. Боль в груди может быть тупой или острой, сопровождаться покалыванием, прострелами, усиливаться при наклонах туловища, поворотах в сторону. Если болезненные ощущения в области груди возникают периодически, важно обратиться к терапевту и пройти обследование. Если боль появилась после травмы, прогрессирует, сопровождается признаками сердечно-сосудистой или дыхательной недостаточности и нарушением подвижности туловища — следует посетить врача незамедлительно, а лучше вызвать скорую помощь.
Причины торакалгии
Потенциально опасные для жизни заболевания и состояния:
Другие заболевания сердца и внутренних органов:
Заболевания опорно-двигательного аппарата:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 13 Декабря 2021 года
Содержание статьи
Типы торакалгии
Основной критерий разделения торакалгии на виды — характер течения боли. Если болезненные ощущения сильные и возникают резко, диагностируют острую торакалгию. При незначительной, но продолжительной болезненности говорят о хронической форме. Также существуют другие критерии классификации:
По локализации боли
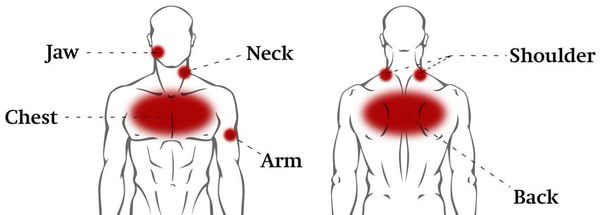
Врачи выделяют правостороннюю и левостороннюю боль в грудной клетке, болезненность шейном отделе — с распространением в надключичную или подключичную ямку, нижнюю челюсть, шею и руку. Часто боль охватывает верхний грудной отдел, лопаточно-реберную область, переднюю грудную стенку.
По происхождению
Болевые ощущения разделяют на костно-мышечные, связанные с заболеваниями и поражениями опорно-двигательного аппарата, психогенную, обусловленную психическими расстройствами, торакалгию у беременных на фоне изменений в строении тела. В отдельную большую группу входит вертеброгенная торакалгия, которая может быть компрессионного, воспалительного или травматического характера.
Проявления торакалгии
Для торакалгии характерны следующие признаки:
Следует незамедлительно вызвать скорую или самому ехать к врачу, если торакалгия сопровождается слабостью в руках, самопроизвольным мочеиспусканием или дефекацией.
Методы диагностики
Клиническая картина торакалгии неспецифична, болевые ощущения в грудном отделе позвоночника могут провоцировать десятки заболеваний и состояний. Поэтому для точной постановки диагноза важно провести комплексную всестороннюю диагностику. Врач проводит детальный опрос пациента, записывает жалобы, изучает историю болезни. После этого специалист рекомендует сдать общий и биохимический анализы крови, мочи, пройти компьютерную и магнитно-резонансную томографию, рентгенографию и другие аппаратные обследования.
В клинике ЦМРТ первичную диагностику проводит терапевт, который может привлечь кардиолога, невролога, ортопеда, онколога или других специалистов. Врачи рекомендуют пациенту пройти следующие обследования:
Что такое вертеброгенная торакалгия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Новиков Ю. О., остеопата со стажем в 40 лет.
Определение болезни. Причины заболевания
Вертеброгенная торакалгия (ВТ) — это болевой синдром, возникающий вследствие дистрофических поражений грудного отдела позвоночного столба. Обычно она обусловлена поражением рёберно-позвоночных и рёберно-поперечных суставов и их капсул.
Многие авторы считают, что боль в спине возникает не только вследствие дистрофических изменений позвоночника (чаще всего остеохондроза и спондилоартроза), но и миофасциальной патологии (нарушения работы мышечного аппарата). [2] [4] [10] [11]
Рассматривая ВТ как возникающий хронический алгический (болевой) синдром вследствие дистрофических поражений позвоночника, исследователи установили, что на развитие и течение заболевания оказывают влияние множество факторов, которые при дальнейшем прогрессировании теряют свою специфичность. [1]
Спровоцировать возникновение ВТ могут следующие факторы:
Симптомы вертеброгенной торакалгии
Для ВТ характерна глубинная мозжащая (тупая и ноющая) боль приступообразного или постоянного характера с тягостной эмоциональной окраской. Зачастую ограничены и болезненны ротационные (вращательные, круговые) движения в грудном отделе позвоночника. Боль может возникать не только при движениях, но и во время дыхания. Чаще всего она бывает односторонней, однако может распространиться и на обе части грудной клетки (опоясывающая боль). Усиливается при неумеренных физических нагрузках и переохлаждении.
Также при ВТ отмечается искривление позвоночника: уплощение или усиление кифоза, сколиоз. Тонус паравертебральных мышц более повышен на выпуклой стороне сколиоза.
При кинестетическом исследовании выявляются болезненные участки, преимущественно в проекции трапециевидной мышцы спины, а также мышцы, поднимающей лопатку, большой и малой грудной, передней зубчатой, межрёберных и широчайшей мышцы. Болевые точки также определяются в проекции грудино-ребёрных и грудино-ключичных сочленений, грудины и мечевидного отростка.
Функциональные блокады или ограничение движения грудных ПДС (позвоночно-двигательных сегментов) практически всегда соответствуют локальной боли и сопровождаются блокадой рёбер. Блокады в ключевых зонах (цервико-торакальном и торако-люмбальном переходах) сопровождаются более массивной симптоматикой с включением сопряжённых отделов позвоночника.
Корешковые синдромы грудного остеохондроза встречаются достаточно редко и сопровождаются интенсивными жгучими опоясывающими болями. [12]
Патогенез вертеброгенной торакалгии
В основе патогенеза дистрофических заболеваний позвоночника лежат:
В патогенезе заболевания первично страдает межпозвонковый диск и капсулы дугоотростчатых суставов. Позже в процесс вовлекаются опорно-двигательная, нервная и мышечная системы.
Развитие выраженных клинических проявлений (манифестация) заболевания обусловлена ирритацией рецепторов синувертебрального нерва, приводящей к появлению вертебрального и экстравертебральных синдромов грудного отдела позвоночника.
Прогрессирование дистрофического процесса в межпозвонковых дисках и дугоотростчатых суставах приводит к:
Воспалительный процесс в последующем сменяется на пролиферативный (процесс разрастания ткани), что ведёт к вовлечению в процесс окружающих тканей и нервно-сосудистых образований, способствующих проявлению неврологических синдромов дистрофического поражения позвоночника. [1] [8]
Классификация и стадии развития вертеброгенной торакалгии
При болях в грудной клетке важно различать:
Вертеброгенные неврологические синдромы:
Осложнения вертеброгенной торакалгии
Рефлекторные синдромы ВТ отличаются большим разнообразием. Их определённая метамерная зависимость (связь участка тела с определённым сегментом спинного мозга или нервом) обусловлена поражением межпозвонковых дисков. Однако корешковый компрессионный синдром является весьма редким синдромом ВТ.
Учитывая, что заболевание характеризуется прогредиентным течением (то есть непрерывно-прогрессивным усилением симптомов), хронический болевой синдром весьма существенно влияет на работоспособность, появляется утомляемость, снижается внимание при выполнении работы, часто возникает раздражительность и плаксивость.
Характерно нарушение сна, в виде бессонницы и прерывистости, что вызвано относительной иммобилизацией грудного отдела позвоночника. Пациент просыпается неотдохнувшим, разбитым, что также влияет на работоспособность.
Нередко возникают боли во внутренних органах — сердце или животе. Боли носят ломящий, ноющий характер, иногда острый, могут усиливаться при поворотах и сгибании корпуса.
Хроническое течение заболевания нередко приводит к различным вегетативным нарушениям, вплоть до панических атак.
Диагностика вертеброгенной торакалгии
Определяющим фактором при обследовании пациента является установление источника патологической болевой импульсации, что важно при проведении дифференциальной диагностики и назначении патогенетического лечения при ВТ.
Дифференциальная диагностика, как правило, проводится с заболеваниями лёгких, сердца и желудочно-кишечного тракта. [6]
Исследование функциональных нарушений опорно-двигательной системы при торакалгиях должно проводиться с использованием неврологических, нейроортопедических и мануальных методик, так как применение только клинического обследования значительно облегчает диагностику, сокращая диапазон возможных диагнозов ввиду разнообразия симптомокомплексов заболевания. [9]
Нейроортопедическое обследование представляет собой комплекс методик:
Для интерпретации данных комплексного нейроортопедического обследования необходим их перевод в сопоставимые единицы, что достигается при сравнении каждого исследуемого параметра с соответствующей нормой, причём их интегральный показатель отражает выраженность болезни и может применяться в качестве критерия оценки эффективности лечения.
При мануальном тестировании:
Затем выявленные биомеханические нарушения необходимо уточнить. Для этого проводится пальпация, исследование активных и пассивных движений, изометрические напряжения мышц, диагностика расслабленных и укороченных мышечных групп, а также суставной игры.
Рентгенологическое исследование играет ведущую роль в диагностике ВТ, позволяет:
Функциональная спондилография, проводимая при максимальном сгибании и разгибании, позволяет выявить стабильность ПДС, степень смещения позвонков по отношению друг к другу, состояние связочного аппарата.
Наиболее информативными нейровизуализационными методами диагностики ВТ являются компьютерная и магнитно-резонансная томография (КТ и МРТ):
Применение КТ и МРТ позволяет адекватно планировать тактику лечения, определять показания к нейрохирургическому лечению. [7]
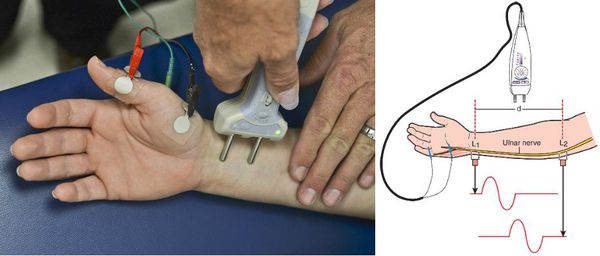
Функциональное состояние сегментарного рефлекторного аппарата и периферических нервов определяют при помощи электронейромиографии. Стимуляционная электронейромиография способствует качественной оценке скорости проведения нервных импульсов по моторным и сенсорным волокнам периферических нервов, что весьма важно в топической диагностике при компрессионно-невральных синдромах.
При дифференциальной диагностике ВТ с соматическими заболеваниями и оценки адаптационных возможностей организма больного применяются:
Лечение вертеброгенной торакалгии
Консервативное лечение больных ВТ должно быть своевременным, комплексным, дифференцированным и учитывать:
Медикаментозная терапия ВТ включает в себя:
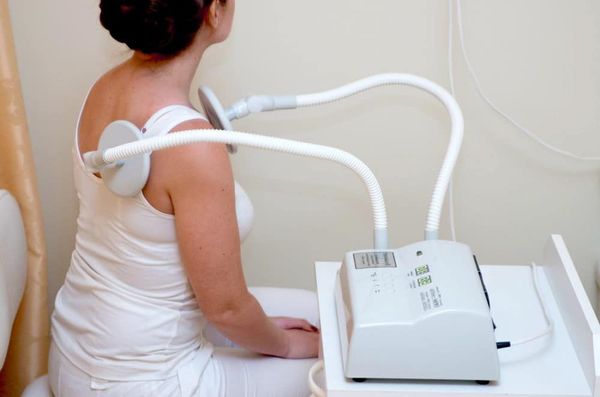
Одним из эффективных методов лечения является физиотерапия, так как этот метод воздействует на патогенез, активирует саногенетические реакции, отличается отсутствием аллергических реакций и побочных эффектов. Болевой синдром хорошо купируется при назначении:
УВЧ-терапия назначается в период острой и подострой стадии заболевания вследствие противовоспалительного и рассасывающего действия.
Парафино-озокеритовые аппликации эффективны при длительном хроническом процессе.
Бальнеотерапия также широко используется при ВТ вследствие своей саногенетической активации, улучшения крово- и лимфообращения, противовоспалительного действия.
Также достаточно широко используется ЛФК и массаж, которые показаны на всех стадиях заболевания для разгрузки и стабилизации позвоночника, укрепления мышц позвоночника и нормализации тонуса кровеносных и лимфососудов. [3]
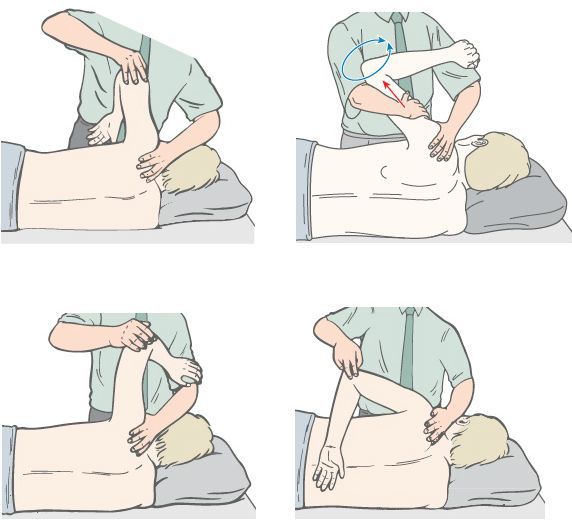
Остеопатия также нашла достойное применение при лечении ВТ. Лечение предполагает миофасциальное расслабление, постизометрическую мышечную релаксацию и мышечно-энергетические техники.
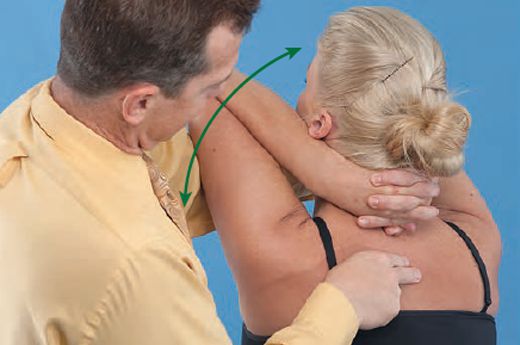
Мышечно-энергетическая техника (МЭТ) — диагностический и лечебный способ устранения соматических нарушений, в основе которого лежит суставная биомеханика и нейромышечные рефлекторные механизмы. Нейромышечные механизмы включают изометрическое напряжение и постизометрическую релаксацию, реципрокное торможение, миотатический и антимиотатический рефлексы. Благодаря МЭТ:
Основа мышечно-фасциальный релиз (МФР, растяжения) — вязко-эластические свойства тканей, соматические и висцеральные рефлекторные мышечные механизмы, фасции и другие соединительные структуры, а также суставная биомеханика. МФР предполагает диагностику «точки входа» и выполнение трёх последовательных действий:
«Точка входа» (Point of Entry) определяется как зона или участок наибольшего ограничения подвижности тканей.
Прогноз. Профилактика
В связи с прогредиентным течением ВТ важным вопросом является осуществление первичной и вторичной профилактики.
Первичная профилактика заключается в сохранении правильного двигательного стереотипа, что достигается оптимальным выполнением трудовых операций, связанных с нагрузкой на позвоночный столб. Необходимо в процессе работы устраивать небольшие перерывы для проведения физических упражнений. Целесообразны занятия ЛФК в группе «Здоровье» и посещение бассейна.
С целью вторичной профилактики больных необходимо взять на диспансерный учёт, проводя противорецидивное лечение, коррекцию и закрепление оптимального динамического стереотипа при помощи остеопатии, ЛФК, гидрокинезотерапии, обучать пациентов приёмам аутомобилизации и аутопостизометрической релаксации.
Прогноз ВТ, как правило, благоприятный и во многом зависит от раннего выявления заболевания и профилактических мероприятий. Однако при развитии компрессионных корешковых или спинальных синдромов (миелопатии) на фоне стеноза позвоночного канала можно говорить о неблагоприятном прогнозе заболевания и необходимости наблюдения у нейрохирургов.