вертеброгенная люмбоишиалгия слева что это такое лечение
Синдром люмбоишиалгии
Что означает слово — люмбоишиалгия?
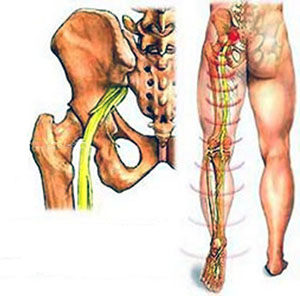
Что такое «дискогенная люмбоишиалгия»?
В случае, когда в ходе диагностики установлено, что причиной подобных жалоб является грыжа диска или протрузия, то можно говорить, что это дискогенная люмбоишиалгия.
Как протекает?
Если боль возникла остро и имеет выраженный характер, то это — острая люмбоишиалгия. Если же боль умеренная и беспокоит длительное время, периодически обостряясь, это — хроническая люмбоишиалгия.
Какой может быть люмбоишиалгия?
В зависимости от характера неврологических нарушений, выделяют сосудистую, мышечно-тоническую, а также мышечно-дистрофическую формы люмбоишиалгии.
После чего появляется синдром люмбоишиалгии?
Синдром вертеброгенной люмбоишиалгии чаще всего возникает после переохлаждения, а также после повышенной нагрузка на мышцы поясницы и ног. В результате чего возникает тоническое перенапряжение мышц и появляется боль в пояснице и ноге.
Симптомы люмбоишиалгии и диагностика люмбоишиалгии
Основные жалобы – это боли в пояснице и ногах. Одинаково часто встречается и люмбоишиалгия справа, и люмбоишиалгия слева, но двухсторонняя люмбоишиалгия — значительно реже. Боли обычно не такие выраженные, как при люмбаго и корешковой стадии поясничного остеохондроза (радикулите). Однако, они более интенсивные, чем при хронической люмбалгии. Чаще всего боль носит выраженный или умеренно выраженный характер.
По субъективной характеристике она ноющая, жгучая, сжимающая, локализующаяся в пояснице или ноге.
Сосудистые нарушения при люмбоишиалгии
Сосуды сужены
И если тонус сосудов повышен, то больные отмечают зябкость в ноге. Она может быть более бледнее и холоднее на ощупь, чем здоровая. А температура в голени и стопе больной ноги несколько ниже, чем здоровой. Самое интересное, что после физической нагрузки разность температур только увеличивается. На больной ноге температура снижается ещё больше, в то время, как в нормальных условиях должна повышаться. Температурные асимметрии выявляются не только на больной и здоровой ногах. В ряде случаев даже на ограниченном участке больной ноги в близко расположенных точках температура может быть разной.
Сосуды расширены
Когда тонус сосудов снижен, то это — вазодилатоторный вариант синдрома люмбоишиалгии. Однако такое проявление встречается гораздо реже. Но если таки тонус сосудов понижен, то появляется чувство жара или тепла в поражённой конечности, повышается её температура. (В. П. Веселовский)
Вегетативные нарушения при люмбоишиалгии
При обследовании больных определяется большое количество вегетативных нарушений. Вначале — это ограниченная бледность ногтевых фаланг пальцев стоп. Но в дальнейшем побледнеть может и вся стопа. Такой процесс часто сопровождается чувством онемения, а также другими неприятными ощущениями: жжением, покалыванием, распиранием. В ряде случаев бледность ограниченных участков кожи ноги сменяется умеренной синюшностью. Указанные расстройства чётко выявляются после переохлаждения, особенно после работы, связанной с повышенной влажностью.
Факторы, способствующие возникновению люмбоишиалгии
Если человека беспокоит хроническая вертеброгенная люмбоишиалгия, то нередко обнаруживаются заболевания различных внутренних органов и центральной нервной системы. Со стороны центральной нервной системы это, как правило, остаточные явления воспалительных и травматических повреждений головного мозга. На основании экспериментальных исследований установлено, что создание дополнительных очагов повреждения даже вне позвоночника способствует возникновению поясничного остеохондроза. Эти очаги повреждения могут быть в головном мозге, мышцах и внутренних органах. (В. П. Веселовский)
Рефлекторное искривление позвоночника при люмбоишиалгии
Кроме болевого синдрома и различных вегетативных нарушений у больных с люмбоишиалгией нередко определяются рефлекторные деформации поясничного отдела позвоночника. Такое проявление называется — анталгический сколиоз. Считалось, что в большинстве случаев он носят защитный характер, как бы способствуя уменьшению раздражения синувертебрального нерва.
Однако, довольно часто, особенно у молодых, эти искривления остаются надолго, даже после значительного уменьшения болей. Поэтому, нельзя рассматривать рефлекторную деформацию позвоночника, как физиологически полезный механизм. А также считать, что этот механизм направлен на уменьшение раздражения чувствительных нервных образований, являющихся источником боли. Правильнее будет сказать, что имеет место вертеброгенная люмбоишиалгия с рефлекторным мышечно-тоническим синдромом.
Когда боли в ноге и пояснице сохраняются дольше всего?
Люмбоишиалгия, как и люмбалгия, характеризуется чередованием периодов обострения и затихания. Как правило, это — хроническая вертеброгенная люмбоишиалгия. Установлено, что обострение люмбоишиалгии достигает наибольшей продолжительности при формировании дистрофических изменениях в мышцах нижних конечностей. Другими словами, это происходит при мышечно-дистрофической форме данного синдрома.
Лечение люмбоишиалгии
Прежде, чем говорить о том, как лечится люмбоишиалгия, важно заметить, что медикаментозное лечение, физиотерапевтические процедуры, упражнения при люмбоишиалгии лучше определять индивидуально. А исходить нужно из особенностей каждого конкретного случая и стадии процесса.
Важность лечебной физкультуры
Гимнастика при люмбоишиалгии вначале должна быть направлена на устранение мышечных спазмов. В равной мере — на снятие отека мышц и венозного застоя в них и корешках межпозвоночных отверстий. В конечном итоге, цель лечебных упражнений заключается в оптимизации двигательного стереотипа. Другими словами, необходимо заставить позвоночник работать более правильно, без перегрузки каких либо его сегментов. Это нужно для того, чтобы диски не разрушались преждевременно. И в них не появлялись новые протрузии грыжи, а также не увеличивались старые.
Вся лечебная физкультура должна строиться с учётом индивидуальных особенностей пациента. Это — осанка, особенности расположения грыж и протрузий межпозвонковых дисков. Упражнения ЛФК в комплексе с мануальной терапией являются не только профилактикой рецидивов при хронической вертеброгеной люмбалгии. Они являются профилактикой дегенеративно-дистрофического процесса (остеохондроза позвоночника), как такового.
Влияние сопутствующих заболеваний
При развитии остеохондроза, формировании протрузий и грыж позвоночника большую роль играют сопутствующие заболевания. Это, в первую очередь, эндокринная патология: заболевания щитовидной и паращитовидной желёз, надпочечников, а также прогрессирующий сахарный диабет. При люмбаго, как частном проявлении остеохондроза, необходимо проверить и состояние почек. Для этого нужно провести УЗИ почек, сделать общий анализ крови и мочи.
Синдром хронической люмбоишиалгии носит, как правило, упорный характер. Постоянная боль в пояснице существенно ограничивает трудоспособность, если вообще не лишает её. А чтобы этого не произошло, лечение должно начинаться, как можно раньше. Причём, лечебные мероприятия должны быть комплексными а весь процесс лечения должен обязательно проходить под контролем врача.
Использую весь свой опыт, чтобы помочь максимально быстро.
Врач мануальной терапии Бугаков Сергей Владиславович.
Люмбоишиалгия
Люмбоишиалгия — болевой приступ, локализующийся в области поясницы и задней поверхности бедра, развивающийся вследствие подъема тяжестей, неловкого поворота туловища, протрузии межпозвоночного диска. Заболевание проявляется внезапной болью, вынужденным положением тела и нарушением движения в пояснице и пораженной конечности. Диагноз устанавливается на основании клинического осмотра, рентгенологического исследования, КТ или МРТ, миелографии. В лечении используются анальгетики, нестероидные противовоспалительные препараты; после стихания воспаления назначается лечебная гимнастика, применяются физиотерапевтические процедуры. При неблагоприятном течении проводят оперативное лечение.
МКБ-10
Общие сведения
Люмбоишиалгия — болезненные ощущения в пояснице различной интенсивности (от ощущения дискомфорта до мощных интенсивных болей), склонные иррадиировать в ногу, возникающие из-за патологического сдавления и раздражения деформированными позвонками спинномозговых корешков L4-S3, формирующих седалищный нерв. Болевые ощущения возникают на фоне остеохондроза позвоночника, спондилоартроза, межпозвоночных грыж и других заболеваний, сопровождающихся деструктивными изменениями и формированием остеофитов. Заболевание составляет примерно 20-30% случаев среди всех патологических процессов, связанных с болями в спине. Встречается чаще всего у людей трудоспособного возраста (молодой и средний возраст, 25-45 лет).
Причины люмбоишиалгии
Люмбоишиалгия наиболее часто имеет вертеброгенное происхождение и вызывается рефлекторным «отражением» боли при межпозвоночной грыже поясничного отдела, поясничном спондилоартрозе и других дегенеративных изменениях позвоночника. У части больных она бывает проявлением миофасциального болевого синдрома, вовлекающего мышцы спины и таза. Также боль может быть обусловлена раздражением связочных, костных, мышечных структур; при этом она бывает двухсторонней, с плохо определяемой локализацией; болевая реакция глубинная и редко иррадиирует ниже уровня коленного сустава. У пожилых людей нередкой причиной люмбоишиалгии является артроз тазобедренного сустава (коксартроз), боль при котором может иррадиировать в поясницу. Спровоцировать развитие болевой реакции могут следующие ситуации: резкие повороты туловища, переохлаждение, пребывание на сквозняках, длительное нахождение в неудобной, однообразной позе. Реже патология развивается без каких-либо видимых причин.
В группу риска по развитию люмбоишиалгии входят люди с лишним весом, хроническими заболеваниями позвоночного столба, межпозвоночными грыжами, инфекционными обострениями, а также те пациенты, которые работают на производстве, постоянно испытывают повышенные нагрузки и долгое время проводят в одном и том же положении тела.
Патогенез люмбоишиалгии
Механизмы развития болевого синдрома при люмбоишиалгии различны, в зависимости от причин, запускающих патологический процесс.
Синдром грушевидной мышцы. Возникает при остеохондрозе, когда участки поврежденного межпозвоночного диска становятся источником патологических импульсов. Нервная система человека воспринимает их как боль, делая все возможное для уменьшения последней (обездвижение зоны поражения, повышение тонуса мышц). Мышечное напряжение распространяется далеко от первоисточника боли и передается на грушевидную мышцу, под которой проходит седалищный нерв. Патологические сокращения мышцы приводят к сдавлению этого нерва, и возникают симптомы отраженной боли.
Межпозвоночная грыжа. Дегенеративные процессы при межпозвоночной грыже способствуют сужению просвета канала позвоночного столба; это, в свою очередь, приводит к сдавлению и воспалению (радикулиту) корешков седалищного нерва. В результате раздражаются нервные волокна (сенсорные и моторные), входящие в его состав, что и провоцирует возникновение отраженных болей. Последние могут формироваться и при осложненной грыже (ее выпадении), приводящей к острому сужению позвоночного канала.
Фасеточный синдром. Формируется на фоне остеохондроза, при котором появляется либо избыточная подвижность, либо ограничение в движении позвоночного столба. Это приводит к изменению работы межпозвоночных суставов, воспалительному процессу и формированию отраженной боли.
Симптомы люмбоишиалгии
Приступ боли в пояснице появляется внезапно. Болевая реакция носит жгучий, простреливающий или ноющий характер. Во время давления и/или раздражающего воздействия на спинномозговые нервы на уровне от L4 до S3 (при длительном напряжении, повышенной нагрузке на поясницу) возникает резкая боль. Она приводит к рефлекторному мышечному сокращению, которое еще больше усиливает болевой приступ.
Основные симптомы люмбоишиалгии: боли в области спины и задней поверхности бедра, ограничения в движении позвоночника (особенно в пояснично-крестцовом отделе). Болезненные ощущения обычно становятся выраженными при попытке сменить положение тела, поднять что-то тяжелое или выпрямиться; больной принимает вынужденное положение (немного наклонившись вперед, в полусогнутом виде). Меняется как статика, так и моторика больного. Стоя или при ходьбе, он щадит одну ногу, разгружая ее, а другая становится основной, опорной. Это и приводит к наклону туловища в сторону здоровой (опорной) ноги. Мышцы поясничного отдела, а нередко всей спины и даже пояса нижних конечностей, напряжены. Напряжение преобладает гомолатерально (то есть на стороне поражения). Поясница скована при ходьбе, может наблюдаться сколиоз, уплощение поясничного лордоза, реже гиперлордоз. Характерен «симптом треножника», когда из-за боли больные либо вовсе не могут сидеть, либо вынуждены упираться руками в край стула. При смене положения больной вначале переворачивается на здоровую сторону и часто сам с помощью руки подтягивает больную ногу (симптом Минора).
Диагностика люмбоишиалгии
Диагностика люмбоишиалгии включает в себя клинический осмотр, в ходе которого врач невролог производит статическое и динамическое исследование позвоночника, проверяет симптомы натяжения седалищного нерва, а также обращает внимание на признаки инфекции или злокачественного новообразования. Патогномоничной для люмбоишиалгии является резкая болезненность в ответ на пальпацию точки выхода седалищного нерва на бедро. Дополнительно при люмбоишиалгии исследуют органы таза и брюшной полости, что позволяет исключить или выявить органные поражения, которые также могут быть источником отраженной боли.
Люмбоишиалгию дифференцируют от миозита мышц спины и патологии тазобедренного сустава. Для точной постановки диагноза врач внимательно изучает анамнез, проводит осмотр пациента, дает оценку имеющимся объективным и субъективным клиническим проявления патологии.
Лечение люмбоишиалгии
В неврологии устранение острой боли в спине проводится на фоне мероприятий, направленных на борьбу с ее первопричиной: межпозвоночными грыжами, пояснично-крестцовым остеохондрозом и т. д. Лечение люмбоишиалгии проводит врач невролог или вертебролог. В острой стадии болевого приступа важно организовать больному качественный уход. Постельное место должно быть жестким, упругим; для купирования боли назначаются анальгетики, а в особо сложных случаях применяются блокады — уколы с обезболивающими и противовоспалительными компонентами, которые вводятся непосредственно в болезненный очаг. Хорошим обезболивающим эффектом обладают местные раздражающие процедуры (использование перцового пластыря, отвлекающих методик, растираний). При неэффективности терапевтического лечения используется вытяжение позвоночника. Рекомендованы физиотерапевтические процедуры (грязевые ванны, иглорефлексотерапия, лечебный сон, массажные сеансы, мануальная терапия).
В комплексную терапию люмбоишиалгии, как правило, включают противовоспалительные средства, миорелаксанты, спазмолитики, препараты для улучшения микроциркуляции. Положительное влияние на самочувствие пациента оказывает прием витаминов, которые способствуют восстановлению тканей, регенерации и питанию хрящевых структур позвоночного столба.
Отличным обезболивающим и общеукрепляющим действием в подострый период болезни обладает лечебный массаж. При люмбоишиалгии особое внимание уделяется области поясницы и крестца. При систематическом разминании этой зоны удается улучшить кровоток, восстановить метаболизм в позвоночном столбе и замедлить прогрессирование остеохондроза.
Если физиотерапия и медикаментозное лечение перестают действовать или неэффективны, назначается оперативное лечение. Показаниями к его проведению являются: симптомы сдавления спинного мозга; тазовые нарушения и нижний парапарез; тяжелый болевой синдром, не поддающийся консервативному лечению. Чаще всего рекомендуется проводить хирургическое лечение межпозвоночных грыж. В ходе операции поврежденный диск могут удалить частично или полностью. Возможно проведение дискэктомии, микродискэктомии и эндоскопической дискэктомии. При тотальных вмешательствах применяется пластика поврежденного межпозвоночного диска.
При частых рецидивах поясничной боли рекомендованы специальные гимнастические упражнения. Они позволяют укрепить мышцы, окружающие позвоночный столб, что значительно сокращает риск смещения позвонков и повышает их устойчивость к физическим нагрузкам. Лечебную физкультуру рекомендуется проводить в медицинском учреждении, под руководством опытного врача ЛФК. Не имея знаний в области ЛФК, не стоит экспериментировать с неизвестными упражнениями, так как при одном неловком движении можно растянуть мышцы, спровоцировать появление воспалительного процесса и усилить признаки межпозвоночных грыж. Постепенно пациенты привыкают к ритму, в котором выполняют упражнения, осваивают новые приемы и подходы, чтобы после выписки из стационара или прекращения активного периода лечения продолжить применять лечебную физкультуру, но уже без посторонней помощи.
Прогноз и профилактика люмбоишиалгии
Примерно в 95% случаях люмбоишиалгия носит доброкачественный характер и при своевременно оказанной медицинской помощи имеет достаточно благоприятный прогноз. При частых рецидивах заболевания и отсутствии лечения могут возникать деформации тканей, нередко формируются узлы в глубине мышц, нарушаются обменные процессы.
Профилактические мероприятия при поясничной боли направлены на своевременное лечение заболеваний позвоночника и предотвращение их прогрессирования в дальнейшем. Рекомендуется избегать длительного напряжения мышц позвоночника, которое приводит к застойным явлениям и провоцирует появление деструктивных изменений в хрящевой ткани позвонков. Необходима коррекция двигательного стереотипа; следует избегать выполнения движений на неподготовленные мышцы; требуется создание мышечного корсета, который будет обеспечивать правильное распределение нагрузки на позвоночный столб. Также необходимо заниматься коррекцией нарушений осанки с формированием правильной осанки, озаботиться снижением массы тела и отказаться от курения. Кроме этого, для профилактики частых рецидивов рекомендуется 1-2 раза в год проходить санаторно-курортное лечение.
Вертеброгенная люмбоишиалгия
Вертеброгенная люмбоишиалгия – синдром, развивающийся при проблемах в пояснично-крестцовом отделе позвоночника и обозначающий два основных проявления синдрома – боль в поясничном отделе, иррадиирующая в ноги.
Информация для врачей: по МКБ 10 вертеброгенная люмбоишиалгия (слева, справа или с обеих сторон) шифруется кодом M 54.4. По системе МКБ 11 код диагноза ME94.20. В диагноз должны входить сведения о стадии процесса, выраженности синдромов.
Симптомы заболевания

Диагностика заболевания должна включать полный неврологический осмотр. При неврологическом осмотре, подтверждающем наличие именно люмбоишиалгии (положительные симптомы натяжения, снижение рефлексов с вовлеченной ноги и т.п.), также может выявиться радикулопатия, наличие которой будет являться показанием для консультации нейрохирурга.
Лечение люмбоишиаглии

Медикаментозное лечение включает в себя назначение препаратов действующих на все звенья замкнутого круга: проблема в позвоночнике вызывает воспаление, которое в свою очередь приводит к боли и рефлекторному спазму мышц, спазм мышц сближает позвонки друг к другу и увеличивает сдавление задействованных спинномозговых корешков, что усиливает воспаление — круг замыкается.
Противовоспалительные препараты обязательно должны использоваться в адекватной дозировке в остром периоде, если нет строгих противопоказаний (непереносимость, наличие тяжелой язвенной болезни). В случае невозможности назначать противовоспалительную терапию прибегают к обезболивающим средствам центрального действия (катадолон, финлепсин, лирика и т.п.). Средства, уменьшающие мышечный спазм, а также предотвращающие судороги в ногах, что улучшает качество жизни больного, называются миорелаксантами, чаще других неврологами применяется мидокалм и сирдалуд, реже – баклосан и другие препараты. Также не стоит забывать о необходимости нейропротекторной лекарственной терапии. В нее обязательно входят витамины группы В (при отсутствии аллергии), тиоктовая кислота (берлитион), корректоры микроциркуляции (трентал) и т.п.
— Среди процедур физиотерапевтического воздействия следует прибегать к диадинамическим токам, электрофорезу с местными анальгетиками, магнитотерапии. Противопоказанием к назначению процедур является наличие гинекологической, онкологической и декомпенсированной соматической патологии.
— В остром периоде при наличии выраженных синдромов, ЛФК упражнения назначаются на растяжение мышц. Используется легкие воздействия на позвоночник, при появлении боли упражнение приостанавливается. В стадии выздоровления и с целью профилактики назначаются упражнения на укрепление мышечного корсета поясничного отдела, которые позволяют снизить нагрузку на позвоночник, улучшить микроциркуляцию и питание тканей.

— Среди ортопедических изделий следует отметить необходимость ношения полужесткого или жесткого корсета на пояснично-крестцовый отдел позвоночника. Корсет носят не более 4-5 часов в день. Также человек, у которого хоть раз в жизни развивалась патология, должен не забывать о ношении корсета при предстоящих тяжелых физических нагрузках. Также при вертеброгенной люмбоишиалгии можно пользоваться различными массажерами, аппликаторам Ляпко и Кузнецова, ортопедическими изделиями для сна и т.д.
ВАЖНО! Сохранение болей локализованых в области тазобедренного, коленного суставов после полноценного лечения вертеброгенной люмбоишиалгии является основанием провести рентгенологическое обследование суставов и обратиться за консультацией к ревматологу.
Вертеброгенная люмбоишиалгия. Диагностика и лечение.
Вертеброгенная люмбоишиалгия – синдром, развивающийся при проблемах в пояснично – крестцовом отделе позвоночника и обозначающий два основных проявления синдрома – боль в поясничном отделе, иррадиирующая в ноги.
Причины вертеброгенной люмбоишиалгии:
Клиническая картина: чаще всего боль проявляется неожиданно, обычно-только с одной стороны поясницы, гораздо реже – сразу с двух сторон. Также редко может проявиться боль в ягодице или тазобедренном суставе. Через несколько дней боль начинает распространяться в ногу. Нога постоянно находится в полусогнутом состоянии, появляется хромота.
Очень часто вертеброгенная люмбоишиалгия, как и любой другой болевой синдром, вызванный компрессией нервных корешков спинного мозга, может сопровождаться расстройством чувствительности в пораженной конечности. Может появиться ощущение онемения, жжения, похолодания, стягивания, чувство «ползания мурашек», может произойти повышение или понижение болевой чувствительности.
Формы боли при люмбоишиалгии:
Локализация боли, как и ее характер, при люмбоишиалгии не однозначна. Боль может быть ноющей или жгущей, сильной или слабой, проявиться в пояснице или в ноге, сильно отличаться по своей форме, при этом у каждой формы есть свои клинические проявления.
Мышечно-тоническая форма боли-возникают спазмы мышц в области поясницы, при этом сильно ограничивается подвижность в этом отделе позвоночника, может начаться искривление позвоночника.
Вегетативно – сосудистая форма – появляется жгучая боль, которая сопровождается онемением больной ноги (в подавляющем большинстве случаев немеет стопа). Она может быть более бледной, чем здоровая нога, будет казаться холодной на ощупь. При этой форме возможно появление ощущения жара или зябкости, что может быть обусловлено повышенным тонусом сосудов. Боль этой формы также может при изменении положения тела с горизонтального на вертикальное.
Нейродистрофическая форма – жгучий характер боли, при этом боль часто усиливается ночью. Нередко наблюдаются и трофические изменения.
Лечение вертеброгенной люмбоишиалгии.
После того, как оканчивается острый период болезни, основной задачей лечения становится восстановление состояния мышечного корсета спины и связочного аппарата. Потому основой консервативного лечения становится лечебная гимнастика и массаж. Возможно применение мануальной терапии.
Врач-невролог: Эбузова Р.М.
В клинике «Царицыно» сети клиник «ИНТЕЛмед» Вы пройдете без очередей любое исследование, получите квалифицированную консультацию и медицинскую помощь наших опытных специалистов. Прайс на медицинские услуги представлен на сайте.
Адрес клиники и контакты указаны на странице.
