вертебральная люмбалгия что это такое
Вертеброгенная люмбалгия
Причины люмбалгии
Хроническая боль в пояснице обычно появляется по причине дегенеративных изменений в поясничном отделе позвоночника. Во-первых, это остеохондроз с такими проявлениями, как протрузия и грыжа межпозвонкового диска. Во-вторых, изменения со стороны самих позвонков. А именно, спондилоартроз (артроз дугоотросчатых суставов позвонков) и деформирующий спондилёз. Если установлено, что причина болей — в диске, то может использоваться формулировка: «Дискогенная люмбалгия».
Люмбалгия — первые признаки остеохондроза
Синдром люмбалгии (боль в пояснице) часто является первым клиническими признаком остеохондроза поясничного отдела позвоночника. Поясничный остеохондроз начальной стадии почти в половине случаев проявляется, как подострая или хроническая люмбалгия.
Что провоцирует люмбалгию
Боль в пояснице может возникнуть после физической нагрузки, ушиба поясницы, переохлаждения, а также стресса. Но в некоторых случаях поясница начинает болеть не сразу. Иногда проходят дни, недели или даже месяцы, прежде чем появится боль.
Вначале может появиться весьма умеренная люмбалгия. Некоторые больные отмечают, что боли у них развивались медленно и без видимых причин. Но это вовсе не значит, что провоцирующего фактора не было. Просто этот фактор далеко не всегда бывает явным.
Затем боль в пояснице может усиливаться. Чаще всего это происходит постепенно. Но боль обычно не достигает такой степени выраженности, как поясничный прострел — люмбаго (острая люмбалгия). Больные самостоятельно ходят, выполняют определённую работу, хотя им трудно сгибаться, но ещё труднее — выпрямиться. При этом они часто кладут руку на поясницу, немного растирают или массируют её. И лишь после этого могут разогнуться. Сидеть такие люди стараются с прямой спиной.
Какой бывает хроническая вертеброгенная люмбалгия
Люмбалгия на фоне остеохондроза позвоночника в большинстве случаев носит ноющий характер. Она больше беспокоит по утрам, но несколько уменьшается, или проходит во время работы. Особенно, если эта работа связана с движением. В положении лёжа боль утихает. Это объясняется уменьшением нагрузки на поясничные межпозвонковые диски. Находясь в постели, больные стараются выбрать наиболее удобную позу. Они, как правило, лежат с согнутыми ногами на здоровом или больном боку.
Если поясничный прострел (люмбаго) захватывает всю поясницу. То хроническая боль может локализоваться только с одной стороны. Например, правосторонняя люмбалгия или левосторонняя люмбалгия. Беспокоит она чаще всего в нижнем отделе поясницы. Боль может отдавать в одну или обе ягодицы.
Что такое люмбоишиалгия
Боль в пояснице может сочетаться с «тянущей » болью в ноге. Другими словами, если сочетается люмбалгия и ишиас, то это — люмбоишиалгия. Об этом подробно изложено на соответствующей странице.
Люмбалгия с мышечно-тоническим синдромом.
В некоторых случаях боль усиливается не только во время движения. Она может обостряться при разговоре, чихании, натуживании, а также наклоне головы вперёд. Часто обнаруживается умеренно выраженное искривление позвоночника. Обусловлено это более сильным рефлекторным напряжением мышц поясницы с какой-либо одной стороны. В таких случаях диагнозы могу звучать несколько по разному, но суть одна. Например,»вертеброгенная люмбалгия с мышечно-тоническим синдромом». Или — «люмбалгия с мышечно-тоническим синдромом, анталгический сколиоз».
Надавливание на остистые отростки поясничных позвонков и точки около позвонков на этом уровне обычно болезненно. Больные с трудом наклоняются вперёд. Но в тоже время наклоны туловища в стороны могут быть ограничены меньше.
Синдром вертеброгенной люмбалгии, как основное проявление хронического течения поясничного остеохондроза, чаще наблюдается у мужчин. Продолжительность может быть от нескольких недель или месяцев до 5-7 лет и более.
Как протекает хроническая вертеброгенная люмбалгия
Боль в пояснице при остеохондрозе характеризуется периодами ремиссий и обострений. Иногда ремиссии бывают довольно длительными, по нескольку лет. Может показаться, что наступило выздоровление. Однако, реальное выздоровление при этом отмечается далеко не всегда. Если позвоночник продолжает работать неправильно, с перегрузкой в поясничном отделе, то диск продолжает разрушаться. И если не было протрузий и грыж, то они вполне могут появиться. А если они уже были, то размеры их могут увеличиться. И боли в пояснице в таких ситуациях, как правило, усиливаются.
Причины обострения вертеброгенной люмбалгии
Усиление или повторное возникновение болей происходит под влиянием различных механических и травматических факторов, переохлаждения, стресса. Удельный вес переохлаждения как фактора, провоцирующего обострения люмбалгии, значительно больше, чем причин первичного возникновения.
Патологические процессы, происходящие вне позвоночника, влияют на реактивность организма вообще. Но могут оказывать влияние и на течение поясничного остеохондроза в частности. Хронические соматические заболевания, очаги локальной инфекции, как правило, отягощают течение люмбалгии.
Также на развитие остеохондроза, формирование протрузий и грыж дисков позвоночника большое влияние оказывает эндокринная патология. Это — заболевания щитовидной и паращитовидной желёз, надпочечников и прогрессирующий сахарный диабет.
Люмбалгия может перейти в радикулит (радикулопатию)
Через какое-то время люмбалгия, если не принимаются меры, может смениться следующей, корешковой стадией остеохондроза позвоночника — радикулитом (радикулопатией). Как правило, радикулит обусловлен сдавлением нервного корешка увеличившейся грыжей межпозвонкового диска. По латыни корешок — radicula (радикула).
Возникает выраженная, стойкая люмбалгия справа или люмбалгия слева. Локализация зависит от того, с какой стороны нервный корешок сдавлен. Радикулопатию лечить сложнее и дольше. Нередко требуется помощь нейрохирурга.
Механизм возникновения люмбалгии
Механизм возникновения, как люмбаго так и люмбалгии обусловлен раздражением синувертебрального нерва. Но есть некоторое отличие. Люмбаго, как правило, наступает вследствие ущемления части пульпозного ядра в трещинах фиброзного кольца повреждённого диска. А люмбалгия может возникать и при менее выраженных изменениях в диске. Также она нередко встречается у больных со спондилёзом поясничного отдела позвоночника, спондилоартрозом, а также спондилолистезом. Ещё синдром хронической люмбалгии может быть при аномалиях развития поясничного отдела позвоночника. Это — «спина бифида», «аномалия тропизма» и другие врождённые дефекты.
Лечение люмбалгии
Полноценным лечение люмбалгии можно назвать только тогда, когда будут выявлены и устранены причины, вызвавшие её. Основная причина люмбалгии – это остеохондроз позвоночника. А причина остеохондроза и последующего появления грыж и протрузий дисков — неправильная работа позвоночника!
Устранить неполадки в работе позвоночника максимально эффективно позволяет мануальная терапия. Затем достигнутый результат нужно закрепить с помощью упражнений лечебной физкультуры.
Как лечить люмбалгию
Проводятся следующие лечебные мероприятия
Медикаментозное лечение, физиотерапевтические процедуры лучше назначать индивидуально. А исходить из особенностей каждого конкретного случая и стадии процесса.
Синдром хронической люмбалгии, как правило, носит упорный характер. Постоянная боль в пояснице существенно ограничивает трудоспособность или вообще лишает её. В связи с этим лечение должно начинаться, как можно раньше. Лечебные мероприятия должны быть комплексными. А весь процесс лечения должен обязательно проходить под контролем врача.
Если вас беспокоят хронические боли в пояснице, звоните и записывайтесь на приём по телефону:
8 (963) 684-90-79
Люмбалгия
Автор статьи: Варыгин Вячеслав Игоревич
Невролог, мануальный терапевт
Образование: Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Новосибирский государственный медицинский университет
Специализация: диагностика и лечение неврологических больных с заболеваниями опорно-двигательного аппарата. Свободно владеет мягкотканными техниками мануальной терапии и различными техниками массажа.
Оглавление
Что такое люмбалгия?
Люмбалгия — это собирательный термин боли в пояснично-крестцовом отделе позвоночника. При этом боль, исходящая из поясничного отдела и отдающая в ногу, называется люмбоишиалгия, а боль, имеющая локальный характер и проявляющаяся простреливающей болью, носит название люмбаго.
Боль в спине является следствием того, что человек превышает допустимую для себя физическую нагрузку, ведет малоподвижный образ жизни, имеет избыточную массу тела.
В большинстве случаев боль в пояснице носит доброкачественный характер и может самостоятельно регрессировать в течение нескольких дней, недель. Но в ряде случаев боль в пояснице может быть и сигналом опасного заболевания, требующего незамедлительного лечения. Настороженность вызывает наличие боли в спине у лиц младше 18-20 лет и старше 50-55 лет, а также постоянно прогрессирующая боль в спине, боль, связанная с предшествующей травмой, устойчивая лихорадка, необъяснимая потеря массы тела и др.
Причины люмбалгии
Причины люмбалгии можно разделить на две большие группы: боль в пояснице, которые связаны с позвоночником (вертеброгенные), и невертеброгенная боль.
Вертеброгенные причины боли в пояснице:
Невертеброгенные причины боли:
По длительности течения боли выделяют:
Острая люмбалгия
Острая люмбалгия провоцируется избыточной статической нагрузкой (сидячая работа, длительный перелёт), переохлаждением и подъёмом тяжести. Чаще возникает на фоне дегенеративных изменений в позвоночнике. Локализация боли только в пояснице позволяет исключить поражение корешка спинномозгового нерва, при этом можно говорить о причинах боли, исходящих из позвоночника (формирования протрузии межпозвонкового диска), либо о спазме или растяжении мышц. При протрузии межпозвонкового диска происходит смещение пульпозного ядра к периферии диска путем разрыва фиброзных колец, при этом наружные слои фиброзного кольца остаются целым и растягиваются. В наружном слое фиброзного кольца имеются болевые рецепторы, которые реагируют на растяжение, тем самым вызывая болевой синдром. В ответ на это формируется рефлекторный спазм мышц позвоночника на данном уровне. Боль может уменьшаться в положении лежа на спине, но при малейшем движении резко усиливается. Часто боль проходит в течение нескольких дней или недель, но, если длится свыше 12 недель, боль переходит в разряд хронической.
Наиболее частые причины хронической люмбалгии
Миофасциальный синдром – может развиваться на фоне дегенеративно-дистрофического процесса в позвоночнике или независимо от него: при длительном пребывании в неудобной позе, перегрузкой или перерастяжением мышц, травмы, длительной иммобилизации. Также огромную роль в возникновении и поддержании миофасциального синдрома играют психологические факторы, такие как: длительный стресс, тревога, депрессия. В основе данного синдрома лежит формирование триггерных точек, которые вызывают не только локальную, но и отраженную боль в строго определенную зону. Триггерная точка – это болезненное локальное уплотнение мышечных волокон, ограничивающее сократительную способность мышцы. Активная триггерная точка, особенно на поясничном уровне, способна вызывать резкую боль, описываемую многими пациентами как прострелы в пояснице. Также существуют латентные триггерные точки, которые маскируются активными, они вызывают локальное мышечное напряжение и дисфункцию мышцы. В зоне мышечного напряжения может наблюдаться онемение, ползание мурашек. Длительно существующая триггерная точка способствует появлению вторичных триггерных точек, и тем самым увеличивая зону распространения боли.
Грыжа межпозвонкового диска. При формировании грыжи происходит разрыв наружного слоя фиброзного кольца, а затем пульпозное ядро диска попадает в просвет позвоночного канала или межпозвонковое отверстие. Болевой синдром при грыже диска появляется в связи с раздражением болевых рецепторов в наружном слое фиброзного кольца и задней продольной связке позвоночника. Все это обусловливает рефлекторное сокращение сегментарных мышц на этом уровне, что носит защитный характер – стабилизирует поврежденный позвоночно-двигательный сегмент (ПДС). Но со временем защитная роль теряется, и этот спазм становится самостоятельным фактором, поддерживающим боль. Кроме того, при выпадении грыжи в межпозвонковое отверстие она может оказывать опосредованное воздействие на корешок спинномозгового нерва через отек прилегающих мягких тканей, либо непосредственное его сдавление грыжей диска с формированием радикулопатии. Боль при этом будет локализоваться не только на поясничном уровне, но и отдавать в нижнюю конечность. Помимо боли, в зоне иннервации пораженного корешка будут наблюдаться снижение силы мышц, снижение или выпадение рефлексов, нарушение чувствительности.
Стеноз позвоночного канала. Основными причинами стеноза на поясничном уровне является грыжа или протрузия диска, спондилолистез (смещение одного позвонка по отношению к смежному позвонку), остеофиты (разрастание костной ткани), гипертрофия жёлтой связки позвоночника. При стенозе происходит сдавление корешков конского хвоста и питающих его сосудов. Основным проявлением стеноза, помимо длительного болевого синдрома в пояснице, является нейрогенная перемежающаяся хромота, появляющаяся при ходьбе и в положении стоя и сопровождающаяся трудно локализуемой болью в ногах, слабостью в мышцах голени (ноги начинают подкашиваться) и онемением. Обычно таким пациентам требуется наклониться вперед либо сесть, чтоб симптомы регрессировали. Симптомы могут усиливаться при спуске с горки или по лестнице. Иногда пациенты, которые с трудом проходят 100- 200 метров, с легкостью преодолевают большие расстояния на велосипеде.
Спондилолистез и спондилолиз. Спондилолистез — это соскальзывание вышележащего позвонка относительно нижележащего в вентральном направлении (вперед). С клинической точки зрения можно выделить 2 типа спондилолистеза: перешеечный и дегенеративный спондилолистез.
При перешеечном спондилолистезе чаще встречается спондилолиз, т.е. несращение межсуставной части дужки обычно 5 поясничного позвонка. Спондилолиз может быть как врожденным состоянием, так и приобретенным. Приобретенный спондилолиз развивается вследствие чрезмерной нагрузки на позвонок, в котором формируется внутрикостная зона напряжения, что приводит к изменению структуры костной ткани на этом уровне, и происходит перелом межсуставной дужки.
Дегенеративный спондилолистез развивается по причине разрыхления костной ткани и встречается преимущественно у женщин пожилого возраста. Характерная локализация- сегмент L4-L5.
Как правило, перешеечный спондилолистез протекает бессимптомно на протяжении всей жизни, в редких случаях проявляется болью в области крестца, которая может отдавать в бедро. Дегенеративный спондилолистез может приводить к стенозу позвоночного канала и проявляться в виде перемежающейся нейрогенной хромоты, которая была описана выше.
Диагностика
Диагноз люмбалгия или хроническая люмбалгия выставляется на основании жалоб пациента, а также подробного расспроса о моменте возникновения боли и ее характере, детального осмотра и проведения мышечного тестирования. В большинстве случаев не требуется дополнительных дорогостоящих методов диагностики.
Чтобы избежать хронизации заболевания, необходимо как можно раньше обратиться к специалисту. Не занимайтесь самодиагностикой, иначе можно упустить время, когда болезнь можно вылечить на раннем этапе, а в некоторых случаях пропустить опасное заболевание, проявляющееся болью в пояснице.
Лечение люмбалгии
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не так, как она описана в учебнике. Не пытайтесь лечиться сами — проконсультируйтесь с врачом.
По последним международным рекомендациям, постельный режим при выраженной боли не должен превышать 3-х дней. Необходимо как можно раньше постепенно восстанавливать двигательную активность, не превышая болевого порога. Дозированные физические упражнения не только безопасны для Вашей спины, но и полезны. В остром периоде заболевания для облегчения боли возможно использование ортопедического корсета средней жесткости.
Надо понимать, что при хроническом процессе лечение будет длительным и комплексным – должна проводиться совместная работа врача – вертеброневролога, психотерапевта и других смежных специалистов.
В нашей клинике накоплен большой опыт работы с пациентами, испытывающими боль в спине. Мы занимаемся лечением боли как в остром периоде, так и осуществляем профилактику обострений в дальнейшем.
Вертебральная поясничная боль: полифакторное происхождение, симптоматология, принципы лечения
Боль в спине, знакомая почти каждому человеку, чаще всего связана с поражением пояснично-крестцового отдела позвоночника. Развитию хронической вертебральной, в том числе поясничной боли, способствуют большие физические нагрузки и наоборот — отсутств
Боль в спине, знакомая почти каждому человеку, чаще всего связана с поражением пояснично-крестцового отдела позвоночника. Развитию хронической вертебральной, в том числе поясничной боли, способствуют большие физические нагрузки и наоборот — отсутствие адекватных нагрузок, неблагоприятные метеорологические факторы (особенно перманентные, связанные с неудовлетворительными условиями труда и быта), врожденная или приобретенная патология опорно-двигательного аппарата и позвоночного столба, а также наличие избыточного веса и остеопороза. По своей распространенности в нашей стране хроническая вертебральная боль относится к числу массовых проблем здоровья населения.
Поясничная вертебральная боль, помимо первичного поражения позвоночника, может иметь «вневертебральное» происхождение — за счет вторичного вовлечения костно-хрящевых и нервных структур позвоночного столба.
Основные факторы и клинические формы поражения позвоночника
К первичным факторам поражения позвоночника — в частности, его пояснично-крестцового отдела — относятся очаговые или распространенные вертебральные изменения, связанные с самостоятельно возникшей патологией позвоночного столба. Среди них основным фактором является дистрофический вертебральный процесс (остеохондроз позвоночника).
Вторичные факторы поражения связаны с наличием экстравертебрального патологического процесса, также приводящего к развитию очаговых или распространенных изменений в позвоночнике. Наибольшее клиническое значение среди них имеют остеопороз и метастатическое поражение позвоночника.
Первый фактор (остеопороз) отличается значительной распространенностью среди женщин среднего, пожилого и старческого возраста. В то же время остеопороз позвоночника чаще всего протекает без развития неврологических расстройств, в связи с чем его клинические проявления редко являются поводом неврологического наблюдения. Второй фактор (метастатическое поражение) во много раз превышает частоту первичных опухолей позвоночника. В ряде случаев вертебральные нарушения метастатического происхождения попадают в сферу наблюдения невролога еще до установления диагноза основного заболевания. Схема — факторы и клинические формы первичного и вторичного поражения позвоночника — представлена на рис. 1.
Клинические проявления патологии пояснично-крестцового отдела позвоночника
В неврологической практике дифференциация форм вертебрального поражения начинается с определения вертебрального синдрома, с учетом особенностей которого проводится установление основного заболевания. Клинические проявления патологии пояснично-крестцового отдела позвоночника представляют собой 3 группы вертебральных синдромов (рис. 2):
Болевые (рефлекторные) синдромы
Болевые (рефлекторные) синдромы пояснично-крестцовой области, не сопровождающиеся очаговой неврологической симптоматикой, могут проявляться:
Корешковые синдромы (радикулопатии)
Корешковые синдромы (радикулопатии), вызванные поражением пояснично-крестцового отдела позвоночника, встречаются реже болевых поясничных синдромов. О наличии радикулопатии свидетельствуют симптомы выпадения чувствительной, рефлекторной и двигательной функций определенного спинномозгового корешка.
Проявления пояснично-крестцовых радикулопатий:
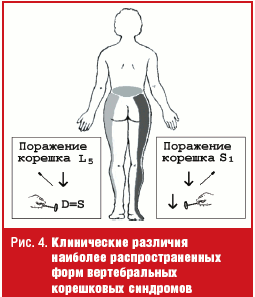
Наиболее распространенные формы пояснично-крестцовых радикулопатий связаны с поражением пятого поясничного (L5) и первого крестцового (S1) спинномозговых корешков. Клинические различия данных радикулопатий касаются зон локализации боли и чувствительных расстройств, а также наличия ахиллова рефлекса, исчезающего при радикулопатии S1 (рис. 4).
Клинические особенности остеохондроза позвоночника
В подавляющем большинстве случаев развитие поясничных болевых и корешковых синдромов вызвано остеохондрозом позвоночника, особенно часто затрагивающим сочленения двух нижних поясничных позвонков и основания крестца (межпозвоночные диски LIV–LV, LV –SI).
Основные клинические проявления остеохондроза позвоночника, в разной степени ограничивающие двигательную активность больного, включают рецидивирующую или хроническую вертебральную боль, болезненную подвижность позвоночника, а также монорадикулярные неврологические расстройства.
Течение клинических проявлений остеохондроза позвоночника чаще всего циклическое — с чередованием периодов обострения и ремиссии (полной или частичной). Обострения, как правило, носят сезонный характер (осень и весна). Наибольшая частота обострений заболевания приходится на пятое десятилетие жизни. В большинстве случаев развитие обострений вертебральной патологии бывает предсказуемым — при нарушении режима, ограничивающего физические нагрузки и исключающего охлаждение.
Самой характерной клинической особенностью остеохондроза позвоночника как заболевания с хроническим, многолетним течением является неизбежность постепенного «затихания» вертебральной боли (обычно на рубеже 5–6-го десятилетий жизни). Данная особенность остеохондроза позвоночника обусловлена переходом текущего дистрофического процесса в заключительную стадию, стабилизирующую положение костных и мягкотканных структур позвоночного столба. В связи с этим регресс вертебральной боли часто сопровождается еще большим ограничением подвижности позвоночника. Сохраняющиеся после 50 лет боль и ограничения повседневной двигательной активности больного чаще всего бывают связаны с предшествующей травмой, иной формой поражения позвоночника или остеоартрозом тазобедренного сустава.
Наиболее неблагоприятной формой проявлений поясничного остеохондроза является развитие дискогенной компрессии структур позвоночного канала, в частности — конского хвоста, угрожающей тяжелыми неврологическими осложнениями и инвалидизацией больного. Компрессия структур позвоночного канала также может быть связана с вторичными формами поражения позвоночника (рис. 1).
Признаки острой компрессии структур позвоночного канала (в том числе конского хвоста):
Клинические особенности вторичного поражения позвоночника
Симптоматическая вертебральная боль, вызванная вторичным поражением позвоночника, в самом начале своего развития может протекать подобно проявлениям остеохондроза позвоночника. Наличие данной боли часто становится поводом для проведения физиотерапии, способной еще больше усугубить проявления основного заболевания.
Установлению симптоматического характера вертебральной боли способствуют:
Атипичные вертебральные проявления (характерны для вторичного поражения позвоночника):
–чаще возникает у больных старше 40, особенно 50 лет;
–постепенно нарастает;
–усиливается при движениях, сохраняется или усиливается в покое;
–дневная, а также ночная, в том числе «пробуждающая»;
–сопровождается локальной вертебральной болью — «болезненностью» или резкой болью в пределах одного или двух смежных позвонков при надавливании и «поколачивании» остистых отростков;
–повышением температуры тела;
–общей слабостью, снижением аппетита, потерей массы тела;
–изменениями лабораторных показателей— ускорением СОЭ, анемией, лейкоцитозом.
Принципы лечения
Анальгетические средства
Основными анальгетическими средствами для устранения вертебральной боли являются нестероидные противовоспалительные препараты (НПВП). НПВП, как и другие обезболивающие препараты, обычно самостоятельно принимаются больными при усилении и возобновлении боли. Однако длительное применение анальгетических средств, повышающее риск развития осложнений лекарственной терапии, предусматривает контролируемое врачом применение НПВП.
На сегодняшний день в арсенале практикующего врача имеется широкий ряд НПВП, относящихся по механизму действия к «неселективным» противовоспалительным препаратам — блокирующим фермент циклооксигеназу (ЦОГ) и «селективным» — блокирующим изофермент ЦОГ-2. Эти препараты существенно различаются между собой соотношением преимуществ и недостатков, соответственно — выраженностью и продолжительностью лечебных эффектов и вызываемыми побочными действиями. Вероятно, более предпочтительными для больных с вертебральной болью (по доступности, эффективности и меньшей вероятности побочных эффектов) являются: среди «неселективных» НПВП — диклофенак, ибупрофен и кетопрофен, а среди «селективных» — мелоксикам.
Способы применения НПВП:
Диклофенак — внутрь 100–150 мг/сут (обычные таблетированные формы 25–50 мг, форма ретард — 100 мг); внутримышечно или подкожно; ректально; местно.
Ибупрофен — внутрь 1200 мг/сут; местно.
Кетопрофен — внутрь 150–300 мг/сут (обычная таблетированная форма 50 мг, форма ретард— 150 мг); внутримышечно; ректально; местно.
Мелоксикам— внутрь 7,5–15 мг/сут (однократно); внутримышечно; ректально.
Общим правилом для НПВП является применение пероральных форм во время или сразу после еды с достаточным количеством воды.
Длительность применения НПВП зависит от выраженности и продолжительности вертебральной боли. При остро возникшей боли в спине бывает достаточно кратковременного (в течение нескольких дней) применения НПВП. При наличии интенсивной, особенно корешковой боли, период применения одного и того же НПВП обычно составляет не менее 3–4 недель.
Наиболее вероятные побочные эффекты НПВП связаны с их воздействием на желудочно-кишечный тракт. Меньшая частота развития желудочной и кишечной диспепсии, а также желудочно-кишечного кровотечения отмечается при использовании мелоксикама.
Витамины группы В
Применение нейротропных витаминов группы В — распространенный в клинической практике метод лечения больных с поражением периферической нервной системы, в том числе неврологическими проявлениями остеохондроза позвоночника. Для проведения так называемой витаминотерапии традиционно использовался способ попеременного введения растворов тиамина (витамина В1), пиридоксина (витамина В6) и цианокобаламина (витамина В12) — по 1–2 мл внутримышечно с ежедневным чередованием каждого препарата — в течение 2–4 недель. Недостатки такой схемы уже давно известны — малые дозы и частые инъекции приводят к низкому комплайенсу.
В настоящее время чаще применяется поликомпонентный препарат «Мильгамма», каждая ампула которого содержит по 100 мг тиамина и пиридоксина и 1000 мкг цианокобаламина, а также лидокаин, обеспечивающий местноанестезирующий эффект при внутримышечном введении препарата. Мильгамма, обладающая антиноцицептивным (вероятно, серотонинергическим) действием, применяется при острой, рецидивирующей и хронической вертебральной боли. Ввиду установленного влияния Мильгаммы на процессы регенерации нервных волокон и миелиновой оболочки, данный препарат особенно широко используется при вертебральных и экстравертебральных формах поражения периферической нервной системы.
Мильгамма композитум — для перорального приема, включает бенфотиамин (жирорастворимая форма витамина В1, сохраняющая свою фармакологическую активность после всасывания в желудочно-кишечном тракте) и пиридоксин. Наличие этих двух компонентов обеспечивает эффективность дальнейшей терапии (в течение 6 недель, после курсового применения препарата «Мильгамма».
Мильгамма — внутримышечно 2 мл, ежедневно, в течение 10 или 15 дней.
Мильгамма композитум — внутрь, по 1 драже 3 раза в день, в течение 6 недель.
Немедикаментозные методы лечения
При обострении вертебральной боли и ее обратном развитии наряду с медикаментозным лечением попеременно и в различной последовательности проводятся физиотерапия (включая массаж), иглотерапия и мануальная терапия. Одновременно с этим должна проводиться постепенная, не усиливающая выраженности боли, двигательная активизация, являющаяся для больного действенным методом «самопомощи», а вне обострения — методом предупреждения хронической вертебральной боли.
Хирургические методы лечения
Хирургические методы лечения вертебральной патологии могут носить плановый или экстренный характер. Плановый порядок проведения хирургического вмешательства определяется относительно стабильной клиникой вертебральной патологии, требующей радикального удаления или доступной для хирургического воздействия.
Целью проведения подобных операций (на поясничном уровне) является:
Большинство хирургических операций на позвоночнике проводится по поводу хронической или часто рецидивирующей поясничной боли. Основным аргументом в пользу выбора хирургического лечения обычно является «исчерпанность» всего арсенала доступных для данного случая консервативных методов.
При принятии решения о проведении хирургического лечения — радикального, но значительно более дорогостоящего, — необходимо учитывать:
Необходимость проведения экстренного хирургического вмешательства возникает при остром развитии неврологических расстройств, обусловленных компрессией спинного мозга и конского хвоста. При отсутствии радикального лечения, на фоне дальнейшего нарастания спинномозговой и полирадикулярной симптоматики, возможно развитие необратимых неврологических нарушений. Однако проведенная в экстренном порядке хирургическая операция позволяет устранить остро возникшую компрессию спинного мозга, его сосудов и конского хвоста, и обеспечить восстановление двигательных, чувствительных и тазовых функций.
Ю. В. Грачев, доктор медицинских наук
В. И. Шмырев, доктор медицинских наук, профессор
НИИ ОПП РАМН, МЦ Управления делами Президента РФ, Москва