вены перфоранты нижних конечностей что это такое
Эндовазальная лазерная коагуляция перфорантных вен
Отделение сосудистой и эндокринной хирургии
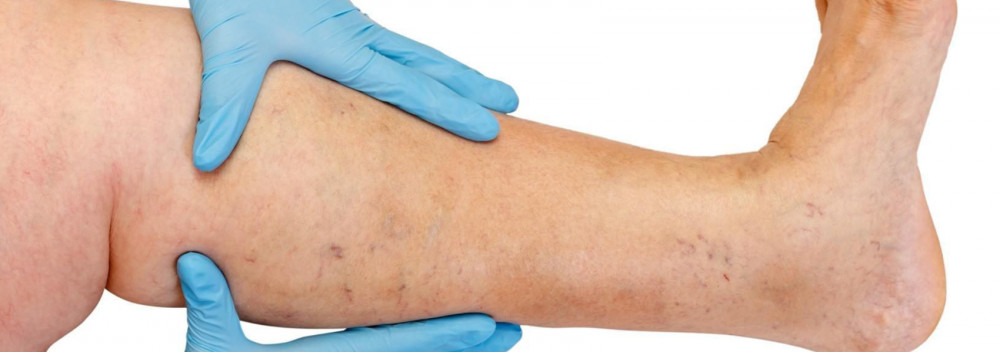
Роль перфорантных вен в генезе развития варикозной болезни и венозной недостаточности на сегодняшний день не до конца прояснена. На начальных стадиях заболевания перфорантные вены могут обуславливать сбросом крови в подкожную венозную систему, обуславливая тем самым ее варикозную трансформацию. Это, так называемые, перфорантные вены исходящего типа. В процессе прогрессирования заболевания и развития клапанной недостаточности ствола большой или малой подкожных вен перфоранты берут на себя роль дренирующих сосудов, обеспечивающих возврат избытка крови в систему глубоких вен нижних конечностей. Это, так называемые, возвратные перфоранты или re-entery. На поздних стадиях прогрессирования хронических заболеваний вен на фоне появления трофических нарушений перфорантные вены начинают играть существенную роль в поддержании хронического воспаления в коже и мягких тканей, а также трофических нарушений, в том числе венозных язв.
На сегодняшний день абсолютными показаниями к ликвидации перфорантного сброса являются:
Дополнительными показаниями для ликвидации перфорантного сброса может служить:
Подобные ситуации характеризуют начальные формы развития варикозной болезни. В таких случаях надежное устранение перфоранта наряду с ликвидацией варикозных вен позволяет остановить прогрессирование заболевания и ликвидировать клапанную недостаточность стволов БПВ и МПВ.
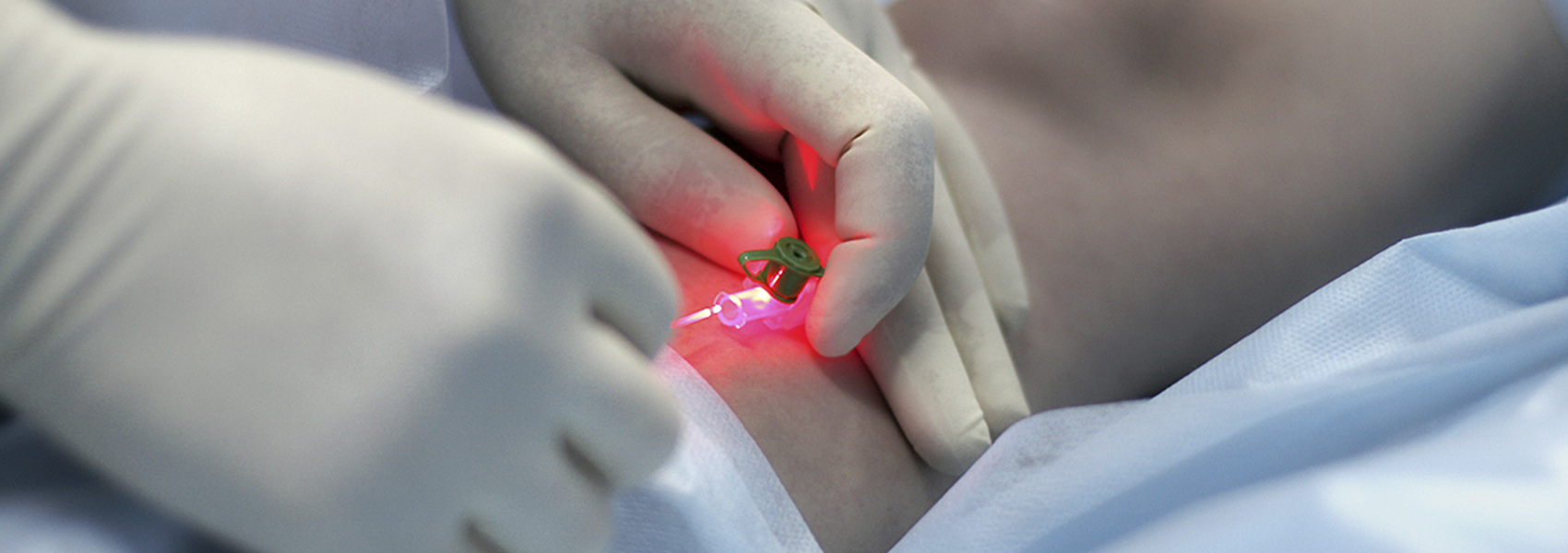
Для этих целей в нашей клинике активно применяется методика эндовазальной лазерной коагуляции перфорантных вен.
Лечение проводится под местной инфильтрационной анестезией. Под контролем УЗИ перфорантная вен пунктируется катетером на игле, в ее просвет вводится световод, подающий энергию лазерного излучения, вена обкалывается анестезирующим раствором, что позволяет избежать неприятных ощущений, повреждения окружающих тканей и нервов, а также уменьшить диаметр сосуда и увеличить степень контакта вены со световодом. Длительность лазерного воздействия зависит от диаметра сосуда. После ЭВЛК, как правило, проводится пенная склеротерапия варикозного притока, на ногу надевается компрессионный чулок и пациент сразу же активизируется.
При проведении ЭВЛК перфорантных вен обычно назначаются низкомолекулярные гепарины для предотвращения развития тромбоза глубоких вен голени.
Варикозная болезнь ног: анатомия, клиника, диагностика и методы лечения
Анатомия вен ног человека
Анатомическое строение венозной системы нижних конечностей отличается большой вариабельностью. Знание индивидуальных особенностей строения венозной системы играет большую роль в оценке данных инструментального обследования в выборе правильного метода лечения.
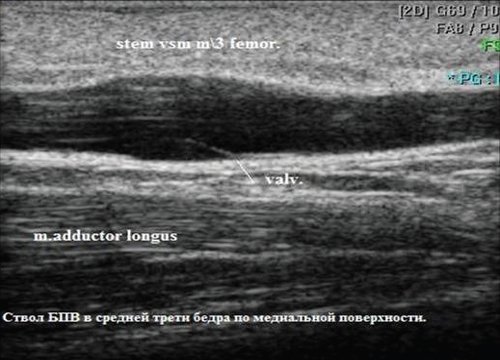
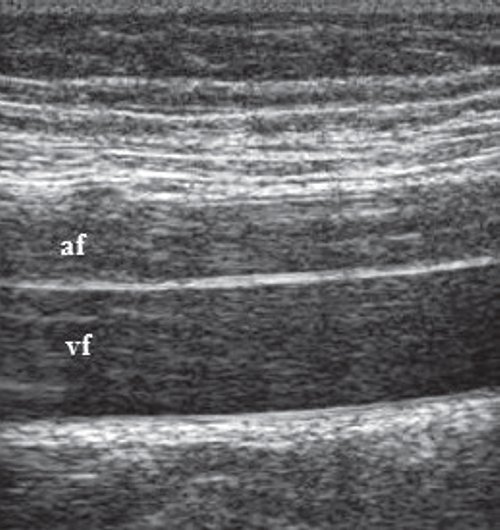
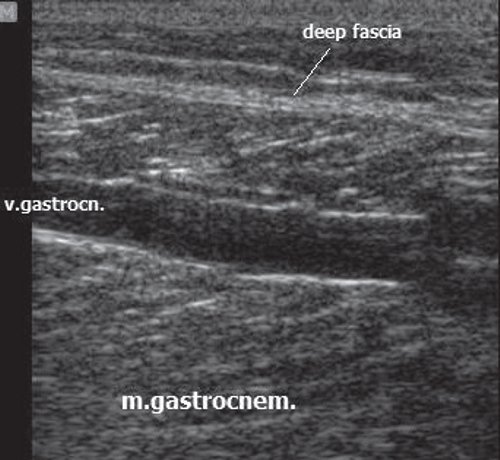
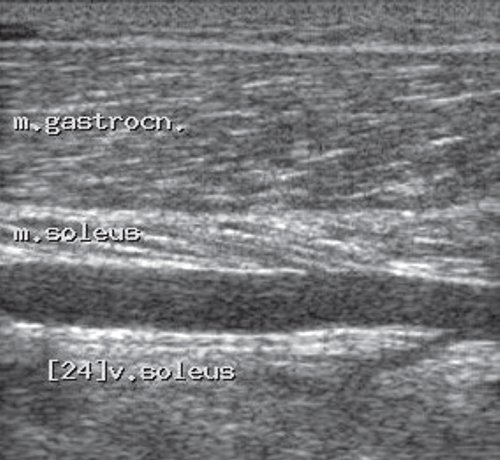
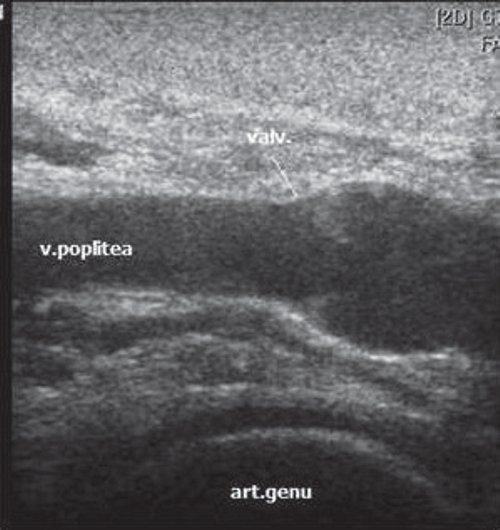
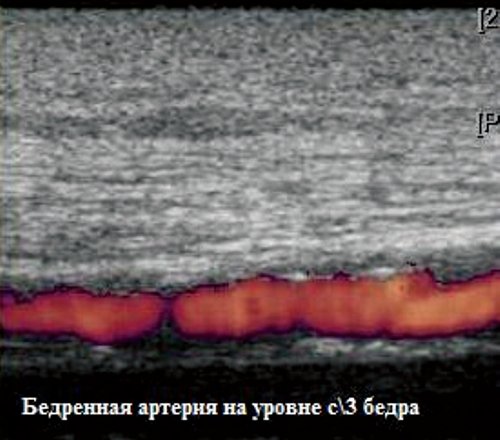
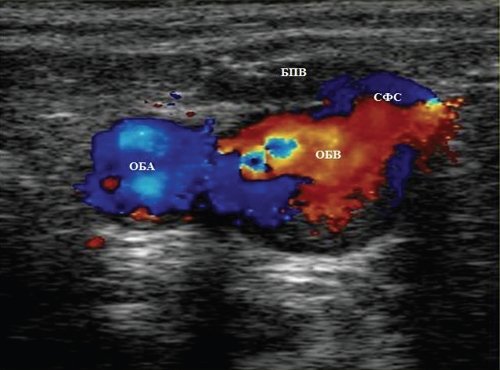
Глубокие вены тыла стопы начинаются тыльными плюсневыми венами стопы, впадающими в тыльную венозную дугу стопы, откуда кровь оттекает в передние большеберцовые вены. На уровне верхней трети голени передние и задние большеберцовые вены сливаясь образуют подколенную вену, которая располагается латеральнее и несколько сзади от одноименной артерии. В области подколенной ямки в подколенную вену впадают малая подкожная вена, вены коленного сустава. Глубокая вена бедра обычно впадает в бедренную на 6-8см ниже паховой складки. Выше паховой связки этот сосуд принимает эпигастральную вену, глубокую вену окружающую подвзошную кость и переходит в наружную подвздошную вену, которая у крестцово-подвздошного сочленения сливается с внутренней подвздошной веной. Парная общая подвздошная вена начинается после слияния наружной и внутренней подвзошных вен. Правая и левая общие подвздошные вены сливаются, образуя нижнюю полую вену. Она представляет собой крупный сосуд, не имеющий клапанов длинной 19-20см и диаметром 0,2-0,4см. Нижняя полая вена имеет париетальные и висцеральные ветви, по которым поступает кровь от нижних конечностей, нижней части туловища, органов брюшной полости, малого таза.
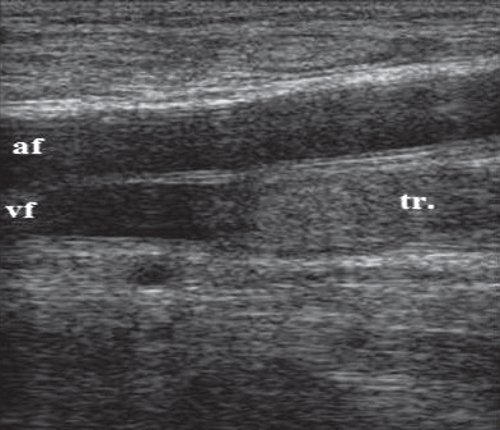
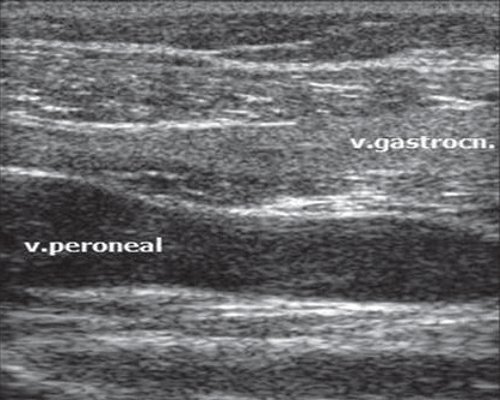
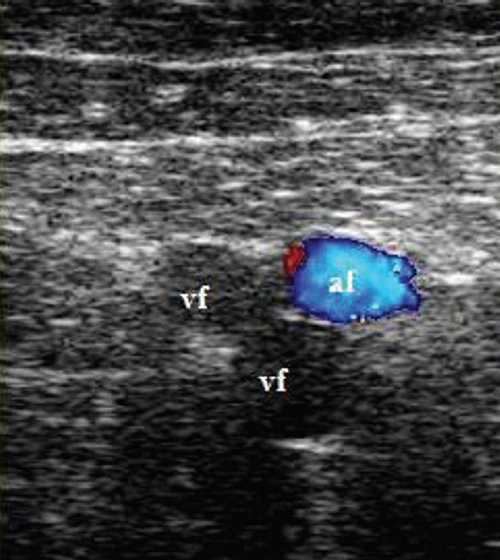
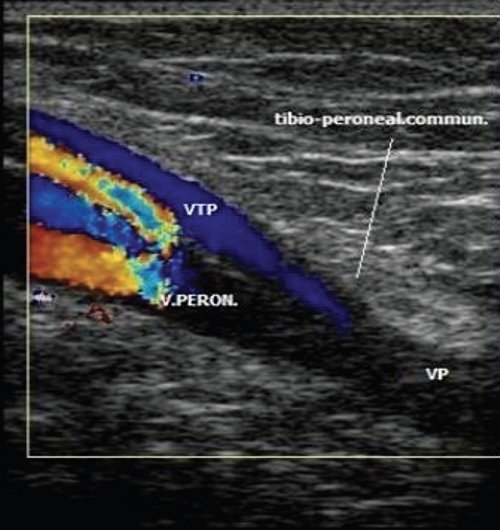
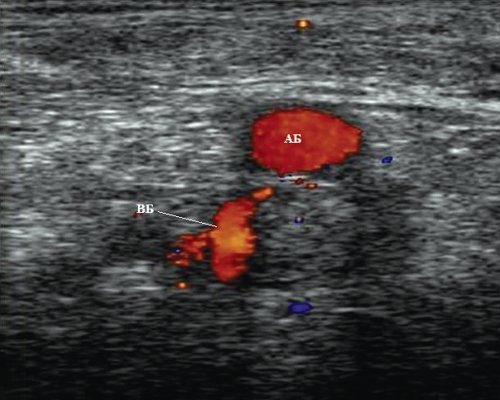
Перфорантные (коммуникантные) вены соединяют глубокие вены с поверхностными. Большинство из них имеют клапаны, расположенные надфасциально и благодаря которым кровь движется из поверхностных вен в глубокие. Различают прямые и непрямые перфорантные вены. Прямые непосредственно соединяют глубокую и поверхностные венозные сети, непрямые соединяют опосредованно, то есть сначала впадают в мышечную вену, которая затем впадает в глубокую.
Клиническое течение заболевания
Диагностика варикозной болезни
Особенно трудно диагностировать доклиническую стадию варикозной болезни, поскольку у такого больного может и не быть варикозных вен на ногах.
У таких пациентов ошибочно отвергается диагноз варикозного расширения вен ног, хотя имеется симптоматика варикоза, указания на наличие у пациента родственников, страдающих этим недугом (наследственная предрасположенность), данные ультразвукового исследования о начальных патологических изменениях в венозной системе.
Все это может привести к упущению сроков для оптимального начала лечения, формированию необратимых изменений венозной стенки и развитию весьма серьезных и опасных осложнений варикоза. Только при распознавании болезни на ранней доклинической стадии появляется возможность предупредить патологические изменения в венозной системе ног путем минимального лечебного воздействия на варикозную болезнь.
Избежать разного рода диагностических ошибок и поставить правильный диагноз возможно только после тщательного осмотра пациента опытным специалистом, правильная интерпретация всех его жалоб, подробнейший анализ истории заболевания и полученной на самом современном оборудовании максимально возможной информации о состоянии венозной системы ног (инструментальные методы диагностики).
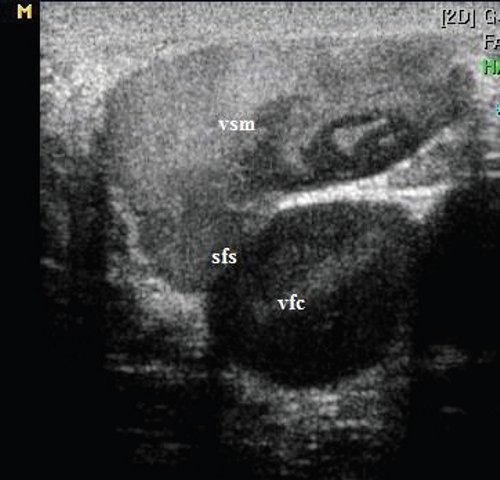
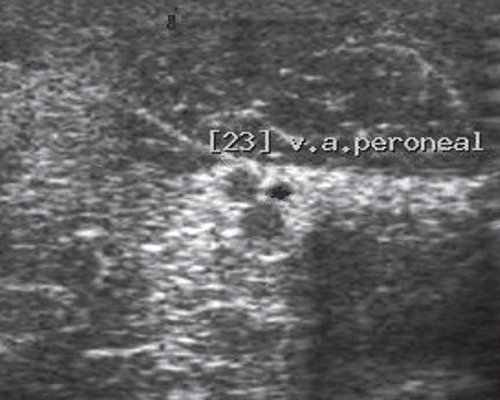
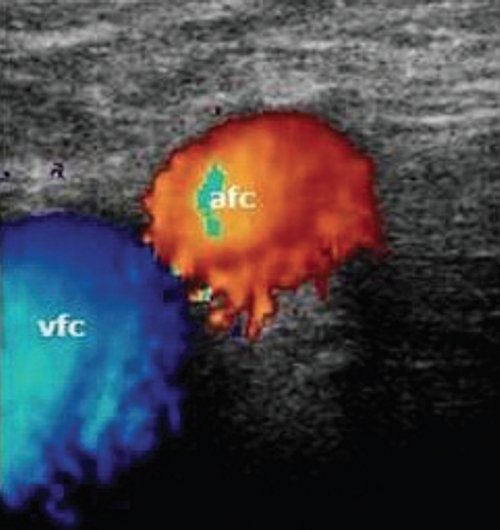
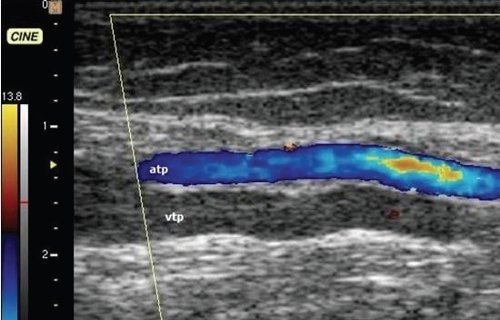
Дуплексное сканирование иногда проводят для определения точной локализации перфорантных вен, выяснения вено-венозных рефлюксов в цветовом коде. В случае недостаточности клапанов их створки перестают полностью смыкаться при проведении пробы Вальсавы или компрессионных пробах. Недостаточность клапанов приводит к появлению вено-венозного рефлюкса, высокого, через несостоятельное сафено-феморальное соустье, и низкого, через несостоятельные перфорантные вены голени. С помощью этого метода можно зарегистрировать обратный ток крови через пролабирующие створки несостоятельного клапана. Именно поэтому диагностика у нас носит многоступенчатый или многоуровневый характер. В обычной ситуации диагноз ставится после УЗИ-диагностики и осмотра врача-флеболога. Однако в особо трудных случаях обследование приходится выполнять поэтапно.
Лечение
Больным рекомендуется ограничивать прием воды и соли, нормализовать массу тела, периодически принимать диуретики, препараты улучшающие тонус вен (детралекс, гинкор-форт, троксевазин, венорутон, анавеол, эскузан и др.). По показаниям назначают препараты улучшающие микроциркуляцию в тканях (пентоксифиллин, аспирин и упомянутые выше препараты). Для лечения рекомендуем применять нестероидные противовоспалительные средства.
Существенную роль в предупреждении варикозного расширения вен принадлежит лечебной физкультуре. При неосложненных формах полезны водные процедуры, особенно плавание, теплые (не выше 35°) ножные ванны с 5-10 % раствором пищевой соли.
Компрессионная склеротерапия
Чрескожная лазерная коагуляция (ЧЛК)
Эффективность ЧЛК напрямую зависит от глубины проникновения лазерного излучения: чем глубже находится сосуд, тем больше должна быть длина волны, тем самым ЧЛК имеет достаточно ограниченные показания. Для сосудов с диаметром, превышающим 1,0-1,5 мм наиболее эффективной является микросклеротерапия. Учитывая протяженное и ветвистое распространение сосудистых звездочек на ногах, вариабельный диаметр сосудов, в настоящее время активно используется комбинированный метод лечения : на первом этапе проводится склеротерапия вен диаметром более 0,5 мм, затем для удаления оставшихся «звездочек» меньшего диаметра используют лазер.
Процедура практически безболезненна и безопасна (охлаждение кожи и анестетики не применяются), поскольку свет аппарата Ellipse относится к видимой части спектра, а длина световой волны рассчитана так, чтобы вода в тканях не закипала, и пациент не получил ожоги. Пациентам с высокой болевой чувствительностью рекомендовано предварительное нанесение крема «ЭМЛА», обладающего местноанестезирующим действием. Эритема и отеки спадают через 1-2 дня. После курса, примерно в течение двух недель, у некоторых пациентов может наблюдаться потемнение или осветление обработанного участка кожи, которое затем исчезает. У людей со светлой кожей изменения практически незаметны, а вот у пациентов со смуглой кожей или сильным загаром, риск такой временной пигментации достаточно высок.
Хирургическое лечение
Хирургическое вмешательство является единственным радикальным методом лечения больных с варикозно расширенными венами нижней конечности. Целью операции является устранение патогенетических механизмов (вено-венозных рефлюксов). Это достигается путем удаления основных стволов большой и малой подкожной вены и лигированием несостоятельных коммуникантных вен.
Лечение варикоза оперативным путем имеет столетнюю историю. Ранее, а многими хирургами и сейчас, применялись большие разрезы по ходу варикозных вен, общая или спинномозговая анестезия. Следы после такой «минифлебэктомии» остаются пожизненным напоминанием о перенесенной операции. Первые операции на венах (по Шаде, по Маделунгу) были настолько травматичными, что вред от них превышал вред от варикозной болезни.
Флебологами нашей сети клиник разработана уникальная технология лечения варикозной болезни за один день. Сложные случаи оперируются с применением комбинированной техники. Основные крупные варикозные стволы удаляются инверсионным стриппингом, который подразумевает минимальное вмешательство через миниразрезы (от 2 до 7мм) кожи, которые практически не оставляют рубцов. Использование миниинвазивной техники предполагает минимальную травму тканей. Результатом нашей операции является устранение варикозной болезни с отличным эстетическим результатом. Комбинированное оперативное лечение мы проводим под тотальной внутривенной или спинальной анестезией, а максимальными сроками госпитализации до 1 суток.
Оперативное лечение включает в себя:
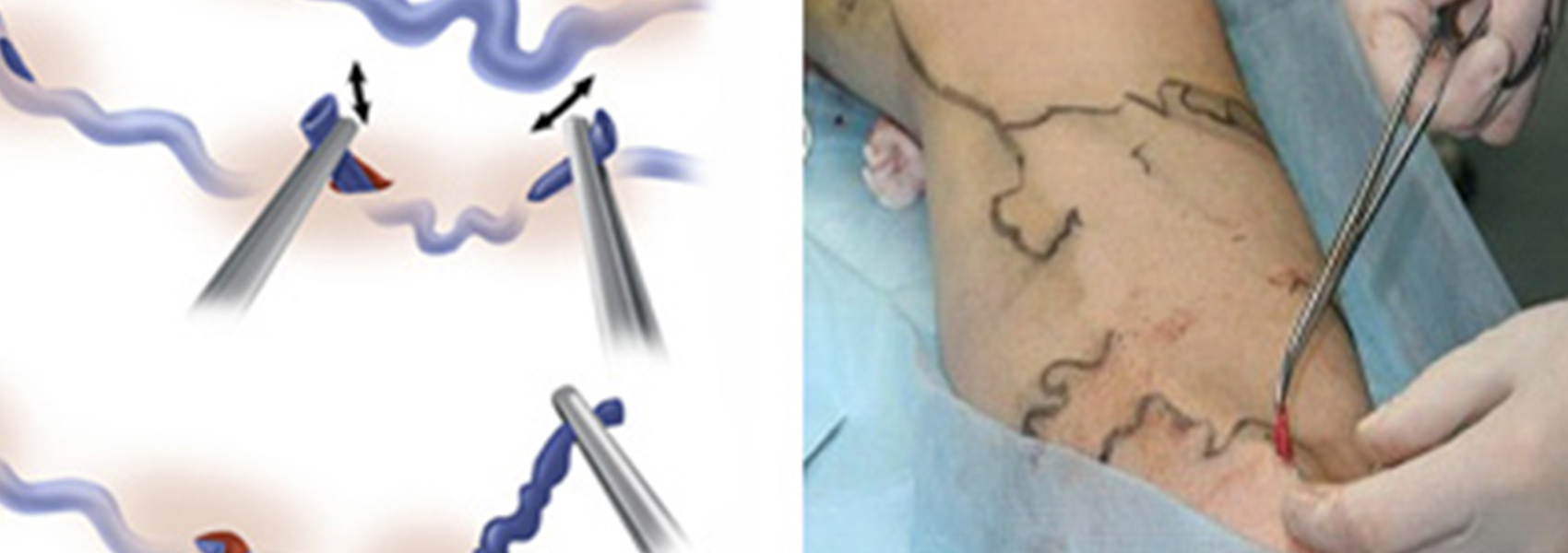
Собственно минифлебэктомия пришла на смену методике удаления варикозно расширенных притоков магистральных вен по Нарату. Раньше по ходу вариксов выполнялись разрезы кожи от 1-2 до 5-6 см, через которые вены выделялись и удалялись. Стремление улучшить косметический результат вмешательства и получить возможность удалять вены не через традиционные разрезы, а через миниразрезы (проколы), заставило врачей разработать инструменты, позволяющие делать практически то же самое через минимальный дефект кожи. Так появились наборы флебэктомических «крючков» различных размеров и конфигурации и специальные шпатели. А вместо обычного скальпеля для прокола кожи стали использовать скальпели с очень узким лезвием или иглы достаточно большого диаметра (например, игла, использующаяся для взятия венозной крови на анализ диаметром 18G). В идеале, след от прокола такой иглой через некоторое время практически не виден.
При некоторых формах варикозной болезни мы проводим лечение в амбулаторных условиях под местной анестезией. Минимальная травма при минифлебэктомии, а так же небольшой риск вмешательства, позволяют проводить эту операцию в условиях дневного стационара. После минимального наблюдения в клинике после операции, пациент может быть отпущен домой своим ходом. В послеоперационном периоде сохраняется активный образ жизни, приветствуется активная ходьба. Временная нетрудоспособность составляет обычно не более 7 дней, затем возможно приступить к труду.
Когда применяется микрофлебэктомия?
Она может быть самостоятельной операцией или являться компонентом комбинированного лечения варикоза, сочетаясь с лазерным лечением вен и склеротерапией. Тактика применения определяется индивидуально, обязательно с учетом результатов ультразвукового дуплексного сканирования венозной системы пациента. Микрофлебэтомия применяется для удаления измененных по разным причинам вен самой разной локализации, в том числе и на лице. Профессор Варади из Франкфурта разработал свои удобные инструменты и сформулировал основные постулаты современной микрофлебэктомии. Метод флебэктомии по Варади даёт превосходный косметический результат без боли и госпитализации. Это очень кропотливая, почти ювелирная работа.
После операции на венах
Послеоперационный период после обычной «классической» флебэктомии достаточно болезненный. Иногда беспокоят крупные гематомы, бывает отек. Заживление ран зависит от хирургической техники флеболога, иногда бывает истечение лимфы и длительное формирование заметных рубцов, нередко после большой флебэктомии остается нарушение чувствительности в области пятки.
В противоположность этому после минифлебэктомии раны не требуют зашивания, так как это только проколы, болевых ощущений не бывает, повреждения кожных нервов в нашей практике не наблюдалось. Однако такие результаты флебэктомии достигаются только у очень опытных флебологов.
Запись на прием к врачу флебологу
Обязательно пройдите консультацию квалифицированного специалиста в области заболеваний сосудов в клинике «Семейная».
Анатомия
Значительная вариабельность строения поверхностной венозной сети нижних конечностей усугубляется разночтением в названиях вен и присутствием большого количества фамилий, особенно в наименованиях перфорантных вен. Для устранения таких разночтений и создания унифицированной терминологии вен нижних конечностей в 2001 году в Риме был создан Международный междисциплинарный консенсус по венозной анатомической номенклатуре. Согласно ему все вены нижних конечностей условно подразделяются на три системы:
1.Поверхностные вены
2.Глубокие вены
3.Перфорантные вены.
Поверхностные вены обеспечивают отток примерно 10% крови от нижних конечностей. Глубокие вены расположены в пространствах, располагаемых глубже этой мышечной фасции. Кроме этого, глубокие вены всегда сопровождают одноименные артерии, чего не бывает с поверхностными венами. Глубокие вены обеспечивают основной дренаж крови– 90% всей крови от нижних конечностей оттекает по ним. Перфорантные вены прободают глубокую фасцию, соединяя при этом поверхностные и глубокие вены.