вегетативная дисфункция синусового узла у детей что это
Синдром вегетативных дисфункций у детей: мифы и реальность
Синдром вегетативных дисфункций (СВД) и его проявления у детей до сих пор вызывают большое количество вопросов, на которые существует такое же множество ответов, причем не всегда однозначных.
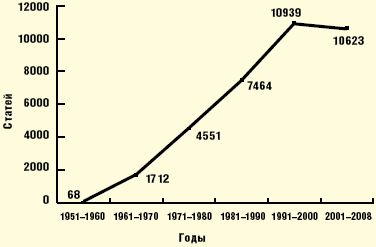
Синдром вегетативных дисфункций (СВД) и его проявления у детей до сих пор вызывают большое количество вопросов, на которые существует такое же множество ответов, причем не всегда однозначных. Достаточно сказать, что только в поисковых системах Интернета находится 214 000 русскоязычных сайтов, посвященных СВД, и 10 600 000 англоязычных сайтов, освещающих вопросы нарушений вегетативной нервной системы (disorders of autonomic nervous system). Добавим, что если за 1951–1960 гг. было всего 68 публикаций, то в 2001–2008 можно найти 10 623 публикации о вегетативной дисфункции (рис. 1).
Обилие информации по данной теме не исключает существование определенных мифов как среди пациентов, так и среди практикующих врачей. В настоящей публикации авторы предприняли попытку определить сущность СВД у детей и развеять наиболее часто встречающиеся мифы относительно данной проблемы.
Миф первый: СВД не является самостоятельной нозологической единицей. Однако, согласно Международной классификации болезней (10 пересмотр) в классе «Болезни нервной системы», в блоке «Другие нарушения нервной системы» под кодом G90.8 имеется определение «Другие расстройства вегетативной (автономной) нервной системы», что и означает СВД.
Миф второй: СВД — приобретение ХХ века. На самом деле изучение функциональной патологии, проявляющейся расстройствами сердечной деятельности, уходит корнями в ХIХ век, когда в 1871 году Да Коста Джекоб Мендес (1833–1900 гг.), американский терапевт, описал «возбудимое сердце» молодых солдат, участвующих в Гражданской войне в США, названное синдромом Да Коста. В нашей стране основы в изучение физиологии и клиники вегетативной нервной системы заложили такие выдающиеся ученые, как С. П. Боткин, И. М. Сеченов, И. П. Павлов, Л. А. Орбели, А. П. Сперанский, К. М. Быков. В начале ХХ века (1916 г.) российский ученый В. Ф. Зеленский в «Клинических лекциях» описал симптоматику невроза сердца. Современными представлениями об организации вегетативной нервной системы, а также клинической вегетологии мы, действительно, во многом обязаны ученым, работавшим в ХХ веке. Лечащий врач ХХI века, встретившись с проблемами вегетативных дисфункций, не может обойтись без работ А. М. Вейна и Н. А. Белоконь, в которых можно найти разъяснения практически по всем клиническим случаям.
Миф третий: в основе вегетативных дисфункций лежит усиление активности одного отдела за счет подавления другого. Данное представление — «принцип весов» — отражает правило двойной иннервации, при которой симпатическая и парасимпатическая системы оказывают противоположное влияние на рабочий орган (расширение и сужение сосудов, учащение и замедление сердечного ритма, изменение просвета бронхов, перистальтика и секреция органами желудочно-кишечного тракта). Однако в физиологических условиях усиление воздействий одного из отделов вегетативной нервной системы приводит к компенсаторному напряжению в регуляторных механизмах другого, что переводит систему на новый уровень функционирования, восстанавливая соответствующие гомеостатические параметры. Важнейшую роль в этих процессах играют как надсегментарные образования, так и сегментарные вегетативные рефлексы. В состоянии перенапряжения, срыва адаптации нарушается регуляторная функция и, соответственно, усиление активности одного отдела не приводит к соответствующим изменениям со стороны другого, что клинически проявляется симптомами вегетативной дисфункции.
Миф четвертый: ведущая роль в этиологии вегетативных дисфункций принадлежит стрессу. На самом деле, СВД полиэтиологичен, при этом среди множества причин можно выделить как врожденные, так и приобретенные особенности:
Миф пятый: клинически СВД проявляется преимущественным поражением сердечно-сосудистой системы. Действительно, сердечно-сосудистые проявления («дистония») присутствуют при различных вариантах вегетативных дисфункций. Однако в диагностике следует помнить и учитывать другие многочисленные клинические проявления данной патологии: состояние кожных покровов, нарушения терморегуляции, цефалгии, изменения со стороны дыхательной системы вплоть до гипервентиляционного феномена (псевдоастматический приступ), симптомы дисфункции желудочно-кишечного тракта как диспептического, так и болевого характера, нарушения мочеиспускания.
Для практикующего врача достаточно сложными в плане диагностики являются такие клинические проявления, как вегетативные пароксизмы («панические атаки», «вегетативный криз»), критериями которых являются: пароксизмальность, полисистемные вегетативные симптомы, эмоционально-аффективные расстройства. В детском возрасте отмечается преобладание в структуре приступа вегетативно-соматических проявлений над собственно паническими, эмоциональными переживаниями, при этом по мере взросления ребенка уменьшается вагальная направленность реакций, возрастает симпатический компонент в пароксизмах, отражая общую интенсификацию гуморального звена регуляции. Недостаточно изученной проблемой в детской вегетологии, при особой значимости и высокой распространенности (от 15 до 50% детей и подростков по данным И. В. Леонтьевой имели в анамнезе как минимум один обморок), остаются синкопальные состояния: вазовагальные, ситуационные, нагрузочные и ортостатические, патологические механизмы которых включают вегетативные компоненты.
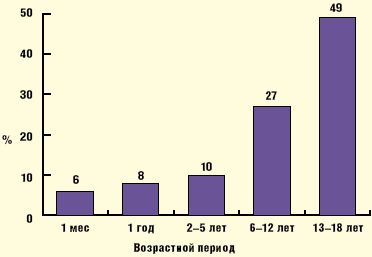
Миф шестой: клинические проявления вегетативной дисфункции характерны исключительно для подросткового возраста. Вегетативная дисфункция является одним из наиболее распространенных заболеваний среди подростков, частота ее в популяции мальчиков, по данным различных авторов, колеблется от 54,6% до 72,6%, а среди девочек от 62,4% до 78,2%. Косвенно о состоянии заболеваемости можно судить и по числу публикаций по данной проблеме среди детей различного возраста: число статей о проявлениях СВД в подростковом возрасте более чем в 7 раз превышает число публикаций о клинических особенностях синдрома у новорожденных (рис. 2).
Возможно, это связано с трудностями объективной диагностики вегетативной дисфункции в неонатологии. Однако внимательный клиницист уже в период новорожденности может выявить симптомы вегетативных расстройств: «мраморность» кожи, цианоз носогубного треугольника или конечностей, нарушения терморегуляции, срыгивания, рвота, «кишечные колики», нарушения ритма сердца или процессов реполяризации на ЭКГ.
Вегетативные сдвиги усугубляются к 4–7 годам, и, как правило, преобладает парасимпатическая направленность, сопровождающаяся боязливостью, нерешительностью поведения, повышением массы тела. Наконец, в пубертатном возрасте отмечается третий «пик» проявлений вегетативной дисфункции, сопровождающийся бурными эмоциональными проявлениями, личностными расстройствами, что приводит к более частой обращаемости за врачебной помощью и, соответственно, к более частой регистрации заболевания.
Миф седьмой: объективно оценить состояние вегетативной нервной системы практическим врачом невозможно. Действительно, диагностика СВД во многом субъективна и зависит от клинического мировоззрения и опыта врача, так как в основном основывается на клинической симптоматике (оценка вегетативного статуса по таблицам и вопросникам А. М. Вейна, модифицированных для детей Н. А. Белоконь, 1987). В настоящее время в педиатрии для характеристики вегетативного тонуса используются математические модели оценки вегетативных показателей: индекс Кердо, анализ вариабельности ритма сердца с расчетом статистических показателей (индекс напряжения по Р. М. Баевскому). Согласно стандартам, выработанным на совместном заседании Европейской и Североамериканской кардиологических ассоциаций в 1996 году, для клинических исследований вариабельность ритма сердца рекомендуется оценивать по четырем основным показателям:
В последние годы возможности математической оценки вариабельности сердечного ритма расширились за счет применения спектрального анализа с выделением определенных составляющих: очень низкочастотной (Very Low Frequency — VLF), отражающей степень активации церебральных эрготропных систем, низкочастотной (Low Frequency), характерной для симпатических влияний, и высокочастотной (High Frequency), с помощью которой описывают вагусные влияния.
Значительно расширяет возможности объективной оценки вегетативной дисфункции применение нагрузочных проб, позволяющих охарактеризовать вегетативную реактивность и вегетативное обеспечение деятельности (физической — при применении пробы с дозированной физической нагрузкой, проб положения — ортостатическая проба, умственной и эмоциональной). Для регистрации вегетативных сдвигов используются параметры сердечно-сосудистой и дыхательной систем: частота сердечных сокращений, вариабельность ритма сердца, величина артериального давления (АД), частота дыхания. Исследуемые показатели регистрируются в покое (вегетативный тонус) и при выполнении деятельности (вегетативное обеспечение, которое может быть нормальным, избыточным или недостаточным и отражает состояние эрготропных аппаратов). Внедрение 24-часового мониторирования артериального давления в педиатрическую практику, оценка суточного ритма АД позволили открыть новую страницу в объективизации оценки вегетативной регуляции сосудистого тонуса.
Таким образом, применение комплексного клинико-экспериментального подхода с использованием функционально-динамического исследования вегетативного статуса, тонуса, вегетативной реактивности и вегетативного обеспечения деятельности позволит лечащему врачу выявить сдвиги в гомеостатических параметрах организма и оценить состояние его адаптационных механизмов при вегетативной дисфункции.
Миф восьмой: терапия детей и подростков с СВД малоэффективна. Успех лечения детей во многом зависит от своевременности и адекватности проводимой терапии, она должна быть комплексной, длительной, с учетом возраста и клинических проявлений заболевания, с активным участием самого больного и его окружения. Предпочтение должны иметь немедикаментозные методы коррекции в сочетании с общережимными и психотерапевтическими мероприятиями, тогда как медикаментозное лечение должно включать минимальное число индивидуально подобранных препаратов.
Синдром слабости синусового узла у детей
. или: Дисфункция синусового узла
Синдром слабости синусового узла — это заболевание, характеризующееся повреждением синусового узла (участок сердца, производящий импульсы, регулирующие нормальную работу сердца), его неспособностью нормально выполнять функцию водителя (источника) ритма сердца и/или обеспечивать регулярное проведение импульса к предсердиям. Так как синусовый узел теряет свою главную роль « руководителя» ритма сердца, появляются различного рода аритмии (любой ритм сердца, отличный от нормального, — ритма здорового человека). Чаще всего СССУ встречается у пожилых людей, но иногда может возникать и у детей.
Симптомы синдрома слабости синусового узла у ребенка
Причины синдрома слабости синусового узла у ребенка
Врач кардиолог поможет при лечении заболевания
Диагностика синдрома слабости синусового узла у ребенка
Лечение синдрома слабости синусового узла у ребенка
Лечение дисфункции синусового узла включает медикаментозные и хирургические методы.
Осложнения и последствия синдрома слабости синусового узла у ребенка
Профилактика синдрома слабости синусового узла у ребенка
Дополнительно синдрома слабости синусового узла у ребенка
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
Шнюкова Татьяна Викторовна, врач-кардиолог высшей категории, кандидат медицинских наук, доцент ФГБОУ ВО РостГМУ Минздрава России.
Певцова Анастасия Владимировна, врач-методист, акушер-гинеколог, медицинский редактор.
Что делать при синдроме слабости синусового узла?
Возможности терапевтической коррекции вегетативной дисфункции синусового узла у детей
Опубликовано в журнале:
«Педиатрия » Том 89 № 3, 2010
Проведено открытое сравнительное исследование для оценки терапевтической эффективности Тенотена детского у пациентов с вегетативной дисфункцией синусового узла (СУ). В исследование включены 60 детей в возрасте 5-14 лет, которые составили 2 рандомизированные группы в зависимости от варианта терапии (Тенотен детский или комплексная терапия). Лечение препаратом Тенотен детский способствовало нормализации показателей вегетативной нервной системы, восстановлению функциональной активности СУ и устранению негативных клинических проявлений аритмии у большинства детей. Показано, что положительное влияние 3-месячного курса монотерапии Тенотеном детским на клинико-электрокардиографические проявления вегетативной дисфункции СУ у детей по многим параметрам было достоверно выше, чем традиционная комплексная терапия.
Ключевые слова: синусовый узел, вегетативная дисфункция, дети, Тенотен детский.
Therapeutic efficacy of Tenoten for children in cases of sinus node (SN) autonomic dysfunction was studied in open comparative study. Authors examined 60 children aged 5-14 years, divided into 2 groups in dependence on therapy (Tenoten for children or complex therapy). Treatment by Tenoten for children assisted to normalization of autonomic nervous system parameters, to normalization of sinus node functional activity and to removal of negative clinical signs of arrhythmia in majority of patients. Authors showed that positive influence of 3-months therapy by Tenoten for children upon clinical and electrocar-diographic signs of SN autonomic dysfunction was significantly more than routine complex therapy.
Key words: sinus node, autonomic dysfunction, children, Tenoten for children.
Среди всех заболеваний сердечно-сосудистой системы у детей нарушения сердечного ритма занимают особое место. По данным скрининговых исследований распространенность аритмий у детей школьного возраста достигает 20-30% [1].
Синдром слабости синусового узла (СССУ) относится к комбинированным аритмиям и проявляется сочетанными нарушениями образования и проведения импульса. Являясь одним из наиболее полиморфных и сложных для диагностики и лечения нарушений ритма сердца, СССУ сопряжен с риском развития синкопальных состояний (обмороки, предобморочные состояния, головокружения) и внезапной смерти. Основу синдрома составляют изменения функционального состояния основного источника сердечного ритма, который в силу различных причин не может полноценно выполнять роль ведущего пейсмекера и осуществлять контроль за ритмовождением 2.
В настоящее время мнение о «безопасности» минимальных проявлений дисфункции СУ уступило месту наблюдениям, в которых определяется плохой прогноз в катамнезе больных при естественном течении данной аритмии [2, 6]. В этой связи особое значение имеет своевременная диагностика и эффективная коррекция СССУ на самых начальных этапах его проявления.
Среди всех этиологических факторов, приводящих к СССУ в детском возрасте, наиболее распространенными являются вегетативные нарушения: синдром вегетативной дистонии с преобладанием парасимпатических влияний на сердце, гиперваготония при повышении внутричерепного давления, заболеваниях глотки, органов желудочно-кишечного тракта, мочеполовой системы, обильно иннервированных блуждающим нервом 1.
Вегетативный дисбаланс и усиление парасимпатических влияний приводят к так называемой регуляторной (вагусной) дисфункции СУ. В этом случае имеет место вторичный СССУ, устранение которого находится в прямой зависимости от успеха терапии вегетативных нарушений [2, 3, 10]. Адекватно подобранное лечение нередко позволяет полностью восстановить функцию СУ и устранить негативные клинические проявления аритмии. Однако терапевтические комплексы, предложенные для коррекции СССУ у детей, включают в свой состав большое количество лекарственных препаратов различных классов, назначаемых в течение длительного времени [2, 10]. Низкий комплайнс и развитие различных нежелательных явлений (НЯ) на фоне терапии ограничивают использование данного подхода к коррекции вегетативной дисфункции СУ в детской практике.
Материалы и методы исследования
Обследованы 60 детей в возрасте от 5 до 14 лет с подтвержденной вегетативной дисфункцией СУ. Большую часть пациентов составили мальчики (n=41; 68%). В исследование не включались больные с органической патологией сердечно-сосудистой системы, острыми и хроническими заболеваниями в стадии обострения, аллергической и неврологической патологией. Обследование проводили на базе городского детского кардиологического центра, кардиологического отделения детской городской клинической больницы № 3 и городской детской клинической поликлиники № 2, г. Пермь.
Комплекс обследования включал изучение данных анамнеза и жалоб пациентов, объективный осмотр, общеклиническое исследование, ЭКГ покоя в 12 отведениях, ЭКГ после дозированной физической нагрузки (ДФН), суточное мониторирование (СМ) ЭКГ, кардиоритмографическое исследование с ортостатической пробой.
После начального обследования пациенты были рандомизированы на 2 группы в зависимости от варианта терапии. В 1-ю группу (основную) включили 30 детей, которые получали монотерапию препаратом Тенотен детский по 1 табл. 3 раза в день. 2-ю группу (контрольную) составили также 30 пациентов, которым проводили комплексное лечение СССУ [2, 10], включающее ноотропы, вазоактивные препараты, кофакторы метаболизма и энергообмена. Длительность лечения в обеих группах составляла 3 месяца, по истечении которого повторяли клинико-инструментальное обследование детей.
Статистическую обработку полученных данных проводили общепринятыми методами альтернативно-вариационной статистики. Достоверность различий, полученных в сравниваемых группах, оценивали по t-критерию.
Результаты и и х обсуждение
В вегетативном статусе детей превалировала ваготония. Исходный вегетативный тонус (ИВТ) не соответствовал возрасту у 83% участников исследования. Лишь 24% обследованных детей имели нормальную вегетативную реактивность (ВР), у 33% она характеризовалась гиперсимпатикотонией, а 42% пациентов имели асимпатикотонический вариант ВР.
Результаты повторного исследования через 3 месяца от начала терапии представлены на рис. 1-3. Следует отметить, что положительная динамика клинико-инструментальных данных была отмечена у пациентов обеих групп. Тем не менее, эффективность терапии по некоторым показателям имела отличия в сравниваемых группах. Так, жалобы на слабость после 3-месячного курса лечения Тенотеном детским предъявляли лишь 10% пациентов основной группы (против 60% детей контрольной группы), что достоверно ниже при сравнении с исходным показателем (рис. 1). Жалобы на утомляемость сохранялись у 13% и 43% детей соответственно, а плохое настроение у детей, получивших курс Тенотена, вовсе не регистрировалось.
Исследование показателей вегетативной нервной системы (ВНС) свидетельствовало о нормализации ИВТ, который соответствовал возрастным нормам у 60% детей основной и 56% участников контрольной группы. Встречаемость нормальной ВР возросла до 50% (р 0,05) соответственно, а частота асимпатикотонического варианта ВР достоверно снизилась (до 17%) лишь у детей основной группы (рис. 2).
При повторном исследовании ЭКГ покоя синусовая брадикардия регистрировалась только у половины детей основной группы (р 1500 мс не определялись ни у одного пациента, а паузы 1500 мс регистрировались у 46% детей обеих групп.
Заключение
Таким образом, полученные результаты свидетельствовали о положительном влиянии препарата Тенотен детский на клинические и ЭКГ-показатели у пациентов с вегетативной дисфункцией СУ. Причем, эффективность 3-месячного курса монотерапии Тенотеном детским по многим параметрам была достоверно выше, чем традиционная комплексная терапия. Положительное влияние Тенотена на изучаемые клинико-электрокардиографические проявления вегетативной дисфункции СУ у детей можно объяснить модифицирующим влиянием сверхмалых доз антител, входящих в состав препарата, на активность мозгоспецифического белка S100, в результате чего восстанавливается сопряжение синаптических и метаболических процессов в ЦНС и ВНС, происходят нормализация процессов торможения и возбуждения, восстановление баланса центральных структур ВНС. Следствием отмеченных положительных сдвигов со стороны вегетативных центров является устранение избыточных парасимпатических влияний на СУ и нижележащие отделы ПСС. В результате нормализации синусового ритма, с одной стороны, и восстановления процессов нейрональной пластичности в ВНС, с другой, терапия Тенотеном детским приводила к позитивной клинической динамике, что проявлялось нивелированием астеновегетативной симптоматики у большинства участников исследования. Наконец, немаловажным для детей было отсутствие каких-либо НЯ на фоне проводимого лечения Тенотеном.
Синдром слабости синусового узла
Синусовый (сино-атриальный) узел является источником электрических возбуждений и водителем ритма сердца первого порядка. Он локализуется в стенке правого предсердия и продуцирует импульсы частотой 60—80 в минуту. СА-узел подчиняется влияниям ВНС (вегетативной нервной системы) и гормональных систем, это проявляется изменениям ритма адекватно потребностям организма во время физической, психоэмоциональной активности, состоянии сна или бодрствования.
При синдроме слабости синусового узла происходит утрата СА-узлом лидирующей позиции в генерации сердечного ритма.
Классификация СССУ
Формы заболевания СССУ
Симптомы СССУ
Клинически выраженное нарушение функции синусового узла происходит когда остается менее 1/10 работающих клеток-водителей ритма.
Клиническую картину СССУ формируют 2 основные группы симптомов: кардиальные (сердечные) и церебральные (мозговые).
Больные жалуются на ощущение замедленного, нерегулярного пульса, замирания сердца, в случае выраженной брадикардии боли в проекции сердца, за грудиной давящего, сжимающего характера вследствие снижения кровотока по коронарным артериям. Может присоединяться аритмия (пароксизмальная тахикардия, суправентрикулярная и вентрикулярная экстрасистолия, фибрилляция, трепетание предсердий — это ощущается перебоями в работе сердца, сердцебиением, «кувырканием» сердца. При неблагоприятном течении развивается фибрилляция желудочков, часто являющаяся причиной внезапной сердечной смерти.
Мозговая (церебральная) симптоматика на начальных стадиях СССУ представлена неспецифическими признаками: общая слабость, утомляемость, раздражительность, эмоциональная неустойчивость, снижение памяти и внимания.
По мере развития синдрома слабости синусового узла появляется сонливость, предобморочные состояния, кратковременные потери сознания (приступы Морганьи-Адамса-Стокса), связанные с резким ухудшением кровоснабжения головного мозга. Как правило такие обмороки проходят самостоятельно.
Прогрессируют и головокружение, шум в ушах, слабость, страдает эмоциональная сфера, значительно снижается работоспособность, память, нарушается сон.
Естественно, что при СССУ ухудшается кровоснабжение не только сердца и головного мозга — страдают и другие органы. Нарушается функция почек, больной замечает уменьшение количества мочи; нарушается пищеварительная функция; снижается тонус и сила скелетных мышц.
Причины СССУ
Первичная дисфункция:
Вторичная дисфункция:
Диагностика СССУ
Для выявления органической патологии миокарда применяют ЭхоКГ (УЗИ сердца), реже томографию сердца.
Лечение СССУ
Тактика лечения синдрома слабости синусового узла зависит от степени дисфункции синусового узла, причины болезни, клинических проявлений, выраженности нарушений гемодинамики. Вторичный характер патологии подразумевает лечение основного заболевания.
При легких и умеренных формах СССУ используются лекарственные препараты. Если медикаменты не дают эффекта, либо развивается сложная, комбинированная с другими нарушениями ритма, или острая, тяжелая форма дисфункции синусного узла, нарушающая регионарное и системное кровообращение, показана установка электрокардиостимулятора.
Вегетативная дисфункция синусового узла у детей что это
В детской кардиологии среди заболеваний сердечно-сосудистой системы нарушения сердечного ритма занимают особое место. Они имеют высокую распространенность, достигающую по данным скрининговых исследований у детей школьного возраста 20-30% [2, 5]. Значение аритмий определяется их распространенностью, склонностью к хроническому течению, сложностью терапии, высоким риском внезапной смерти. Распространенность синдрома слабости синусового узла в детском возрасте достаточно высока, по данным разных авторов колеблется от 2,9 до 42% среди всех нарушений сердечного ритма [1,6,7]. Даже у практически здоровых детей синдром слабости синусового узла отмечается в 0,1% случаев [3].
Ранее выявление группы риска по развитию патологии кардиоваскулярной системы, позволяет своевременно начинать проведение профилактических и лечебных мероприятий, предотвратив, таким образом, формирование хронической патологии у лиц взрослого возраста, что в итоге позволяет снизить смертность от сердечно-сосудистых заболеваний [4].
Целью работы явилось изучение особенностей состояния сердечно-сосудистой системы у детей с дисфункцией синусового узла.
Обсуждение. Проведенный анализ позволяет говорить о таких клинических особенностях течения дисфункции синусового узла в детском возрасте, как частые жалобы на слабость, утомляемость, головокружения, довольно редкие синкопальные состояния. Стандартное 12-канальное электрокардиографическое обследование характеризуется высокой частотой выявления нарушений функций автоматизма синусового узла, высокой дефектностью функции проводимости и частым изменением процессов реполяризации в миокарде после сердечного сокращения. Однако, с точки зрения выявления эктопических нарушений ритма стандартное 12-канальное электрокардиографическое исследование оказалось гораздо менее эффективным, чем суточное мониторирование ЭКГ, которое также позволило оценить временную представленность и степень тяжести изменений функции автоматизма основного водителя ритма. Из результатов эхокардиографического исследования необходимо отметить довольно высокую частоту повышения показателей размеров левых отделов сердца и наличие доклинических изменений глобальной сократительной способности миокарда легкой степени выраженности.
Выводы