вдб в медицине что это
Центральный рак легкого
Центральный рак легкого – это злокачественная опухоль, поражающая крупные бронхи, вплоть до субсегментарных ветвей. Ранние симптомы центрального рака легкого включают кашель, кровохарканье, одышку; поздние симптомы связаны с осложнениями: обтурационной пневмонией, синдромом ВПВ, метастазами. Верификация диагноза осуществляется путем проведения рентгенографии и КТ легких, бронхоскопии с прицельной биопсией, спирометрии. В операбельных случаях лечение центрального рака легкого хирургическое, радикальное (объем резекции от лобэктомии до расширенной или комбинированной пневмонэктомии), дополненное послеоперационной лучевой терапией, химиотерапией.
МКБ-10
Общие сведения
У мужчин рак легкого развивается в 8 раз чаще, чем у женщин. На момент выявления опухоли возраст больных обычно составляет от 50 до 75 лет. Рак легкого является актуальнейшей проблемой клинической пульмонологии и онкологии, что связано как с его высоким удельным весом в структуре онкозаболеваемости, так и с устойчивым ростом случаев патологии.
Причины
Модифицирующие факторы могут быть экзогенными и эндогенными; большинство из них потенциально предотвратимы. Значимыми экзогенными факторами служат:
Неустранимыми факторами риска считаются мужской пол и возраст старше 45 лет. К важнейшим эндогенными причинам относятся:
Обычно центральный рак легкого развивается на фоне дисплазии слизистой бронхов, поэтому неудивительно, что среди заболевших свыше 80% являются заядлыми курильщиками, а 50% страдают хроническим бронхитом.
Классификация
Согласно клинико-анатомической классификации, центральный рак легкого подразделяется на эндобронхиальный (эндофитный и экзофитный), перибронхиальный узловой и перибронхиальный разветвленный. По гистоморфологическим особенностям строения различают плоскоклеточный (эпидермальный), мелкоклеточный, крупноклеточный рак, аденокарциному легкого и другие редко встречающиеся формы. В 80% случаев центральный рак легкого верифицируется как плоскоклеточный. В отечественной классификации центрального рака легкого выделяют 4 стадии онкопроцесса:
Симптомы центрального рака
Клинику заболевания характеризуют три группы симптомов: первичные (местные), вторичные и общие. Первичные симптомы принадлежат к числу наиболее ранних; они обусловлены инфильтрацией опухолью стенки бронха и частичным нарушением его проходимости. Обычно вначале появляется надсадный сухой кашель, интенсивность которого более выражена по ночам.
По мере нарастания обтурации бронха появляется слизистая или слизисто-гнойная мокрота. У половины пациентов возникает кровохарканье в виде прожилок алой крови; реже центральный рак легкого манифестирует легочным кровотечением. Выраженность одышки зависит от калибра пораженного бронха. Типичны боли в груди как на пораженной, так и противоположной стороне.
Вторичная симптоматика отражает осложнения, сопутствующие центральному раку легкого. Такими осложнениями могут являться обтурационная пневмония, сдавление или прорастание соседних органов, регионарное и отдаленное метастазирование. При полной обтурации просвета бронха опухолью развивается пневмония, которая нередко носит абсцедирующий характер. При этом кашель становится влажным, мокрота – обильной и гнойной. Повышается температура тела, возникают ознобы, усиливаются признаки интоксикации. Усугубляется одышка, может развиться реактивный плеврит.
Общие симптомы при центральном раке легкого связаны с раковой интоксикацией и сопутствующими воспалительными изменениями. Они включают недомогание, утомляемость, снижение аппетита, похудание, субфебрилитет и др. Обычно они присоединяются уже в распространенных стадиях. У 2-4% пациентов выявляются паранеопластические синдромы: коагулопатии, артралгии, гипертрофическая остеоартропатия, мигрирующий тромбофлебит и др.
Осложнения
В случае прорастания внутригрудных структур нарастают боли в грудной клетки, могут развиваться синдромы медиастинальной компрессии и синдром верхней полой вены. На распространенный характер центрального рака легкого может указывать осиплость голоса, дисфагия, отечность лица и шеи, набухание шейных вен, головокружение. При наличии отдаленных метастазов в костной ткани появляются боли в костях и позвоночнике, патологические переломы. Метастазирование в головной мозг сопровождается интенсивными головными болями, моторными и психическими расстройствами.
Диагностика
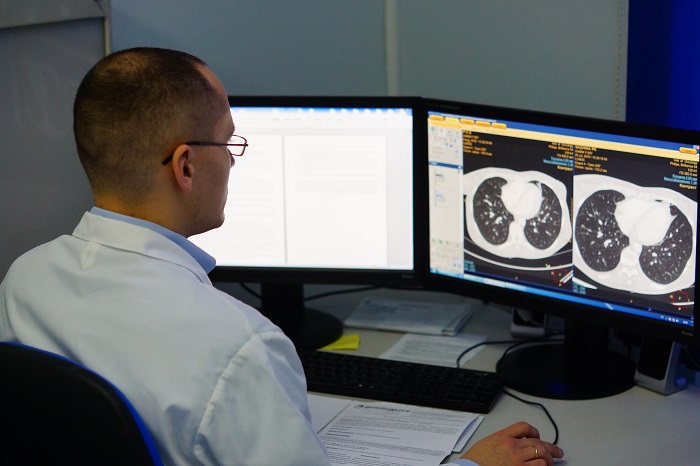
Центральный рак легкого часто протекает под маской рецидивирующих пневмоний, поэтому во всех подозрительных случаях требуется углубленно обследование пациента у пульмонолога с проведением комплекса рентгенологических, бронхологических, цитоморфологических исследований. При общем осмотре уделяется внимание состоянию периферических лимфоузлов, перкуторным и аускультативным признакам нарушения вентиляции. В алгоритм обследования входит:
При центральной форме рака легкого дифференциальная диагностика осуществляется с инфильтративным и фиброзно-кавернозным туберкулезом, пневмонией, абсцессом легкого, БЭБ, инородными телами бронхов, аденомами бронхов, кистами средостения и др.
Лечение центрального рака легкого
Выбор способа лечения зависит от его стадии, гистологической формы, сопутствующих заболеваний. С этой целью в онкологии используют хирургический, лучевой и химиотерапевтический методы, а также их комбинации.
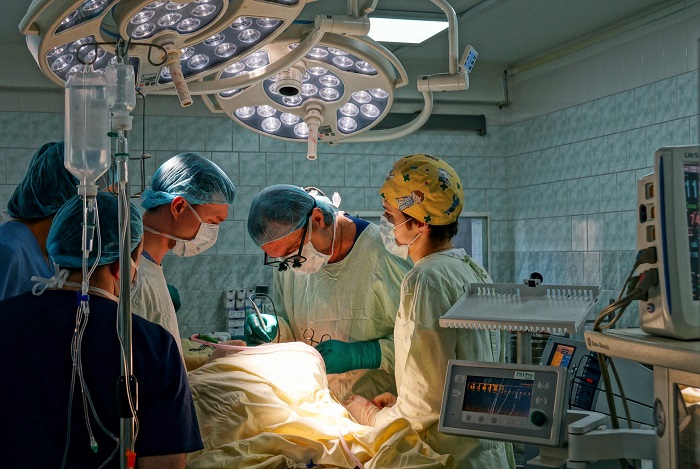
Хирургические методы
Противопоказаниями к проведению операции может служить значительная распространенность онкопроцесса (неоперабельность), низкие функциональные показатели деятельности сердечно-сосудистой и дыхательной систем, декомпенсация сопутствующей патологии. Радикальными операциями при центральном раке легкого являются:
Консервативное лечение
В постоперационном периоде пациентам обычно назначается химиотерапия; возможна комбинация операции с последующей лучевой терапией. Известно, что такое сочетание повышает 5-летнюю выживаемость прооперированных пациентов на 10%. При неоперабельных формах центрального рака легкого проводится лучевое или лекарственное лечение, симптоматическая терапия (анальгетики, противокашлевые, кровоостанавливающие средства, эндоскопическая реканализация просвета бронха).
Прогноз
Профилактика
Важнейшими направлениями профилактики рака легкого служат массовое профилактическое обследование населения, предупреждение развития фоновых заболеваний, формирование здоровых привычек, исключение контакта с канцерогенами. Эти вопросы являются приоритетными и поддерживаются на государственном уровне.
Рак легких
Рак легкого – это злокачественная опухоль, источником которой являются клетки бронхиального и альвеолярного эпителия. Это опасное заболевание характеризуется неконтролируемым ростом клеток в тканях лёгкого, склонностью к метастазированию. При отсутствии лечения опухолевый процесс может распространиться за пределы легкого в близлежащие или отдаленные органы. В зависимости от характеристик опухолеобразующих клеток, основными типами рака легких являются мелкоклеточный рак легкого (МРЛ) и немелкоклеточный рак лёгкого (НМРЛ).
По данным ВОЗ эта болезнь занимает одну из лидирующих позиций неинфекционных заболеваний, ставших причиной смерти до 70 лет.
Классификация
По месту первичного очага классифицируют виды опухоли легкого.
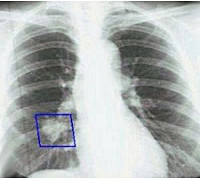
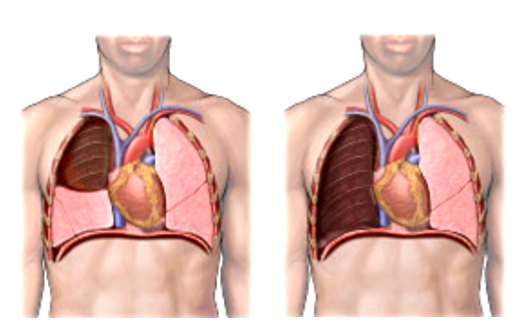
Центральный рак локализирован в проксимальных (центральных) отделах бронхиального дерева. Первые признаки рака легких (симптомы), которые должны насторожить, в этом случае выражены ярко:
Фото 1 — Центральный рак правого нижнедолевого бронха (1) с обтурацией и метастазами (2) в бифуркационные лимфатические узлы
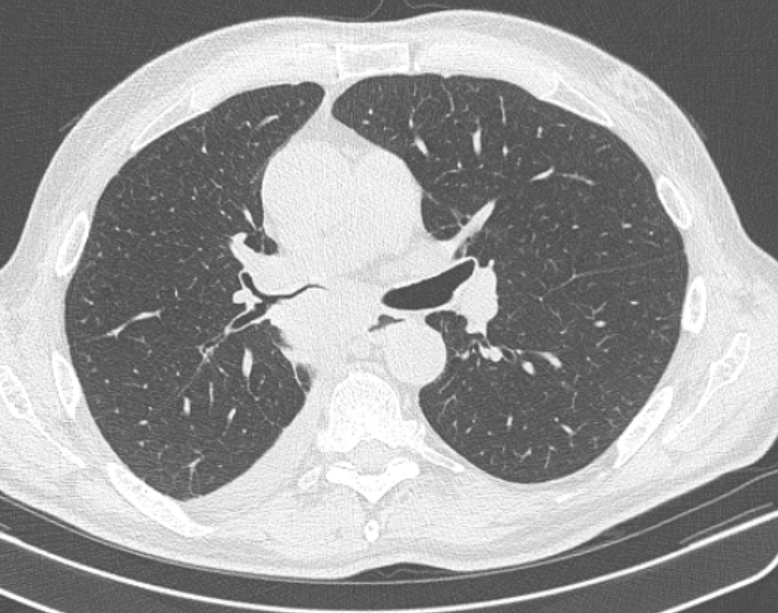
Периферический рак постепенно сформировывается в боковых отделах легких, медленно прорастая и ничем себя не обнаруживая. Данная опухоль легкого симптомы долгое время может не давать, они появляются при значительном местном распространении, вовлечении соседних органов и структур, прорастания бронхов. Диагностика рака легких этого типа локализации чаще всего возможна при профилактическом обследовании (рентгенографии или компьютерной томографии).
Фото 2 — Периферический рак (1) верхней доли правого легкого
Причины
Причиной рака легких, в подавляющем большинстве случаев (до 85%), становится долгосрочное табакокурение. В 10-15-процентной вероятностью заболевание проявляется у людей, которые не имеют этой вредной привычки. В этом случае можно отметить сочетание генетических факторов и воздействие радона, асбеста, вторичного табачного дыма или других форм загрязнения воздуха.
Диагностика
Онкология легких обычно выявляется при рентгенографическом исследовании грудной клетки и компьютерно-томографическом сканировании (КТ). Диагноз подтверждается биопсией, которая обычно выполняется при трахеобронхоскопии или под КТ контролем.
Профилактика
Профилактикой рака легкого является снижение влияния факторов риска:
Лечение
Лечение онкологии легких и отдаленные результаты зависят от типа рака, степени распространения (стадии), а также общего состояния здоровья человека. При немелкоклеточном раке легкого применяют:
Для мелкоклеточного рака легкого характерна лучшая чувствительность к медикаментозной и лучевой терапии.
Хирургический метод лечения рака легкого
— основной радикальный способ при 1-3 стадии болезни. Операции, выполняемые при данном заболевании классифицируются:
Фото 3 — Лобэктомия
Фото 4 — Пневмонэктомия
При лечении местнораспространенного злокачественного образования с переходом на главный бронх и лёгочную артерию, в тех случаях, где раньше единственным вариантом оперативного лечения являлась пневмонэктомия, сейчас возможно выполнение органосохранных операций. В этом случае иссекается пораженный участок главного бронха с последующим восстановлением непрерывности (бронхопластические и ангиопластические лобэктомии)
Фото 5 — Схема верхней бронхопластической лобэктомии
Лучевая терапия рака лёгкого
На сегодняшний день активное внедрение получают такие современные методы радиотерапии, как IMRT (радиационная терапия с возможностью изменения дозы излучения), 3Д конформная лучевая терапия (трехмерное компьютерное планирование избирательного облучения) стереотаксическая (точно сфокусированная) лучевая терапия. В проведении этих манипуляций, помимо онкологов, участвуют медицинские физики, врачи-радиологи, физики-дозиметристы и др. специалисты.
Химиотерапия
Планирование курса лечения немелкоклеточного рака лёгкого включает в себя использование фармакологических средств. Применяется в целях профилактики: адъювантная (вспомогательная), послеоперационная химиотерапия при 2-3 стадии заболевания и в терапевтическом курсе.
В зависимости от гистологического типа опухоли, стадии заболевания и предполагаемой чувствительности к воздействию, разработаны различные схемы применения химиопрепаратов.
Таргетная терапия (англ. target – мишень, цель)
Отдельный вид фармакологического лечения, заключающийся в назначении препаратов-ингибиторов, действующих только на опухолевые клетки, в которых выделены различные нарушения, задерживающих или даже блокирующих дальнейший рост.
Существуют таргетные препараты, для назначения которых не требуется выявление каких-либо нарушений в опухолевых клетках. К ним относятся бевацизумаб (ингибитор VEGF), ниволюмаб и пембролизумаб (анти PDL1 антитела).
Прогноз жизни
Прогноз онкологии легких при НМРЛ включает симптоматику, размер опухоли (> 3 см), неплоскоклеточный гистологический вариант, степень распространения (стадию), метастазирование в лимфаузлы и сосудистую инвазию. Неоперабельность заболевания, выраженная клиника и потеря веса более, чем на 10% — дают более низкие результаты. Прогностические факторы при мелкоклеточном раке легкого включают в себя статус состояния, пол, стадию заболевания и вовлеченность центральной нервной системы или печени во время диагностики.
Для немелкоклеточного рака легкого прогноз жизни, при полной хирургической резекции стадии IA (ранняя стадия заболевания) — 70% пятилетняя выживаемость.
Центральный рак. Причины, симптомы и лечение
1. Что такое «центральный рак лёгкого»?
Рак лёгких – онкологическое заболевание, возникающее как следствие мутирования клеток эпителия, выстилающих бронхи. Дальнейшее развитие болезни приводит к вовлечению в процесс различных долей лёгкого. Центральный рак диагностируется, когда первичный очаг локализован в проксимальных отделах бронхов, то есть патология возникает на слизистых его крупных и средних сегментов. Раковая опухоль чаще всего является плоскоклеточной. Новообразование может быть эндобронхиальным либо перибронхиальным. По мере роста злокачественная ткань распространяется и вовлекает в патологический процесс периферические отделы лёгких, плевру и соседние органы, а также метастазирует путём перемещения раковых клеток по лимфатической системе.
Статистически мужчины в восемь раз чаще болеют данным типом рака.
Это можно связать с курением и профессиями, сопряжёнными с действием токсинов, излучения и иных онкогенными факторами. Отмечается также наследственная предрасположенность при наличии близких родственников с центральным раком в анамнезе.
2. Причины и стадии развития центрального рака
О наследовании предрасположенности к центральному раку стоит говорить, если в семейном анамнезе выявлены не менее трёх случаев рака лёгких у родственников разных поколений. Единичные случаи с большой долей вероятности можно считать следствием действия внешних мутагенных факторов. Таких факторов множество, однако, стоит помнить, что мутации в организме происходят постоянно, и риск развития болезни не столько зависит от внешнего воздействия, сколько от состояния иммунной системы, призванной выявлять патологические клетки и уничтожать раньше, чем начинается развитие онкопроцесса. Тем не менее, систематическое длительное внешнее неблагоприятное влияние, а также разовые сверхдозы токсинов или радиации существенно повышают риск развития рака.
3. Симптомы и диагностика
Как правило, пациент приходит с жалобами к врачу, когда заболевание начинает пугающе отличаться от клинической картины простуды, бронхита, пневмонии. В большинстве случаев у таких больных диагностируется 3я стадия рака. Более лёгкое течение, когда очаг неоплазии небольшой, нет матастаз и общей симптоматики, не вызывает у онкобольного серьёзного беспокойства. Однако именно своевременная диагностика при центральном раке – залог благоприятного прогноза.
4. Лечение
Лечение центрального рака и прогноз существенно зависят от стадии, на которой болезнь диагностирована. По возможности, если опухоль в достаточной степени локализована, проводится её хирургическое удаление путём резекции доли лёгкого. В зависимости от результатов диагностики оперативное лечение может также затрагивать соседние органы и лимфоузлы. После операции больной также проходит несколько курсов химиотерапии, при необходимости назначается лучевая терапия.
Прогноз при диагнозе «центральный рак» достаточно благоприятен только для пациентов с первой и второй стадиями. Третья стадия оставляет шансы больным, если возможно хирургическое лечение, которое сочетается с медикаментозной и лучевой терапией. Более позднее обнаружение болезни зачастую исключает оперативное удаление опухоли, и пациенту оказывается паллиативная помощь, направленная на устранение болевого синдрома, продление срока жизни и поддержание её качества.
Лечение рака трахеи и бронхов методом брахитерапии
Высокодозная брахитерапия (ВДБ) относится к числу наиболее перспективных технологий лучевой терапии, прежде всего потому, что обеспечивает повышение радиационной нагрузки на опухоль при одновременном снижении радиационной нагрузки на окружающие нормальные ткани. Особенно актуально применение этого метода лечения при опухолях трахеи и бронхов, расположенных вблизи жизненно важных органов (миокарда, крупных сосудов). Проведение дистанционной лучевой терапии в этом случае сопряжено с высоким риском повреждения здоровых тканей легкого, сердечной мышцы, магистральных сосудов. Внутрипросветная брахитерапия, лишенная этих недостатков, широко используется в НИИ онкологии им. Н.Н.Петрова при лечении рака трахеи и бронхов.
У больных с новообразованиями трахеи и бронхов нарушена проходимость дыхательных путей, часто развивается обтурационная пневмония, обусловленная закупоркой просвета бронха. Дыхательная недостаточность служит препятствием к проведению полихимиотерапии и стандартных вариантов лучевого лечения. На помощь таким больным приходит внутрипросветная брахитерапия, которая дает возможность быстрого и эффективного восстановления просвета трахеи и бронхов. Используя брахитерапевтическое лечение, врачи добиваются стойкого контроля над опухолевым процессом. Кроме того, это позволяет значительно снизить количество нежелательных последствий лечения. Результатом является не только увеличение продолжительности жизни онкологических больных, но и повышение ее качества, включающее расширение возможностей социальной и экономической реабилитации пациентов.
Брахитерапия высокой мощности дозы в НИИ онкологии проводится на современном брахитерапевтическом комплексе Nucletron MicroSltctron HDR с шагающим источником излучения Ir192. Основным преимуществом иридия 192 является относительно низкая средняя энергия гамма-излучения (0,412 МэВ), благодаря чему достигается эффективная локальная защита прилегающих к пищеводу жизненно важных органов и тканей.
Каждому пациенту индивидуально рассчитывается программа облучения и в соответствии с этой программой устанавливаются источники облучения.
Они представляют из себя полые иглы диаметром 1 мм с активной длиной 3,5 мм устанавливаются поочередно через каждые 2,5 мм или 5 мм в любую из 48 позиций в эндостате. Подбирая комбинацию и количество источников, расстояние между ними и продолжительность пребывания источников в выбранных позициях, специалисты Отделения радиотерапии и радионуклидной диагностики добиваются оптимальной дозы облучения. Введение эндостата не требует общего обезболивания и осуществляется после местной анестезии в форме спрея. Установка аппликатора производится под контролем гибкого фибробронхоскопа, затем корректируется при компьтерной томографии. Полученные при топометрии изображения переносят в планирующий компьютерный комплекс. Мощные компьютеры с уникальным программным обеспечением рассчитывают и создают трехмерный план сеанса облучения с учетом всех заданных параметров. Учитывается и доза облучения опухолевого очага и допустимая нагрузка на окружающие органы. В сложных случаях даже самые «умные» компьютеры просчитывают все варианты несколько часов, чтобы составить оптимальный вариант лечения. Разовая очаговая доза и количество сеансов лечения определяются в зависимости от характера и степени распространения процесса.
Сама процедура внутрипросветного облучения продолжается всего несколько минут, благодаря высокой активности источника иридия-192, она вполне комфортна для пациентов и всегда хорошо переносится. В НИИ онкологии радиотерапевтическое лечение проводится в условиях стационара по федеральным субсидиям, бесплатно для пациентов.
Во многих случаях при удовлетворительном состоянии пациента и отсутствии противопоказаний применяется комбинированное лечение: одновременно с радиолечением выполняется химиотерапия по стандартным схемам. Такая технология направлена на увеличение степени местного регресса опухоли: высокие локальные дозы облучения при внутрипросветной брахитерапии дополняются и усиливаются синхронным цитостатическим и радиосенсибилизирующим воздействием химиопрепаратов.
Методика широко используется в институте в качестве этапа предоперационной химиолучевой терапии, при консервативном лечении неоперабельных пациентов, а также при рецидивах заболевания после проведенного ранее лечения.
Рак бронхов (карцинома бронхов): что это такое, классификация, причины
Рак бронхов – злокачественное новообразование, которое начинает свой рост в клетках железистой ткани. Чаще диагностируется у людей в возрасте 50 лет и старше. Рак бронхов имеет собственную классификацию по гистологическим характеристикам:
Также разделяют опухоли бронхов на высокодифференцированные и низкодифференцированные, последние отличаются агрессивностью, быстро растут и дают метастазы. Во время диагностики бронхов, врач может классифицировать рак и по его локализации – главный бронх поражается гораздо чаще (опухоль находится в бронхах 1-3 порядка), периферическая локализация свидетельствует о поражении мелких «ветвей».
Точных причин развития рака бронхов назвать врачи не могут, им понятен только механизм развития заболевания – внутри нормальной клетки происходят изменения, которые приводят к трансформации ее структуры, и она становится опухолевой. Также специалисты могут назвать провоцирующие данный процесс факторы:
Симптомы и признаки карциномы бронхов
Ранняя стадия рака (карциномы бронхов) характеризуется отсутствием симптомов и поэтому направленная диагностика затруднена. Чаще всего в таком случае опухоль бронхов обнаруживается случайно, при прохождении флюорографии. К стандартным признакам карциномы бронхов относятся:
Симптомы рака бронхов неспецифические и поэтому даже при их присутствии диагностика может быть проблематичной. Часто признаки «маскируются» под плеврит, вяло текущую пневмонию и другие не злокачественные патологические процессы. Если клиническая картина долгое время остается неизменной, симптомы и признаки рака бронхов беспокоят даже при прохождении полных курсов терапии, то это безусловный повод обратиться в медицинское учреждение для полного обследования.
Диагностика карциномы бронхов
Чаще всего опухоль бронхов диагностируется на рентгенографии, но этот метод не будет достаточно информативным. Обязательно пациенту назначаются:
Если диагностика проводится на поздней стадии рака бронхов, то врач должен определить, есть ли метастазы. Для этого назначается ПЭТ-сканирование с применением радиоактивного вещества, которое накапливается в злокачественных клетках. При дальнейшем проведении манипуляции проблемные участки будут буквально светиться – так определяются даже мелкие метастазы.
Лечение рака бронхов
При выборе метода лечения карциномы бронхов врач должен учитывать несколько критериев – общее состояние здоровья и возраст пациента, на какой стадии находится рак бронхов, сопутствующие патологии, наличие/отсутствие метастазов, состояние регионарных лимфатических узлов, локализацию опухоли бронхов.
Хирургическое вмешательство
Это самый популярный и эффективный метод лечения карциномы бронхов (рак), целесообразен в том случае, если у пациента не выявлены отдаленные метастазы злокачественных клеток. Проводится радикальное оперативное вмешательство с целью полностью убрать опухоль. Врач может выполнить свою работу разными способами:
Хирургическое вмешательство проводится или классическим методом с полноценным разрезом, или с помощью современных технологий типа КиберНожа.
Лучевая терапия при раке бронхов
Лучевая терапия при раке бронхов применяется в сочетании с хирургическим вмешательством, когда после операции необходимо уничтожить оставшиеся злокачественные клетки или мелкие метастазы. Иногда врачи назначают такой тип лечения перед операцией, чтобы уменьшить размеры опухоли бронхов.
Если рак неоперабельный, то лучевая терапия назначается с целью облегчения симптомов и увеличения продолжительности жизни больного.
Химиотерапия при раке бронхов
Химиотерапия при раке бронхов может быть основным лечением или дополнительным, которое проводится после хирургического вмешательства. Специфические лекарственные препараты способны воздействовать на злокачественные клетки, уничтожая их, прекращая их рост. К сожалению, они таким же образом воздействуют и на здоровые клетки, поэтому такой тип лечения влечет за собой тяжелые побочные эффекты.
Рак с локализацией в бронхах лечится комплексом из нескольких лекарственных препаратов. Подбираются они в индивидуальном порядке, потому что нужно учитывать результаты диагностики – какой размер опухоли, есть ли у нее четкие границы, в какой степени рак распространился по тканях органов дыхания и так далее.
Иммунотерапия при раке бронхов
Применяется, если рак диагностирован на поздней стадии, и он поразил главный бронх, имеет множество метастазов. Назвать такой метод полноценным лечением невозможно – выздоровление и даже ремиссия не наступает, но клиническая картина становится менее выраженной. Это помогает улучшить общее самочувствие пациента, уменьшить болевой синдром.
Прогнозы по заболеванию
Однозначный прогноз дать невозможно, потому что он зависит от нескольких факторов – в какой стадии диагностирован рак, какого гистологического типа опухоль бронхов (плоскоклеточный, мелкоклеточный и так далее). Врачи могут лишь предположить развитие ситуации:
Рак не всегда является приговором – существует масса современных методов лечения. Для опухоли бронхов важно вовремя ее диагностировать и поэтому врачи рекомендуют проходить стандартное обследование в рамках диспансеризации 1 раз в год. При наличии вышеперечисленных симптомов рака бронхов стоит немедленно обратиться к специалистам. Хирургическое вмешательство в сочетании с химиотерапией, лучевой терапией чаще всего дает положительную динамику. А дальнейший контроль за состоянием здоровья делает риск рецидива минимальным.
Филиалы и отделения, в которых лечат рак бронхов
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
В Отделе торакоабдоминальной онкохирургии
Заведующий отделом – д.м.н. А.Б. РЯБОВ
В Отделении торакальной хирургии
Контакты: (495) 150 11 22
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Заведующий Отделом торакоабдоминальной онкологии – д.м.н. В.Ю. СКОРОПАД