важно информировать что к побочным эффектам аминогликозидов относятся
Важно информировать что к побочным эффектам аминогликозидов относятся
Классификация аминогликозидов
| I поколение | II поколение | III поколение |
|---|---|---|
| Стрептомицин | Гентамицин | Амикацин |
| Неомицин | Тобрамицин | |
| Канамицин | Нетилмицин |
Основное клиническое значение аминогликозиды имеют при лечении нозокомиальных инфекций, вызванных аэробными грамотрицательными возбудителями, а также инфекционного эндокардита. Стрептомицин и канамицин используют при лечении туберкулеза. Неомицин как наиболее токсичный среди аминогликозидов применяется только внутрь и местно.
Аминогликозиды обладают потенциальной нефротоксичностью, ототоксичностью и могут вызывать нервно-мышечную блокаду. Однако учет факторов риска, однократное введение всей суточной дозы, короткие курсы терапии и ТЛМ могут уменьшить степень проявления НР.
Механизм действия
Аминогликозиды оказывают бактерицидное действие, которое связано с нарушением синтеза белка рибосомами. Степень антибактериальной активности аминогликозидов зависит от их максимальной (пиковой) концентрации в сыворотке крови. При совместном использовании с пенициллинами или цефалоспоринами наблюдается синергизм в отношении некоторых грамотрицательных и грамположительных аэробных микроорганизмов.
Спектр активности
Для аминогликозидов II и III поколения характерна дозозависимая бактерицидная активность в отношении грамотрицательных микроорганизмов семейства Enterobacteriaceae (E.coli, Proteus spp., Klebsiella spp., Enterobacter spp., Serratia spp. и др.), а также неферментирующих грамотрицательных палочек (P.aeruginosa, Acinetobacter spp.). Аминогликозиды активны в отношении стафилококков, кроме MRSA. Стрептомицин и канамицин действуют на M.tuberculosis, в то время как амикацин более активен в отношении M.avium и других атипичных микобактерий. Стрептомицин и гентамицин действуют на энтерококки. Стрептомицин активен против возбудителей чумы, туляремии, бруцеллеза.
Аминогликозиды неактивны в отношении S.pneumoniae, S.maltophilia, B.cepacia, анаэробов (Bacteroides spp., Clostridium spp. и др.). Более того, резистентность S.pneumoniae, S.maltophilia и B.cepacia к аминогликозидам может быть использована при идентификации этих микроорганизмов.
Несмотря на то, что аминогликозиды in vitro активны в отношении гемофил, шигелл, сальмонелл, легионелл, клиническая эффективность при лечении инфекций, вызванных этими возбудителями, не была установлена.
Фармакокинетика
При приеме внутрь аминогликозиды практически не всасываются, поэтому применяются парентерально (кроме неомицина). После в/м введения всасываются быстро и полностью. Пиковые концентрации развиваются через 30 мин после окончания в/в инфузии и через 0,5-1,5 ч после в/м введения.
Пиковые концентрации аминогликозидов варьируют у различных пациентов, поскольку зависят от объема распределения. Объем распределения, в свою очередь, зависит от массы тела, объема жидкости и жировой ткани, состояния пациента. Например, у пациентов с обширными ожогами, асцитом объем распределения аминогликозидов повышен. Наоборот, при дегидратации или мышечной дистрофии он уменьшается.
Аминогликозиды распределяются во внеклеточной жидкости, включая сыворотку крови, экссудат абсцессов, асцитическую, перикардиальную, плевральную, синовиальную, лимфатическую и перитонеальную жидкости. Способны создавать высокие концентрации в органах с хорошим кровоснабжением: печени, легких, почках (где они накапливаются в корковом веществе). Низкие концентрации отмечаются в мокроте, бронхиальном секрете, желчи, грудном молоке. Аминогликозиды плохо проходят через ГЭБ. При воспалении мозговых оболочек проницаемость несколько увеличивается. У новорожденных в СМЖ достигаются более высокие концентрации, чем у взрослых.
Нежелательные реакции
Почки: нефротоксический эффект может проявляться повышенной жаждой, значительным увеличением или уменьшением количества мочи, понижением клубочковой фильтрации и повышением уровня креатинина в сыворотке крови. Факторы риска: исходные нарушения функции почек, пожилой возраст, высокие дозы, длительные курсы лечения, одновременное применение других нефротоксичных препаратов (амфотерицин В, полимиксин В, ванкомицин, петлевые диуретики, циклоспорин). Меры контроля: повторные клинические анализы мочи, определение креатинина сыворотки крови и расчет клубочковой фильтрации каждые 3 дня (при уменьшении этого показателя на 50% аминогликозид следует отменить).
Ототоксичность: понижение слуха, шум, звон или ощущение «заложенности» в ушах. Факторы риска: пожилой возраст, исходное нарушение слуха, большие дозы, длительные курсы лечения, одновременное применение других ототоксичных препаратов. Меры профилактики: контроль слуховой функции, включая проведение аудиометрии.
Вестибулотоксичность: нарушение координации движений, головокружение. Факторы риска: пожилой возраст, исходные вестибулярные расстройства, высокие дозы, длительные курсы лечения. Меры профилактики: контроль функции вестибулярного аппарата, включая проведение специальных проб.
Нервно-мышечная блокада: угнетение дыхания вплоть до полного паралича дыхательных мышц. Факторы риска: исходные неврологические заболевания (паркинсонизм, миастения), одновременное применение миорелаксантов, нарушение функции почек. Меры помощи: в/в введение кальция хлорида или антихолинэстеразных препаратов.
Нервная система: головная боль, общая слабость, сонливость, подергивание мышц, парестезии, судороги; при использовании стрептомицина возможно появление ощущения жжения, онемения или парестезий в области лица и полости рта.
Аллергические реакции (сыпь и др.) встречаются редко.
Местные реакции (флебит при в/в введении) отмечаются редко.
Показания
Эмпирическая терапия (в большинстве случаев назначают в сочетании с β-лактамами, гликопептидами или антианаэробными препаратами, в зависимости от предполагаемых возбудителей):
Посттравматические и послеоперационные менингиты.
Важно информировать что к побочным эффектам аминогликозидов относятся
а) Ототоксичность аминогликозидов (признаки нарушения слуха из-за антибиотиков). Первым симптомом поражения улитки обычно является шум в ушах, обычно непрерывный и с высоким тоном. К моменту появления жалоб на тугоухость, вероятно, происходят существенное снижение чувствительности в высокочастотном диапазоне и повышение порога слышимости на 25—30 дБ в области низких речевых частот.
У амбулаторных пациентов обычно заметны вестибулярные нарушения, что проявляется в атаксической походке, спотыкании и потере равновесия при поворотах.
Большинство наблюдаемых случаев ототоксичности относится к хроническому типу, который принято считать практически необратимым, хотя, согласно имеющимся оценкам, вероятность улучшения составляет от 10 до 55 %. Стрептомицин в основном вестибулотоксичен, тогда как ампициллин, по-видимому, исключительно кохлеотоксичен.
б) Нервно-мышечная блокада. Все аминогликозиды способны, хотя и редко, вызывать нервно-мышечную блокаду и в результате паралич. По-видимому, это связано с нарушением поступления кальция в саркоплазму из-за подавления пресинаптического выделения ацетилхолина и блокады постсинаптических ацетилхолиновых рецепторов. К агентам, усиливающим нервно-мышечную блокаду в сочетании с аминогликозидами, относятся курареподобные средства, сукцинилхолин, магний и ботулинотоксин.
в) Факторы риска применительно к нефротоксичности аминогликозидов. К факторам риска относятся неправильный выбор аминогликозида, длительная терапия, высокая суммарная доза средства, гипотензия, гиповолемия, высокие максимальная или минимальная сывороточные концентрации лекарства и фоновая болезнь печени.
Аминогликозиды различаются по своему нефротоксичному потенциалу и в порядке его убывания обычно располагаются в такой последовательности: неомицин > гентамицин > тобрамицин > амикацин > нетилмицин > стрептомицин. К другим факторам риска относятся метаболический ацидоз, дефицит калия, гипомагниемия, повышение активности паратгормона и ожирение.
При одновременном применении с аминогликозидами аддитивное нефротоксичное действие проявляют амфотерицин В, ванкомицин, пиперациллин, клиндамицин, цисплатин, блокаторы кальциевых каналов, нестероидные противовоспалительные средства и рентгеноконтрастные вещества.
г) Факторы риска применительно к ототоксичности аминогликозидов. По снижению кохлеотоксичного потенциала эти средства можно расположить в таком порядке: неомицин > амикацин = канамицин > тобрамицин = канамицин = амикацин = неомицин > нетилмицин. По убыванию вестибулотоксичности выстраивается следующий ряд: стрептомицин > гентамицин > тобрамицин = канамицин = амикацин = неомицин > нетилмицин.
К факторам риска относятся пожилой возраст, длительная терапия, бактериемия, плохое физическое состояние, лихорадка, дисфункция почек и печени и сочетание приема аминогликозидов с другими ототоксичными агентами.
Видео фармакологические, побочные эффекты аминогликозидов
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Аминогликозиды с позиций современной практики лечения инфекций дыхательных путей
Появление аминогликозидных антибиотиков ведет свое начало с открытия исследовательской группой Зельмана Ваксмана в 1943 году стрептомицина — первого препарата, активного в отношении Mycobacterium tuberculosis [1].
Появление аминогликозидных антибиотиков ведет свое начало с открытия исследовательской группой Зельмана Ваксмана в 1943 году стрептомицина — первого препарата, активного в отношении Mycobacterium tuberculosis [1]. За столь выдающееся открытие Ваксман в 1952 году был удостоен Нобелевской премии, при вручении которой было отмечено, что «в отличие от открытия пенициллина профессором Александером Флемингом, которое было в значительной степени обусловлено случаем, получение стрептомицина было результатом длительного, систематического и неутомимого труда большой группы ученых».
Впоследствии на основе природных структур, продуцируемых различными представителями актиномицетов (природные антибиотики), и в ряду их полусинтетических производных была разработана большая группа антибактериальных препаратов, которые составили класс аминогликозидов. В настоящее время выделяют три поколения аминогликозидов (табл. 1). К первому поколению относят стрептомицин, неомицин, канамицин и мономицин, применение которых на современном этапе ограничено вследствие их токсичности. Второе поколение составляют гентамицин, тобрамицин, сизомицин и нетилмицин. Амикацин и исепамицин входят в третье поколение аминогликозидов.
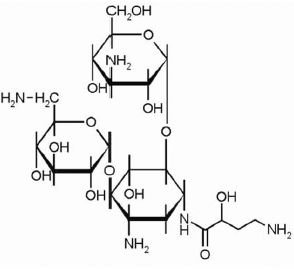
Название данной группы антибиотиков обусловлено молекулярной структурой, в основе которой присутствуют аминосахара, связанные гликозидной связью с агликоновой частью молекулы (рис. 1).
Механизм действия аминогликозидов связан с необратимым угнетением синтеза белка на уровне рибосом у чувствительных к ним микроорганизмов. В отличие от других ингибиторов синтеза белка аминогликозидные антибиотики оказывают не бактериостатическое, а именно бактерицидное действие. Аминогликозиды II и III поколений обладают широким спектром антимикробного действия, в первую очередь, в отношении большинства грамотрицательных микроорганизмов семейства Enterobacteriaceae (Escherichia coli, Proteus spp., Klebsiella spp., Enterobacter spp., Serratia spp. и др.), а также неферментирующих грамотрицательных палочек (Pseudomonas aeruginosa, Acinetobacter spp.) [2, 3, 4]. Аминогликозиды также проявляют свою активность в отношении Staphylococcus aureus, кроме метициллинрезистентных штаммов (MR). Отдельные представители класса различаются между собой по активности и спектру действия. В частности, аминогликозиды I поколения (стрептомицин, канамицин) проявляют наибольшую активность в отношении M. tuberculosis, мономицин обладает эффективностью против некоторых простейших. Все аминогликозиды II и III поколения активны в отношении P. aeruginosa, при этом тобрамицин проявляет наивысшую активность. Сизомицин характеризуется большей активностью, чем гентамицин в отношении Proteus spp., Klebsiella spp., Enterobacter spp. (табл. 2).
Одним из наиболее эффективных аминогликозидов является амикацин, что связано с устойчивостью к действию ферментов, инактивирующих другие аминогликозиды, поэтому антибиотик может оставаться активным в отношении штаммов P. aeruginosa, устойчивых к тобрамицину, гентамицину и нетилмицину [2, 5, 12]. Другой представитель III поколения — изепамицин дополнительно активен в отношении Aeromonas spp., Citrobacter spp., Listeria spp. и Nocardia spp.
Все представители класса аминогликозидов неактивны в отношении S. pneumoniae, S. maltophilia, B. cepacia и анаэробов (Bacteroides spp., Clostridium spp. и др.). Более того, следует помнить, что резистентность S. pneumoniae, S. maltophilia и B. cepacia к аминогликозидам используется при идентификации этих микроорганизмов. Аминогликозиды in vitro активны в отношении шигелл, сальмонелл, легионелл, однако их назначение при данных инфекциях недопустимо, так как они клинически неэффективны в отношении возбудителей, локализованных внутриклеточно [2].
В ряде случаев аминогликозиды оказывают постантибиотический эффект, который зависит от штамма микроорганизма и концентрации препарата в очаге инфекции.
Все аминогликозиды характеризуются практически одинаковой фармакокинетикой (табл. 3). Молекулы антибиотиков являются высокополярными соединениями, в связи с чем плохо растворяются в липидах и при приеме внутрь практически не всасываются из желудочно-кишечного тракта (в системный кровоток поступает менее 2%). Вследствие этого основной путь введения аминогликозидов парентеральный (кроме неомицина). Связывание аминогликозидов с белками крови низкое и колеблется для разных антибиотиков от 0 до 30% (например, тобрамицин практически не связывается с белками). Время достижения Cmax при в/м введении составляет 1–1,5 ч. Аминогликозиды практически не подвергаются биотрансформации, выводятся почками путем клубочковой фильтрации в неизмененном виде, создавая высокие концентрации в моче. Скорость экскреции зависит от возраста, функции почек и сопутствующей патологии пациента (например, при лихорадке она увеличивается, с большой скоростью препарат элиминируется у наркоманов, с меньшей — у беременных, при понижении функции почек скорость экскреции значительно замедляется). Период полувыведения всех аминогликозидов у взрослых с нормальной функцией почек составляет 2–4 ч, при почечной недостаточности период может возрастать до 70 ч и более. Пиковые концентрации аминогликозидов варьируют у различных пациентов и зависят от массы тела, объема жидкости и жировой ткани, состояния пациента. Например, у пациентов с обширными ожогами, асцитом объем распределения аминогликозидов повышен. Наоборот, при дегидратации или мышечной дистрофии он уменьшается.
Аминогликозиды способны создавать высокие концентрации в органах с хорошим кровоснабжением: печени, легких, почках, напротив, низкие концентрации отмечаются в мокроте, бронхиальном секрете, желчи, грудном молоке. Аминогликозиды плохо проходят через гематоэнцефалический барьер, однако при воспалении мозговых оболочек их проницаемость увеличивается.
Учитывая особенности фармакокинетики аминогликозидов, а также потенциальную специфическую токсичность данного класса антибиотиков, необходимо правильно рассчитывать дозу применяемых препаратов. Доза аминогликозидов (не только у детей, но и у взрослых!) должна рассчитываться исходя из массы тела с обязательным учетом индивидуальных особенностей пациента (возраст, функция почек, локализация инфекции).
Факторами, определяющими дозу аминогликозидов, являются [2]:
Дозы у взрослых и детей старше 1 месяца: стрептомицин, канамицин, амикацин по 15–20 мг/кг/сутки в 1–2 введения; гентамицин, тобрамицин — 3–5 мг/кг/сутки в 1–2 введения; нетилмицин — 4–6,5 мг/кг/сутки в 1–2 введения.
Современная практика применения аминогликозидов предусматривает введение препарата 1 раз в сутки, что оправдано как с микробиологической точки зрения (дозозависимый, быстро наступающий бактерицидный эффект; длительный постантибиотический эффект), так и с клинической (меньшая токсичность аминогликозидов при однократном введении при аналогичной эффективности терапии) [2, 3]. В настоящее время однократное в сутки введение аминогликозидов применяется при большинстве показаний (исключение составляют эндокардит и менингит). При однократном введении аминогликозиды лучше всего вводить внутривенно капельно в течение 15–20 мин.
Чрезвычайно важно, что аминогликозиды характеризуются вариабельностью фармакокинетических показателей. При введении одинаковой дозы потенциально токсические уровни в крови (10–14 мкг/мл) для природных аминогликозидов могут быть обнаружены в среднем у 10% больных, концентрации ниже необходимых для адекватной терапии выявляются у 25% больных и более [3]. В этой связи наиболее предпочтительными являются полусинтетические препараты — амикацин и нетилмицин, обладающие наименьшей вариабельностью показателей. Кроме того, данной группе препаратов свойствен узкий коридор безопасности, т. е. незначительный разрыв между эффективным и токсическим уровнем концентраций в крови. В этой связи единственным средством оптимизации лечения аминогликозидами является постоянный фармакокинетический мониторинг, который позволяет исключать создание токсических или субтерапевтических уровней препарата в крови (табл. 4).
При проведении терапевтического мониторинга определяют: 1) пиковую концентрацию аминогликозидов в сыворотке крови — через 60 мин после внутримышечного введения препарата или через 15 мин после окончания внутривенного введения; 2) остаточную концентрацию — перед введением очередной дозы. Установление пиковой концентрации не ниже порогового значения свидетельствует о достаточности используемой дозы аминогликозида, при этом ее высокие уровни не представляют опасности для пациента. Величина остаточной концентрации, превышающая терапевтический уровень, свидетельствует о кумуляции препарата и об опасности развития токсических эффектов. В этом случае снижают суточную дозу или удлиняют интервал между разовыми дозами. При однократном введении всей суточной дозы достаточно определять только остаточную концентрацию [2].
Аминогликозиды относятся к препаратам с низким уровнем общей токсичности. Однако для них характерны специфические нежелательные реакции, а именно ото- и нефротоксичность. Частота развития этих реакций варьирует в зависимости от препарата. В клинических исследованиях было показано, что частота развития нефротоксических явлений при применении нетилмицина составляет 2,8%, амикацина — 8,5%, гентамицина — 11,1% и тобрамицина — 11,5% [9]. Ототоксические реакции наблюдаются у 2,3% пациентов, получавших нетилмицин, у 7,7%, получавших гентамицин, 9,7% — тобрамицин и 13,8% — амикацин [9]. Ототоксичность проявляется как в виде вестибулярных нарушений (чаще при применении стрептомицина, гентамицина, тобрамицина), так и в виде нарушения слуха (амикацин, нетилмицин). Нарушение слуха и поражение преддверно-улиткового нерва могут оказаться необратимыми, вероятность данных реакций возрастает с повышением дозы препарата, при длительных курсах лечения, у больных пожилого возраста и пациентов с исходными нарушениями функции слухового аппарата. Нарушения функции почек при применении аминогликозидов, напротив, чаще всего обратимы. Высокой нефротоксичностью обладает гентамицин, наиболее безопасными препаратами являются амикацин и нетилмицин. В ряде случаев применение аминогликозидов сопровождается нарушением нервно-мышечной проводимости, развитием парестезий, периферических нейропатий.
С точки зрения профилактики развития побочных реакций наибольшее значение имеет отмеченный ранее контроль основных фармакокинетических параметров, которые должны быть ограничены заданными пределами (табл. 3 и 4). Одновременное применение аминогликозидов с другими лекарственными препаратами, выводящимися из организма путем почечной экскреции, также относится к числу факторов риска, влияющих на частоту или степень проявления нежелательных реакций. Аминогликозиды не рекомендуется применять вместе с амфотерицином В, цисплатином, миорелаксантами и ванкомицином.
На протяжении длительного времени аминогликозиды относятся к широко применяемым антибактериальным препаратам и входят в стандарты лечения инфекций различной локализации (табл. 5). На современном этапе практическое значение данной группы антибиотиков, в первую очередь, связано с лечением нозокомиальных инфекций, вызываемых преимущественно грамотрицательными микроорганизмами. Основными показаниями к применению аминогликозидов II и III поколения являются тяжелые инфекции: сепсис, септический эндокардит, остеомиелит, инфекции кожи и мягких тканей, нозокомиальная пневмония, генерализованные формы раневой и ожоговой инфекции, перитонит, послеоперационные гнойные осложнения, инфекции почек и мочеполовых путей и др. В большинстве случаев аминогликозиды назначаются в комбинации с бета-лактамными и антианаэробными антибиотиками. Следует отметить, что в качестве средства эмпирической терапии может служить только амикацин, поскольку к нему сохраняют высокую чувствительность более 70% штаммов грамотрицательных бактерий. Назначение других аминогликозидов рекомендовано после подтверждения чувствительности к гентамицину или конкретному антибиотику выделяемых возбудителей.
Резистентность микроорганизмов к аминогликозидам
К сожалению, более чем полувековое использование аминогликозидов, в том числе по необоснованным показаниям (внебольничные инфекции дыхательных путей и пр.), привело к возникновению и распространению устойчивых к ним штаммов микроорганизмов [10]. В частности, в России уровень резистентности к аминогликозидам, прежде всего к гентамицину, превышает таковой в большинстве других стран [11].
Формирование устойчивости к аминогликозидам обусловлено в первую очередь ферментативной инактивацией антибиотиков путем модификации [11, 12]. Модифицированные молекулы теряют способность связываться с рибосомами и подавлять синтез белка микроорганизмов. Известны три группы аминогликозидмодифицирующих ферментов (АМФ): ацетилтрансферазы (ААС), присоединяющие молекулу уксусной кислоты, фосфортрансферазы (АРН), присоединяющие молекулу фосфорной кислоты, нуклеотидил- или аденилилтрансферазы (ANT), присоединяющие молекулу нуклеотида аденина (табл. 6). В целом именно гентамицин является субстратом для значительно большего количества АМФ, чем другие аминогликозиды II и III поколения, что определяет высокий уровень резистентности к данному антибиотику. Напротив, возможность модифицирования амикацина обуславливает наименьшее среди аминогликозидов количество АМФ, поэтому к нему сохраняют чувствительность ряд бактерий, резистентных к гентамицину, нетилмицину и другим препаратам этой группы.
Согласно данным по антибиотикорезистентности в России за период 2002–2004 гг., чрезвычайно высокая резистентность нозокомиальных штаммов P. aeruginosa и Klebsiella pneumoniae наблюдалась к гентамицину, составляя 74,9% и 76,5% соответственно — рис. 2, рис. 3 [13]. Наиболее активен в отношении данных возбудителей амикацин, к которому нечувствительны до 35,8% штаммов K. pneumoniae и 42,9% P. aeruginosa.
В другом же исследовании (Micromax), проведенном в стационарах Москвы, Смоленска и Екатеринбурга частота выделения нечувствительных к амикацину штаммов P. aeruginosa и K. pneumoniae составила 11% и 10,8% соответственно [14]. В этой связи чрезвычайно важно руководствоваться именно локальными данными по антибиотикорезистентности возбудителей.
Применение аминогликозидов в лечении инфекций дыхательных путей
В связи с тем, что аминогликозиды не обладают активностью в отношении основного возбудителя внебольничных инфекций дыхательных путей — S. pneumoniae, их нельзя использовать для лечения внебольничной пневмонии (как в амбулаторной, так и стационарной практике) и других внебольничных инфекций верхних и нижних отделов респираторного тракта. Пожалуй, единственной клинической ситуацией, оправдывающей назначение аминогликозидов, является тяжелая внебольничная пневмония, вызванная P. aeruginosa. В данном случае применяются цефтазидим, цефепим, цефоперазон/сульбактам, тикарциллин/клавуланат, пиперациллин/тазобактам, карбапенемы (меропенем, имипенем) или ципрофлоксацин либо в режиме монотерапии или комбинации с аминогликозидами II–III поколения (предпочтительным является применение амикацина) [15].
Абсцесс легкого и эмпиема плевры
Потенциальными возбудителями абсцесса легкого являются анаэробные микроорганизмы — Fusobacterium nucleatum, Peptostreptococcus spp., Bacteroides spp. либо ассоциации анаэробных и аэробных бактерий (в первую очередь, представители семейства Enterobacteriacea — K. pneumoniae и K. оxytoca) [16]. Российские эксперты в качестве препаратов выбора рекомендуют применение ингибиторозащищенных аминопенициллинов (амоксициллин/клавуланат, ампициллин/сульбактам) либо цефоперазон/сульбактама. При отсутствии этих антибиотиков либо их неэффективности могут использоваться карбапенемы, ингибиторозащищенные пенициллины (тикарциллин/клавуланат, пиперациллин/тазобактам) либо комбинации клиндамицина с аминогликозидами II и III поколения [17].
В этиологии эмпиемы плевры ведущую роль занимают грамотрицательные бактерии (15–32%) и анаэробы (5–19%). На долю S. aureus приходится от 7 до 15% случаев, S. pneumoniae выделяется у 5–7% больных, еще реже встречается H. influenzae. В 20–25% случаев обнаруживают микробные ассоциации, прежде всего, анаэробов и аэробов, представленных грамотрицательными бактериями [18]. Антибактериальная терапия должна, по возможности, проводится целенаправленно, т. е. с учетом данных микробиологического исследования содержимого плевральной полости. При острой постпневмонической эмпиеме плевры, вызванной S. pneumoniae и S. pyogenes, в качестве препаратов выбора используются цефалоспорины ІІ–ІV поколений в режиме монотерапии. Альтернативой им являются линкосамиды или ванкомицин. При стафилококковой острой постпневмонической эмпиеме применяют оксациллин либо цефазолин, в качестве альтернативы рассматриваются линкосамиды, фузидиевая кислота, ванкомицин и линезолид. В случае острой постпневмонической эмпиемы плевры, вызванной Haemophilus influenzae, препаратами выбора являются цефалоспорины III или IV поколения. Альтернативой им являются «защищенные» аминопенициллины (амоксициллин/клавуланат, ампициллин/сульбактам) или фторхинолоны.
В этиологии подострой и хронической эмпиемы плевры ведущую роль занимают анаэробные стрептококки, бактероиды, часто в ассоциации с микроорганизмами семейства Enterobacteriaceae. Препаратами первой линии в данном случае являются «защищенные» аминопенициллины — амоксициллин/клавуланат или ампициллин/сульбактам. В качестве препаратов альтернативы рекомендуются линкосамид в сочетании с аминогликозидом II или III поколения, либо цефалоспорины II–IV генерации, либо карбапенемы (имипенем, меропенем), либо тикарциллин/клавуланат или пиперациллин/тазобактам [17]. При эмпиеме плевры, как правило, без хирургического вмешательства невозможно добиться излечения пациента, и в большинстве случаев требуется торакотомическое дренирование, реже применяется торакоскопия и декортикация.
Нозокомиальная пневмония
Нозокомиальная пневмония (НП) занимает второе место среди всех нозокомиальных инфекций (13–18%) и является самой частой инфекцией (≥ 45%) в отделениях реанимации и интенсивной терапии (ОРИТ) [19, 23]. НП развивается в среднем у 0,5–1% всех госпитализированных больных и у 10–20% госпитализированных в ОРИТ. Особая категория НП у пациентов, находящихся на искусственной вентиляции легких (вентиляторассоциированная пневмония — ВАП), развивается у 9–27% от общего числа интубированных. По показателю смертности НП лидирует среди нозокомиальных инфекций, вызывая летальные исходы в среднем от 30 до 70% пациентов [20, 21].
НП наиболее часто вызывается аэробными грамотрицательными микроорганизмами — P. aeruginosa, E. coli, K. pneumoniae и Acinetobacter spp. (рис. 4). В последнее время отмечается увеличение частоты обнаружения S. aureus, в том числе МR (MRSA) [21]. Большинство случаев НП имеет полимикробную этиологию [22]. Частота встречаемости полирезистентных возбудителей зависит от популяции пациентов (чаще всего у больных с тяжелыми хроническими заболеваниями, факторами риска развития пневмонии и поздним развитием пневмонии > 5 дней), стационара и типа отделения, что свидетельствует о крайней необходимости получения локальных данных.
При выборе антибиотиков для эмпирической антибактериальной терапии НП необходимо ориентироваться в первую очередь на локальные данные по антибиотикорезистентности возбудителей. Необходимо помнить, что эти данные нуждаются в периодическом обновлении, так как устойчивость бактерий может изменяться с течением времени в зависимости от структуры и частоты использования антибиотиков.
В настоящее время рекомендован подход к антибиотикотерапии НП в зависимости от сроков развития заболевания. При ранней НП (≤ 5 дней), развившейся у пациентов без факторов риска, применяют цефалоспорины III и IV поколения, амоксициллин/клавуланат, левофлоксацин, моксифлоксацин, ципрофлоксацин и эртапенем в режиме монотерапии.
Напротив, у пациентов с поздней (> 5 дней) НП или при наличии факторов риска полирезистентных возбудителей рекомендована комбинированная терапия — антисинегнойный цефалоспорин или карбапенем или цефоперазон/сульбактам в сочетании с амикацином или фторхинолоном с синегнойной активностью.
Аминогликозиды также применяются в комбинации с карбапенемом при НП установленной этиологии, в частности, вызванной E. coli, K. pneumoniae, другими грамотрицательными микро-
организмами (Enterobacter spp., Morganella spp., Serratia spp.), P. aeruginosa или Acinetobacer spp. (табл. 7).
Традиционная длительность терапии НП составляет 14–21 день, однако современная тактика ведения пациентов с ВП предусматривает сокращение длительности антибиотикотерапии до 7 дней в случае эффективной начальной эмпирической терапии [21]. При использовании аминогликозидов для комбинированной эмпирической терапии, их применение может быть прекращено через 5–7 дней у пациентов с клинической эффективностью лечения.
В заключение необходимо еще раз отметить, что применение аминогликозидов для лечения внебольничных инфекций дыхательных путей недопустимо, при внутрибольничных инфекциях аминогликозиды (нетилмицин, амикацин) должны использоваться только лишь в определенных клинических ситуациях и только в комбинации с другими антибактериальными препаратами.