вальгус про что это такое
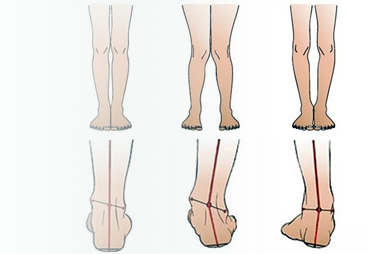
Вальгус и варус стопы
Варусная и вальгусная деформация стопы у детей является довольно распространённой патологией. В запущенных случаях она может стать причиной серьёзных нарушений со стороны опорно-двигательного аппарата и привести к инвалидности.
Причины, приводящие к деформации стопы
На сегодняшний день точно не установлены причины развития врождённого вальгуса или варуса стопы. По мнению ученых, определённую роль играет недостаток макро- и микроэлементов в организме беременной женщины, особенно кальция и витамина Д. Повышают риск врожденной деформации стоп и голеностопных суставов также нахождение плода в тазовом предлежании, многоплодная беременность, маловодие. Важное значение имеет здоровый образ жизни, которого должна придерживаться будущая мама на протяжении всех трёх триместров.
Приобретённые варианты патологии развиваются из-за неправильной работы опорно-двигательного аппарата или его недоразвитости. Чаще болезнь диагностируется у детей со следующими особенностями:
Зачастую варусная и вальгусная приобретённая деформация детских стоп формируется по вине родителей. Многие папы и мамы стремятся скорее придать малышу вертикальное положение и увидеть его первые шаги, “насильно» ставя его на ноги. Это является грубой ошибкой, так как ребёнок должен сам решить, когда ему пришло время ходить. Также для крохи важно создать все условия, чтобы его от природы плоские подошвы начали правильно развиваться.
Деформация нижних конечностей у ребенка может быть одним из проявлений нарушения осанки, которое развивается вследствие других причин (травмы шеи или основания черепа во время родов). В таких случаях посещение остеопата будет составлять основу лечения.
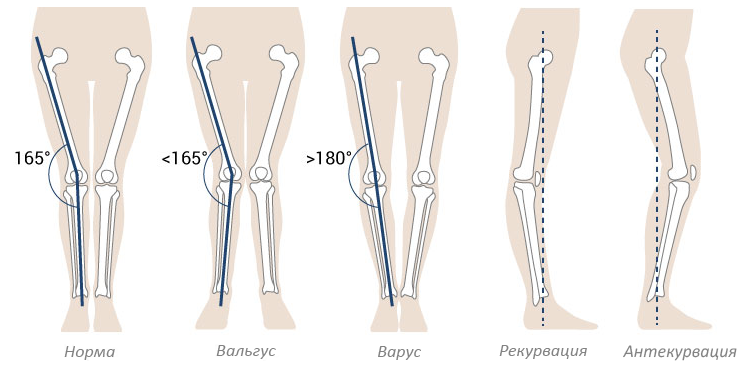
В зависимости от причинного фактора различают следующие виды варусного и вальгусного искривления нижних конечностей:
Правильно определить причину патологии и её степень может только врач-ортопед.
Степени тяжести и виды заболевания
Вальгусные стопы образуются постепенно, проходя четыре стадии развития:
Варусное искривление имеет три степени тяжести:
| Степень поражения | Угол наклона пятки в градусах | Угол свода | Высота продольного свода |
|---|---|---|---|
| 1 | до 15 | до 150 | 15-20 мм |
| 2 | до 20 | 150-160 | 10 мм |
| 3 | более 20 | 160-180 | менее 10 мм |
Клиническая картина
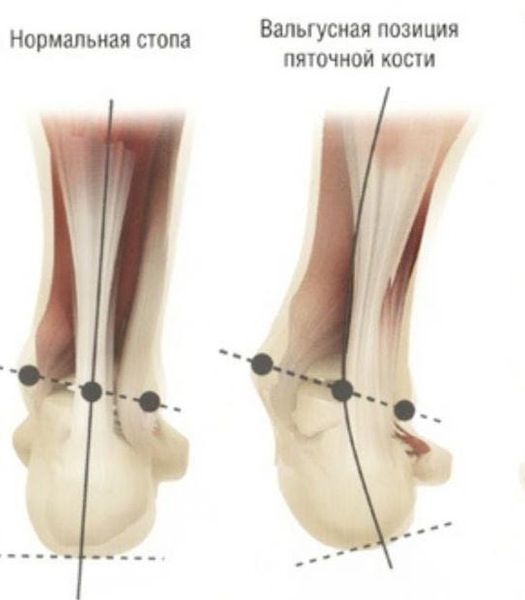
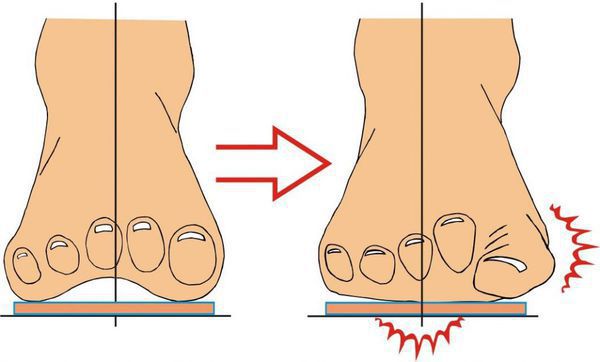
Вальгус чаще начинает себя проявлять на первом году жизни ребёнка и часто сочетается с вальгусной деформацией коленных суставов. Он характеризуется Х-образным искривлением ножек и снижением высоты сводов стопы. Если свести колени вместе и затем их выпрямить, расстояние между лодыжками будет превышать 4-5 см. Находясь на абсолютно ровной поверхности, внутренняя часть нижней части ноги заваливается внутрь, а пальцы и пятка “смотрят» наружу. Плоско-вальгусная стопа развивается при практически полном уплощении её естественных сводов.
Варус также начинает себя проявлять в раннем детстве. При данной патологии ножки малыша имеют О-образную форму, напоминая колесо. Ось и купол стопы искривляются, при этом основная нагрузка ложится на наружный край подошвы. Однако, варус стопы, как и вальгус, может быть изолированным и не сочетаться с деформацией всей нижней конечности.
Обе деформации бывают врождёнными и приобретёнными. В первом случае патологические изменения будут наблюдаться уже в период внутриутробного развития плода. Ребёнок появляется на свет с дефектом. Приобретённые искривления стоп начинают формироваться после окончательной постановки малыша на ноги. Как правило, при вальгусе стоп родители замечают, что малыш при ходьбе наступает не на всю подошву, а только на её внутреннюю часть.
Искривление одной нижней конечности может быть более выраженным, чем другой, и сочетаться с плоскостопием. Если не лечить плоско-вальгусные стопы, со временем патология скорее всего будет прогрессировать. Физиологическое положение ног изменится, провоцируя развитие заболеваний позвоночника и крупных суставов. Со временем появится нарушение осанки, которое может перейти в такое грозное заболевание как сколиоз или кифосколиоз.
Вальгус стоп может сочетаться и даже быть следствием варуса коленных суставов.
Поэтому так важно своевременно выявлять дефекты нижних конечностей и обращать внимание на любые признаки болезни. Родители могут заметить, что походка ребёнка неуверенная и неуклюжая, вызывающая дискомфорт и боль. Нередко появляются отёки коленных и голеностопных суставов. При осмотре обуви видно, что она снашивается неравномерно, с большим износом одной стороны подошвы.
Дети с варусом и вальгусом часто жалуются на усталость после ходьбы, болезненные ощущения в ногах и позвоночнике, судороги в икроножных мышцах и даже головные боли. Они не могут полноценно бегать, прыгать, выполнять физические упражнения и заниматься спортом. У многих малышей на этой почве возникают комплексы, нежелание ходить на физкультуру или в садик. Иногда итогом становится депрессия.
Диагностика
Если у ребенка постоянно заваливается пятка в положении стоя и при ходьбе, либо имеются другие признаки деформации нижних конечностей, следует обратиться к врачу-ортопеду.
Врач проводит опрос и осмотр пациента и назначает стандартные методы исследований:
По показаниям проводятся дополнительные обследования (определение уровня кальция и витамина Д в крови, УЗИ коленных суставов, рентгенография позвоночника и т.д.). При необходимости, пациент направляется на консультации к смежным специалистам (невролог, эндокринолог и т.д.).
Лечение варусной и вальгусной деформации
Вальгусная и варусная деформация стопы у детей обычно подразумевает длительное комплексное лечение. Чем раньше оно начнётся, тем лучше будет прогноз. Главной целью консервативной терапии является создание правильного свода стопы путём укрепления связочно-мышечного каркаса. К классическим методам лечения относятся:
Иногда для устранения дефекта используют ортопедические шины, бандажи и прочие фиксирующие приспособления. В ряде случаев специалисты обращаются к альтернативным методикам, например, проводят кинезиотейпирование нижней конечности. При выраженных клинических проявлениях назначают симптоматическую терапию (обезболивающие, гормональные и другие препараты). При неэффективности проводимых мероприятий прибегают к оперативному вмешательству.
Как правило, варус и вальгусная стопа у ребенка хорошо поддаются консервативному лечению.
Профилактика патологии
Чтобы у ребёнка ножка формировалась правильно, родителям следует предпринять следующие действия:
Если родители заметили, что у малыша заваливается ножка в одну сторону, или есть иные признаки деформации, следует незамедлительно проконсультироваться с врачом-ортопедом.
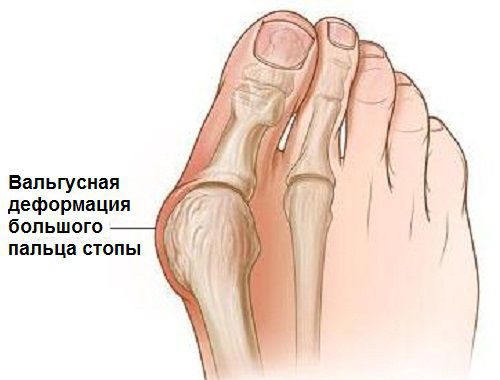
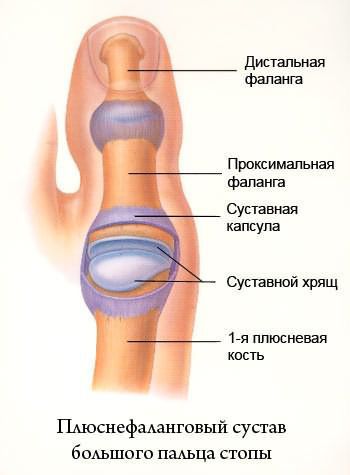
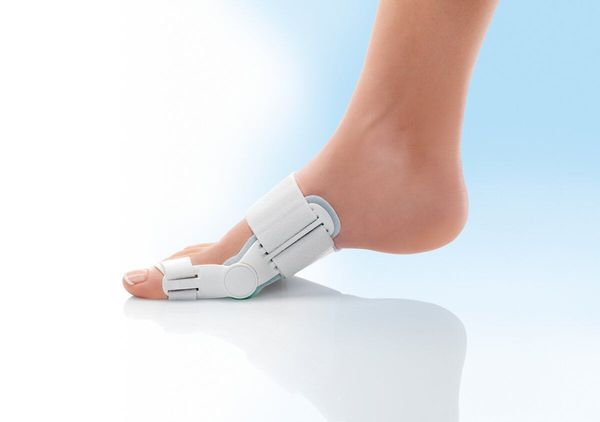
Hallux Valgus
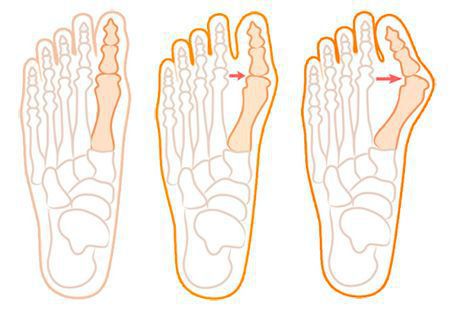
Изолированное искривление большого пальца на ноге называют Hallux Valgus. Чаще всего патология развивается в более зрелом возрасте, значительно ухудшая качество жизни человека. Среди причин заболевания отмечаются неправильный выбор обуви, генетические особенности, а именно врожденная слабость соединительной и костной ткани, сопутствующие заболевания (остеопороз, плоскостопие, эндокринные нарушения). Также к формированию Hallux Valgus может привести длительный приём некоторых медикаментов и чрезмерная физическая нагрузка, приходящаяся на нижние конечности.
Вальгусная деформация большого пальца стопы имеет три степени выраженности по градусу отклонения первого пальца:
В большинстве случаев вальгусная деформация большого пальца стопы “не отвечает» на консервативное лечение, поэтому без операции обходятся редко. Однако хирургическое вмешательство отличается травматичностью, имеет ряд осложнений и требует длительной реабилитации. После операции нередко возникают рецидивы.
Хирургическое лечение при Hallux Valgus нельзя проводить пациентам при наличии следующих состояний:
Также есть ряд относительных противопоказаний к операции, которые обязательно учитывает врач при выборе лечебной тактики.
Альтернативой хирургическому вмешательству при Hallux Valgus является остеопатия. Данный метод позволяет нормализовать баланс тела, биомеханику стопы и нижней конечности в целом, кровообращение и иннервацию в области большого пальца нижней конечности, восстанавливая питание окружающих тканей. В итоге связки и мышцы приходят в тонус, обретая силу и эластичность. В комплексе с другими мероприятиями (упражнения, массаж и т.д.) врачам-остеопатам в большинстве случаев удаётся провести лечение без операции и добиться стойкого положительного эффекта.
Вам понравилась статья? Добавьте сайт в Закладки браузера
Что такое вальгусная деформация стопы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сакович Н. В., травматолога со стажем в 8 лет.
Определение болезни. Причины заболевания
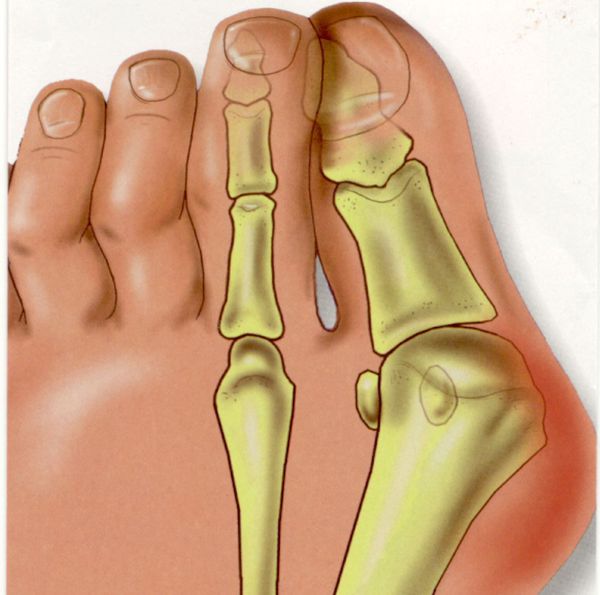
Вальгусная деформация стопы — комплексное заболевание, которое проявляется поперечным и продольным плоскостопием, искривлением первого пальца, образованием костной «шишки» и нарушением собственного мышечно-связочного баланса. [2] [6] [13]
Заболевание сопровождается уплощением стоп и их «заваливанием» на внутреннюю часть.
Согласно статистическим данным, среди многочисленных ортопедических заболеваний стоп ведущее место занимает поперечно-распластанная деформация ее переднего отдела, сопровождающаяся вальгусным (наружным) отклонением І пальца. Впервые патология была описана более 200 лет назад и по сей день составляет около 80% всех вариантов деформаций стоп. В большей степени данная патология касается женщин — около 98%. [3] [8]
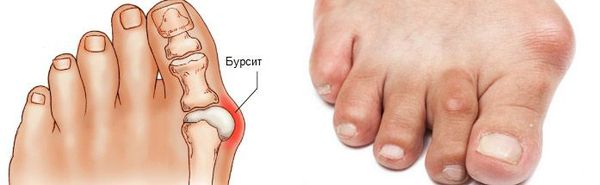
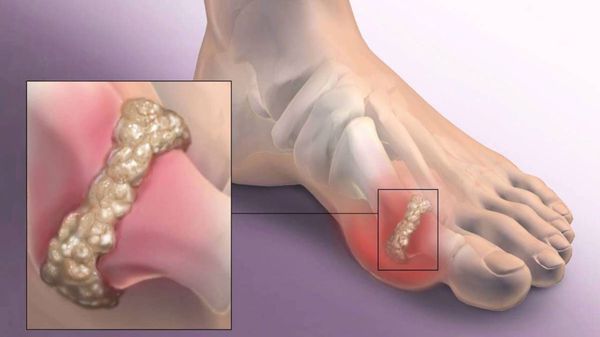
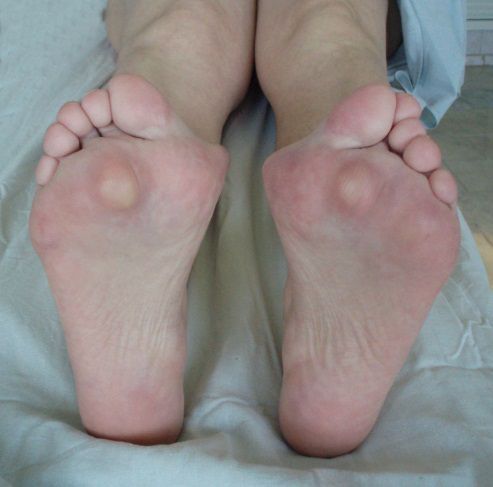
В повседневной жизни люди называют это заболевание по разному — галюкс, халюкс, шишка на пальце, искривление первого пальца и т. д. Как ни назови, а суть не меняется: первый палец отклоняется в сторону второго, и происходит деформация в плюснефаланговом суставе (та самая «шишка»). Помимо эстетической составляющей, заболевание причиняет человеку неприятные ощущения и неудобства при ходьбе.
Выделяют множество причин, приводящих к искривлению стопы, но они редко встречаются изолированно:
Симптомы вальгусной деформации стопы
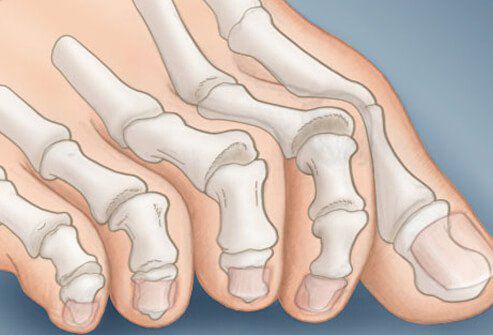
На начальных стадиях появляется утомляемость во время ходьбы, «натоптыши» на стопе и «омозолелость» с внутренней стороны первого плюснефалангового сустава. [13] Появляется боль в суставах, большой палец отклоняется в сторону, появляется «шишка» с внутренней стороны. Вместе с первым пальцем деформируются и остальные, становятся молоткообразными.
Боль усиливается, прежняя обувь становиться узкой, и подобрать удобные туфли практически невозможно. Мозоль и утолщенные мягкие ткани становятся болезненными и воспаляются. Формируется бурсит, который может стать хроническим.
Задний отдел стопы тоже искривляется, что выглядит, как необычная косолапость. [11] [15] Боль усиливается и начинает появляться в подтаранном и голеностопном суставе. При отсутствии лечения перегружаются колени, тазобедренные суставы и позвоночник. [2] [7] Иногда происходит врастание ногтя первого пальца, что создает дискомфорт при ходьбе.
Вначале больных обычно беспокоит лишь косметический дефект — отклонение первого пальца и костный нарост с внутренней стороны сустава. Это особенно заметно при ношении открытой обуви, посещении пляжа или бассейна. Именно это заставляет многих женщин прийти к травматологу-ортопеду.
Патогенез вальгусной деформации стопы
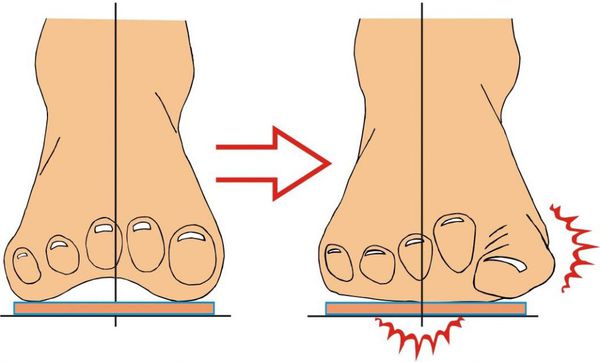
В результате ослабления мышечно-связочного аппарата стопы и неправильной нагрузки происходит изменение точек опоры и уплощение поперечного и продольного сводов.
Нагрузка и опора переходит на все плюснефаланговые суставы, что приводит к веерообразному расхождению костей переднего отдела стопы. [4] [15] Происходит дисбаланс мышечной силы, которая держит первый палец ровно, в результате он отклоняется, и искривление прогрессирует.
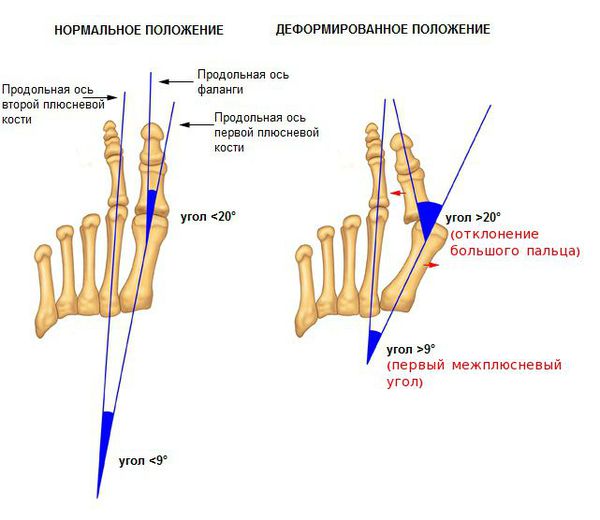
Значимым смещением костей первого пальца кнаружи считается смещение более чем на 10 градусов. Параллельно изменения происходят в капсульно-связочном аппарате — растяжение наружных отделов, смещение сесамовидного гамака. [6] [13]
Еще поперечное распластывание способствует развитию метатарзалгии — болей в области II-IV плюсневых костей из-за избыточной нагрузки, так как в норме в переднем отделе основная опора приходится на головки I и V. [5] [8]
Помимо метатарзалгии формируются молоткообразные второй, третий и даже четвертый пальцы из-за повышенного натяжения сухожилий сгибателей и разгибателей. Это приводит к вывихам и контрактурам в соответствующих суставах. [12]
Деформация (опускание) среднего отдела стопы происходит при ослаблении связочного аппарата Шопарова сустава. [10] Данная патология встречается нечасто и обычно является следствием травм.
Задний отдел также подвергается изменению: он искривляется в области пяточной кости — происходит ее пронация (внутреннее вращение), при увеличении которой диагностируется подвывих в подтаранном суставе.
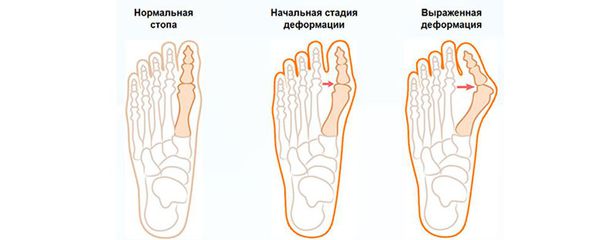
Классификация и стадии развития вальгусной деформации стопы
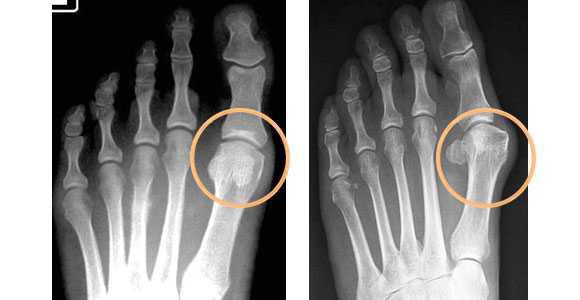
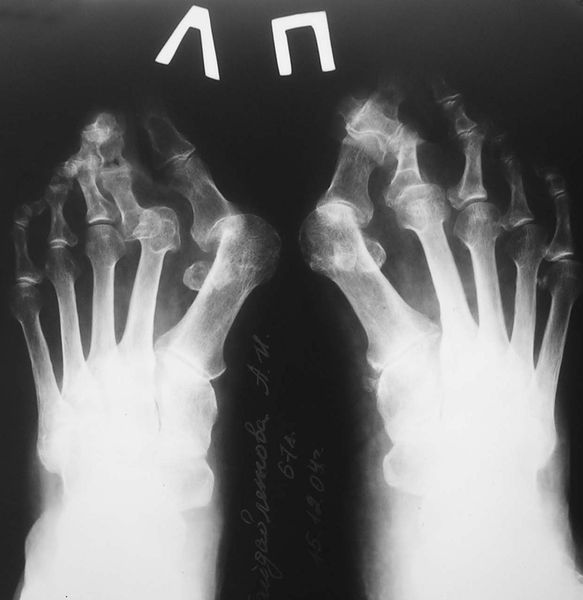
В зависимости от отдела деформации стопы — переднего или заднего, выделяют разные стадии заболеваний. Для определения стадии необходима рентгенограмма в двух проекциях и осмотр травматолога-ортопеда.
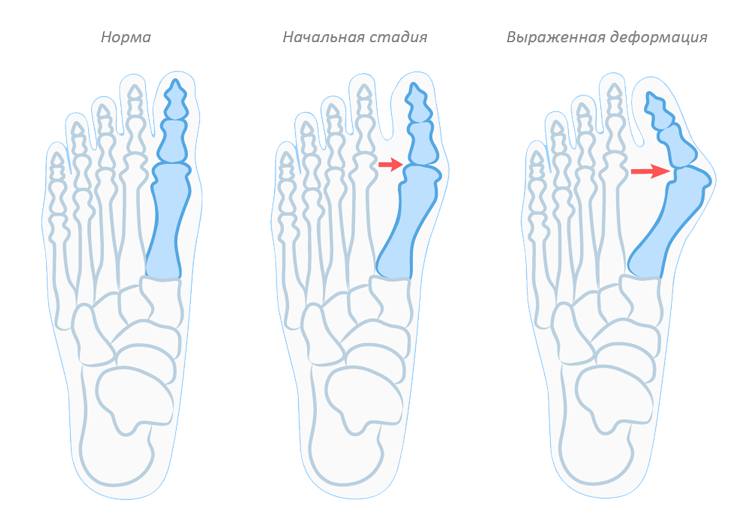
В деформации первого пальца выделяют три стадии на основании углов отклонения:
При уплощении продольного свода стопа соприкасается с полом всей поверхностью подошвы. [16] Немного увеличивается длина ступни, так как свод исчезает. В этом процессе выделяют три стадии:
При уплощении поперечного свода распластывание характеризуется расхождением пальцев и увеличением ширины стопы. [13] Поэтому определение степени тяжести плоскостопия происходит путем измерения угла между 1 и 2 плюсневыми костями:
Осложнения вальгусной деформации стопы
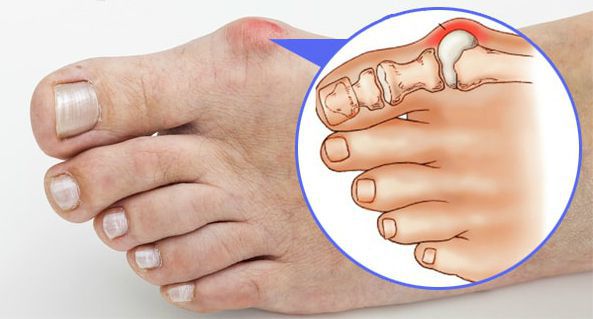
Наиболее частым осложнением является воспаление синовиальных сумок (бурс). [12] Проявляется гиперемией, отечностью, болями, которые усиливаются при механическом воздействии.
Другим частым осложнением является формирование артроза первого плюснефалангового сустава — разрушение хряща, появление костных экзостозов (разрастаний), уменьшение подвижности и начало болей.
Если обобщить остальные нарушения, то это поражение суставов стопы, и в целом нарушение походки. При запущенных случаях страдают коленные, тазобедренные суставы и позвоночник, что проявляется артрозом и их деформацией. [9] [12]
Распространенным осложнением является «пяточная шпора», которая возникает из-за перерастяжения плантарной фасции. [10] Пациенты страдают при этом резкой болью при ходьбе в области пятки. Иногда возникает ахилобурсит – воспаление в области ахилового сухожилия. Итак, несвоевременное лечение приводит комплекс осложнений, которые требуют дополнительного лечения.
Диагностика вальгусной деформации стопы
Для назначения адекватного лечения и в целях предотвращения прогрессирования болезни необходимо проведение полного обследование пациента, чтобы выявить причины возникновения деформации и определить стадии процесса.
Основные методы диагностики:
После обследования необходима дифференциальная диагностика для исключения заболеваний с похожими симптомами (артрит, подагра, деформирующий остеоартроз). Для этого назначаются лабораторные исследования: факторы воспаления, специфические маркеры и общеклинические исследования. [13]
Лечение вальгусной деформации стопы
За последние сто лет хирургия стопы не только не утратила своей актуальности, но и делает постоянные шаги вперед, с появлением более совершенных инструментов и фиксаторов. На данный момент разработано более 400 видов операций и их модификаций с целью коррекции деформации различных отделов стопы. [5] [16]
При начальных изменениях можно обойтись малотравматичной операцией — МакБрайда, метод Сильвера, метод Р.Р. Вредена. [13] При этом кость не распиливается, а меняется место прикрепления сухожилия приводящей мышцы большого пальца. Период восстановления минимальный и составляет 2-3 недели.
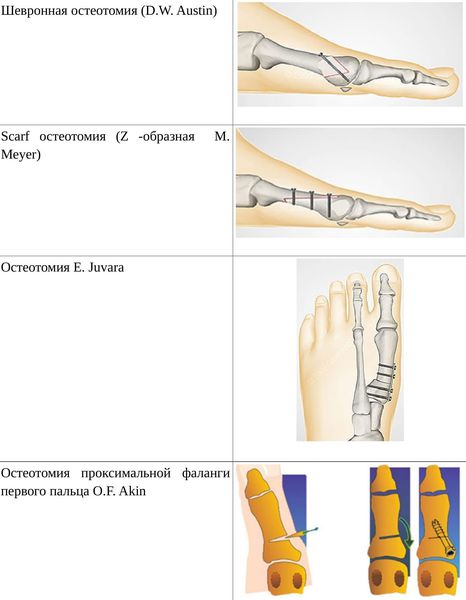
Если диагностируется II и III степень, то выполняется более травматичная операция — остеотомия (перепиливание кости) с выставлением правильного угла и фиксацией винтами либо спицами. [12] [15] Существует множество методик коррекции первого пальца:
• Дистальные (применяются, если угол между 1 и 2 плюсневыми костями не более 14°): операция Шеде — удаление экзостоза («шишки»), подголовчатая клиновидная остеотомия по J. Reverdin, операция T.R. Allen, операция D.W. Austin (шевронная остеотомия);
• Диафизарные (применяется, если угол между 1 и 2 плюсневыми костями от 15° до 22°): Z-образная остеотомия M. Meyer (scarf), операция K. Ludloff, остеотомия C.L. Mitchell;
• Проксимальные (угол между I и II плюсневыми костями более 22°): двойная остеотомия по Logroscino, клиновидная остеотомия M. Loison, E. Juvara, остеотомия по G.W. Patton и J.E. Zelichowski;
Иногда при наличии деформации основной фаланги первого пальца требуется дополнительная остеотомия O.F. Akin (Моберга). [13]
Выбор делает травматолог-ортопед, учитывая локализацию основных изменений, конгруэнтность первого плюснефалангового сустава (сохранение суставных поверхностей) и тяжесть патологии.
Если первый плюснефаланговый или плюснеклиновидный сустав разрушен деформирующим артрозом либо другой патологией, то выполняется артродез (заклинивание, обездвиживание сустава) либо, в редких случаях, — эндопротезирование. [16]
После операции пациент ходит в течение 4 недель в специальной обуви (Барука), которая нужна для разгрузки переднего отдела стопы. После контрольных рентгеновских снимков врач разрешает ходить, нагружая всю стопу, но ограничивая тяжелые и спортивные нагрузки. Как правило, через 2 месяца пациент возвращается к обычному образу жизни. Фиксирующие винты не удаляются и не приносят никакого дискомфорта.
С целью коррекции «малых» лучей стопы (II-IV плюсневые) применяются методики Weil, субкапитальные шарнирные остеотомии, DMMO. [9] [15] Для коррекции деформации Тейлора (V плюсневая) — методики Willson, Bosh и DMMO.
Для коррекции плосковальгусных деформаций применяются следующие методики:
Основной задачей современных методик лечения является максимально возможное приближение всех анатомо-функциональных параметров к норме. Игнорирование индивидуальных особенностей стопы, выбор неправильной методики лечения ведут не только к рецидиву деформации, но и к ее усугублению. [18] Отказ от хорошо известных и зарекомендовавших себя операций и массовое увлечение новыми, равно как и слепое использование одних и тех же операций на протяжении десятилетий, без учета индивидуальных особенностей каждой стопы, категорически не приемлемы. [13]
Лечение вальгусной деформации большого пальца стопы почти всегда начинают с подбора удобной обуви, не вызывающей трения или нагрузки. Нестероидные противовоспалительные препараты и физиотерапия могут быть назначены, чтобы уменьшить воспалительный процесс и снять боли. [6] Кроме того, возможны инъекции кортикостероидов. [11]
Используются различные ортопедические изделия (супинаторы, корректоры пальцев стопы, межпальцевые валики). Применение ортопедических приспособлений незначительно помогает на ранних стадиях остановить дальнейшую деформацию. [10] При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения.
Ортопедические стельки являются неотъемлемой частью лечения деформации стоп. [17] В большинстве случаев стандартные стельки не эффективны, поэтому лучше использовать индивидуальные, изготовленные именно для вашей стопы. [12] Обязательное условие: если вы носили ортопедические стельки до операции, после их нужно менять на новые, так как исправленная стопа меняет свои характеристики.
Прогноз. Профилактика
При правильно выбранном лечении прогноз положительный. Боли прекращаются, достигается удовлетворительный косметический результат, и ходьба становится комфортной. Важным моментом является соблюдение всех рекомендаций врача, что обеспечит гладкий послеоперационный период и снизит риск рецидива. [13] И, конечно, чем раньше обратиться к травматологу-ортопеду, тем меньше будет объем оперативного вмешательства и короче сроки реабилитации.
В целях профилактики рекомендуется:
Что такое вальгусное отклонение 1 пальца? Причины возникновения, диагностику и методы лечения разберем в статье доктора Валеева М. М., травматолога со стажем в 37 лет.
Определение болезни. Причины заболевания
Вальгусное отклонение первого пальца — прогрессирующее дистрофическое заболевание стопы, при котором большой палец отклоняется наружу, а в области его сустава образуется экзостоз или «шишка». Помимо косметического дефекта, деформация приводит к нарушению ходьбы, вызывает боль и часто требует хирургического вмешательства. Пациенты с патологией не могут носить обычную обувь, а на тяжёлых стадиях — и ортопедическую. Это приводит к снижению подвижности и нарушению психологического равновесия больного.
Симптомы вальгусного отклонения 1 пальца
На начальной стадии заболевание протекает без симптомов. Позже па циенты замечают, что обувь начала давить, натирать и быстрее изнашиваться. Затем в области большого пальца формируется «шишка», которая вызывает дискомфорт при продолжительной ходьбе. Увидеть искривление большого пальца в этот период можно, только если тщательно разглядывать стопу. В дальнейшем угол отклонения увеличивается, что приводит к нарастанию симптомов:
Патогенез вальгусного отклонения 1 пальца
Ношение неудобной обуви ведёт к неравномерному распределению нагрузки на стопу. Кроме того, давление усиливается из-за разрушения соединительной ткани и слабости капсульно-связочного аппарата. В результате развивается распластанность переднего отдела стопы и поперечное плоскостопие.
Изменение формы стопы запускает механизм развития вальгусной деформации большого пальца.
В патологический процесс вовлекаются мышечные, костные и капсульно-сухожильные образования стопы. В результате мышечного дисбаланса смещаются сесамовидные кости (мелкие кости, которые принимают на себя нагрузку при ходьбе) и первая плюсневая кость с последующим отклонением большого пальца.
Классификация и стадии развития вальгусного отклонения 1 пальца
На основе данных рентгенографии выделяют три стадии заболевания. Степень деформации определяют на основании величины углов между первой и второй плюсневыми костями (межплюсневый угол) и отклонением большого пальца стопы.
Осложнения вальгусного отклонения 1 пальца
Постоянное давление на капсулу первого плюснефалангового сустава приводит к воспалению синовиальных сумок (синовиту). Патология проявляется гиперемией кожи, отёчностью, болями в области сустава. Иногда синовит усугубляется образованием синовиального свища (канала, соединяющий полости тела), который приводит к инфицированию сустава.
Диагностика вальгусного отклонения 1 пальца
Появление первых симптомов заболевания требует незамедлительного обращения к врачу-ортопеду. Диагностика при вальгусном отклонении большого пальца включает:
1. Уточнение симптомов и сбор анамнеза. Распространённая жалоба пациентов — появление «шишек», иногда болезненных. На поздней стадии заболевания к ним добавляется омозоленность, также причиняющая боль.
3. Рентгенография. Обследование, выполненное в положении стоя и в двух проекциях, позволяет детализировать степень деформации и выбрать дальнейшую тактику лечения. Основное значение при анализе данных рентгенограмм играют следующие показатели:
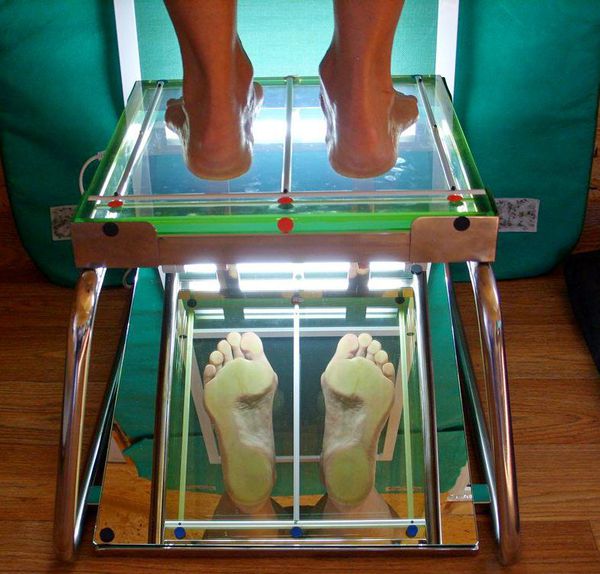
4. Плантография — снимок отпечатка подошвы стопы, выполненный с помощью сканирования на специальном устройстве (плантографе). Исследование включает получение отпечатков обоих стоп как в норме, так и с нагрузочной пробой, и дальнейший анализ этих снимков.
Лечение вальгусного отклонения 1 пальца
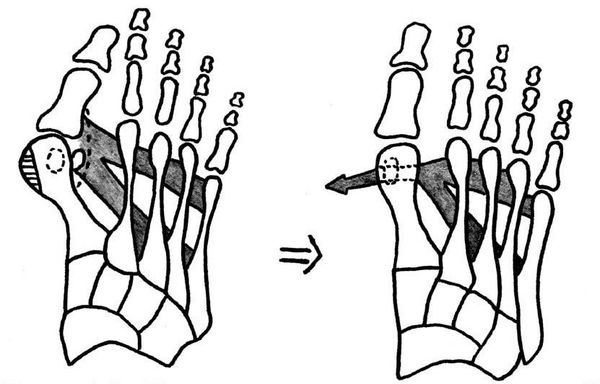
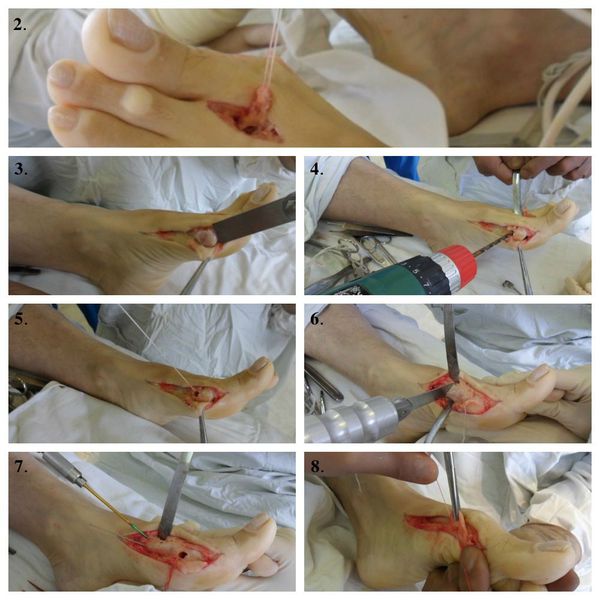
Этапы операции по реконструкции переднего отдела стопы при помощи миотенопластики:
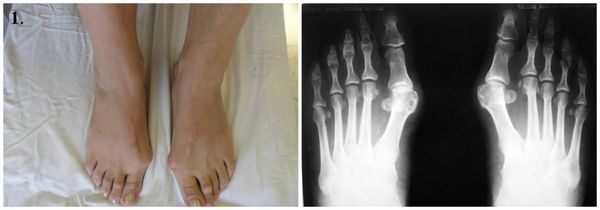
1. Стопы до операции.
2. Выделение сухожилия мышцы, отводящей первый палец.
3. Удаление головки первой плюсневой кости (операция Шаде).
4. Создание канала для проведения сухожилия мышцы, отводящей первый палец.
5. Проведения в канал сухожилия мышцы, отводящей первый палец.
6. Проксимальная клиновидная остеотомия.
7. Остеосинтез (соединение) костных фрагментов первой плюсневой кости.
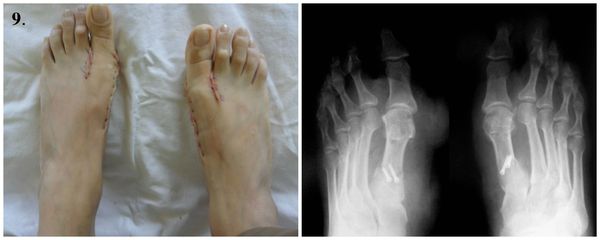
9. Стопы сразу после операции.
Из стационара пациента выписывают, как правило, менее, чем через неделю после операции. Ш вы снимают на 12-14 сутки. После операции пациент в течение месяца использует ортопедическую обувь Барука с подошвой клиновидной формы для разгрузки переднего отдела стопы. Её носят от двух до восьми недель в зависимости от сложности проведённой операции.
В среднем через два месяца пациент может носить обычную обувь и возвращается к привычному образу жизни. Однако д о полугода с момента операции нежелательно носить обувь на каблуках более трёх сантиметров. Для профилактики рецидивов следует носить стельки. Выводы об успешности операции можно делать через три-четыре месяца (в тяжелых случаях — через полгода) на основании контрольных рентгенологических снимков.
Прогноз. Профилактика
Как правило, данное заболевание носит наследственный характер. Если у ближайших родственников выявлена деформация переднего отдела стопы, то профилактика должна включать:
Действенным способом профилактики также является регулярная гимнастика для стоп, которая поможет укрепить мышцы и связки. Для упражнений потребуется 5-10 минут ежедневно: