в носу запах лекарств что это такое
Озена (зловонный насморк)
Лекарства, которые назначают для лечения:
Озена
Озена (зловонный насморк) – одна из форм атрофического ринита, хронического заболевания, характеризующегося атрофией в носовой полости слизистой оболочки, подслизистого слоя, хрящевой и костной тканей. Вследствие этого в околоносовых пазухах и носу скапливается вязкий секрет с очень неприятным запахом.
Заболевание чаще встречается у взрослых, преимущественно у женщин. Озена у ребенка – явление относительно редкое.
Причины
Почему возникает зловонная озена, достоверно не установлено. В основе механизма ее развития лежит нарушение кровоснабжения слизистой оболочки в носу и ее иннервации, а это состояние может быть следствием:
Более чем у 60% больных, у которых диагностируют заболевание озена, обнаруживают инфицирование палочкой Абеля–Левенберга – бактерией из рода Клебсиелл. Также у многих пациентов имеется железодефицитная анемия.
Симптомы озены
Болезнь развивается медленно, но имеет прогрессирующее течение. Вначале начинают беспокоить постоянные вязкие прозрачные выделения из носа, постепенно они становятся желто-зелеными или бурыми, добавляется примесь гноя, в носу появляются корки. Характерный симптом озены – неприятный запах экссудата. После удаления корок он исчезает, но после образования новых корок появляется вновь.
Запах становится настолько сильным, что его ощущают даже окружающие. Но сам больной постепенно утрачивает обоняние (развивается гипосмия), поскольку поражаются обонятельные рецепторы в носу. Корок становится больше, они плохо удаляются, поэтому затрудняют носовое дыхание.
Другие основные симптомы озены:
Осложнения
Вследствие заглатывания человеком гнойных выделений из носа часто возникают проблемы с ЖКТ – вздутие живота, тошнота, снижение аппетита, резкий запах кала.
Если лечение зловонного насморка отсутствует, возможно развитие синусита, фарингита, гайморита, блефарита, ларингита, трахеита, отита, дакриоцистита, конъюнктивита. Известны случаи поражения слухового нерва и снижения слуховой функции.
Из-за атрофии костной ткани возможна деформация наружного носа, формируется так называемая утиная форма.
Если атрофический процесс поражает носоглотку и трахею, появляются охриплость голоса и навязчивый кашель.
Диагностика
Диагностика болезни озена обычно не вызывает затруднений, учитывая наличие корок в носу и специфического запаха, который возникает только при этой форме атрофического ринита.
Для подтверждения диагноза проводят риноскопию, цитологические или гистологические исследования, в ходе которых выявляются следующие нарушения:
Костная ткань стенок и раковин носа истончается и может замещаться соединительной тканью.
Бактериологический посев позволяет выявить озенозную клебсиеллу. Для определения уровня железа проводят клинический анализ крови. В некоторых случаях дополнительно врач назначает компьютерную томографию или рентгенографию околоносовых пазух.
Лечение озены
Способов полностью вылечить атрофический ринит пока не существует. Но проведение симптоматической терапии позволяет существенно облегчить состояние больного и увеличить длительность периода ремиссии.
Зловонные корочки необходимо регулярно удалять, для чего назначается промывание носовых ходов антисептическими средствами. Очищать носовые ходы можно 0,9% раствором хлористого натрия (физраствором), отварами ромашки или календулы, содовым раствором. Хороший результат дают лекарства от озены на основе морской соли: Маример, Аквалор, Аква Марис, Физиомер, Апиколд проло.
Перед промыванием полости носа для облегчения удаления корок их рекомендуется размягчать – вводить турунды с протеолитическими ферментами. Высокую эффективность показывает введение в носовую полость раствора Люголя, раствора нитрата серебра, масляных витаминных растворов.
Если выявляется патогенный возбудитель, только врач может решить, как лечить озену. Он учитывает чувствительность бактериальной инфекции и назначает местные антибиотики от озены: Банеоцин, Бондерм, Бацитрацин, Тетрациклин, Левомицетин и др. В некоторых случаях требуется проведение системной антибактериальной терапии.
Чтобы не допускать пересушивания слизистой, следует использовать увлажняющие капли, спреи, гели, например, Африн, Изогидроник, Но-Соль.
Для уменьшения атрофического процесса применяют масляные капли и смягчающие мази – нафталиновую, вазелиновую, ланолиновую.
Клинические рекомендации при озене включают физиотерапевтические методы лечения: лекарственный электрофорез, коротковолновую ультрафиолетовую физиотерапию, лазерную терапию.
В тяжелых случаях единственным выходом остается хирургическое вмешательство, направленное на уменьшение ширины носовых ходов.
Профилактика
Этиология заболевания не установлена, поэтому специфические профилактические меры отсутствуют. Рекомендуется правильно питаться, поддерживать чистоту воздуха в помещении, избегать переохлаждений, своевременно лечить любые грибковые, бактериальные и вирусные заболевания.
Часто задаваемые вопросы
Почему появляется озена?
Точная причина возникновения заболевания неизвестна. Есть ряд факторов риска, которые могут провоцировать развитие озены. Самыми частыми являются травмы носа и придаточных пазух, запущенные воспаления в носовой полости. Возбудителем озены может быть бактерия из рода Клебсиелл.
Какие первые признаки озены?
Для озены характерно образование корок, появление вязких выделений с неприятным запахом, сильная сухость в носу.
Как долго лечить озену?
Зловонный насморк – это хроническое заболевание, имеющее волнообразное течение. Методы, позволяющие полностью его вылечить, пока не разработаны. В зависимости от выраженности симптоматики курс лечения может занять до 20–30 дней.
Какие препараты эффективны при озене?
При озене эффективны препараты, увлажняющие слизистую носа, средства на основе морской воды, антисептики, смягчающие мази. Иногда требуется применение антибиотиков.
Внимание! Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. Наш сайт не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Фарингит
Фарингит – это воспалительный процесс, который образуется на задней стенке гортани и поражает слизистую оболочку, а также более глубокие слои, ткани мягкого нёба и лимфатические узлы. Острая форма фарингита может перерасти в хроническую, если пациент не обращается за помощью к врачу и занимается самолечением.
Так как патологический процесс в гортани вызван распространением болезнетворных бактерий, риск развития фарингита повышается у людей со слабой иммунной системой и у тех, кто страдает ЛОР-заболеваниями или имеет к ним предрасположенность.
Чем опасен фарингит и как он проявляет себя? К какому врачу обращаться и как лечить заболевание? На эти и другие вопросы мы ответим в данной статье.
Причины развития фарингита
Специалисты полагают, что пик развития патологии приходится на конец зимы и начало весны, так как в это время иммунная система человека особо подвержена простудным заболеваниям. Часто в весеннее время года недостаток витаминов и микроэлементов в организме человека приводит к появлению авитаминоза, организм ослабевает и создает прекрасную среду для развития болезнетворных бактерий. Также возможны воспалительные процессы: как отдельно, так и на фоне основного заболевания.
Первые признаки наличия фарингита и его дальнейшее лечение могут отличаться в зависимости от стадии патологии, пола, возраста и общего состояния здоровья пациента.
К основным причинам развития фаринголарингита мы относим:
Симптомы фарингита
Острый фарингит
Острые фарингиты могут протекать самостоятельно, а также сопровождаться острыми воспалениями, охватывающими верхние дыхательные пути: ринитами или воспалениями слизистых носоглотки.
В зависимости от причины развития острый фарингит бывает:
Хронический фарингит
По глубине поражения слизистой оболочки глотки хронический фарингит различается на: катаральную, гипертрофическую и атрофическую формы.
Любой вид хронического фарингита развивается по причине того, что острая форма заболевания не была излечена вовремя и переросла в более серьезную форму. А также хронические фарингиты появляются как следствие ринитов, гайморитов, искривления носовой перегородки, полипов в носу – то есть когда длительное время затруднено носовое дыхание. Кроме того, длительное применение сосудосуживающих капель также приводит к появлению хронического фарингита.
Как проявляется и протекает фарингит у детей?
Фарингиты дети переносят тяжелее, чем взрослые. Особенно это относится к малышам до года. Отек слизистой может вызвать признаки удушья, боль, которая сопровождает заболевание, снижает аппетит у ребенка. Зачастую температура тела у малыша может достигать 40°. Самое сложное в этой ситуации то, что маленький ребенок не может сказать, что у него болит.
Неправильное лечение может привести к непоправимым последствиям для маленького неокрепшего организма. Поэтому при первых признаках фарингита, сразу же обращайтесь к врачу.
Ангина и фарингит: в чем разница?
Общее состояние пациента при острой форме ангины или тонзиллита можно спутать с симптомами фарингита. Если заболевание диагностировано неправильно, то лечение фарингита у взрослых не даст никакого эффекта. И острая форма патологии может перерасти в хроническую.
К сожалению, многие пациенты занимаются самолечением и начинают применять препараты без специального назначения врача. Это делать крайне противопоказано! Лучше вовремя позаботьтесь о своем здоровье и обратитесь за помощью к опытному отоларингологу.
Важно помнить, что во время фарингита воспаляется гортань, а при ангине – гланды. Во время ангины всегда больно глотать, болевые ощущения усиливаются еще больше при употреблении пищи. При фарингите происходит наоборот – во время поедания теплой пищи или теплых напитков боль в горле уменьшается.
Во время развития ангины нет кашля или першения, только боль в горле и иногда образование белого налета. При фарингите присутствует першение, а также шум, боль или заложенность в ушах. Трудность в различие этих двух заболеваний еще осложняется тем, что у одного пациента одновременно могут развиваться обе патологии, так как они вызваны одним возбудителем.
Диагностика фарингита
Обнаружение всех видов фарингита начинается с визуального осмотра гортани при помощи специального прибора и сборе анамнеза. Также для изучения берется мазок из зева – на дифтерию.
Другие виды диагностики:
В зависимости от симптомов заболевания, а также состояния гортани, наличия или отсутствия кашля, лихорадки, налета на миндалинах и болезненности и увеличенном размере лимфатических узлов, может понадобиться дополнительно консультации других узких специалистов: эндокринолога, кардиолога, аллерголога.
Методы лечения фарингита
Лечение должно проходить в комплексе. Пациенту прописываются медикаменты, которые снимут боль и уберут воспаление. А также важно придерживаться специальной диеты и исключить из рациона продукты, которые раздражают слизистую оболочку горла и приносят еще больше дискомфорта: алкогольная продукция, острая и соленая пища, кислые блюда, газированные напитки.
Медикаментозная терапия
В зависимости от клинической картины и общего состояния пациента, врач может прописать антигистаминные, противокашлевые и противовирусные медикаменты. Используются таблетки/пастилки для рассасывания, которые снимают боль.
В некоторых случаях прибегают к использованию антибиотиков. Их можно принимать только по наставлению врача.
Местное воздействие
Также хорошее действие на воспалительный процесс и покраснение гортани оказывают полоскания специальными растворами. Они мягко воздействуют, снимают боль и улучшают общее состояние пациента.
Для диагностики и выявления заболевания нужна консультация отоларинголога. В городской поликлинике можно обратиться к своему лечащему терапевту, который выпишет направление к ЛОРу. Однако на это требуется время. Часто своей записи к врачу приходится ждать по 2 недели. В некоторых случаях это просто невозможно, так как нужно быстрее провести обследование и назначить лечение, пока ситуация не стала критической.
Поэтому мы рекомендуем обращаться в медицинскую клинику «Медюнион». У нас работают практикующие отоларингологи, записи к которым не нужно ждать несколько недель. Запишитесь уже сегодня на удобное для вас время, и уже завтра пройдите обследование.
Пациенты выбирают нас за то, что мы оказываем услугу выезда узкого специалиста на дом в случае, если самостоятельно прибыть в клинику вы не можете. Прямо на дому можно также провести забор анализов.
Стоимость первичной консультации отоларинголога в Красноярске в клинике «Медюнион» от 1300 рублей. Записаться можно на сайте или по телефону 201-03-03.
Восстановление обоняния после коронавирусной инфекции (Лебедева Л.В.)
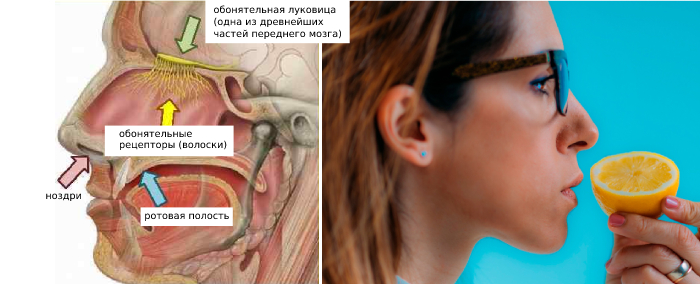
Почему происходит изменение обоняния и вкуса после ковида?
Врачи часто сталкиваются с заболеваниями, при которых пациент не различает запахи. Вот некоторые примеры.
Возможно ли вернуть обоняние и вкус?
Параллельно снижению обоняния происходит нарушение вкусового восприятия. Это логичный процесс. Улавливаемый человеком аромат блюд усиливает вкус, делает его более насыщенным. Когда человек не воспринимает запаха еды, он не может полноценно оценить её вкуса. При восстановлении обонятельной чувствительности возвращается вкусовое восприятие.
Способность различать запахи и вкус можно вернуть. Сделать это тем проще, чем раньше начать лечение. Похоже на ситуацию с инсультом. После сосудистой катастрофы в головном мозге нужно как можно быстрее оказать человеку помощь, приступить к восстановлению двигательной активности в самые ранние сроки.
При коронавирусной инфекции так же – чем быстрее начата реабилитация, тем лучше прогноз. Обонятельные нейроны обладают способностью к восстановлению, обновляясь примерно раз в 40 дней. Для того, чтобы они быстрее заработали, ими нужно активно заниматься.
Почему не все переболевшие коронавирусной инфекцией теряют обоняние?
Аносмия обычно развивается на 4–6 день заболевания. На 10–14 день большинство людей выздоравливают и способность различать ароматы возвращается. Но у некоторых дефект остаётся. Нужно понимать, любое заболевание не может протекать одинаково у разных людей. Нет двух идентичных организмов, соответственно, и болезни будут протекать по-разному.
Что необходимо делать, чтобы вернуть обоняние?
Раздражать рецепторы и восстанавливать цепочку проводящего пути. Заставлять нервные клетки работать, вспоминать свои функции. Для этого хорошо подходят кофе, мелисса, мята, чеснок. Применяется ароматерапия с помощью эфирных масел: гвоздики, цитрусовых, эвкалипта. Вдыхать ароматы надо 5–6 раз в день. При отёке слизистой оболочки помогут орошения полости носа солевыми растворами. Разрешается использовать специальные спреи, даже гормональные. Их должен назначить врач оториноларинголог, потому что есть противопоказания.
Невролог может прописать препараты, улучшающие трофику нервной ткани, в том числе и обонятельных рецепторов, а также порекомендовать рефлексотерапию.
Рефлексотерапия. Что это? Как можно с её помощью вернуть обоняние?
Рефлексотерапию медики относят к физиотерапии. Она улучшает кровоснабжение, иннервацию, лимфоотток, способствует улучшению самочувствия. При помощи рефлексотерапии можно вернуть обоняние. Это не новый метод лечения, он использовался и раньше. Рефлексотерапия хорошо помогает в лечении аллергических ринитов и даже инфекционных.
Иглорефлексотерапия – постановка игл, может сочетаться с прижиганием. Внутренние органы на поверхности кожи имеют свои проекции, которые называются чудесными меридианами. Врач воздействует на биологически активные точки определённой зоны, вследствие чего происходит улучшение микроциркуляции, лимфотока, устранение отёка, улучшение обоняния. Восстанавливая циркуляцию энергии по древнему китайскому учению, мы восстанавливаем здоровье.
ВИДЕО с участием врача-невролога Лебедевой Л.В.
Сюжет с участием нашего врача-невролога, рефлексотерапевта Лебедевой Людмилы Васильевны на телеканале НТВ в программе Новости, рубрике «Специальный репортаж» от 27.09.21
Жизнь без вкуса и запаха: как справиться с последствиями COVID-19 (Видео)
Для пациентов, столкнувшихся с такой проблемой, как коронавирусная инфекция (covid-19) специально разработаны программы постковидной диагностики и реабилитации: ПОСТКОВИДНЫЙ СИНДРОМ и ПОСТКОВИДНЫЙ СКРИНИНГ.
Атрофический риносинусит
Атрофический ринит — это клинический синдром прогрессирующей атрофии слизистой оболочки носа.
Он характеризуется парадоксальной заложенностью носа и густыми неприятными выделениями из него. У большинства пациентов диагностируется сопутствующий синусит, и поэтому это заболевание грамотнее называть атрофическим риносинуситом.
Атрофический риносинусит можно разделить на две формы: первичный и вторичный.
Первичный атрофический риносинусит
Первичный атрофический риносинусит чаще диагностируется у пациентов из групп с низким социально-экономическим статусом, проживающих в географических районах с теплым климатом. Области высокой распространенности включают южную часть Саудовской Аравии, Китай, Африку, Индию, Средиземноморье и Филиппины.
Атрофическому риносинуситу чаще подвержены женщины. В молодом возрасте его диагностируют чаще, чем в пожилом.
Клиническая картина
У пациентов появляется постоянное ощущение неприятного запаха в носу (данное нарушение обоняния называется какосмией). При этом также присутствует неприятный запах изо рта, заметный окружающим. Отсюда возник термин «озена» («зловоние»), который иногда используется, как синоним тяжелого первичного атрофического риносинусита.
Другие симптомы включают отсутствие обоняния (аносмия), носовые кровотечения, боль в носу, нарушение сна и удушье из-за обильных корок.
Пациенты жалуются на заложенность носа даже при чрезмерно широких носовых ходах, что лучше характеризуется понятием «отсутствие ощущения дыхания». Заложенность носа возникает из-за неправильного прохождения воздуха через полость носа, отсутствия сопротивления и ощущения потока воздуха из-за потери ткани, содержащей сенсорные рецепторы. То же явление наблюдается у пациентов с перфорацией перегородки носа.
Заболевание характеризуется замещением нормального псевдостратифицированного столбчатого эпителия плоским эпителием. Эта ткань лишена ресничек и бокаловидных клеток, продуцирующих слизь.
Наиболее частыми виновниками бактериального процесса в носу являются Klebsiella ozaenae, Proteus, Escherichia coli, Staphylococcus aureus, Streptococcus pneumoniae.
ЛОР-осмотр
При риноскопии (осмотре носа) врач видит блестящую, тонкую, бледную, а иногда и изъязвленную слизистую оболочку, покрытую толстыми желтыми, коричневыми или зелеными корками, иногда кровавыми, покрытыми гнойным налетом. Резорбция (разрушение) подлежащих хряща и кости приводит к увеличению объема полости носа. У некоторых пациентов диагностируется перфорация перегородки носа и вторичная седловидная деформация наружного носа (западение спинки носа).
Предрасполагающие факторы к развитию первичного атрофического риносинусита окончательно неизвестны. Обсуждается, что это могут быть эндокринные, сосудистые, инфекционные и аутоиммунные заболевания, а также профессиональный вред (работа в пыльных загрязненных помещениях с химической или технической пылью).
Компьютерная томография носа и околоносовых пазух
Возможные находки включают:
Вторичный атрофический риносинусит
Вторичному атрофическому риносинуситу предшествует травма или хирургическое вмешательство, приводящие в последующем к воспалительному процессу в носу, достигающему наивысшей степени повреждения слизистой оболочки и присоединения суперинфекции.
Пациенты с атрофическим риносинуситом отличаются от пациентов со стандартным хроническим риносинуситом трудноизлечимым характером симптомов и наличием постоянных гнойных выделений из носа.
Выделяют два подтипа вторичного атрофического риносинусита: «влажную» и «сухую» формы.
Клиническая картина
Типичный пациент с «влажной» формой — пациент, перенесший несколько внутриносовых вмешательств, страдающий хроническим риносинуситом с гнойным отделяемым. При бактериологическом исследовании из носа, как правило, выделяются колиформные бактерии (Escherichia coli, кишечная палочка). Большинство пациентов уже проходили лечение несколькими курсами антибиотиков, что в итоге привело к присутствию полирезистентных (устойчивых ко многим антибиотикам) штаммов бактерий. Системная антибактериальная терапия в итоге не улучшает, а наоборот ухудшает состояние пациента.
У пациентов с «сухой» формой вторичного атрофического риносинусита отмечается сухость слизистой оболочки полости носа с наличием обильных кровянистых корок, которые пациенты иногда вынуждены удалять пинцетом. Самая распространенная причина данного состояния — саркоидоз верхних дыхательных путей.
Повторные и обширные операции по поводу «хронического синусита» на околоносовых пазухах носа (в том числе с радикальными вмешательствами на средних и нижних раковинах) — в попытках улучшить ситуацию — приводят только ухудшению и более агрессивному течению заболевания. Эту форму частично ятрогенного риносинусита иногда называют «синдромом пустого носа». Некоторые пациенты представляют собой «назальных калек», что выраженно снижает их качество жизни.
В посеве из носа при «сухой» форме выделяется синегнойная палочка (Pseudomonas aeruginosa) и золотистый стафилококк (S. aureus). При этом зачастую очень трудно ответить на вопрос, связаны ли данные микроорганизмы с имеющимся в моменте воспалением или представляют собой уже «типичную колонизацию» поврежденного эпителия.
ЛОР-осмотр
При риноскопии врач видит тонкую, отечную или зернистую слизистую оболочку, покрытую гнойными корками.
Компьютерная томография носа и околоносовых пазух
Постоперационный атрофический риносинусит может проявляться отсутствием или уменьшением размеров средних или нижних носовых раковин, почти полным отсутствием перегородок решетчатых пазух, утолщением слизистой оболочки околоносовых пазух.
Гранулематозный и постлучевой атрофический риносинусит может проявляться диффузными изменениями слизистой оболочки в околоносовых пазухах и заметным отеком мягких тканей носовых раковин.
Диагностика
Диагноз устанавливается на основании истории заболевания, данных риноскопии и компьютерной томографии носа и околоносовых пазух.
Лечение атрофического риносинусита
Контролируемые исследования, оценивающие методы лечения атрофического риносинусита, не проводились, имеющиеся данные ограничены наблюдательными исследованиями и описаниями клинических случаев.
Пациентам рекомендуется промывание носа на постоянной основе для предотвращения образования новых корок и сухости уже атрофированной слизистой оболочки. Промывать нос лучше подогретым изотоническим раствором не менее двух раз в день. Рекомендуется использовать устройства в виде баллонов, леек (Долфин, Revyline Nasal и аналогичные продукты). Полость носа следует промывать достаточным объемом раствора (> 200 мл в каждую половину носа при одном промывании).
Солевые спреи с ксилитолом (например, Xlear) также оказывают положительный эффект при регулярном использовании.
После промывания носа рекомендуется смазывание слизистой оболочки маслами, кремами и мазями. К допустимым продуктам относятся вазелин, глицерин.
Данных об эффективности антибиотиков, добавляемых в растворы для промывания при атрофическом риносинусите, недостаточно. Есть только отдельные сообщения о клинических случаях и небольшие серии пациентов, в которых была показана полезность данного метода лечения. Рекомендовать его на регулярной основе всем пациентам пока невозможно, требуется дальнейшее изучение вопроса.
В случаях добавления антибиотика к терапии его следует подбирать на основании актуального посева из полости носа. Длительность промывания носа с антибиотиками варьирует. Есть условная рекомендация — до момента, когда пациент перестанет замечать гнойные выделения из носа.
Также рекомендуется применение мупироцина в виде интраназальной мази. Длительность курса также варьирует и определяется врачом в каждом конкретном случае.
Для пациентов с вторичным атрофическим риносинуситом и активным воспалением в носу одни исследователи рекомендуют применение глюкокортикоидов в виде назальных спреев или промываний, в то время как другие категорически против данного назначения.
При атрофическом риносинусите противопоказаны любые сосудосуживающие средства, как пероральные, так и местные, так как они приводят к еще большему ухудшению кровоснабжения слизистой оболочки носа.
Были предложены несколько видов хирургических вмешательств. Процедуры включали временное закрытие ноздрей для облегчения восстановления эпителия (операция Юнга), хирургическую имплантацию акриловых, тефлоновых или полиэтиленовых материалов для уменьшения объема носа, процедуры с инъекцией аллогенной кости, жира или плацентарной ткани. Поскольку адекватных научных исследований не проводилось, эти процедуры не рекомендуются.
Прогноз
Во многих случаях атрофический риносинусит сохраняется на всю жизнь. Есть данные, что «влажная» форма вторичного атрофического риносинусита у некоторых пациентов спонтанно «выгорает» и переходит в «сухую».
Как проходит лечение атрофического риносинусита в клинике Рассвет?
Правильная диагностика имеет важное значение для назначения лечения. Необходимо дифференцировать обострение хронического риносинусита от вторичного атрофического риносинусита, так как тактика ведения пациентов кардинально отличается.
Для постановки диагноза недостаточно выполнить только риноскопию. Всем пациентам мы проводим эндоскопическое исследование полости носа, позволяющее более полно оценить степень имеющихся изменений, что также имеет важное значение для последующего лечения.
Рутинная рентгенография пазух носа не должна назначаться данной группе пациентов. Предпочтение мы всегда отдаем компьютерной томографии.
При первичной диагностике пациент консультируется терапевтом, ревматологом, дерматовенерологом, исключаются такие заболевания как саркоидоз, болезнь Вегенера, лепра, сифилис и другие.
При подозрении на гранулематозные заболевания и неоднозначных данных лабораторных исследований мы выполняем биопсию слизистой оболочки полости носа для окончательной постановки диагноза.
Около 50% пациентов с атрофическим риносинуситом страдают от социальной изоляции и депрессии. В клинике работают высококвалифицированные психиатры, психотерапевты и психологи, всегда готовые оказать помощь данной группе пациентов.