в икрах ног как будто что то шевелится у женщин
Синдром беспокойных ног
Синдром беспокойных ног (болезнь Экбома или Виллиса-Экбома) – это состояние, при котором человек испытывает неприятные ощущения в ступнях и голенях во время засыпания, вынуждающие его постоянно шевелить нижними конечностями, вставать, ходить или делать массаж. Ночной отдых становится неполноценным, возникает дневная сонливость. В тяжелых состояниях недостаток сна приводит к развитию депрессии, повышенной тревожности и других сопутствующих проблем.
Общая информация и синдроме
По данным статистики, синдром беспокойных ног возникает у 2-10 человек из 100. Ему больше подвержены пожилые люди, беременные, а также молодежь в возрасте до 30 лет. Женщины страдают чуть чаще мужчин.
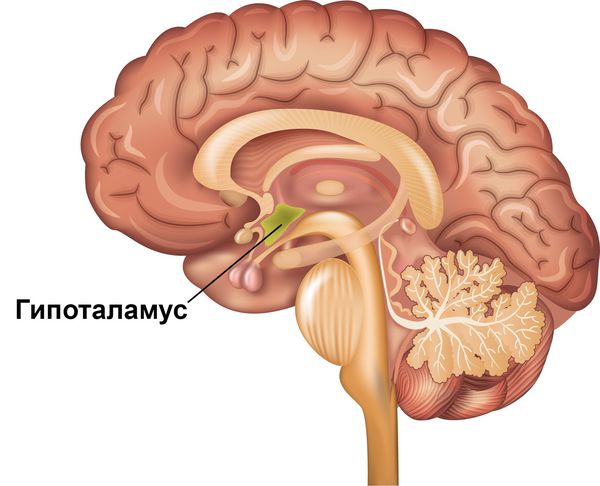
Биомеханизм заболевания точно не известен. Считается, что патология связана с нарушением выработки или обмена дофамина и нарушением работы гипоталамуса, отвечающего за чередование сна и бодрствования.
Виды и причины возникновения
Выделяют две формы заболевания: идиопатическая (первичная) и вторичная. В первом случае проблема возникает без видимой причины и нередко является наследственной. Именно эта разновидность встречается у молодых.
Вторичная форма синдрома беспокойных ног возникает на фоне различных заболеваний и состояний. В список причин входит:
Развитие патологии в детском возрасте часто возникает на фоне синдрома дефицита внимания и гиперактивности (СДВГ).
Симптомы
Симптомы синдрома беспокойных ног не зависят от его причины. Основным признаком патологии является неприятное ощущение в стопах и голенях. Пациенты описывают его как жжение, зуд, покалывание, распирание или сдавливание, боли, тяжесть и т.п. Дискомфорт появляется в покое, чаще всего во время засыпания, и вызывает стойкое желание пошевелить ногами. Ощущения прекращаются во время движения и возобновляются в покое. В результате процесс засыпания нарушается.
В течение ночи проблема сохраняется. Человек продолжает двигать ногами (а иногда и руками) неосознанно, в результате чего сон становится поверхностным и прерывистым. Сила приступов особенно выражена в начале и середине ночи (до 2-3 часов утра), затем дискомфорт постепенно сходит на нет. Недостаточный ночной отдых приводит к появлению сонливости в дневное время. У пациента снижается внимание, способность к концентрации. В тяжелых случаях развивается стойкое расстройство сна, а оно, в свою очередь, приводит к нервному истощению и депрессии.
Некоторые люди отмечают появление дискомфорта в ногах и в дневное время. Длительное пребывание в сидячем положении, например, во время поездки, работы за компьютером или посещения театра также провоцирует приступ.
Диагностика
Диагноз синдрома беспокойных ног ставится на основе жалоб пациента на характерную симптоматику, стандартного и неврологического осмотра. Для подтверждения назначаются два обследования:
Помимо постановки основного диагноза врач старается выявить причину патологии. Для этого могут быть назначены:
При необходимости пациент направляется на консультацию к узким специалистам (эндокринолог, гастроэнтеролог, уролог и т.п.).
Лечение синдрома беспокойных ног
Лечение требует комплексного подхода. Если патология носит первичный характер, используются следующие препараты:
Препараты первых трех групп являются рецептурными. Их прием должен проводиться в строгом соответствии с назначением врача. В тяжелых случаях используются опиоидные препараты, но их применение строго ограничено.
Если заболевание возникло на фоне другой патологии, назначаются средства для устранения причины:
Улучшить эффект медикаментозного лечения помогает физиотерапия (магнитотерапия, дарсонвализация), массаж, лечебная физкультура. Эти методики являются вспомогательными.
В долгосрочной перспективе желательно пройти курс санаторно-курортного лечения, направленный на укрепление нервной системы. Грязевые ванны, хвойные ванны, водолечение, лимфопрессотерапия – все это способствует нормализации психического состояния, улучшает сон и снижает частоту приступов.
Профилактика приступов
Чтобы не мучиться вопросами, что делать при синдроме беспокойных ног и как его вылечить, рекомендуется скорректировать образ жизни. Правильное питание, физическая активность, полноценный отдых – все это помогает уменьшить частоту приступов и даже полностью избавиться от них. Врачи рекомендуют придерживаться следующих правил:
Умеренная физическая активность является хорошей профилактикой гиподинамии. При синдроме беспокойных ног лучше отдавать предпочтение ходьбе, легкому бегу, а также плаванию. Добиться улучшения можно также с помощью йоги и медитации, особенно тех асан, которые снимают напряжение ног.
Лечение в клинике «Энергия здоровья»
Специалисты клиники «Энергия здоровья» готовы прийти на помощь при синдроме беспокойных ног любой тяжести. К Вашим услугам опытные врачи отделения Неврологии клиники, которые поставят диагноз и подберут эффективное лечение. Мы используем комплексный подход, который включает в себя:
При необходимости на помощь придут наши психотерапевты.
Преимущества нашей клиники
«Энергия здоровья» – это многопрофильный медицинский центр, предлагающий каждому пациенту медицинские услуги высшего качества. В распоряжении наших специалистов имеется современное диагностическое оборудование, позволяющее быстро определить причину проблем и подобрать лечение. Обращаясь к нам, Вы получаете:
Синдром беспокойных ног способен превратить каждую ночь в ад. Запишитесь на обследование и лечение в клинику «Энергия здоровья» и подарите себе полноценный ночной отдых.
Синдром беспокойных ног
Поделиться:
Бывает так, что при засыпании или просто сидя в удобном кресле, мы чувствуем неприятные ощущения в ногах (например, покалывание или жжение). Если к этому присоединяется непреодолимое желание размять ноги, а после разминки симптомы проходят, то, скорее всего, речь идет о синдроме беспокойных ног.
Что такое СБН
Синдром беспокойных ног (СБН) проявляется навязчивыми дискомфортными ощущениями в одной или обеих ногах (покалывание, жжение, ощущение ползания мурашек и др.), которые уменьшаются при движении ногами (сгибании-разгибании стоп, коленных и реже тазобедренных суставов).
Чаще симптомы возникают в вечернее или ночное время и могут даже нарушать сон. Неприятные ощущения обычно локализуются в икрах и стопах — тягостные, но не достигающие уровня боли. Как правило, страдают люди старше 65 лет, но бывает и у более молодых. Синдрому особенно подвержены женщины.
Читайте также:
Почему нельзя сидеть нога на ногу?
Сам по себе СБН не несет в себе серьезной угрозы для здоровья. Основная опасность кроется в том, что он может быть проявлением какого-либо серьезного заболевания.
Основные причины
Считается, что в основе дискомфорта лежит нарушение обмена нейромедиатора дофамина. Выделяют первичный и вторичный СБН.
Первичный СБН — редкая наследственная патология. Обычно проявляется еще в молодом возрасте (до 30 лет).
Вторичный (или симптоматический) СБН проявляется чаще всего при беременности (во втором и третьем триместре, проходит после родов), при хронических болезнях почек и дефиците железа. Реже синдром беспокойных ног возникает при таких болезнях, как сахарный диабет, амилоидоз, дефицит витамина В12 и фолиевой кислоты. Встречается этот синдром и при болезнях щитовидной железы, а также при некоторых заболеваниях нервной системы. СБН также может быть вызван приемом некоторых лекарств, нарушающих обмен дофамина (например, антидепрессантов, нейролептиков, противоаллергических препаратов).
Порядок обследования
Если вас беспокоят неприятные ощущения в ногах, которые заставляют вас вставать или разминать ноги, особенно если это происходит в вечернее или ночное время, то вам обязательно нужно обратиться к врачу (терапевту).
Первичный СБН встречается довольно редко и устанавливается только после исключения всех других причин. А сперва вам предложат детальное обследование для исключения дефицита железа, сахарного диабета и других заболеваний, которые могут вызывать синдром беспокойных ног.
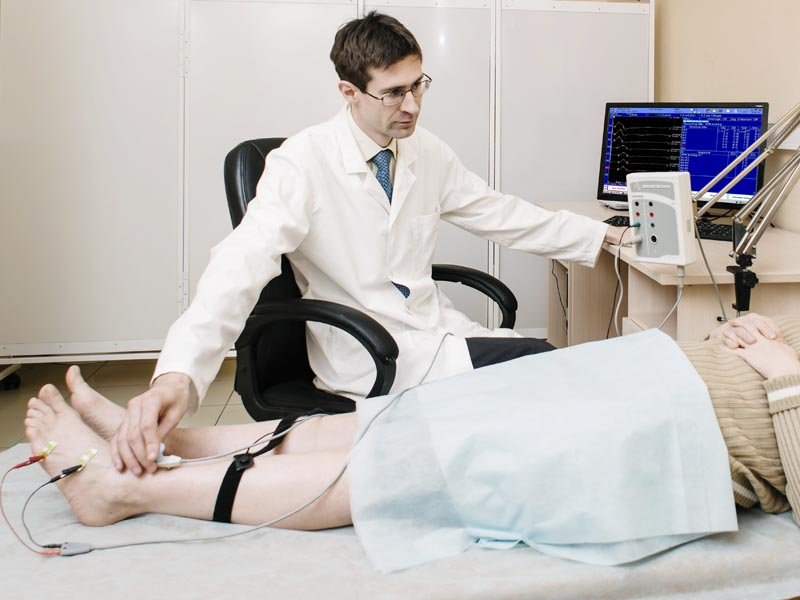
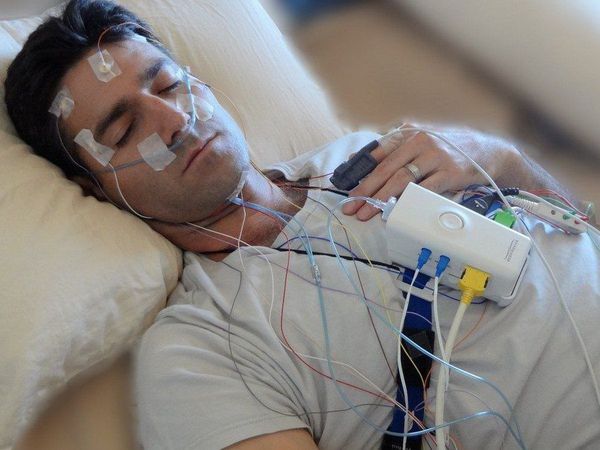
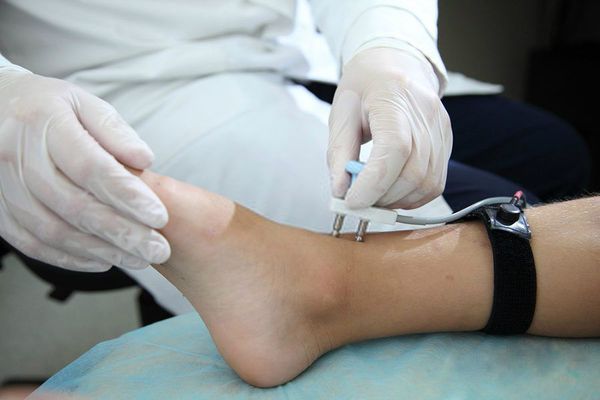
Еще один специалист, которого желательно посетить, — это невролог. СБН нередко развивается при поражении периферических нервов, а также при парасомниях (нарушениях сна). Для исключения поражения нервов невролог может порекомендовать электронейромиографию, а для исключения парасомний — полисомнографию.
Назначаемое лечение
При первичном СБН назначают агонисты дофаминовых рецепторов (например, прамипексол, леводопу), опиоидные производные (трамадол) и антиконвульсанты (габапентин). Другие методы лечения, такие как лечебная физкультура, гигиена сна, диетотерапия, при первичном синдроме неэффективны.
Вторичный СБН проходит после коррекции основного заболевания (например, после нормализации уровня железа или сахара крови).
Если вас беспокоит выраженный дискомфорт в ногах, который уменьшается при движении, поспешите к врачу (терапевту и неврологу). Не пропустите сигнал серьезного заболевания.
Товары по теме: [product strict=» прамипексол-тева, мирапекс»]( прамипексол), [product strict=» леводопа, сталево, наком, тидомет, мадопар»]( леводопа), [product strict=» габапентин, нейронтин, габагамма, тебантин»](габапентин)
Фасцикуляции мышц: причины, диагностика, лечение
Большая часть населения хотя бы раз испытывала подергивание мышц на разных частях тела. Такой симптом нередко пугает людей, а поиски ответов в интернете ставят в тупик, ведь зачастую такие запросы ведут на сайты с описанием грозных заболеваний нервной системы.
Например, фасцикуляции при полинейропатии и БАС являются характерными проявлениями, указывающими на нарушения в работе моторного нейрона. Подергивания мышц могут появляться и у людей, не имеющих неврологических заболеваний. Специалисты клиники неврологии Юсуповской больницы проводят высокоточное обследование и составляют для пациентов, у которых наблюдается дрожание и фасцикуляции, индивидуальные программы терапии.
Причины
Мышечные подергивания могут являться симптомом патологического состояния, которое может привести к смерти или же значительному ухудшению качества жизни:
Фибрилляции и фасцикуляции мышц
При электромиографическом исследовании фибрилляции выявляются как асинхронный нерегулярный короткий (1-5 мс) низковольтный (20-300 мкВ) разряд в мышце (возникает, как правило, до 30 разрядов в 1 с).
У здорового человека фасцикуляции происходят в период расслабления мышц: во время, перед или после сна, в состоянии покоя. При активных движениях такие подергивания исчезают, но возобновляются вновь в покое. В отличие от фибрилляций не сопровождаются мышечной слабостью, потерей чувствительности и атрофией в мышечной ткани.
Фасцикуляция мышц – причина появления:
Фасцикуляции при неврозе
Неврозы – это объединяющее название для группы функциональных нарушений высшей нервной системы, которые сопровождаются астеническим синдромом, истерией либо навязчивыми проявлениями. В тяжелых случаях невротические расстройства могут сопровождаться фасцикуляциями мышц по всему телу, имеющими генерализованный характер. Главная причина неврозов – это психологическая травма. Зачастую все невротические состояния обратимы, однако они имеют тенденцию к затяжному течению.
Фасцикуляции при неврозе бывают различной интенсивности и характера. Например, дергание глаза, мышечные судороги, дрожь в икроножных мышцах. Порой больной может и не заметить такого рода отклонение. Стоит отличать генерализованные фасцикуляции от тиков – навязчивых движений (стук ручкой по столу или сотрясение головой).
Доброкачественный синдром крампи-фасцикуляции
Наиболее распространенным симптомом доброкачественного синдрома крампи-фасцикуляций является подергивание мышц бедер (в том числе фасцикуляции на ягодицах) или голени (фасцикуляции в икроножной мышце).
Люди также могут испытывать:
Внезапные сокращения или непроизвольные мышечные спазмы;
Симптомы тревоги (головная боль, одышка, ощущения кома в горле).
Фасцикуляции в ногах и ягодицах могут продолжаться от нескольких секунд до нескольких лет (появляются с определенной периодичностью, например, два-четыре раза в день).
При проведении исследований, снижения скорости проведения нервного возбуждения не наблюдается, как и снижения чувствительности, изменения рефлексов.
Возникают ли доброкачественные фасцикуляции у здорового человека?
Доброкачественные фасцикуляции у здорового человека возникают, как правило, во время расслабления мышц: во сне, утром, в покое. Однако могут иметь и другие причины:
Мышечные подергивания могут возникать в результате травм, при нехватке минеральных веществ (магний и кальций).
Такие подергивания проходят самостоятельно через определенное время (временные промежутки могут напрямую зависеть от длительности стресса или других перенапряжений нервной системы), не сопровождаются мышечной слабостью, атрофией и потерей чувствительности. Не опасны для жизни человека, не имеют клинического значения, поэтому и называются «доброкачественными».
Фасцикуляции при БАС
Боковой амиотрофический склероз (БАС) является неизлечимой болезнью, при прогрессировании которой у больного развиваются мышечные атрофии, слабость. Фасцикуляции при БАС проявляются спонтанными, быстрыми и неритмичными сокращениями мышц. Фасцикуляции при данном заболевании возникают на начальном этапе вследствие поражения центрального или периферического мотонейронов. При различных формах БАС частота фасцикуляций различна, однако их развитие сопровождается мышечной слабостью.
Пациенты, у которых выявляется фасцикуляция языка при БАС, испытывают трудности при глотании, усиленное слюноотделение и изменение голоса. При проведении оценки степени поражения мышц методом электромиографии специалисты выявляют положительные потенциалы фасцикуляций, свидетельствующие о хронической денервации.
Специалисты диагностического центра Юсуповской больницы имеют необходимые навыки и оборудования для выявления неврологических заболеваний и их признаков. Так, в ходе обследования устанавливается частота фасцикуляций при БАС.
Мышечные подергивания при полинейропатии
Полинейропатия характеризуется множественными поражениями периферических нервов, при которых возникают фасцикуляции непрекращающиеся, мышечная слабость, дрожание пальцев, нарушение дыхательной функции.
Причиной фасцикуляции при полинейропатии может стать повышенная возбудимость нервных окончаний. При фасцикуляции ионные каналы могут регулировать интенсивность проявлений непроизвольных подергиваний. По мере того, как блокируются натриевые каналы, фасцикуляции уменьшаются на фоне приема лекарственных препаратов.
Врачи-неврологи при лечении пациентов, у которых отмечаются вызванные фасцикуляции, используют средства, зарегистрированные на территории РФ. Дополнением медикаментозной терапии при неврологических заболеваниях является лечебная физкультура, физиотерапия и массажи, проводимые специалистами клиники реабилитации Юсуповской больницы.
Диагностика
Диагностикой и лечением фасцикуляций, а также сопутствующих им патологий, занимается врач-невропатолог. Если вы постоянно испытываете мышечные спазмы-подёргивания, то необходимо обратиться к врачу для выяснения причины их возникновения.
В отделении неврологии Юсуповской больницы работают настоящие специалисты своего дела, которые многие годы занимаются патологией нервной системы. На приеме вы получите ответы на интересующие вас вопросы, например, врачи помогут установить, являются ли фасцикуляции мышц ног (фасцикуляции в икрах ног) доброкачественными мышечными подергиваниями или же это симптом серьезного неврологического заболевания.
Исходя из симптомов врач-невропатолог с диагностической целью может назначить прохождение определенного вида обследования:
Профилактика и лечение
Мышечные фасцикуляции – нередко симптом той или иной неврологической патологии. Вот почему так важно сперва обнаружить заболевание, которое привело к возникновению мышечных подергиваний, а затем приступить к лечению болезни.
В некоторых ситуациях найти патологию не удаётся, в таком случае, вероятно, причиной фасцикуляций является недостаток микроэлементов, таких как магний и калий. В Юсуповской больнице вам подберут диету, которая будет включать в себя продукты, содержащие недостающие элементы.
Доброкачественные фасцикулярные подергивания обычно не причиняют вреда, поэтому не требуют лечения. Достаточно просто дождаться их самостоятельного исчезновения.
Фасцикуляциям, возникшим после активных физических нагрузок (чаще всего после бега или поднятия тяжести), больше всего подвержены малотренированные люди, которые ведут пассивный образ жизни. Непроизвольные подёргивания они могут заметить уже после первой тренировки. Именно поэтому занятия лучше начинать с лёгких упражнений.
Переохлаждения также считаются одной из причин возникновения спазма, поэтому следует защищать свой организм, чтобы избежать доброкачественных фасцикуляций. Переохлаждение организма происходит не только в холодное время года, но и как следствие ношения одежды не по сезону.
В жаркое время года к такому приводит купание в водоёмах, поэтому, чтобы избежать неприятных последствий, необходимо соблюдать правила поведения на воде. Злоупотребление алкогольными напитками также может вызвать неконтролируемые подергивания мышц.
Релаксационные мероприятия применяются в борьбе с переутомлением и другими неврологическими расстройствами. Такие занятия полностью ликвидируют последствия стрессовых ситуаций.
Лекарственные средства
Фибрилляция и фасцикуляции возникают при неврологических заболеваниях. При их лечении используются лекарственные препараты, устраняющие фасцикуляции, мембрана мышечных клеток при этом подвергается воздействию. Для лечения неврологических заболеваний и их проявлений следует обратиться к врачу неврологу, самолечение при этом недопустимо, так как оно может спровоцировать прогрессирование болезни.
Пантогам при фасцикуляциях снижает возбудимость нервной системы за счет содержания в составе оксимасляной кислоты. Данное средство показано людям, испытывающим умственное или нервное переутомление, в результате которого могут возникать непроизвольные подергивания мышц.
Если у больного диагностируется БАС, деменция или болезнь Паркинсона, фасцикуляции могут появляться на начальной стадии патологии в одной или нескольких областях. Высокоточная диагностика, проводимая в Юсуповской больнице, позволяет выявлять даже самые незначительные неврологические нарушения.
Оказание помощи в Юсуповской больнице
Главной задачей врачей-неврологов Юсуповской больницы является оказание качественной медицинской помощи. Лечебные мероприятия, проводимые в Юсуповской больнице для пациентов у которых отмечаются фасцикуляции при остеохондрозе, БАС и других нарушениях, способствуют улучшению качества жизни больных.
Врачи-неврологи Юсуповской больницы обращают внимание пациентов на то, что подергивания могут возникать не только при неврологических заболеваниях, но и при интоксикации, переутомлении и истощении организма. Если возникают фасцикуляции при миелорадикулоишемии и других болезнях, они требуют незамедлительного лечения.
Что такое синдром беспокойных ног? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александров П. В., кардиолога со стажем в 17 лет.
Определение болезни. Причины заболевания
Синдром беспокойных ног — это неврологическое расстройство, при котором возникающие неприятные ощущения в ногах (реже — в руках) вызывают непреодолимую потребность двигать конечностями. Жжение, покалывание и мурашки возникают во время покоя, особенно в лежачем положении, в вечернее и ночное время. При движении эти симптомы уменьшаются или полностью пропадают.
Окончательно термин «синдром беспокойных ног» в середине XX века ввёл шведский невролог Карл Аксель Экбом. Доктор заметил, что у многих пациентов с этим расстройством были родственники, которых беспокоили такие же неприятные ощущения в ногах и руках в состоянии покоя. Это позволило ему первым предположить, что в генезе заболевания есть наследственные факторы.
Примерно в половине случаев синдром беспокойных ног является первичным, т. е. самостоятельным наследственно детерминированным заболеванием, в развитии которого участвует несколько генов. Во второй половине случаев синдром вторичен, т. е. возникает как проявление другого особого состояния или болезни:
Симптомы синдрома беспокойных ног
Расстройство проявляется целым рядом симптомов. Больные испытывают неприятные ощущения в ногах, такие как жжение, покалывание, онемение, «выкручивание». Они могут жаловаться на распирание или ощущение давления, «мурашки» или иное мучительное беспокойство. Ряд больных говорят о постоянном дискомфорте в ногах по типу боли ноющего характера, неприятной больше своей тягостностью, чем болезненностью.
Неприятные ощущения возникают в голенях, зачастую распространяясь выше: в бёдра, а иногда даже в туловище, промежность и руки. Симптомы, как правило, бывают симметричными, хотя встречались случаи ассиметричных или односторонних ощущений.
Обычно синдром даёт о себе знать вечером и ночью, когда человек отдыхает лёжа или сидя. Возникающие неприятные ощущения уменьшаются при движении, поэтому больные с целью снижения симптоматики производят разнообразные действия: ворочаются в постели, встают и ходят по комнате, сгибают и разгибают ноги, делают себе массаж, потирают конечности, приседают и т. д. При прекращении движений симптомы постепенно возвращаются.
Патогенез синдрома беспокойных ног
Наиболее значимым подтверждением теории о недостаточности дофаминергических систем как причине первичного синдрома беспокойных ног является высокая эффективность дофамина и его агонистов при лечении расстройства.
Классификация и стадии развития синдрома беспокойных ног
В зависимости от клинической картины расстройства выделяют три степени тяжести синдрома:
Первичный синдром, который возникает независимо от других состояний и заболеваний, обычно развивается в 30-40 лет, имеет длительные периоды стабильного течения без нарастания симптоматики. В случае возникновения расстройства в более позднем пожилом и старческом возрасте течение заболевания может быть более тяжёлым и устойчивым к лечению.
Осложнения синдрома беспокойных ног
Диагностика синдрома беспокойных ног
Диагностика синдрома, как правило, не вызывает затруднений. Она проводится на основании жалоб пациента. При первичном осмотре какие-либо нарушения обычно не выявляются.
Учитывая последний критерий, в ходе диагностического поиска важно отличить синдром беспокойных ног от других патологий:
В некоторых случаях врач может назначить полисомнографию — исследование сна с использованием специализированных датчиков и программ. С его помощью получают расширенную картину показателей сна пациента, данные о его двигательной активности, в том числе и о количестве периодических движений конечностей.
В случае подозрения на первичное поражение мышц или периферических нервов требуется проведение электромиографии (ЭМГ) и электронейромиографии (ЭНМГ).
IRLSSG также разработала специальный опросник, облегчающий лечащим врачам постановку клинического диагноза. Он состоит из десяти вопросов, при ответе на которые пациент должен выбрать один из предложенных вариантов.
Сумма баллов, полученных во время анкетирования, не только указывает на наличие или отсутствие синдрома беспокойных ног, но и определяет его степень тяжести:
Лечение синдрома беспокойных ног
При выборе метода лечения пациентов с синдромом беспокойных ног нужно учитывать его причину возникновения (первичный или вторичный характер).
Проявления вторичного синдрома могут быть устранены только после излечения основного заболевания, которое привело к развитию расстройства, или восполнения выявленного дефицита. Например, при анемии должны использоваться препараты железа.
При лечении лёгких форм первичного синдрома может проводиться немедикаментозная терапия. Она включает умеренную физическую активность (с упором на ноги и расслабление), вечерние прогулки, массаж, растирание, грелки, тёплую ванну для ног. Пациентам рекомендуется избегать веществ, провоцирующих появление симптомов: никотин, кофеин и другие диуретики, а также алкоголь.
Медикаментозное лечение синдрома показано при тяжёлом течении расстройства, нарушении сна и неэффективности других методов лечения. Оно предполагает приём неэрготаминовых агонистов дофаминовых рецепторов. Они восполняют нехватку дофамина в центральной нервной системе.
Прогноз. Профилактика
Синдром беспокойных ног — это длительно текущее хроническое заболевание, однако с правильно подобранным лечением оно поддаётся контролю. Прогноз для жизни благоприятный. При этом неприятные ощущения в ногах могут рецидивировать, что требует повторных длительных курсов лечения.
Если симптомы расстройства слабы, не вызывают значительного дневного дискомфорта или не влияют на способность человека засыпать, то это состояние не нуждается в лечении.
Меры профилактики первичного синдрома не разработаны в силу его генетической природы. Профилактика вторичного синдрома заключается в лечении заболеваний, которые могут привести к его развитию.
Дефицит железа и витаминов группы В может возникать при нарушении всасывания этих веществ в кишечнике, после операций на желудке, при соблюдении строгих диет. В таких ситуациях будет полезен профилактический приём витаминов и препаратов железа.

 Читайте также:
Читайте также: