в чем заключается эндокринная функция поджелудочной железы
Физиология человека и животных
Разделы
9. Эндокринная функция поджелудочной железы и ее гормоны (инсулин, глюкагон, соматостатин)
Поджелудочная железа относится к железам смешанной секреции. Эндокринная ее часть представлена так называемыми островками Лангерганса (около 2 млн), в которых различают альфа-, бета- и дельта-клетки, вырабатывающие гормоны, которые регулируют углеводный обмен. Для нормального функционирования островков Лангерганса необходимо наличие тиреоидных гормонов и кортикостероидов.

В b-клетках (60 % клеток островков) вырабатывается инсулин (две пептидные цепи по 21 и 30 аминокислот, соединенные двумя дисульфидными мостиками) в ответ на подъем уровня глюкозы. Присутствие глюкозы в желудочно-кишечном тракте стимулирует образование в нем регуляторных пептидов типа энтероглюкагона (глюкагоноподобный пептид-1), который с кровью поступает в поджелудочную железу и стимулирует в ней секрецию инсулина.
Эффекты инсулина разделяют на быстрые (секунды), медленные (минуты) и отсроченные (часы).
Быстрые эффекты: способствует транспорту глюкозы через клеточные мембраны внутрь клетки (способствуя перемещению молекул переносчика глюкозы на поверхность плазматической мембраны), а также усиливает превращение глюкозы внутри клетки в резервные жиры и гликоген. Инсулин одновременно влияет на многие биохимические процессы, облегчающие липогенез и тормозящие глюконеогенез.
Медленные эффекты: улучшает проникновение аминокислот в клетки, усиливает синтез клеточных белков и тормозит их распад, обеспечивая положительный азотистый баланс.
Отсроченные эффекты: усиливает транскрипцию генов и трансляцию мРНК, активирует процессы клеточного деления.
В дельта-клетках островков Лангерганса вырабатывается соматостатин, который ингибирует секрецию и инсулина, и глюкагона, уменьшает всасывание глюкозы в желудочно-кишечном тракте, ограничивая таким образом эффекты и инсулина, и глюкагона, а также панкреогастрин, который стимулирует секрецию соляной кислоты в желудке.
При нарушении функции островков Лангерганса развивается сахарный диабет.
В чем заключается эндокринная функция поджелудочной железы
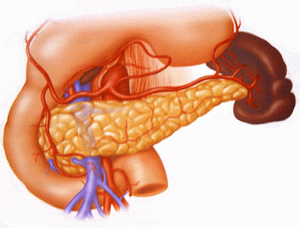
Участие в пищеварении и регуляции обмена – основные функции поджелудочной железы, которая является одновременно как экзокринным (секретирующим), так и эндокринным (инкретирующим) органом.
Экзокринная функция поджелудочной железы
Секретирующая функция поджелудочной железы подразделяется на два вида:
Ферменты поджелудочной железы
Существует несколько видов панкреатических ферментов:
Секреция поджелудочной железы
Количество и качественный состав употребленной пищи прямо пропорциональны количеству выделяемого панкреатического сока и его ферментативной активности. Увеличение секреции поджелудочного сока вызывает большой объем пищи, которая стимулирует повышение кислотности в желудке. Прием жидкой пищи вызывает более быструю секрецию поджелудочной железы, чем медленно эвакуируемая из желудка твердая, жирная пища. Продукция панкреатического сока увеличивается спустя 2-3 минуты после попадания пищи в желудок, продолжительность её составляет от 6 до 14 часов. Наибольший секреторный ответ вызывает смешанная пища. Сильными стимуляторами, воздействующими на секреторные ферменты поджелудочной железы, являются нейтральные жиры, продукты их переваривания и белки. Аминокислоты, поступающие в кишечный тракт (особенно фенилаланин, холин, метионин), влияют на резкое увеличение в крови уровня холецистокинина – гормона, отвечающего за местную стимуляцию деятельности ацинарных клеток, обладающих функцией синтеза ферментов.
Преобладание в рационе питания углеводов облегчает деятельность поджелудочной железы, поэтому данная группа продуктов особенно рекомендована в диетах для пациентов, страдающих обострением хронического панкреатита.
Продукты и напитки, возбуждающие аппетит (фрукты, молочные продукты, продукты, содержащие специи и пряности, маринады, соки и алкоголь), увеличивают продукцию желудочного сока, соляной кислоты, которая, в свою очередь, стимулирует начало внешней секреции поджелудочной железы.
Нарушения в работе поджелудочной железы
Нарушения процесса пищеварения в тонкой кишке напрямую связаны с изменением синтеза ферментов, вызванным дисфункцией поджелудочной железы. При наличии в ней патологических процессов угнетается действие липазы, гидролизирующей жиры, что ведет к их недостаточному перевариванию и выведению с калом до 80% от массы, поступившей в организм. Нарушается также расщепление белков, о чем может свидетельствовать креаторея, характерным признаком которой является наличие в каловых массах повышенного объема мышечных волокон. Недостаточность пищеварения может привести к таким негативным последствиям, как диспептический синдром, обезвоживание, нарушения кислотно-основного равновесия и кишечная аутоинтоксикация.
Внешняя секреция поджелудочной железы вызывается наличием в организме ряда воспалительных заболеваний и некоторых других патологических процессов:
Развитие в поджелудочной железе обтурационных процессов, которые затрудняют либо полностью перекрывают отток панкреатического сока в двенадцатиперстную кишку, и возникающая вследствие данной патологии гипертензия может вызвать острую боль в этой области, а также внутренние разрывы и разрушения паренхимы органа. В результате деструкции поджелудочной железы происходит всасывание её ферментов, продуктов разрушения в кровь и окружающие органы, что ведет к развитию некрозов и формированию синдрома интоксикации организма.
Когда желудку и кишечнику не хватает ферментов
Основным инструментом пищеварения являются ферменты, именно они выполняют всю основную работу. Логично, что при их недостатке процесс пищеварения нарушается, и организм начинает нам сообщать о проблемах, сигнализируя различными симптомами. Такие привычные всем симптомы как изжога, тяжесть в животе, боль, метеоризм, диарея или запор – являются прямым указанием на проблемы с пищеварением.
Ферменты поджелудочной железы – виды и функции
Пора узнать, что представляют собой ферменты, и как они влияют на пищеварение. Ферменты поджелудочной железы – это белковые комплексы или катализаторы, основной задачей которых является расщепление питательных веществ на простые, легкоусвояемые соединения. Таким образом, организм легко усваивает все необходимые элементы и витамины.
Какие ферменты вырабатывает поджелудочная железа и какие у них функции?
Особо интересно то, что организм может регулировать выработку тех или иных ферментов в зависимости от характера потребляемой пищи. То есть, если вы потребляете много хлебобулочных изделий, то упор в выработке будет сделан на амилазе, если потребляется жирная пища, то поджелудочная железа отправит в кишечник больше липазы.
Кажется, что работа полностью налажена, и сбоев быть не может. Но сбои случаются и достаточно часто: слишком тонкий механизм работы, который легко нарушить. Даже большой приём пищи с преобладанием жиров может сломать систему, и поджелудочная железа не сможет обеспечить нужное количество ферментов.
Появление проблем с пищеварением
Мы выяснили, что проблемы с пищеварением могут возникать из-за недостатка ферментов. Существует два основных механизма, при которых организму не хватает ферментов поджелудочной железы. В первом варианте проблема с выработкой ферментов кроется в самой поджелудочной железе, т.е. сам орган функционирует неправильно.
Во втором варианте нарушаются условия, при которых ферменты могут правильно работать. Подобное возможно в результате изменения кислотности среды кишечника, например, при воспалении или при изменении стандартной температуры окружения (36-37° С). Воспалительный процесс в кишечнике может возникать при различных состояниях: кишечные инфекции, аллергические реакции (пищевая аллергия, атопический дерматит).
Основные признаки нехватки ферментов поджелудочной железы
Выявить недостаток ферментов достаточно просто. Ключевыми симптомами являются тяжесть после еды, чувство распирания в животе и дискомфорт в животе. Нередко эти симптомы сопровождаются вздутием, урчанием, метеоризмом, диареей. Чаще всего такие симптомы могут возникать в рядовых ситуациях: при употреблении тяжелой, жирной пищи или при переедании, когда удержаться от множества вкусных блюд попросту не удалось. В этом случае не стоит бояться неполадок с поджелудочной железой или других заболеваний ЖКТ. Поджелудочная железа просто не справляется с большим объемом работы, и ей может потребоваться помощь.
Если нехватка ферментов и проблемы с пищеварением сохраняются длительное время, то это не остается незаметным для организма. Симптомы могут усугубляться и носить уже не эпизодический, а регулярный характер. Постоянная диарея дает старт авитаминозу, могут развиваться: белково-энергетическая недостаточность и обезвоживание во всем организме. Может наблюдаться значительное снижение массы тела. Помимо этого при тяжелых стадиях могут наблюдаться следующие симптомы недостатка ферментов поджелудочной железы 8 :
Поддержание пищеварения и лечение ферментной недостаточности
При проблемах с пищеварением могут помочь ферментные препараты (чаще они называются препаратами для улучшения пищеварения), основная задача которых компенсировать нехватку собственных ферментов в организме. Не зря такая терапия называется «ферментозаместительная». Критически важно, чтобы ферментный препарат максимально точно «имитировал» физиологический процесс.
На сегодняшний момент существуют различные препараты для улучшения пищеварения. Как же ориентироваться в многообразии средств и сделать правильный выбор?
Эффективный ферментный препарат должен соответствовать следующим критериям 5,6 :
Болезни поджелудочной железы
Поджелудочная железа считается ключевым органом эндокринной и пищеварительной систем. Название она получила из-за своего расположения под желудком (в верхней части брюшной полости). Эту железу разделяют на три части. Широкий конец называют головкой, среднюю часть – телом, а узкий конец – хвостом.
Каковы функции поджелудочной железы?
Поджелудочной железой выполняются две важные функции.
Каковы симптомы заболеваний поджелудочной железы?
Проблемы железы проявляются определенными симптомами:
Распространенных заболеваниях поджелудочной железы
Панкреатит
Острый панкреатит – это воспаление поджелудочной железы, возникшее стремительно.
Заболевание возникает, когда выход синтезируемых ею ферментов из железы затруднен и происходит «самопереваривание» органа, вызывающее острую боль.
Наиболее частые причины возникновения острого панкреатита: инфекции, злоупотребление алкоголем и камни в желчном пузыре, попадающие в желчевыводящие пути (поджелудочная железа соединена с желчевыводящими протоками в месте впадения в двенадцатиперстную кишку) и блокирующие выход ферментов. Другие факторы: прием некоторых препаратов, повреждения железы (физические), эпидемический паротит и рак поджелудочной железы.
Хронический панкреатит – это вялотекущие, периодически повторяющиеся обострения воспаления поджелудочной железы. При обострении появляются симптомы острого панкреатита, а в фазе ремиссии – в основном, пищеварительные расстройства.
При лечении панкреатита следует провести терапию болезней, которые могли стать причиной хронического воспаления. Важно отказаться от употребления алкоголя. Если в желчном пузыре есть камни, наш доктор направит вас на их удаление.
Врач назначает препараты, уменьшающие выделение желудочного сока, а также ферментные средства, не содержащие компоненты желчи. Рекомендуется поголодать первые несколько дней лечения. Разрешено употреблять негазированные щелочные минеральные воды, некрепкий чай.
Доброкачественные новообразования
Кисты располагаются непосредственно в поджелудочной железе или в окружающих тканях. Они часто вызывают боли и сдавливание протоков, поэтому должны быть удалены. В железе появляются и доброкачественные опухоли (фибромы, липомы, аденомы и т.д.), которые тоже удаляют хирургическим путем.
Рак поджелудочной железы
Рак обычно поражает клетки основного протока железы и распространяется на тело органа.
К факторам риска относят курение, хронический панкреатит и возраст старше 65 лет. Запущенный рак поджелудочной железы способен распространиться на органы брюшной полости, привести к летальному исходу.
Для лечения используются хирургические методы, химиотерапия, лучевая терапия и пожизненное введение инсулина и др.
Диагностика
Диагностику заболеваний поджелудочной железы проводят, чтобы выявить особенности патологического процесса. Наши доктора-гастроэнтерологи используют разные методы:
Профилактика заболеваний поджелудочной железы
Следует помнить, что на функционирование железы наиболее негативно влияет алкоголь, курение, нерегулярный прием пищи, жареная, острая и жирная пища. Всего этого следует избегать. Рацион питания должен быть здоровым. Принимать пищу нужно по четыре-пять раз в день, также важна умеренность в еде.
К заболеваниям поджелудочной железы следует серьезно относиться и обязательно всесторонне обследоваться, чтобы получить оптимальное лечение.
Наша клиника предлагает современные способы диагностики с консультацией опытных специалистов для лечения заболеваний поджелудочной железы. Не откладывайте на потом и запишитесь на прием к гастроэнтерологу прямо сейчас.
Панкреатит: симптомы и лечение
Панкреатит – воспалительный процесс в области поджелудочной железы (ПЖ). Может иметь острое и хроническое течение. Острый форма болезни возникает молниеносно и исчезает при своевременном и эффективном лечении. Хронический панкреатит – это длительное воспаление, протекающее с периодическими обострениями.
Заболевание является довольно распространенным.
В России хроническим панкреатитом страдают от 27 до 50 человек на 100 тыс. населения, а острая форма диагностируется примерно у 390 человек из 1 млн.
Воспаление ПЖ диагностируется у людей всех возрастов и полов. Чаще всего обе формы возникают у мужчин. Большая часть пациентов на момент первичной диагностики находятся в возрасте от 30 до 40 лет. Удалось выяснить, что предрасположенность передается по наследству.
Строение и функции поджелудочной железы
Поджелудочная железа представляет собой небольшой орган, весом около 80 г, длиной от 14 до 18 см. Находится в верхней части живота между селезенкой и тонкой кишкой. Располагается не внутри брюшной полости, а далеко сзади, прямо перед позвоночником.
Делится на три основные части: голова, тело и хвост. Большое тело ПЖ проходит через верхнюю часть живота, пересекая позвоночный столб в области второго поясничного позвонка. Хвост поджелудочной железы находится в левой верхней части живота, входя в соседство с селезенкой и левой почкой.
Экзокринная функция ПЖ
Через специальный, продольный проток, вырабатываемые ферменты попадают в тонкий кишечник, где начинают действовать. Поскольку образующиеся ферменты являются достаточно агрессивными веществами, поджелудочная железа обладает эффективными механизмами защиты от самопереваривания: белковые расщепляющие ферменты (пептидазы), такие как трипсин и химотрипсин, образуются в виде неактивных предшественников.
Превращение в «биологически активные ножницы» происходит в тонком кишечнике (с помощью фермента, называемого энтерокиназой). Он отсекает небольшие фрагменты от предшественника трипсина трипсиногена, создавая функциональный трипсин. Это в то же время активатор для других гормонов. Кроме того, поджелудочная железа образует ферменты, расщепляющие крахмал (амилазы), жир (липазы) и нуклеиновую кислоту (нуклеазы).
Все упомянутые ферменты будут оптимально функционировать только в том случае, если в их среде не слишком высокая кислотность (= pH 8). Но поскольку пища поступает из желудка, предварительно переваривающего ее, желудочная кислота должна быть предварительно обезврежена (нейтрализована). Для этого ферменты выпускаются в тонкую кишку с 1-2 л нейтрализующей (богатой бикарбонатом) жидкости. Это и есть экзокринная функция, за которую отвечает наибольшая доля поджелудочной железы.
Под экзокринной функцией понимается выработка ферментов для пищеварительной системы. Вся ткань поджелудочной железы разделена на доли, которые отделены друг от друга с помощью соединительной ткани. Внутри соединительнотканных путей находятся нервные окончания и сосуды, которые снабжают поджелудочную железу кровью.
Эндокринная функция
С другой стороны, гормональная (эндокринная) доля ПЖ невелика. Ее еще называют островной: расположение этих клеток в группах, диффузно разбросанных по всей железе, под микроскопом напоминает островки. Чаще всего около 1 млн островков встречаются в задней части (так называемом хвосте).
Самым важным гормоном является инсулин. Его задача заключается в расщеплении сахара (глюкозы). Функция – снижение уровня сахара в крови. При отсутствии или недостатке этого гормона возникает сахарный диабет.
Клетки, продуцирующие инсулин, называются B-клетками. A-клетки, с другой стороны, производят гормон противоположного действия, глюкагон. Он обеспечивает доставку сахара из запасов печени, если прием пищи был пропущен. Таким образом, в любое время обеспечивается достаточный запас внутренних органов (в частности, мозга). Благодаря этому сложному взаимодействию различных механизмов регуляции все пищеварение и сахарный баланс организма регулируются.
Виды панкреатита
Таблица – Классификация воспалительного процесса в ПЖ
Чрезмерное употребление спиртных напитков
Ярко выраженная клиническая картина.
Неправильный отток желчи на фоне холецистита, холангита и отклонений со стороны сократительной активности желчного пузыря
Имеет длительный период (более 6 месяцев), развивается в результате движения камней, провоцирующих закупорку.
Глистные инвазии, травмирование брюшной полости, интоксикация инфекционного или медицинского генеза
Разрушает и нарушает функции поджелудочной железы.
Нарушение процессов выработки и оттока ферментов поджелудочной железы
Имеет медленно прогрессирующее течение и отличается частыми рецидивами.
Разрастание соединительной ткани, появление кальцинатов и кист между протоками, которые препятствуют оттоку поджелудочного сока
Сопровождается увеличением головки железы. Характеризуется нарушением кишечных функций в 30-40% случаев.
Прием медикаментозных препаратов
Имеет только острую форму заболевания. Не исключен летальный исход.
Другое заболевание желудочно-кишечного тракта (гастрит и пр.)
Проявляется внезапной болью жгучего характера выше пупка, которая имеет опоясывающий характер.
Особенности течения
У 20% пациентов с хроническим панкреатитом и от 10 до 25% случаев с острой формой заболевания очевидной причины развития болезни не обнаружено.
Роль генетики в развитии панкреатита становится все более очевидной. Если есть родственники, которым поставлен данный диагноз, то шансы возрастают – особенно в сочетании с перечисленными ниже факторами риска.
Если признаки присутствуют длительно, или за периодами покоя идут периоды обострения (рецидивы), то речь идет о переходе заболевания в хроническую форму течения. Ремиссия панкреатита – это состояние, для которого характерно отсутствие симптомов болезни на протяжении длительного времени.
Полные ремиссии бывают стойкими (около 6 месяцев или нескольких лет) и нестойкими – обострение и ремиссия сменяют друг друга.
Особенности острой и хронической формы
Воспаления ПЖ характеризуются постоянными или рецидивирующими болями в животе, которые могут сопровождаться функциональной недостаточностью органа.
Таблица – Степени тяжести острой формы воспаления ПЖ
Боль в надчревной области, желтуха, напряжение мышц живота
Наличие в крови ПРФ (+), С-реактивного белка (+).
2-я (ограниченная панкреонекрозная)
Диффузные боли в надчревной области, метеоризм, напряжение мышц живота, кишечная непроходимость, повышение температуры до 38 градусов, тахикардия (от 100 уд/мин)
Нерезко выраженная гипергликемия, азотемия, наличие ПРФ в крови (++), С-реактивного белка (++), снижение концентрации агмакроглобулина.
3-я (диффузная панкреатонекрозная)
Присоединяется шоковое состояние, дыхательная недостаточность, олигурия, желудочно-кишечное кровотечение, тахикардия (140 уд/мин). Ухудшения прогрессируют, несмотря на лечение
Выраженная гипергликемия и гипокальциемия, гипоксия, метаболический ацидоз.
4-я (тотальная панкреатонекрозная)
Жалобы исчезают, нарастает интоксикация организма
Увеличивается ацидоз, уменьшается ферментемия.
Затяжная форма острого панкреатита имеет хронические осложнения. В основу патологического процесса входят остатки воспаления или некроза (секвестр, инфильтрат, флегмона или киста).
Симптомы панкреатита
К счастью, панкреатит – это заболевание, которое генерирует ряд специфических симптомов. Благодаря этому удается установить диагноз после их изучения. Тем не менее, клинические признаки могут варьироваться в зависимости от типа панкреатита и общего состояния здоровья пострадавшего.
Вышеуказанные симптомы способны проявляться как при острой, так и при хронической форме. Хроническая сопровождается непреднамеренной потерей веса. При этом изменяется запах и консистенция каловых масс (они могут оказаться маслянистыми).
Осложнения воспаления ПЖ
При одном типе симптомов боль в верхней части живота продолжается, но варьируется по интенсивности, и возникают такие осложнения, как абсцесс, киста или рак поджелудочной железы. С другой симптоматической картиной, признаки панкреатита приходят и уходят «вспышками» и похожи на те, которые наблюдаются в легких и умеренных случаях острого панкреатита. Например, сильная боль может внезапно развиться, но она длится всего несколько дней.
Независимо от характера клинических признаков, по мере прогрессирования хронического заболевания, клетки, ответственные за выработку пищеварительных ферментов, в конечном счете, разрушаются и боль утихает. Отсутствие пищеварительных ферментов означает, что пища больше не расщепляется должным образом, что называется недостаточностью поджелудочной железы. Это приводит к образованию неприятно пахнущего, жирного, бледного стула, а плохое усвоение пищи приводит к тому, что пациент теряет вес.
В конце концов, клетки ПЖ, ответственные за секрецию инсулина, также разрушаются, и у пациента развивается диабет 1-го типа. Воспаление, наблюдаемое при хроническом панкреатите, также является фактором риска развития рака поджелудочной железы.
Диагностика панкреатита
Как только симптомы, о которых упоминалось ранее, будут приняты во внимание, необходимо проконсультироваться с врачом. Специалист изучит историю болезни пациента, а затем приступить к выполнению некоторых обязательных тестов, которые помогут диагностировать заболевание, вызывающее дискомфорт.
Врач назначит одно исследование или целый комплекс диагностических процедур, что зависит от симптомов и состояния пациента. Чаще всего достаточно проведения анализа крови и стула, а также УЗИ.
Лечение панкреатита
Терапия направлена на уменьшение воспаления этого органа и предотвращение осложнений. Острый панкреатит является самоограниченным заболеванием, т. е. состояние ухудшается внезапно. При этом рекомендуется использовать препараты для облегчения боли в животе, вводить внутривенно сыворотку для контроля гидратации и организовать правильное питание для уменьшения воспаления и предотвращения серьезных осложнений.
Лечение не отличается у мужчин и женщин, и может проводиться с восполнением основных ферментов, уменьшающих диарею и плохое пищеварение. Также врач прописывает обезболивающие средства для устранения дискомфорта. Хронический панкреатит, вызванный аутоиммунным заболеванием или алкоголизмом, как правило, не излечивается.
Лечение острой формы заболевания
Острый панкреатит сопровождается интенсивным воспалением в поджелудочной железе и характеризуется быстрым развитием, поэтому лечение должно быть начато как можно раньше.
Операция подразумевает удаление мертвой ткани или дренирование выделений. Хирургическое вмешательство назначается пациентам с инфицированным некрозом ПЖ и другими осложнениями (абсцессы, кровотечения, перфорация или обструкция внутренних органов). Операция также может быть показана для удаления желчного пузыря в ситуациях, когда есть крупные конкременты.
Терапия при хроническом панкреатите
При хронической форме болезни возникает воспаление поджелудочной железы, которое может привести к образованию рубцов и разрушению ткани поджелудочной железы. Это может привести к частичной или полной дисфункции внутреннего органа.
Обезболивающие необходимы для облегчения боли в животе. Также может потребоваться использование инсулина у пациентов, страдающих диабетом в результате этого заболевания. Кортикостероиды назначаются для уменьшения воспаления у людей с аутоиммунными нарушениями.
Операция обычно проводится, когда необходимо удалить закупорки или сужение протоков ПЖ или удалить поврежденную ткань, ухудшающую воспаление. Хирургическое вмешательство направлено на снятие давления или обструкции протока поджелудочной железы или удаление поврежденной или инфицированной части органа. Если состояние пациента не улучшается, то показано удаление всей поджелудочной железы с последующей аутотрансплантацией островков.
Оказание первой помощи
Обязательно нужно обратиться к врачу. Специалист назначит лечение для устранения признаков интоксикации организма и повышения уровня ферментов до оптимальных показателей. Также будут назначены антибактериальные препараты и проведена восстановительная терапия.






