в чем заключается экзокринная функция поджелудочной железы
В чем заключается экзокринная функция поджелудочной железы
Участие в пищеварении и регуляции обмена – основные функции поджелудочной железы, которая является одновременно как экзокринным (секретирующим), так и эндокринным (инкретирующим) органом.
Экзокринная функция поджелудочной железы
Секретирующая функция поджелудочной железы подразделяется на два вида:
Ферменты поджелудочной железы
Существует несколько видов панкреатических ферментов:
Секреция поджелудочной железы
Количество и качественный состав употребленной пищи прямо пропорциональны количеству выделяемого панкреатического сока и его ферментативной активности. Увеличение секреции поджелудочного сока вызывает большой объем пищи, которая стимулирует повышение кислотности в желудке. Прием жидкой пищи вызывает более быструю секрецию поджелудочной железы, чем медленно эвакуируемая из желудка твердая, жирная пища. Продукция панкреатического сока увеличивается спустя 2-3 минуты после попадания пищи в желудок, продолжительность её составляет от 6 до 14 часов. Наибольший секреторный ответ вызывает смешанная пища. Сильными стимуляторами, воздействующими на секреторные ферменты поджелудочной железы, являются нейтральные жиры, продукты их переваривания и белки. Аминокислоты, поступающие в кишечный тракт (особенно фенилаланин, холин, метионин), влияют на резкое увеличение в крови уровня холецистокинина – гормона, отвечающего за местную стимуляцию деятельности ацинарных клеток, обладающих функцией синтеза ферментов.
Преобладание в рационе питания углеводов облегчает деятельность поджелудочной железы, поэтому данная группа продуктов особенно рекомендована в диетах для пациентов, страдающих обострением хронического панкреатита.
Продукты и напитки, возбуждающие аппетит (фрукты, молочные продукты, продукты, содержащие специи и пряности, маринады, соки и алкоголь), увеличивают продукцию желудочного сока, соляной кислоты, которая, в свою очередь, стимулирует начало внешней секреции поджелудочной железы.
Нарушения в работе поджелудочной железы
Нарушения процесса пищеварения в тонкой кишке напрямую связаны с изменением синтеза ферментов, вызванным дисфункцией поджелудочной железы. При наличии в ней патологических процессов угнетается действие липазы, гидролизирующей жиры, что ведет к их недостаточному перевариванию и выведению с калом до 80% от массы, поступившей в организм. Нарушается также расщепление белков, о чем может свидетельствовать креаторея, характерным признаком которой является наличие в каловых массах повышенного объема мышечных волокон. Недостаточность пищеварения может привести к таким негативным последствиям, как диспептический синдром, обезвоживание, нарушения кислотно-основного равновесия и кишечная аутоинтоксикация.
Внешняя секреция поджелудочной железы вызывается наличием в организме ряда воспалительных заболеваний и некоторых других патологических процессов:
Развитие в поджелудочной железе обтурационных процессов, которые затрудняют либо полностью перекрывают отток панкреатического сока в двенадцатиперстную кишку, и возникающая вследствие данной патологии гипертензия может вызвать острую боль в этой области, а также внутренние разрывы и разрушения паренхимы органа. В результате деструкции поджелудочной железы происходит всасывание её ферментов, продуктов разрушения в кровь и окружающие органы, что ведет к развитию некрозов и формированию синдрома интоксикации организма.
Роль поджелудочной железы в нашем организме
Что такое поджелудочная железа и какова ее цель в человеческом теле? Большинству людей знакомо название данного органа, но они, возможно, не знакомы с тем, что делает этот градулярный орган. По существу, поджелудочная железа играет важную роль в пищеварительной системе человека, производя энзимы, которые помогают разрушать пищу в кишечнике.
Как выглядит поджелудочная железа
Под желудочком, под брюшной полостью расположена поджелудочная железа, которая имеет длину от 6 до 10 дюймов и простирается горизонтально по брюшной полости. Ее форму часто сравнивают с рыбой, потому что она имеет большую голову и небольшой хвост и делится на четыре части:
Поджелудочная железа на самом деле состоит из двух типов желез, определяемых их тканевыми именами, экзокринными и эндокринными тканями, но работает вместе как единое целое. Экзокринная ткань содержит 95 процентов поджелудочной железы и отвечает за продуцирование ферментов, которые помогают в пищеварении. Остальные 5 процентов состоят из эндокринных клеток, называемых «островками Лангерганса», выполняющих важную функцию высвобождения гормонов, которые контролируют количество продуцируемых панкреатических ферментов, а также для контроля уровня сахара в крови.
Ферменты поджелудочной, помогающие пищеварению
Ниже приведены три типа ферментов поджелудочной, которые отвечают за переваривание пищи:
Поджелудочная железа тяжело работает для производства этих трех типов ферментов и может генерировать до восьми чашек этих ферментов ежедневных. Однако, если не будете осторожны с выбором диеты, поджелудочная железа может пострадать и, в итоге, это приведет к такому заболеванию, как панкреатит.
Панкреатит
В основном, панкреатит — это состояние, при котором поджелудочная железа становится опухшей или воспаленной, вызывая боль в животе, рвоту и тошноту. Одним из распространенных факторов риска панкреатита является алкоголизм. Фактически, чрезмерное потребление алкоголя составляет 75% случаев хронического панкреатита.
Желчные камни, твердые вещества, обычно образующиеся из избыточного холестерина в желчном пузыре, являются еще одной распространенной причиной панкреатита. Когда желчный пузырь опустеет сам, желчные камни будут перемещаться вдоль протока поджелудочной железы и вызывать блокировку, что приводит к панкреатиту.
Лечение
Лечение панкреатита обычно начинается с поста, чтобы помочь поджелудочной железе отдохнуть от производства ферментов. После этого, эндоскоп может использоваться для выполнения различных задач, таких как установка стента на поджелудочном протоке или удаление желчных камней. Хирургия может потребоваться, особенно если образовался абсцесс и гнилая ткань. После того как начнете восстанавливаться после лечения, здоровый образ жизни должен быть принят за норму, чтобы помочь состоянию стать хроническим.
Болезни поджелудочной железы
Поджелудочная железа считается ключевым органом эндокринной и пищеварительной систем. Название она получила из-за своего расположения под желудком (в верхней части брюшной полости). Эту железу разделяют на три части. Широкий конец называют головкой, среднюю часть – телом, а узкий конец – хвостом.
Каковы функции поджелудочной железы?
Поджелудочной железой выполняются две важные функции.
Каковы симптомы заболеваний поджелудочной железы?
Проблемы железы проявляются определенными симптомами:
Распространенных заболеваниях поджелудочной железы
Панкреатит
Острый панкреатит – это воспаление поджелудочной железы, возникшее стремительно.
Заболевание возникает, когда выход синтезируемых ею ферментов из железы затруднен и происходит «самопереваривание» органа, вызывающее острую боль.
Наиболее частые причины возникновения острого панкреатита: инфекции, злоупотребление алкоголем и камни в желчном пузыре, попадающие в желчевыводящие пути (поджелудочная железа соединена с желчевыводящими протоками в месте впадения в двенадцатиперстную кишку) и блокирующие выход ферментов. Другие факторы: прием некоторых препаратов, повреждения железы (физические), эпидемический паротит и рак поджелудочной железы.
Хронический панкреатит – это вялотекущие, периодически повторяющиеся обострения воспаления поджелудочной железы. При обострении появляются симптомы острого панкреатита, а в фазе ремиссии – в основном, пищеварительные расстройства.
При лечении панкреатита следует провести терапию болезней, которые могли стать причиной хронического воспаления. Важно отказаться от употребления алкоголя. Если в желчном пузыре есть камни, наш доктор направит вас на их удаление.
Врач назначает препараты, уменьшающие выделение желудочного сока, а также ферментные средства, не содержащие компоненты желчи. Рекомендуется поголодать первые несколько дней лечения. Разрешено употреблять негазированные щелочные минеральные воды, некрепкий чай.
Доброкачественные новообразования
Кисты располагаются непосредственно в поджелудочной железе или в окружающих тканях. Они часто вызывают боли и сдавливание протоков, поэтому должны быть удалены. В железе появляются и доброкачественные опухоли (фибромы, липомы, аденомы и т.д.), которые тоже удаляют хирургическим путем.
Рак поджелудочной железы
Рак обычно поражает клетки основного протока железы и распространяется на тело органа.
К факторам риска относят курение, хронический панкреатит и возраст старше 65 лет. Запущенный рак поджелудочной железы способен распространиться на органы брюшной полости, привести к летальному исходу.
Для лечения используются хирургические методы, химиотерапия, лучевая терапия и пожизненное введение инсулина и др.
Диагностика
Диагностику заболеваний поджелудочной железы проводят, чтобы выявить особенности патологического процесса. Наши доктора-гастроэнтерологи используют разные методы:
Профилактика заболеваний поджелудочной железы
Следует помнить, что на функционирование железы наиболее негативно влияет алкоголь, курение, нерегулярный прием пищи, жареная, острая и жирная пища. Всего этого следует избегать. Рацион питания должен быть здоровым. Принимать пищу нужно по четыре-пять раз в день, также важна умеренность в еде.
К заболеваниям поджелудочной железы следует серьезно относиться и обязательно всесторонне обследоваться, чтобы получить оптимальное лечение.
Наша клиника предлагает современные способы диагностики с консультацией опытных специалистов для лечения заболеваний поджелудочной железы. Не откладывайте на потом и запишитесь на прием к гастроэнтерологу прямо сейчас.
В чем заключается экзокринная функция поджелудочной железы
Поджелудочная железа (лат. páncreas) – это орган в брюшной полости размером с ладонь, расположенный между желудком и позвоночником.
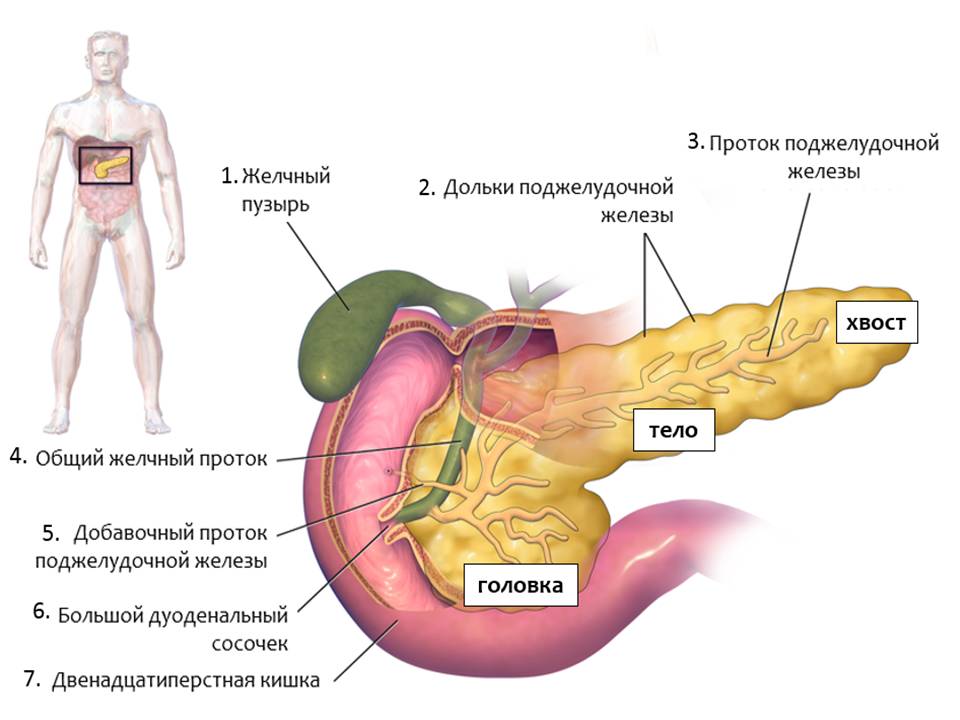
Рис. 1. Строение поджелудочной железы. Адапт. из Wikipedia
В поджелудочной железе выделяют три отдела: головку, тело, хвост (рис.1). Все отделы поджелудочной железы выполняют одинаковые функции, а именно:
Пищеварительные ферменты из поджелудочной железы попадают в кишечник через проток поджелудочной железы [3]. Проток поджелудочной железы[3] соединяется с общим желчным протоком [4], по которому идет желчь из желчного пузыря [1] и печени, и они впадают в двенадцатиперстную кишку[7] в области большого дуоденального сосочка[6]. Эта функция поджелудочной железы также называется экзокринная, то есть направленная наружу. Основная масса поджелудочной железы выполняет эту функцию.
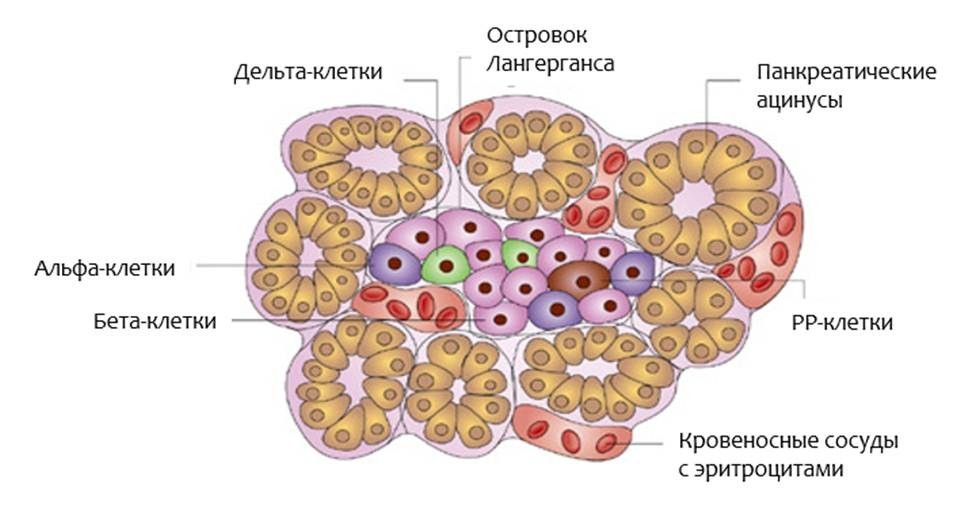
Вторая функция поджелудочной железы – эндокринная функция, то есть направленная внутрь – это производство гормонов, контролирующих уровень глюкозы крови. Выполняют эту функцию отдельные группы клеток, их называют островки поджелудочной железы или островки Лангерганса. Во всей поджелудочной железе около 1 миллиона островков, что составляет 1-2% от общей массы поджелудочной железы. Они располагаются диффузно во всем объеме поджелудочной железы. В отличии от ферментов, которые синтезируются в проток поджелудочной железы и стекают в кишечник, клетки островков Лангерганса продуцируют гормоны непосредственно в кровь, а именно в мелкие кровеносные сосуды, проходящие через поджелудочную железу.
Если вы посмотрите на островок Лангерганса через микроскоп (рис.2), вы найдете в нем:
Бета-клетки содержат своего рода «встроенный» глюкометр. Если уровень глюкозы крови повышается, то они выпускают инсулин. Если уровень глюкозы крови снижается, то секреция инсулина прекращается. Если уровень глюкозы падает ниже нормального уровня, то альфа-клетки высвобождают глюкагон. Другие гормоны, вырабатывающиеся клетками островков Лангерганса, нужны для того, чтобы островковые клетки взаимодействовали друг с другом. Островки Лангерганса являются очень маленькими, примерно 0,1 мм в диаметре. Все островки взрослого человека содержат приблизительно 200 единиц инсулина. Объем их всех в сочетании не больше, чем кончик пальца. Инсулин является гормоном, который помогает организму усваивать и использовать глюкозу и другие питательные вещества. Он как «ключ, открывающий двери» для глюкозы внутрь клетки. Без инсулина, уровень глюкозы крови повышается (подробнее об инсулине в разделе Инсулин и его значение для организма).
Роль поджелудочной железы в развитии сахарного диабета
Для того чтобы разобраться в этом вопросе, рассмотрим каждый тип сахарного диабета отдельно.
Сахарный диабет 1 типа
При сахарном диабете 1 типа происходит гибель бета-клеток, следовательно, поджелудочная железа не производит или производит незначительное количество инсулина. Сахарный диабет 1 типа обычно развивается, когда иммунная система разрушает бета-клетки поджелудочной железы. Это называется аутоиммунный ответ. Собственная иммунная система воспринимает бета-клетки как инородные объекты, такие как бактерии или вирусы, и начинает их атаковать и разрушать. Когда более 90% бета-клеток разрушаются (этот процесс занимает от нескольких месяцев до максимум нескольких лет), организм начинает ощущать нехватку инсулина, и уровень глюкозы крови повышается. Тогда у человека появляются «большие» симптомы сахарного диабета, такие как жажда, учащенное мочеиспускание, похудание. Раньше этот тип сахарного диабета называли инсулин-зависимый сахарный диабет. Это значит, что для лечения необходим инсулин сразу, как только поставили диагноз.
На данный момент остается неизвестным, почему возникает этот аутоиммунный ответ. Генетически человеку может передаться склонность к аутоиммунным заболеваниям (сахарный диабет 1 типа является только одним из многих аутоиммунных заболеваний), но вот что именно служит пусковым механизмом, триггером сахарного диабета 1 типа, пока что недостаточно ясно. (Подробней об этом вы можете узнать в разделе Причины сахарного диабета 1 типа).
Сахарный диабет 2 типа
При сахарном диабете 2 типа способность поджелудочной железы вырабатывать инсулин не исчезает полностью. Но организм становится все более устойчивым (резистентным) к инсулину. То есть создается ситуация, когда нормальный уровень инсулина крови не может «открыть глюкозе дверь в клетку». Следовательно, если организм не реагирует на нормальный уровень инсулина крови, то поджелудочной железе приходится вырабатывать все больше и больше инсулина. И если на этот процесс никак не повлиять, то это приведет к истощению поджелудочной железы и абсолютной недостаточности инсулина.
Причины сахарного диабета 2 типа – это комплекс генетических факторов и условий окружающей среды. Генетически человек наследует группу генов предрасположенности к сахарному диабету 2 типа, и чаще всего у человека с СД 2 типа есть родственники с СД 2 типа. Также некоторые этнические группы имеют более высокую предрасположенность к этому заболеванию. Но разовьётся сахарный диабет 2 типа или нет зависит от самого человека, от его образа жизни. На это влияет характер питания, уровень физической активности и т.д. (Подробней об этом вы можете узнать в разделе Причины сахарного диабета 2 типа).
Таблетки, используемые для лечения сахарного диабета 2 типа, не содержат инсулин, они действуют либо путем увеличения чувствительности организма к инсулину, либо путем увеличения секреции инсулина из поджелудочной железы. Диета и снижение избыточного веса (если он есть), также являются основными компонентами лечения сахарного диабета 2 типа. Редко, когда инъекции инсулина необходимым на ранних стадиях сахарного диабета 2 типа. Но при истощении поджелудочной железы инсулинотерапия может стать необходимым компонентом лечения сахарного диабета 2 типа.
Гестационный сахарный диабет
Эта форма диабета возникает во время беременности и в большинстве случаев проходит после рождения ребенка.
В течение всей беременности плацента вырабатывает гормоны, которые препятствуют нормальной работе инсулина (они повышают резистентность к инсулину). Как правило, поджелудочная железа может просто увеличить количество производимого инсулина, и у женщины будет нормальный уровень глюкозы крови. Иногда, однако, поджелудочная железа не может компенсировать потребность организма в инсулине, и тогда у женщины повышается уровень глюкозы крови и развивается гестационный сахарный диабет.
Все беременные женщины должны быть обследованы на наличие гестационного сахарного диабета. Важно распознавать и лечить гестационный сахарный диабет как можно скорее, чтобы свести к минимуму риск осложнений у ребенка. (Подробней об этом вы можете узнать в разделе Гестационный сахарный диабет).
Поджелудочная железа / Из кн. Саблин О.А., Гриневич В.Б., Успенский Ю.П., Ратников В.А. Функциональная диагностика в гастроэнтерологии. СПб, 2002.
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
Анатомо-физиологические особенности
Экзокринно-эндокринная железа расположена так, что ее стенки граничат с желудком, двенадцатиперстной кишкой, поперечно-ободочной кишкой, печенью, аортой, левой почкой, селезенкой, солнечным сплетением.
Вдоль задней поверхности поджелудочной железы к селезенке проходит селезеночная артерия и селезеночная вена (arteria et vena lienalis). Поджелудочную железу, между ее головкой и телом, пересекают верхняя артерия и брыжеечная вена (arteria et vena mesenterica superior).
Особенность анатомического строения поджелудочной железы заключается в том, что группы клеток (ацинарных) образуют дольки, из которых образуются большие доли с прослойками соединительной ткани между ними. В ацинарных клетках происходит синтез ферментов. На микрофотографиях срезов с использованием радиоиммуногистохимической методики видны проферменты в центре дольки, они попадают в мелкие протоки, которые отходят от каждого ацинуса, мелкие протоки собираются в большие протоки, которые под различным углом впадают в главный, вирсунгов (d.wirsungi), и добавочный (d.accessorius santorini) проток поджелудочной железы. Сеть лимфатических сосудов поджелудочной железы взаимодействует с лимфатической системой желчных протоков, желчного пузыря и двенадцатиперстной кишки.
У человека поджелудочная железа за сутки выделяет около 1-2 л сока. Синтез жидкой части панкреатического секрета, включение в него электролитов совершается преимущественно в протоковых клетках. Транспорт воды происходит вслед за транспортом ионов в протоки. В просвет протоков вода переходит пассивно, под влиянием осмотического давления. Образуемый секрецией ацинарных клеток и клеток протоков сок поджелудочной железы является гипертоническим и обусловливает движение воды по системе протоков вплоть до их впадения в кишку. Сок, вытекающий из большого дуоденального соска в кишку, является изоосмотическим с плазмой. В основе секреции электролитов поджелудочной железой находятся метаболически зависимые транспортные процессы (активный транспорт).
Поджелудочная железа синтезирует и выделяет около 25 пищеварительных ферментов. Они участвуют в распаде карбогидратов (амилаза), протеинов (трипсин, химотрипсин), липидов (липаза), нуклеиновых кислот (рибонуклеаза, дезоксирибонуклеаза). Синтез энзимов происходит относительно постоянно, но секреция увеличивается в ответ на пищу или во время голодной пищеварительной деятельности. При секреции пищеварительных гидролаз, доставка аминокислот через мембрану ацинарной клетки происходит с помощью активного транспортного процесса и различных переносчиков.
Гидролиз жиров липазой поджелудочного сока усиливается под действием желчи, точнее солей желчных кислот и Са++. Незначительные количества панкреатических ферментов попадают в кровь (инкреция ферментов). Инкреция увеличивается при затруднении оттока панкреатического сока в двенадцатиперстную кишку и при повышении проницаемости мембран ацинусов. Отсюда измерение количества ферментов в крови приобретает диагностическое значение. Мембрана ацинарных клеток содержит два класса рецепторов к холецистокинину: с высоким и низким сродством к пептиду. Высоко-аффинные рецепторы включают секрецию энзимов, а низко-афинная популяция рецепторов ингибирует высвобождение протеолитических ферментов.
Методы исследования экзокринной функции
Панкреозимин-секретиновый тест
Секрет поджелудочной железы получают методом дуоденального зондирования с использованием двух- или трехканального зонда, который позволяет аспирировать отдельно желудочное и дуоденальное содержимое. Зонд устанавливают под рентгеновским контролем таким образом, чтобы олива находилась в нижнем отделе нисходящей части двенадцатиперстной кишки. Правильность нахождения зонда подтверждает выделение из дуоденального канала зонда содержимого кишки с примесью желчи. Желудочный и дуоденальный секрет получают путем активной аспирации. Базальную порцию дуоденального содержимого собирают в течение 30 мин.
Основными стимуляторами секреции поджелудочной железы являются секретин и панкреозимин (холецистокинин). При этом секретин стимулирует выделение бикарбонатов ацинозной тканью поджелудочной железы, а панкреозимин способствует выделению панкреатических ферментов. Исходя из вышеуказанного, целесообразно вводить вначале панкреозимин, а затем секретин. При этом, под действием панкреозимина, в протоковую систему железы поступает богатый ферментами секрет, который после введения секретина обильным током щелочного сока «вымывается» в двенадцатиперстную кишку.
Внутривенно вводят раствор панкреазимина в дозе 1,5 ед./кг и собирают в течение 20 мин следующую порцию дуоденального содержимого. Вслед за этим вводят секретин в такой же дозе и собирают еще 3 порции дуоденального содержимого, каждую в течение 20 мин. При этом важно учитывать, что при внутривенном введении секретина и панкреозимина у ряда больных возможно развитие аллергических реакций.
В каждой из 5 порций содержимого определяют:
Нормальные значения вышеуказанных показателей при проведении секретин-панкреазиминового теста:
Объем секреции у больных хроническим панкреатитом по сравнению со здоровыми лицами чаще снижен, имеется тенденция к понижению и концентрации бикарбонатов в панкреатическом соке. Повышенная концентрация ферментов нередко отмечается в начальных стадиях развития воспалительно-дистрофического процесса в поджелудочной железе. Гиперсекреция при этом может быть объяснена гипертрофией и гиперплазией эпителия панкреатических канальцев.
Выделяют ряд типов патологической панкреатической секреции, встречающихся при различной патологии поджелудочной железы (Dreiling D., 1975):
Солянокислый тест
Тест Лунда
К достоинствам теста Лунда относится его простота и доступность, отсутствие необходимости внутривенного введения дорогостоящих гормональных препаратов. Недостатком теста является получение при зондировании панкреатического секрета в смеси с желчью и желудочным соком, что отражается на точности полученных результатов.
Анализ проведенных исследований результативности тестов Лунда и секретин-панкреозиминового, свидетельствует о сравнимости получаемых данных в относительно далеко зашедших стадиях хронического панкреатита, тогда как в начальных стадиях заболевания последний тест оказывается более чувствительным.
Определение химотрипсина в кале
О нарушениях секреции панкреатических ферментов у больных хроническим панкреатитом можно судить и путем химического определения ферментов в кале. Одним из наиболее стойких среди протеолитических и липолитических ферментов поджелудочной железы является химотрипсин, который сохраняется в кале при комнатной температуре до 2 недель.
Исследование производят спустя 3 дня после отмены всех пероральных ферментных препаратов. Предпочтительным является взятие небольшого количества (1 г) из суточного объема кала. Принцип метода основан на расщеплении химотрипсином М-ацетил-тирозин-этилового эфира с образованием кислых продуктов, которые оттитровывают щелочью.
При выраженных нарушениях экзокринной функции поджелудочной железы тест обнаруживает значительное снижение содержания химотрипсина. Вместе с тем, при умеренных функциональных нарушениях отмечается довольно значительное количество ложноположительных и ложноотрицательных результатов. В связи с этим определение химотрипсина кала признается большинством авторов ориентировочным тестом выявления выраженных экзокринных нарушений функции поджелудочной железы различной природы.
Определение перевариваемости ингредиентов пищи
Как правило, при этом используют непрямые способы. О состоянии внешней секреции железы косвенно можно судить по степени перевариваемости различных ингредиентов пищи, прежде всего, жиров и белков. Простейшим методом оценки перевариваемости служит качественное копрологическое исследование, проводимое в условиях тщательного соблюдения больным стандартной диеты с высоким содержанием жира и мясных продуктов.
Обычно в течение 3 дней назначают диету Шмидта, включающую 105 г белка, 135 г жира и 180 г углеводов. У лиц не переносящих подобную диету, выполнение этого исследования невозможно.
Признаками, свидетельствующими о внешнесекреторной недостаточности поджелудочной железы, являются повышенное содержание в испражнениях нейтрального жира и мыл при малоизмененном содержании жирных кислот. На наличие креатореи указывает повышенное содержание в каловых массах мышечных волокон, которые, в отличие от нормальных условий, оказываются малоизмененными с сохраненным поперечнополосатым рисунком и острыми концами.
Более точным является количественное определение химическими способами содержания жира в кале. При проведении теста необходим ежедневный прием 100 г жира в течение 2-3 дней накануне исследования и 3 дней проведения теста. Средняя суточная потеря свыше 6% жира с калом является признаком стеатореи и заставляет предполагать недостаточность панкреатической секреции.
Указанные тесты не являются высокочувствительными, т.к. стеаторея возникает лишь в случаях, когда продукция панкреатической липазы становится ниже 10% от нормальной. Они не позволяют также различать стеаторею «панкреатическую» и на почве мальабсорбции (нарушения всасывания жира в кишечнике). Количественное определение стеато- и креатореи химическим способом довольно сложно технически и обременительно для больного необходимостью довольно длительно соблюдать обильную жиром диету.
Радиоизотопный метод
Количественную оценку стеато- и креатореи более удобно проводить радиоизотопным методом. При этом необходимо учитывать, что стеаторея может быть обусловлена как недостатком панкреатической липазы, так и нарушением всасывания жира в кишечнике. При наличии мальабсорбции, нарушенным оказывается всасывание всех видов жира, который в повышенном количестве выделяется с калом. При поражении поджелудочной железы, в частности при хроническом панкреатите, нарушается всасывание только тех липидов, которые предварительно должны быть расщеплены липазой.
Для выявления стеатореи, обусловленной дефицитом панкреатической липазы, используется тест с триолеатом глицерина, меченным 131 I. Препарат принимают в дозе 0,15 мкКю/кг массы тела, разводя его в 30 мл растительного масла. Затем в течение 3 суток собирают каловые массы. Радиоактивность собранного кала подсчитывают с помощью сцинтилляционного счетчика в процентах ко всему количеству введенного изотопа. Выделение со стулом свыше 6% радиоактивного изотопа свидетельствует о наличии стеатореи, а при радиоактивности выведенного изотопа препарата, превышающей 10%, можно говорить о довольно тяжелой стеаторее.
Определение уровня креатореи проводят по сходной методике, обычно с помощью альбумина, меченного 131 I. За критический уровень, позволяющий говорить о наличии креатореи, принимается 5% выделенного радиоактивного йода, а при радиоактивности 10% и более йода в кале следует говорить о выраженной степени креатореи.
ПАБА-тест
Для проведения теста перорально принимается 1 г бензоил-тирозил-парааминобензойной кислоты (содержащей 340 мг парааминобензойной кислоты). Обследуемый в течение суток перед исследованием должен избегать приема ферментных препаратов, сульфаниламидов, диуретиков, алкоголя. После приема препарата, содержащего парааминобензойную кислоту, собирают мочу в течение 8 ч. Парааминобензойную кислоту определяют в моче фотометрическим методом. В норме за 8 ч с мочой выделяется от 51 до 78% принятой парааминобензойной кислоты.
При развитии выраженной внешнесекреторной недостаточности поджелудочной железы выделение парааминобензойной кислоты существенно снижается, часто более чем наполовину. ПАБА-тест позволяет определить как умеренные, так и тяжелые нарушения экзокринной панкреатической функции. Данный тест целесообразно использовать как метод массового обследования для первичного выявления поражений поджелудочной железы.
Эластазный тест
В отличие от существующих неинвазивных тестов, эластазный тест позволяет выявить эндокринную недостаточность поджелудочной железы уже на ранних стадиях заболевания. Эластаза в кале наиболее достоверно отражает экзокринную недостаточность поджелудочной железы, т.к. в отличие от остальных ферментов не инактивируется при транзите по кишечнику.
Стандартный эластазный копрологический тест содержит моноклональные антитела к панкратической эластазе человека. В отличие от тестов, основанных на поликлональных антителах он чувствителен и специфичен только в отношении панкреатической эластазы 1 человека.
В таблице 6 приведены колебания содержания панкреатической эластазы в кале.
Таблица 6. Содержание панкреатической эластазы в кале.
Определение жиров в кале
Определение эластазы в кале
Показания к назначению копрологического эластазного теста:
Исследование эластазы кала показано при заболеваниях, сопровождающихся экзокринной недостаточностью поджелудочной железы: хроническом панкреатите, муковисцидозе, желчнокаменной болезни, сахарном диабете, состояниях после гастрэктомии, резекций желудка и кишечника, для дифференциальной диагностики «острого живота».
Эластазу также можно определять в сыворотке крови. Важная особенность эластазного сывороточного теста состоит в том, что он регистрирует факт появления ферментов поджелудочной железы в крови (так называемое «уклонение ферментов»), которое происходит при остром воспалении поджелудочной железы. При этом происходит активация ферментов уже в поджелудочной железе, а затем, вследствие разрушения мембран ацинарных клеток и эндотелия сосудов, поступление их в кровоток.
При этом определение эластазы в сыворотке крови имеет ряд преимуществ по сравнению с определением амилазы крови (табл. 8).
Таблица 8. Сравнительная характеристика специфичности и чувствительности методов диагностики панкреатической ферментемии.
Амилаза сыворотки крови
Эластаза сыворотки крови
Для исследования необходимо следующее оборудование:
ИФА-набор «Шебо-Биотек» для определения эластазы 1 в кале рассчитан на исследование 41 образца. Продолжительность исследования эластазы 1 в кале не более 4-х часов. Хранение образцов возможно при температуре 4-8 градусов до 3-х суток, при минус 20 о С до года. Герметично упакованные образцы кала можно транспортировать при комнатной температуре в течение нескольких дней, в т.ч. по почте.