в чем разница между флюкостатом и флуконазолом
Что такое Флюкостат
Флюкостат – это препарат противогрибкового действия. Он проявляет активность в отношении многих популярных типов грибов, вызывающих заболевания у человека. Среди них широко распространен кандидоз.
Как действует Флюкостат на молочницу
Основным действующим веществом препарата является флуконазол. Это фунгицид, останавливающий формирование оболочек клеток патогенной и условно патогенной флоры, восприимчивой к препарату. В результате чего клетки грибов распадаются.
Флюкостат активен в отношении Кандиды, Криптококка, Микроспорума и некоторых других грибов, в том числе вызывающих кокцидиоз, гистоплазмоз, стрегущий лишай, микозы и эпидермофитию стоп.
Как применять Флюкостат при молочнице
Режим дозирования, как правило, подбирается индивидуально, поскольку зависит от формы грибкового поражения, выраженности заболевания и возраста пациента. Препарат выпускают в форме капсул. Упаковка содержит 1,2 или 7 штук. При молочнице рекомендуется приобретать упаковку с 1 или 2 капсулами, так как этот тип упаковки подразумевает наличие 150г флуконазола в 1 капсуле. В упаковках по 7 капсул разовая доза значительно ниже – 1 капсула содержит 50г действующего вещества.
При первичном заражении молочницей, на ранней стадии заболевания принимают 1 капсулу. При остром течении болезни также достаточно разового приема 1 капсулы, содержащей 150мг флуконазола. При повторном распространении грибковой инфекции принимают по 1 капсуле в день, два дня подряд. Рекомендовано вторую дозу выпить в то же время, что и первую. Это обеспечит исключения перерыва между пребываниями препарата в крови, а также снизит риск передозировки.
Как быстро действует Флюкостат при молочнице
Одновременный прием пищи с использованием препарата не влияет на скорость и качество всасывания вещества. Максимальная концентрация вещества в плазме крови наблюдается уже спустя 40 минут. Из организма препарат выходит постепенно, длительно. В течение 30 часов происходит полувыведение. Попав в организм, флуконазол начинает активную борьбу с клетками грибов уже спустя час. Первое облегчение пациент может почувствовать спустя два часа после приема первой капсулы. При обширном распространении кандидоза симптомы исчезают на утро после приема.
Можно ли Флюкостат во время месячных
Менструальные кровотечения не являются противопоказаниями к применению препарата. Флуконазол не оказывает влияния на систему кроветворения, не способствует кровотечениям и не влияет на маточные сокращения.
Как принимать антибиотики и Флюкостат
Прием флуконазола одновременно с антибактериальной терапией должен обсуждаться с лечащим врачом, потому как некоторые формы антибиотиков не совместимы с флуконазолом:
Одновременный прием с эритромицином приводит к развитию кардиотоксичности и, как следствие, сердечной смерти. Поэтому назначение одного из препаратов является противопоказанием для другого.
Рифампицин ускоряет вывод полувыведения флуконазола из крови. В связи с чем, врач должен принять решение по увеличению дозы Флюкостата, если предполагается одновременный прием с рифампицином.
Азитромицин не оказывает существенного воздействия на флуконазол, как и противогрибковое средство не мешает действию антибиотика.
Самостоятельный прием Флюкостата возможен только в случаях, когда больной не принимает больше никаких препаратов. В противном случае перед использованием Флюкостата необходимо проконсультироваться с врачом на предмет совместимости лекарственных средств.
Что лучше Микосист или Флюкостат
Микосист – противогрибковое средство, действующее вещество которого не отличается от того, что используется у Флюкостата – флуконазол. Формы выпуска такие же – капсулы, по 50мг или 150мг в каждой. В форме ампул или суппозиториев не выпускается. А значит, показатели всасываемости, периода полувыведения и возможные побочные эффекты у представленных препаратов идентичны. Приобретая в аптеке препарат от молочницы, выбор стоит делать, опираясь на цену в конкретной торговой точке.
Какой препарат лучше Флюкостат или Флуконазол
Флуконазол – основное действующее вещество Флюкостата. По своему действию оба препарат идентичны, и могут называться полными аналогами друг друга. Однако, делая выбор в аптечном пункте, лучше отдать приоритет Флуконазолу, так как он в разы дешевле своего именитого аналога.
Можно ли пить Флюкостат во время беременности
Прием любых медикаментов беременная женщина обязана обсуждать с лечащим врачом, особенно в первом триместре, когда физические данные ребенка только закладываются. Специальных исследований применения препарата беременными женщинами, на основе которых можно было бы сделать вывод о воздействии флуконазола, не проводилось. Однако статистика показала, что разовый прием капсулы Флюкостат в дозировке 150мг не привел в нежелательным последствия для ребенка.
Одновременно с этим, есть данные, указывающие на то, что употребление высоких доз Флюкостата (от 400мг) несколько раз за всю беременность приводило к развитию уродств у плода.
Можно ли применять Флюкостат для профилактики
Профилактическое применение лекарственных препаратов, будь то противогрибковые средства или антибиотики, не имеет никакого смысла. После принятия Флюкостата, в организме оказываются вещества, на которые реагируют определенные типы грибов, но их в данный момент в организме нет. Спустя некоторое время вещества будут отфильтрованы почками и выведены из организма, так и не оказав никакого воздействия на микроорганизмы.
Побочные реакции после приема Флюкостата
Чаще всего отмечается появление головных болей и головокружения на фоне приема препарата. Реже возникают судороги и изменения вкусовых ощущений, а также бессонница и тремор конечностей.
Со стороны пищеварительной системы часто наблюдаются боли в животе, диарея, рвота. Может возникать сухость во рту и запор.
Нарушениями со стороны кожных покровов выступают сыпь, которая проявляется чаще остальных негативных реакций. Реже встречается повышенное потоотделение, крапивница и даже отек лица.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Флюкостат или Флуконазол – что лучше? В чем разница?
При выборе противогрибковых препаратов многие пациенты сталкиваются с тем, что, казалось бы, одинаковые препараты обладают большим разбросам по цене, а иногда и по качеству. Одним из таких случаев является ситуация с решением вопроса о том, в чем разница между Флюкостатом и Флуконазолом.
Флюкостат и Флуконазол – очевидные сходства
Для того, чтобы понять чем отличается отечественный Флюкостат от многих видов Флуконазола, стоит сразу определить их сходные качества. Касательно сравнения данных двух лекарств в первую очередь на себя обращает внимание действующее вещество, показания и противопоказания.
Как действует
Показания
Лекарства следует использовать в следующих ситуация:
Противопоказания
Противопоказания также сходны:
Побочные реакции у этих лекарств развиваются довольно редко и чаще всего это будут головные боли, головокружения, расстройства со стороны пищеварительного тракта. Из более редких и серьезных осложнений можно выделить:
Ощутимые различия Флюкостата и Флуконазола
Помимо всех этих сходств есть ряд моментов, определяющих разницу между рассматриваемыми противогрибковыми препаратами. При этом, именно производитель препаратов определяет цену и то, в какой форме будет выпускаться лекарство. Также фирма-изготовитель определяет технику производства, что сильно отражается на качестве и эффективности противогрибкового средства.
Производитель
Фирма-производитель – основной момент, в чем и заключаются все отличие Флюкостата и Флуконазола. Первый производится только в России фирмой Фармстандарт. Это довольно неплохая компания, которая обеспечивает качество своей продукции.
Ситуация с Флуконазолом гораздо сложнее. Его выпускают:
Как можно заметить, лекарство с названием «Флуконазол» производится многими компаниями. Некоторые из них отмечают свою продукцию в названии, другие в качестве названия просто используют действующее вещество препарата. При этом, все препараты, по своей сути, — одно и тоже, но от разных фирм.
Форма выпуска и цена
Стоимость и форма выпуска Флюксотата
А вот как обстоит ситуация с Флуконазолом:
Можно заметить тенденцию, что любой отечественный Флуконазол будет дешевле зарубежного аналога и Флукостата.
Что лучше – «Флюкостат» или «Флуконазол»?
Как врачи, так и пациенты часто отмечают, что более дешевые препараты, особенно отечественного производства, могут недостаточно хорошо работать. Так, применяя менее дорогой Флуконазол грибковая инфекция может исчезать не полностью или быстро возвращаться. В отношении Флюксотата такие недостатки не наблюдаются, но он многих отпугивает своей стоимостью.
Безусловно, наилучшими клиническими результатами обладает Флюксотат, но Флуконазол израильского или швейцарского производства ничуть ему не уступает. Остальные отечественные лекарства хоть и привлекают своей низкой ценой, но не всегда буду оказывать должный эффект.
Одним из важных плюсов для Флюкостата является наличие раствора для капельного введения. Данная лекарственная форма оптимальная для лечения тяжелых форм микозов, профилактики развития грибковой инфекции на фоне ВИЧ или иной иммуносупрессии.
Флуконазол или Флюкостат – что лучше от молочницы?
Если вы не хотите много переплачивать, молочница только началась и не приобрела тяжелого течения, то для начала можно попробовать более дешевые препараты российских фирм. Достаточное количество пациентов отмечает их неплохую эффективность при первом использовании. Если же экспериментировать особо не хочется или кандидоз «посещает» уже не первый раз, то выбор однозначно должен останавливаться на Флюкостате, Флуконазоле-Тева или Флуконазоле Сандоз. Все эти лекарства равнозначны по своей эффективности и не особо сильно различаются в цене.
Что лучше – Дифлюкан, Флюкостат или Флуконазол?
Дифлюкан – еще одно лекарство с флуконазолом. Это американский препарат компании Phizer, превосходящий по стоимости Флюкостат в 1,5 – 2 раза. Безусловно, в вопросах лечения тяжелых форм микозов, профилактики грибковых осложнений у больных со сниженным иммунитетом, Дифлюкан будет показывать себя значительно лучше. Но для лечения обычного кандидоза прекрасно подойдут более дешевые Флюкостат, Флуконазол-Тева или Флюконазол Сандоз.
Флюкостат или Флуконазол, что лучше: отзывы
Отзывы про Флюкостат, израильский и швейцарский Флуконазол сходны:
Про российские Флуконазолы:
КАНДИДОЗ ПИЩЕВОДА
Кандидоз — инфекционное заболевание слизистых оболочек, кожи и внутренних органов, вызванное дрожжеподобными грибами рода Candida. Кандидоз пищевода (КП), являющийся проявлением висцерального кандидоза, занимает видное место среди инфекционных поражений пищевода. В последние годы прослеживается тенденция нарастания частоты КП, особенно у пациентов с нарушением иммунитета. Рост кандидозной инфекции в значительной степени обусловлен увеличением количества больных с ВИЧ-инфекцией, успехами в трансплантологии и иммуносупрессивной терапии, бесконтрольным использованием антибиотиков. КП встречается у 0,7-1,5% больных гастроэнтерологического профиля [5, 6].
Проблема тяжелых грибковых инфекций, вызываемых оппортунистическими патогенами, состоит в том, что они трудно поддаются лечению и могут приводить к летальному исходу. Было обнаружено, что смертность при инвазивных кандидозных инфекциях составляет 34% [16].
Благоприятные условия для развития инфекционного процесса создают различные нарушения физиологических, анатомических и иммунологических механизмов защиты организма. В качестве факторов, провоцирующих возникновение эзофагеального кандидоза, можно назвать использование антибиотиков, ингаляционных или инъекционных кортикостероидов, антацидную терапию или гипохлоргидрическое состояние, сахарный диабет, алкоголизм, последствия интоксикации, недоедание, пожилой возраст, нарушение моторики пищевода или пищеводную обструкцию, трансплантацию органов и костного мозга, энтеральное и особенно парентеральное питание и др. Ослабление иммунной системы может привести к возникновению кандидозной инфекции. При сахарном диабете повышенный уровень глюкозы в крови способствует росту грибов, так как гипергликемия ослабляет функцию гранулоцитов. Гипофункция паращитовидных желез и надпочечников приводит к нарушению кальциево-фосфорного обмена, что вызывает скрытую спазмофилию пищевода, тем самым снижая его местные защитные возможности [9]. Нарушения нутритивного статуса из-за недостатка белка в организме и низкой калорийности пищи влияют на состояние иммунной системы и создают предпосылки для развития кандидоза [3]. К факторам риска заболевания кандидозом относится снижение кислотности желудочного сока (рН 7,4 является оптимальной для роста грибов Candida, а при сдвиге рН до 4,5 рост грибов полностью угнетается) [3, 4, 7].
Патологические проявления КП разнообразны. Сначала пораженные участки пищевода имеют вид отдельных беловатых или желтоватых очажков, приподнятых над слизистой оболочкой. Позднее эти очажки могут сливаться, образуя плотные налеты с внедрением гриба в подслизистую оболочку или псевдомембранозные наложения с проникновением гриба в мышечную оболочку и сосуды [9]. Пленки, образующиеся на слизистой пищевода в особенно тяжелых случаях, могут почти полностью закрывать просвет пищевода. Налет состоит из слущенных эпителиальных клеток, которые смешиваются с грибками, клетками воспаления и бактериями. Микроскопическое исследование позволяет выявить равномерно окрашенные дрожжеподобные клетки и нити мицелия грибов Candida [9]. Истинное язвообразование наблюдается нечасто и в большинстве случаев отмечается у иммуносупрессированных больных с гранулоцитопенией [29]. Иногда возникает некроз стенки пищевода и развивается флегмонозное воспаление пищевода и средостения, что может стать одной из причин смерти больного [1].
Существует морфологическая классификация, согласно которой все случаи КП подразделяются на три группы в зависимости от степени тяжести процесса, то есть в зависимости от глубины поражения его стенки: 1-я группа — отдельные беловатые налеты с внедрением псевдомицелия гриба между эпителиальными клетками; 2-я группа — пленчатые налеты, сливающиеся между собой и образующие обширные поля, при этом нити псевдомицелия прорастают не только слизистую, но и подслизистую оболочку; 3-я группа — псевдомембранозные наложения, сочетающиеся с глубокими изменениями, при которых нити гриба глубоко проникают в толщу мышечной ткани [10].
Клинические проявления и осложнения. Симптомы заболевания практически отсутствуют у 25-30% пациентов, страдающих КП, особенно у иммунокомпетентных лиц. Тем не менее большинство пациентов предъявляют жалобы, связанные с поражением желудочно-кишечного тракта. Наиболее типичные клинические проявления КП — дисфагия и несколько реже одинофагия. Степень выраженности пищеводных симптомов колеблется от умеренного затруднения при глотании до резко выраженной боли, результатом чего являются неспособность принимать пищу и развитие вторичной дегидратации. При тяжелой одинофагии возможно наличие других причин или коинфекции, особенно у больных со СПИДом. Гораздо реже больные могут жаловаться на загрудинные боли, не связанные с глотанием, изжогу, тошноту, иногда рвоту с выделением пленок (псевдомембран), снижение аппетита и веса, появление жидкого стула со слизью (см. рисунок) [4, 9, 29].
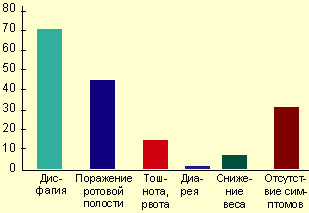 |
| Симптомы кандиозного эзофагита (R. S. Orlando, 1996) |
При КП может быть полезно физикальное исследование. Приблизительно две трети пациентов со
СПИДом и пищеводным кандидозом имеют кандидозный стоматит. КП наблюдается у больных с хроническим слизисто-кожным кандидозом, который относится к тяжелым формам кандидозной инфекции и чаще наблюдается при дисфункции надпочечников и околощитовидных желез [29].
Осложнения пищеводного кандидоза наблюдаются редко. Эзофагеальное кровотечение может наблюдаться при тяжелом течении болезни, сопровождающемся образованием эрозий, язв, и ассоциироваться с коагулопатией; возможно развитие перфорации. Описана вторичная обструкция просвета мицетомой. Редко возникает некроз с развитием флегмонозного воспаления пищевода и средостения [1]. В тяжелых случаях специфический эзофагит может осложниться развитием кандидамикозного сепсиса [6].
Диагностика. Подозрение на пищеводный кандидоз должно возникнуть у любого больного при наличии факторов риска развития пищеводной инфекции и жалоб на дисфагию и одинофагию. Наличие кандидозного стоматита подтверждает этот диагноз, но при его отсутствии поражение пищевода также не исключается.
Рентгенография пищевода с использованием бария обычно применяется для начальной оценки перед проведением эндоскопии. Однако на ранних стадиях кандидозного эзофагита рентгенологическое исследование пищевода не имеет большого диагностического значения, так как оно отражает лишь неспецифические изменения, общие для всех эзофагитов [2]. Классическими рентгенологическими признаками острого эзофагита, вызванного Candida spp., являются линейные или неправильной формы дефекты наполнения с четкими краями. При тяжелом течении кандидозного эзофагита происходит слияние повреждений, из-за чего большие дефекты наполнения иногда образуют скопления в виде гроздьев винограда [2]. Пищевод при этом приобретает «косматый» («ворсистый») вид, симулируя ульцерацию [25]. Наличие больших, хорошо очерченных язв не является признаком кандидозного эзофагита. Могут наблюдаться нарушение моторики и сужение просвета пищевода за счет псевдомембран. Следует помнить о том, что нормальная рентгенограмма пищевода с использованием бария не исключает пищеводного кандидоза. Из-за тяжелой одинофагии больной не сможет выпить барий, что затрудняет рентгеногрфию пищевода [29].
Более информативным для диагностики кандидозного эзофагита считается рентгенологический метод двойного контрастирования, эффективность которого достигает 70% [26].
Цитологическая щетка и баллонный катетер используются для быстрой диагностики пищеводных инфекций без эндоскопии. Эти инструменты могут быть легко введены через носовые ходы или рот сквозь защитный зонд, который предотвращает контаминацию. Материал, полученный на защищенной щетке или баллонном катетере после того, как они будут изъяты из пищевода, оценивается цитологически и культурально. Методика с использованием защищенных щеток имеет чувствительность 88% и специфичность почти 100% [26].
Цитологический метод предполагает окраску мазков-отпечатков или осадка смыва с цитологической щетки в поисках активных форм Candida — почкующихся дрожжевых клеток, псевдомицелия и мицелия. Культуральный метод предполагает помещение исследуемого материала на обогащенную глюкозой среду Сабуро или другие среды, чтобы затем по характеру образующихся колоний судить об этиологии инфекционного процесса в пищеводе.
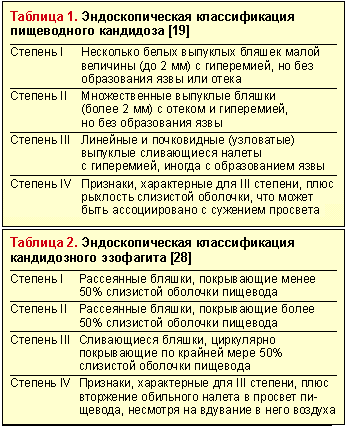
Эндоскопическое исследование пищевода — наиболее чувствительный и специфический метод диагностики пищеводного кандидоза. Эндоскопическая картина КП характеризуется чаще всего наличием легко снимающихся фибринозных рыхлых наложений белого или желтого цвета, под которыми обнаруживается легкоранимая и/или отечная слизистая. Реже наблюдаются катаральный и эрозивно-язвенный эзофагит [19]. Candida spp. редко вызывает истинное язвообразование. Наличие язвы при кандидозном эзофагите нередко служит признаком дополнительного патологического процесса в пищеводе [29]. Существуют различные эндоскопические классификации пищеводного кандидоза (табл. 1 и 2).
В ходе эндоскопии пораженные участки слизистой могут быть подвергнуты щеточной биопсии для цитологического исследования или биопсии для гистологической диагностики. Когда эндоскопически идентифицируются язвы, многократное проведение биопсии помогает исключить наличие сосуществующих патологических процессов. Цитологическое исследование материала, полученного с помощью браш-биопсии, имеет более высокую ступень чувствительности, чем гистологическое исследование образцов биопсии при умеренном поверхностном кандидозе, потому что микроорганизмы могут быть вымыты с поверхности ткани при обработке биопсийного материала [19]. В редких случаях позитивная цитология при наличии отрицательной гистологии указывает на то, что речь идет скорее о колонизации, чем об инфекции. При более тяжелом кандидозном поражении пищевода наибольшее диагностическое значение имеет гистологическое исследование биоптатов слизистой с использованием специальной окраски на нейтральные мукополисахариды по Шиффу PAS (ШИК-реакция) или по Gomori гексаметилентетрамином серебра. Только гистологическое исследование демонстрирует инвазию мицелия или псевдомицелия гриба в глубь ткани пищевода.
Кожное тестирование и серологические тесты малоинформативны для диагностики пищеводного кандидоза.
Лечение. Существует множество пероральных и внутривенных медикаментов, которые используются для лечения кандидозного эзофагита. Несмотря на относительно широкий выбор препаратов, лечение КП является актуальной проблемой, так как некоторые лекарственные средства недостаточно эффективны, другие имеют серьезные побочные эффекты; кроме того, в настоящее время отмечается рост резистентности к антигрибковым препаратам.
При лечении КП первоначально должна быть назначена пероральная терапия, внутривенное введение используется лишь в случае рефрактерного течения заболевания или если имеются противопоказания к пероральному использованию медикаментов. Больным с умеренной степенью тяжести заболевания и минимальным нарушением иммунитета необходим сокращенный курс терапии с использованием системных абсорбируемых лекарственных препаратов типа орального азола. Иммунокомпрометированных больных после трансплантации и больных СПИДом с КП лучше лечить более длинными курсами азола. У пациентов с гранулоцитопенией, когда имеется существенный риск диссеминации Candida инфекции, оправданно использование внутривенных препаратов системного действия (азолов, амфотерицина B) [29].
Арсенал современных противогрибковых средств достаточно широк. Для лечения пищеводного кандидоза используют антигрибковые препараты нескольких групп. Наиболее эффективны препараты из группы азола. Перорально используют невсасывающиеся азолы (клотримазол, миконазол); однако более эффективны препараты системного действия из этой группы (кетоконазол, флуконазол и итраконазол). Эти препараты, подобно другим из группы азола, изменяют проницаемость клеточной мембраны грибов посредством цитохром P450 (CYP)-зависимого вмешательства в биосинтез эргостерола, что приводит к повреждению грибной клетки и ее смерти. Новые триазолы (итраконазол и флуконазол) имеют большее аффинное подобие, чем имидазолы (миконазол и кетоконазол) для грибных CYP-энзимов [14]. Хотя другие средства, такие, как миконазол, клотримазол и нистатин, могут быть использованы для лечения кандидозного стоматита, а также для профилактики пищеводного поражения, эти лекарственные средства менее эффективны в качестве основной группы препаратов для терапии КП [24].
Клотримазол и миконазол — препараты имидазолового ряда. В настоящее время выпускаются клотримазол в таблетках и миконазол для перорального применения. Однако они не всасываются в желудочно-кишечном тракте. Эти препараты могут использоваться при легком кандидозном поражении пищевода у лиц без иммунодефицита.
Кетоконазол (низорал, ороназол) является производным имидазола и при ежедневном приеме в дозе от 200 до 400 мг дает хороший эффект в лечении пищеводного кандидоза. У больных СПИДом, которым обычно требуются более высокие дозы кетоконазола, дневная доза может быть увеличена, если не возникает тошноты, до максимальной (800 мг). Кетоконазол хорошо проникает в различные органы и ткани, но плохо — через гематоэнцефалический барьер. Препарат хорошо всасывается в желудочно-кишечном тракте, но для оптимального всасывания требуется кислая среда. При желудочной гипохлоргидрии и использовании антацидных средств его биодоступность уменьшается. Для улучшения всасывания кетоконазол следует принимать за 2 часа до приема противоязвенных препаратов. Приблизительно у 10-25% больных СПИДом наблюдается снижение желудочной кислотной секреции. Кетоконазол же может вызвать временную блокаду синтеза тестостерона и кортизола [6, 8, 29].
Итраконазол (споранокс) относится к группе триазолов, подобно кетоконазолу, назначается в дозе 200 мг в день. Дальнейшее увеличение дозы удлиняет период полураспада препарата и повышает его эффективность. Всасывание интраконазола уменьшается при снижении pH желудочного сока [23]. Кетоконазол и итраконазол метаболизируются в печени и выделяются с желчью. Период полураспада этих двух препаратов составляет от 7 до 10 часов и от 24 до 42 часов соответственно [14]. Коррекции дозы у больных с почечной недостаточностью не требуется.
Флуконазол (дифлюкан, дифлазон, форкан, флюкостат — отечественный флуконазол) представляет собой водорастворимый триазол и назначается в дозе 100 мг в день. Флуконазол — это препарат, всасывание которого не зависит от pH желудочного сока и который значительно более эффективен при лечении пищеводного кандидоза при СПИДе, чем кетоконазол (200 мг ежедневно) [21]. Флуконазол доступен для перорального и внутривенного применения. Он минимально метаболизируется и выделяется неизмененным с мочой. Флуконазол отличается высоким тканевым тропизмом и не влияет на синтез андрогенов, хорошо проникает через гематоэнцефалический барьер. В отличие от кетоконазола и интраконазола он хорошо растворим в воде и минимально связывается белком. Препарат обладает длительным периодом полураспада (приблизительно 30 часов, если не нарушена функция почек, а наличие пищи или гипохлоргидрия не изменяют всасывание), что позволяет принимать его один раз в сутки. Показано, что введение флуконазола улучшает иммунные показатели по Т- и В-системам [18]. И флуконазол, и итраконазол можно принимать перорально в виде растворов. Эти формы могут быть более эффективны, чем таблетки, потому как усиливают локальный эффект и улучшают всасывание.
Неблагоприятные воздействия кетоконазола, флуконазола и итраконазола прежде всего зависят от дозировки и проявляются в виде тошноты, гепатотоксичности, замедления продукции стероидов и метаболизма циклоспорина [14]. В редких случаях кетоконазол может вызывать фатальный гепатит [12]. Незначительное увеличение аминотрансфераз — общий побочный эффект для всех трех препаратов, однако это не должно служить оправданием для их отмены. Влияние на стероидогенез наиболее выражено у кетоконазола. Обратимое замедление гонадального и надпочечного синтеза стероидов под воздействием кетоконазола может наблюдаться, когда доза превышает 400 мг в сутки [27]. В рекомендуемых дозах флуконазол и итраконазол не влияют на стероидогенез. В результате воздействия на печеночные микросомальные ферменты все три азола ингибируют метаболизм циклоспорина, что приводит к увеличению уровня циклоспорина в крови; этот эффект наиболее ярко выражен у кетоконазола [14].
Новейшим классом противогрибковых препаратов являются кандины, вмешивающиеся в синтез грибковой стенки. Они эффективны в отношении большинства видов Candida, в том числе C. krusei. Первые исследования показали, что капсофунгин, представляющий эту группу препаратов, оказался столь же эффективен при КП, как и амфотерицин В [16].
При лечении больных КП следует учитывать наличие резистентности, которая из-за широкого применения азолов в настоящее время значительно возросла. При развитии резистентности часто бывает полезно увеличить дозу азола. Если этого оказывается недостаточно, переходят на другой препарат из этой группы или используют пероральный раствор итраконазола [13], который нужно назначать в более высоких дозах из-за часто наблюдающейся перекрестной резистентности. Когда высокой дозы (то есть 400 мг ежедневно) флуконазола недостаточно, переходят на внутривенное введение амфотерицина B, при этом результат достигается в 90% случаев. Резистентность к амфотерицину наблюдается редко [29].
В табл. 3 представлено лечение кандидозного эзофагита в зависимости от функции лимфоцитов и гранулоцитов.
При лечении кандидозного эзофагита у больных СПИДом препаратами первого ряда являются кетоконазол и флюконазол, причем предпочтение следует отдавать флюконазолу. Из-за лучшей переносимости он прежде всего показан пациентам, находящимся на поздней стадии болезни, которые имеют много сопутствующих заболеваний. При нарушении глотания могут применяться парентеральные формы флуконазола. При неэффективности препаратов первого ряда используют лекарственные средства из группы резерва (амфотерицин В, итраконазол), которые более токсичные и/или более дорогие. Этиотропная терапия кандидоза пищевода, кроме основного курса лечения, требует проведения поддерживающего лечения, которое может быть пожизненным (табл. 4) [4].
Лечение кандидоза на фоне тяжелого иммунодефицита и лейкопении — задача сложная. Наряду с антигрибковой терапией актуально восстановление пула нейтрофильных лейкоцитов и их функциональной активности, так как нейтрофильные лейкоциты являются одним из основных звеньев механизма защиты от Candida spp. Предлагается в качестве дополнительного средства при лечении кандидозной инфекции на фоне нейтропении использовать гранулоцитарный колониестимулирующий фактор, который сокращает дефицит миелопероксидазы в нейтрофильных лейкоцитах и усиливает их кислородозависимую антикандидозную активность [7]. Получен хороший эффект от эндоскопического введения больным КП концентрата гранулоцитов и высокоинтенсивного импульсного лазерного излучения, что улучшает иммунные функции [5].
Таким образом, для достижения успеха у больных с тяжелыми грибковыми инфекциями, в том числе с кандидозом, целесообразен комплексный подход к диагностике и лечению. Повышению выживаемости будет способствовать оперативная диагностика с последующими подбором эффективной специфической противогрибковой терапии и проведением лечебных мероприятий, направленных на повышение числа гранулоцитов и стимуляцию фагоцитоза [16].
По вопросам литературы обращайтесь в редакцию