гематома на селезенке чем грозит
Гематома на селезенке чем грозит
Наиболее частым осложнением консервативного лечения травм селезенки является продолжающееся кровотечение. Во многих случаях это продолжающееся кровотечение, которое не прекращалось после первичной травмы. В этой ситуации имеется гемодинамическая нестабильность или прогрессирующее падение гематокрита в течение первых 24-48 часов после повреждения. Хотя примерно 60-70% неудач неоперативного лечения происходит вскоре после госпитализации, возможны и отсроченные случаи, и примерно 10% неудач отмечается более чем через неделю после травмы.
Ранние неудачи неоперативного лечения можно определить, внимательно отслеживая гемодинамический статус пациента, гематокрит и проводя физикальные обследования. Во многих случаях падение гематокрита будет постепенным и неуклонным, что неизменно диктует необходимость в хирургическом вмешательстве. В других случаях, особенно в тех, когда кровотечение отсрочено, кровотечение может возникнуть внезапно и вызвать тяжелые нарушения.
Если при этом не выполнить быстрое хирургическое вмешательство, пациент может умереть от кровотечения. Патофизиологию продолжающегося кровотечения или ранней неудачи консервативного лечения после травмы селезенки определить несложно. Патофизиология более отсроченных кровотечений не столь очевидна; существует несколько гипотез, почему неоперативное лечение может оказаться неэффективным в отсроченном периоде. Одна гипотеза касается подкапсульных гематом селезенки и состоит в том, что когда кровь в такой гематоме разлагается, то увеличение осмотических сил привлекает воду в гематому.
Аналогичный патофизиологический механизм был описан при объяснении увеличения размеров субдуральных гематом. При увеличении подкапсульной гематомы в размерах возникает постоянно увеличивающийся риск разрыва. Другой гипотезой отсроченного кровотечения из селезенки после травмы является концепция «перестройки» сгустка в паренхиме селезенки. Основой является наблюдение, согласно которому сгусток со временем подвергается перестройке и деградации, при этом первичный гемостаз повреждения селезенки разрушается. Наблюдение, что травма селезенки может привести к образованию внутрипаренхимной псевдоаневризмы, указывает на возможность возникновения отсроченного кровотечения вследствие разрыва псевдоаневризмы.
И наконец, нельзя исключить, что более уязвимая поврежденная селезенка подвергается второй, обычно легко переносимой травме, и начинает кровоточить снова. Частота «неудач» неоперативного лечения варьирует среди отдельных хирургов и учреждений. Вариабельность этого показателя отчасти связана с отсутствием стандартизированного определения неудачи. Некоторые хирурги и учреждения имеют низкий порог для оперативного вмешательства после попытки неоперативного лечения, другие, напротив, очень высокий. Интересно, что при проспективном исследовании с четкими определениями решения о неоперативном лечении и его неудачного варианта, частота успеха неоперативного лечения оказывается значительно ниже, чем это бывает в ретроспективных исследованиях.
Когда консервативное лечение не удается и пациент требует оперативного вмешательства, спленэктомия наиболее часто является подходящей операцией, кроме случаев без особого риска последующего кровотечения. К потенциальным осложнениям неоперативного лечения травм селезенки относится возможность пропуска сочетанных повреждений, требующих оперативного лечения. Чаще всего это пропущенные повреждения ободочной кишки и поджелудочной железы. Повреждения кишки вызывают особенное беспокойство, так как при КТ живота единственным признаком закрытой травмы кишечника часто является только свободная жидкость. При травме селезенки свободную жидкость легко отнести на ее счет.
Если пациенты хорошо подходят для неоперативного лечения по поводу повреждения селезенки, можно пропустить повреждение кишки, отсрочив необходимое хирургическое вмешательство. Травмы поджелудочной железы иногда пропускаются, если первичная КТ выполнена вскоре после травмы; это может привести к серьезным осложнениям и иногда к летальным исходам, если лечение не проводится быстро. Близость хвоста поджелудочной железы к селезенке делает возможным сочетание травм обоих органов. Частота тяжелых сочетанных повреждений у кандидатов на неоперативное лечение, достаточно низка, не более 5-10%, но, принимая решение о неоперативном лечении травмы селезенки, всегда нужно помнить о возможности повреждения ободочной кишки или поджелудочной железы. Физикальное исследование живота даст основания заподозрить пропущенное повреждение кишки или поджелудочной железы. ДЛБП, панкреатические ферменты и повторная КТ могут также указать на возможность повреждения кишки и поджелудочной железы.
Неудача консервативного лечения не проходит без негативных последствий. В недавнем многоцентровом исследовании неудач консервативного лечения травм селезенки, приблизительно 13% пациентов умерли после такого лечения, при этом большинство смертей было связано с кровотечением из селезенки или с другими пропущенными внутрибрюшными повреждениями. Значительную долю случаев неудачи консервативного лечения можно проследить до неправильного первоначального решения начать неоперативное лечение у гемодинамически нестабильного пациента и/или неправильной интерпретации данных диагностических изобразительных исследований. Возможный путь минимизации осложнений после неоперативного лечения — проведение контрольных КТ живота.
Ряд исследований указывает малую эффективность такого подхода и необходимость клинического наблюдения, тогда как другие исследования показывают, что у небольшого процента пациентов последовательные КТ выявляют патологические изменения, достаточно серьезные, чтобы прибегнуть к операции. Самой частой скрытой патологией являются псевдоаневризмы, выявление которых имеет лечебное значение, так как в таких случаях возможно выполнение ангиографической эмболизации. Причины развития этих псевдоаневризм, видимых в отсроченном периоде, неизвестны, но, в продолжение того, что мы знаем о затемнениях и псевдоаневризмах, наблюдаемых в раннем посттравматическом периоде, в данном случае есть основания для беспокойства в связи с повышенным риском кровотечения у таких пациентов. Кисты и абсцессы селезенки — другие патологические проявления, иногда обнаруживаемые при КТ. Кисты нередко становятся видны через несколько месяцев после повреждения и чреваты риском разрыва при последующих травмах.
Накапливаются доказательства того, что выполнение КТ в раннем посттравматическом периоде (в течение первых нескольких дней) не требуется. Вопрос о целесообразности проведения через одну-две недели или через несколько месяцев после травмы, остается открытым. Как отмечалось выше, КТ, выполненная через одну или две недели после повреждения, иногда выявляет затемнение в паренхиме поджелудочной железы, указывающее на псевдоаневризму. В этих случаях возможна ангиографическая эмболизация псевдоаневризмы и предположительно меньшая вероятность отсроченного кровотечени. Обязательное выполнение КТ через несколько месяцев после повреждения обычно не показано при хорошем клиническом статусе, хотя приемлемыми обстоятельствами, в которых некоторые хирурги используют его, является желание пациента вернуться к занятиям контактными видами спорта или некоторыми другими видами деятельности, связанными с риском для целостности селезенки.
Иные специфические для неоперативного лечения травм селезенки осложнения отсутствуют, но всегда возможны легочные осложнения, особенно если есть сочетанные переломы ребер. Чрезвычайно высока важность адекватного обезболивания у таких пациентов. Эпидуральная аналгезия весьма эффективна для облегчения боли в грудной стенке, особенно при грудном положении катетера. Сопутствующий выпот в плевральную полость также возможен у пациентов, которых лечат консервативно, это либо реактивный выпот из-за наличия сгустка крови под диафрагмой, либо результат внутригрудного кровотечения вследствие перелома ребер.
Тромбоз глубоких вен является еще одним потенциальным осложнением после консервативного лечения травм селезенки. При консервативном лечении пациенты потенциально подвержены повышенному риску ранней посттравматической антикоагуляции, хотя нет четкого подтверждения того, что частота тромбоэмболических осложнений выше у пациентов, получавших неоперативное лечение травмы селезенки. При развитии тромбоза глубоких вен при консервативной терапии решение о дальнейшем лечении непросто. Антикоагуляция рискованна для селезенки, но установка кава-фильтра также связана с определенными проблемами. В таких случаях подход к лечению индивидуальный. К счастью, такие случаи редки, однако нельзя забывать, что наиболее клинически очевидные тромбоэмболические осложнения проявляются уже после того, как угроза кровотечения при консервативном лечении травмы селезенки миновала.
Пациенты, которых лечат консервативно, часто получают препараты крови, либо в связи с травмой селезенки, либо из-за сочетанных повреждений, поэтому присутствуют риски, связанные с трансфузией. Существует небольшая опасность несовместимости крови и связанных с этим осложнений. Также существует риск переносимых с кровью заболеваний, особенно гепатита. Риск гепатита С был одно время особенно важным соображением в лечении повреждений селезенки и использовался в качестве аргументации раннего хирургического вмешательства в попытке избежать переливания крови. Улучшение методов диагностики гепатита С и вируса иммунодефицита человека сделало гемотрансфузию более безопасной. Даже при отсутствии проблем передачи заболеваний, гемотрансфузия не лишена значительных недостатков. Увеличивается объем данных о значительных иммунологических эффектах переливания, особенно у критически больных и травмированных пациентов, так что трансфузии необходимо по возможности избегать.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Публикации в СМИ
Травмы селезёнки
Типы повреждений • Проникающие xe «Травма:селезёнки» ранения (ножевые, огнестрельные). Травма селезёнки может возникать при ранениях живота, средней или нижней части грудной клетки • Тупая закрытая травма чаще возникает при дорожно-транспортных происшествиях. Повреждение селезёнки приводит к профузному внутреннему кровотечению и шоку. В 5% случаев при тупых травмах разрыв селезёнки может быть отсроченным (двухмоментным) • Двухмоментный разрыв •• Сначала возникает подкапсульная гематома. В результате лизиса эритроцитов повышается осмолярность содержимого гематомы, что приводит к её увеличению и разрыву стенки (капсулы селезёнки) •• Около 75% отсроченных разрывов возникает спустя 2 нед после первичного повреждения и проявляется острейшим шоком, возникающим вследствие профузного внутреннего кровотечения • Ятрогенные травмы образуются вследствие сильной тракции за селезёночные связки или неправильного положения ранорасширителей при полостных операциях. В 20% случаев показание к спленэктомии — ятрогенная травма • Спонтанные разрывы возникают в результате спленомегалии различного генеза (например, при мононуклеозе, лейкозе, малярии).
Клиническая картина • Внутреннее кровотечение и шок: бледность кожных покровов, холодный пот, тахикардия, снижение АД, Hb, Ht при скоплении крови в поддиафрагмальном пространстве — симптом «ваньки-встаньки» (усиление болей при горизонтальном положении больного, притупление перкуторного звука в отлогих местах брюшной полости) • Симптомы раздражения брюшины: напряжение мышц брюшной стенки, симптомы Щёткина–Блюмберга, Воскресенского и т.д. • При ранении грудной полости — признаки пневмо- и гемоторакса.
ЛЕЧЕНИЕ. Спасти орган удаётся редко, лишь при поверхностных и незначительных травмах.
• При небольших разрывах капсулы кровотечение иногда удаётся остановить электрокоагуляцией и наложением гемостатической губки.
• Спленэктомия — метод выбора при массивных травмах, особенно в сочетании с повреждением других органов •• Показания к спленэктомии: обширная травма селезёнки, кровотечение из расширенных вен пищевода, вызванное тромбозом селезёночных вен •• Осложнения после спленэктомии ••• Ателектаз нижней доли левого лёгкого (возникает часто) ••• Поддиафрагмальный абсцесс в сочетании с левосторонним выпотным плевритом ••• Постспленэктомический сепсис. Заболевание начинается с неспецифических симптомов, напоминающих пневмонию средней тяжести, затем появляется высокая лихорадка, возможен шок. У взрослых, перенёсших спленэктомию в связи с травмой, риск развития сепсиса составляет 0,5–0,8%.
Код вставки на сайт
Травмы селезёнки
Типы повреждений • Проникающие xe «Травма:селезёнки» ранения (ножевые, огнестрельные). Травма селезёнки может возникать при ранениях живота, средней или нижней части грудной клетки • Тупая закрытая травма чаще возникает при дорожно-транспортных происшествиях. Повреждение селезёнки приводит к профузному внутреннему кровотечению и шоку. В 5% случаев при тупых травмах разрыв селезёнки может быть отсроченным (двухмоментным) • Двухмоментный разрыв •• Сначала возникает подкапсульная гематома. В результате лизиса эритроцитов повышается осмолярность содержимого гематомы, что приводит к её увеличению и разрыву стенки (капсулы селезёнки) •• Около 75% отсроченных разрывов возникает спустя 2 нед после первичного повреждения и проявляется острейшим шоком, возникающим вследствие профузного внутреннего кровотечения • Ятрогенные травмы образуются вследствие сильной тракции за селезёночные связки или неправильного положения ранорасширителей при полостных операциях. В 20% случаев показание к спленэктомии — ятрогенная травма • Спонтанные разрывы возникают в результате спленомегалии различного генеза (например, при мононуклеозе, лейкозе, малярии).
Клиническая картина • Внутреннее кровотечение и шок: бледность кожных покровов, холодный пот, тахикардия, снижение АД, Hb, Ht при скоплении крови в поддиафрагмальном пространстве — симптом «ваньки-встаньки» (усиление болей при горизонтальном положении больного, притупление перкуторного звука в отлогих местах брюшной полости) • Симптомы раздражения брюшины: напряжение мышц брюшной стенки, симптомы Щёткина–Блюмберга, Воскресенского и т.д. • При ранении грудной полости — признаки пневмо- и гемоторакса.
ЛЕЧЕНИЕ. Спасти орган удаётся редко, лишь при поверхностных и незначительных травмах.
• При небольших разрывах капсулы кровотечение иногда удаётся остановить электрокоагуляцией и наложением гемостатической губки.
• Спленэктомия — метод выбора при массивных травмах, особенно в сочетании с повреждением других органов •• Показания к спленэктомии: обширная травма селезёнки, кровотечение из расширенных вен пищевода, вызванное тромбозом селезёночных вен •• Осложнения после спленэктомии ••• Ателектаз нижней доли левого лёгкого (возникает часто) ••• Поддиафрагмальный абсцесс в сочетании с левосторонним выпотным плевритом ••• Постспленэктомический сепсис. Заболевание начинается с неспецифических симптомов, напоминающих пневмонию средней тяжести, затем появляется высокая лихорадка, возможен шок. У взрослых, перенёсших спленэктомию в связи с травмой, риск развития сепсиса составляет 0,5–0,8%.
Гематома на селезенке чем грозит
Советы при травме селезенки
1. Какова физиологическая роль селезенки?
Селезенка — основной орган кроветворения у плода. В раннем детстве она вырабатывает иммуноглобулин М. Кроме того, селезенка выполняет роль фильтра, удаляя с помощью содержащихся в пей макрофагов аномальные клетки крови, продукты клеточного распада, а также инкапсулированные и плохо опсонизированные бактерии.
2. В каких случаях возможно повреждение селезенки?
Повреждение селезенки может произойти при ударе тупым предметом, резком торможении или сдавливании левой половины туловища, что часто происходит во время автомобильных аварий и падений с высоты.
3. Каковы симптомы повреждения селезенки?
Повреждение селезенки может сопровождаться болью в левом подреберье, обусловленной растяжением капсулы органа. Позже появляются симптомы раздражения брюшины, что связано с истечением крови в брюшную полость. У взрослых больных повреждения селезенки часто сочетаются с переломами нижних ребер слева. Характер нарушений жизненно важных функций при повреждении селезенки может быть различным и неспецифичпым; у значительного числа больных повреждение селезенки протекает бессимптомно.
4. Что такое симптом Кера (Kehr)?
Симптом Кера — боль в левом плече, вызванная раздражением диафрагмы кровью, излившейся в брюшную полость, или гематомой селезенки.
5. Какие исследования помогают диагностировать повреждение селезенки?
а) Экстренно выполненное УЗИ позволяет выявить свободную жидкость (кровь) в брюшной полости, если ее объем > 200 мл. В случаях, когда ультразвуковое исследование невозможно, проводят диагностический перитонеальный лаваж, который считается точным и чувствительным методом диагностики гемоперитонеума.
б) Больным со стабильной гемодинамикой показано более полное обследование. УЗИ позволяет достоверно диагностировать значительное кровотечение в брюшную полость, однако преимущество КТ состоит в том, что она определяет также характер повреждений паренхиматозных органов (печени, селезенки, поджелудочной железы, почек).
6. Как классифицируются повреждения селезенки? В чем значение классификации?
Выбор метода лечения зависит от состояния гемодинамики и результата оценки тяжести повреждения селезенки по данным КТ. При повреждениях I-III степени тяжести предпочтительно проведение консервативного лечения. Повреждения IV и V степени тяжести требуют экстренного оперативного вмешательства.
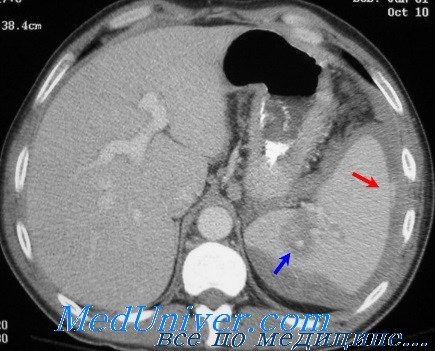
— I степень. Гематома: подкансульпая, не нарастает, занимает 50% поверхности органа, разрыв гематомы с активным кровотечением либо внутрипаренхиматозная гематома > 5 см в диаметре или продолжает увеличиваться.
Разрыв капсулы и паренхимы глубиной > 3 см, включая повреждение трабекулярного сосуда.
— IV степень. Гематома: внутрипаренхиматозная с активным кровотечением.
Разрыв: вовлечены сегментарные сосуды или сосуды ножки селезенки с нарушением кровоснабжения > 25% органа.
— V степень. Фрагментация селезенки. Отрыв селезенки от ножки или полное нарушение кровоснабжения органа.
7. Всегда ли повреждения селезенки требуют выполнения лапаротомии?
Нет. КТ органов брюшной полости позволяет оцепить степень тяжести повреждений селезенки. При отсутствии гемодинамических нарушений возможно проведение консервативного лечения под постоянным врачебным контролем. Такой подход оказывается эффективным примерно у 95% больных с повреждениями селезенки I—III степени тяжести. Стабильным пациентам в случае продолжающегося кровотечения (которое требует переливания крови) можно выполнить селективную эмболизацию поврежденной артерии, если удалось определить источник кровотечения на висцеральной ангиограмме.
8. Каковы противопоказания к консервативному лечению повреждений селезенки?
а) Нарушения гемодинамики.
б) Стойкая коагулонатия.
в) Сопутствующие повреждения других органов брюшной полости, требующие оперативного вмешательства.
г) Сопутствующая травма (например, перелом таза с продолжающимся кровотечением, которое не позволяет оцепить динамику кровотечения в брюшной полости).
д) Тяжелое повреждение селезенки (V и иногда IV степени тяжести).
9. В каких случаях консервативное лечение считается неэффективным?
Консервативное лечение неэффективно, если па его фоне у пациента прогрессируют гемодинамические нарушения, продолжается кровотечение, усиливаются боли или увеличивается размер повреждения.
10. Что такое двухмоментный разрыв селезенки?
Это осложнение возникает менее чем в 1% случаев. Двухмоментный разрыв селезенки следует отличать от поздней диагностики повреждения органа и разрыва уже выявленной гематомы. Истинный двухмоментный разрыв селезенки происходит через 48 часов после травмы живота у больного, поступившего без явных клинических признаков повреждения органов брюшной полости.
11. Опишите в общих чертах спленэктомию по поводу травмы селезенки.
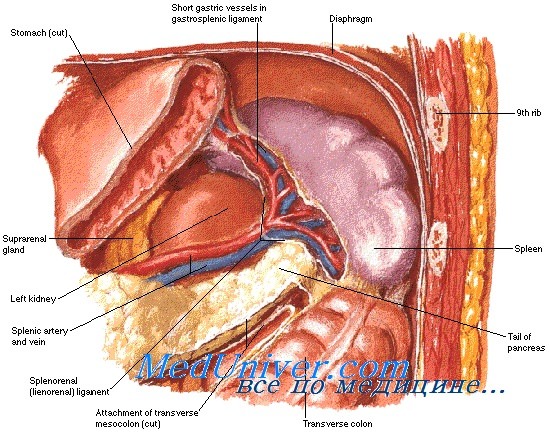
К первостепенной задаче относится остановка кровотечения, которая обычно достигается путем тампонады кровоточащих ран и сдавления селезенки рукой. В случае успеха данных манипуляций проводят тщательную ревизию брюшной полости для исключения повреждений других органов. Выполнение ревизии облегчает рассечение селезеночно-ободочной, селезеночно-почечной, селезеночно-диафрагмальной, селезеночно-желудочной связок и полная мобилизация селезенки.
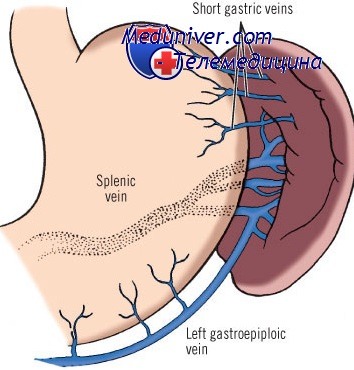
При пересечении селезеночно-желудочной связки лигируют короткие желудочные артерии и вены. При некоторых повреждениях селезенки эффективны гемостатические средства, ушивание раны, резекция органа и укрытие кровоточащего участка специальной сеткой из рассасывающегося материала. Если принято решение выполнить спленэктомию, то селезенку удаляют после раздельной перевязки селезеночных артерии и вены.
12. Что такое аутотрансплантация селезенки?
Аутотрансплантация — имплантация гомогенизированной ткани селезенки или кусочков ее паренхимы в карманы, сформированные в большом сальнике.
13. Что предпочтительнее: сохранение, удаление или аутотрансплантация селезенки?
Показаниями к выполнению силеиэктомии служат шок, выраженные нарушения свертываемости крови и наличие других повреждений, угрожающих жизни больного.
14. Сохраняется ли функция селезенки после аутотрансплантации?
Эффективность выполнения аутотрансплантации после спленэктомии достоверно не доказана. Считается, что нормальная функция селезенки после аутотрансплантации возможна при сохранении не менее 30% от исходной массы органа. Однако неизвестно, продолжает ли пересаженная ткань выполнять функцию защиты от патогенных микроорганизмов.
15. Каковы ранние осложнения спленэктомии?
К ранним осложнениям силеиэктомии относят кровотечение, поддиафрагмальный абсцесс, острое расширение желудка, перфорацию желудка, панкреатит (селезеночная артерия проходит вдоль верхнего края поджелудочной железы) и тромбоцитоз.
16. Вы знакомы с массивным постспленэктомическим сепсисом (OPSS)? Как его предупредить?
Массивный постспленэктомический сепсис (МПСС) — эго тяжелая бактериемия (вызванная обычно инкапсулированными бактериями), которая возникает у 2% больных, перенесших спленэктомию. Риск развития МПСС повышается, если силенэктомию выполняют в раннем детском возрасте. Наиболее часто МПСС вызывают пневмококки (50% случаев), менингококки, Escherichia coli, Haemophilus influenzae, стафилококки и стрептококки. Смертность при МПСС составляет 50%. Несмотря на редкость данного осложнения, высокий уровень смертности заставляет думать о целесообразности сохранения селезенки.
Вакцинация — основной метод профилактики МПСС. Пневмококковую и менингококковую вакцины вводят непосредственно после сплеиэктомии с последующей ревакцинацией каждые 5 лет. Учитывая возможность развития сепсиса несмотря на вакцинацию, рекомендуется длительный профилактический прием пенициллина, особенно детям моложе 2 лет.
17. В чем заключается наблюдение за больным в случае успешного консервативного лечения повреждения селезенки?
Если консервативное лечение неэффективно, то это обычно становится очевидным в течение 5 дней. В случае если проведенные мероприятия принесли желаемый эффект, то через 5 дней больному выполняют повторно УЗИ органов брюшной полости, чтобы констатировать отсутствие нарастания повреждений. Через 6 педель после травмы амбулаторно выполняют КТ органов брюшной полости для подтверждения полного заживления рапы селезенки. Больному следует воздерживаться от контактных видов спорта в течение 3 месяцев.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гематома на селезенке чем грозит
Строение селезенки, хрупкость ее паренхимы обусловливают значительное кровотечение даже при небольших повреждениях капсулы и делают невозможным достижение надежного гемостаза, вследствие чего хирургическое лечение поврежденного органа в большинстве случаев заканчивается удалением ее [3]. До недавнего времени основной признанной тактикой при травме селезенке была только оперативная. Считалось, что оперативное лечение гарантирует хороший прогноз, так как кровотечение при повреждениях селезенки самостоятельно останавливается крайне редко [11]. Однако в последние годы появилось значительное число сообщений, посвященных консервативному ведению пациентов с повреждениями селезенки [26, 28, 34, 36, 45].
T. Stawn [40], были разработаны критерии, позволяющие избегать хирургического лечения при травме селезенки:
В то же время у детей, по данным P.A. Mahon [35], критериями выбора консервативного лечения при травме селезенки служат:
По мнению G. Tesluk [41], C. Robinette [38], S.G. Agnew [26], R.I. Touloukian [42], консервативная тактика чаще используется в педиатрической практике. Некоторые авторы при травме селезенки применяют этот метод лечения и у взрослых [27, 30, 43].
Однако для неоперативного лечения повреждений селезенки особое внимание должно уделяться точной диагностике. С этой целью Г.К. Бугулов [6], предлагает широкое использование лапароцентеза и лапароскопии. По мнению ряда авторов, применение лапароскопии имеет ряд преимуществ перед неинвазивными методами. К преимуществам можно отнести следующие факторы: лапароскопия позволяет оценить характер повреждения органа, наличие продолжающегося кровотечения и объем внутрибрюшного кровотечения [19]. При этом в случае при прикрытии места разрыва сальником, который не рекомендуется отодвигать и проводить другие манипуляции при отсутствии кровотечения во время лапароскопии [24]. Необходимо отметить, что остановившиеся кровотечение и тампонада сальником места разрыва при разрыве селезенки во время лапароскопии отмечается в 94,2 % наблюдений [9]. В этих случаях оперативное вмешательство необходимо заканчивать санацией брюшной полости и подведением дренажей в малый таз и к месту разрыва [9].
Необходимо подчеркнуть, что применение УЗИ в ургентной хирургии значительно расширяет возможности индивидуального подхода к оказанию помощи больным с травмами селезенки. Ультразвуковое исследование в большинстве случаев позволяет обнаружить повреждение селезенки, выбрать правильную тактику лечения, а также обеспечить динамическое наблюдение за состоянием поврежденного органа [13]. К противопоказаниям для оперативного лечения селезенки, выявленные при УЗ-ис- следовании, ряд авторов относят подкапсульные гематомы без признаков наличия свободной жидкости в брюшной полости.
Консервативное лечение повреждений селезенки должно включать госпитализацию в палату интенсивной терапии, клинико-лабораторный скрининг, УЗИ брюшной полости в динамике, инфузионную терапию глюкозо-солевыми растворами, свежезамороженной плазмы, ингибиторов протеаз, гемостатиков, по показаниям эритроцитарной массы, применение локальной гипотермии [18, 20, 25]. Основным критерием для выбора консервативного лечения больных с травмами селезенки является наличие стабильной гемодинамики [24]. При этом отмечается очень низкая вероятность продолженного или отсроченного кровотечения при травматических повреждениях селезенки, особенно у детей [17]. Проведенные динамические исследования показывают, что скопившаяся кровь в брюшной полости спонтанно исчезает, а уменьшение гематомы и полное рассасывание ее на 21 сутки [17, 25].
При изучении отдаленного послеоперационного периода послеоперационных осложнений в виде посттравматических кист не наблюдается [17].
Несомненным остается и тот факт, что консервативное лечение повреждений селезенки относится к рискованным мероприятием и требует хорошего оснащения аппаратурой лечебного учреждения, подготовки врачей. Шаблона здесь нет, и не может быть. По данным зарубежных авторов [39], консервативный метод лечения можно применять только при наличии аппаратуры для диагностики (сонограф, сканер, компьютерный томограф), а также при возможности постоянного мониторинга за больным и достаточном запасе кровезаменителей. Такие больные нуждаются в тщательном мониторинге и в случае наличия продолжающегося кровотечения, проявляющегося нестабильной гемодинамикой, требуют немедленного оперативного вмешательства. К сожалению, консервативная тактика не гарантирует отсутствия отдаленных опасных для жизни геморрагических осложнений [31]. Так, по данным P.A. Mahon [35], 43 % больных после попытки консервативного лечения через некоторое время были все-таки оперированы в связи с продолжающимся кровотечением, проявляющимся нестабильной гемодинамикой. Применение консервативной тактики лечения травмы селезенки противопоказано при не исключенном внутрибрюшном кровотечении, проявляющемся нестабильной гемодинамикой, анемизацией больного [19].
Таким образом, представленный обзор литературы показывает, что консервативное лечение травм селезенки требует более широкого внедрения в практику. Однако эта тактика не всегда применима из-за опасности повторных кровотечений.