гематома легкого что это такое
Гематома легкого что это такое
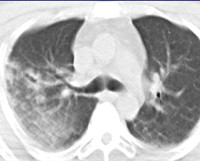
Наложение швов на глубокую рану легкого без визуальной обработки повреждений даже мелких легочных сосудов приводит к появлению в послеоперационном периоде внутрилегочной гематомы, которая легко выявляется на КТ.
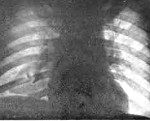
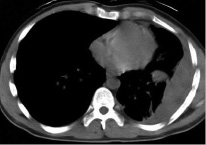
Внутрилегочная гематома определяется как зона неправильной формы с плотностью мягких тканей (20-50 ЕдН), в которой могут быть единичные включения газовой плотности. При ушитых колото-резаных ранах небольших размеров гематома определяется по ходу раневого канала, имеет округлую или овальную форму, с четкими контурами и без обширной инфильтрации паренхимы (рис. а).
При огнестрельных ранениях гематома имеет неправильную форму с нечеткими границами из-за выраженной травматической инфильтрации (рис. б).
Чувствительность метода в выявлении внутрилегочных изменений при ранениях груди составляет 100%.
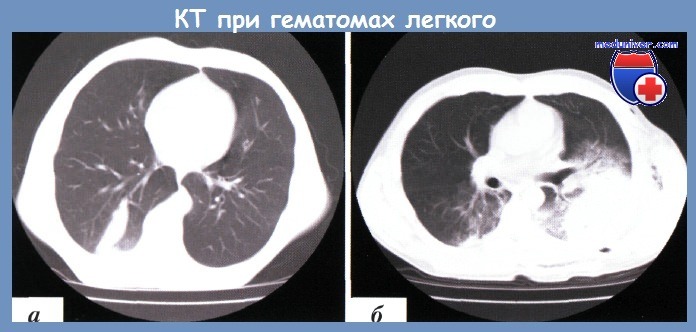
а — после колото-резаного ранения; б — после огнестрельного ранения
Что касается ультразвукового метода, то он, уступая компьютерной томографии в уровне чувствительности (по нашим данным, она составляет 92,2%), в практическом плане имеет предпочтение как более простой, мобильный метод, доступный для гораздо большего числа лечебных учреждений, чем СКТ. Внутрилегочная гематома при УЗИ выглядит как участок неоднородной гипоэхогенной зоны.
Частота их образования, по нашим данным, достигает 10% от числа глубоких ран легкого. В дальнейшем эти гематомы организуются и крайне редко нагнаиваются с последующим дренированием в просвет бронха. Однако при повреждении более крупных сосудов гематома постепенно увеличивается в размерах и может прорваться в плевральную полость или бронхиальное дерево с клиникой массивного внутриплеврального или легочного кровотечения (по нашим данным, в 1,8% наблюдений).
Если это произошло, хирург должен понимать, что речь идет о довольно крупном сосуде и вероятность самостоятельной остановки кровотечения чрезвычайно мала. В таких случаях по жизненным показаниям необходима реторакотомия.
Если прорыва гематомы не происходит, она либо организуется без каких-либо серьезных последствий, либо нагнаивается с вероятностью аррозионного профузного кровотечения.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гематома
Скопление сгустков или жидкой крови в мягких тканях тела, образовавшееся из-за разрыва кровеносных сосудов, называют гематомой. Самой распространенной разновидностью патологии является обычный синяк. Однако это понятие включает намного более тяжелые и сложные случаи, которые нельзя оставлять без квалифицированной медицинской помощи. Кровь, вытекающая из сосуда, раздражающе действует на окружающие его ткани, следствием чего становится появление болезненных ощущений, отека тканей и других признаков развивающегося воспаления. Кроме того, гематома сдавливает расположенные рядом с ней ткани или органы, что может привести к развитию осложнений.
Общие сведения
Повреждения небольшого размера, как правило, не требуют никакого лечения и рассасываются самостоятельно в течение нескольких дней. При образовании обширных гематом существует риск попадания инфекции и развития нагноения. Наиболее часто гематомы образуются у представителей младших возрастных групп – детей, подростков и молодежи, которым присуща высокая физическая активность. Еще одной «группой риска» являются люди с повышенной хрупкостью сосудистой стенки, а также с нарушениями свертываемости крови.
Почему гематома меняет цвет
Медики выделяют три отдельные стадии гематомы, через которые она должна пройти, прежде чем полностью исчезнуть. Каждая из них характеризуется определенным цветом кожи, сквозь которую просвечивает кровоизлияние.
Визуальные симптомы гематом наиболее хорошо заметны в случаях, когда излияние крови происходит в подкожном слое. Если же сгусток образуется в более глубоких слоях мягких тканей, то снаружи заметна лишь небольшая, но болезненная припухлость. Такие образования намного более опасны, поскольку процесс протекает незаметно и может сопровождаться осложнениями.
Виды повреждений
Лечение гематом среднего и тяжелого типа должно проводиться под наблюдением врача, чтобы исключить возможные негативные последствия травмы.
Кроме тяжести повреждения, существуют и другие критерии классификации гематом:
Практически всегда кровоизлияние представляет опасность для здоровья, поэтому для ликвидации его последствий нужно сразу после травмы обратиться за врачебной помощью.
Методы обследования
Для диагностики гематом необходимо обратиться к травматологу. При локализации кровоизлияния глубоко в мышечной ткани, суставах либо внутренних органах визуальный осмотр дает слишком мало информации, чтобы врач мог объективно оценить тяжесть поражения и степень опасности травмы. В таких ситуациях больному назначают:
По результатам обследования врач назначает соответствующие процедуры.
Как убрать гематомы?
Сроки восстановления зависят от масштабов поражения, наличия или отсутствия инфекции и других факторов.
Часто возникающие вопросы
Как избавиться от гематомы народными методами?
Народные средства помогают только при небольших и неопасных поверхностных повреждениях. Для ускорения рассасывания к синяку можно прикладывать компресс из размятого капустного листа, смешанную с вазелином бодягу, смоченные в растворе мумие тампоны. При глубоко расположенных или обширных повреждениях необходимо обратиться к врачу.
Чем опасна гематома?
Наибольшую опасность для здоровья, а иногда и для жизни представляют гематомы, образующиеся в глубине тканей, внутри органов или суставов. Крупное кровоизлияние опасно возможным развитием инфекции, воспалением и нагноением. При повреждении сустава может развиться бурсит, синовит или гемартроз, результатом чего становится инвалидность. Кровь в полости брюшины приводит к перитониту. Гематомы головного мозга приводят к нарушению функций этого органа с тяжелыми последствиями в виде ухудшения когнитивных функций, паралича частей тела и др.
Как лечить гематому в первые часы после травмы?
Сразу после ушиба необходимо оказать пострадавшему первую помощь: приложить к травмированному месту лед, затем туго забинтовать поврежденную конечность, чтобы перекрыть вытекание крови в ткани. Повязка не должна оставаться дольше двух часов. За это время необходимо добраться до травмпункта, где пациент получит необходимую профессиональную помощь.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:
Ушиб лёгкого – это повреждение лёгочной ткани с сохранением целостности висцеральной плевры, возникающее в результате тупой травмы или сдавления грудной клетки. Сопровождается болями в груди, одышкой, в ряде случаев – кровохарканьем. Диагноз устанавливается на основании данных анамнеза, осмотра, результатов рентгенологического исследования и компьютерной томографии грудной полости, бронхоскопии. Лечение травмы легкого проводится консервативно, с применением анальгетиков, антибиотиков, кортикостероидов, физиотерапии, ЛФК. При необходимости осуществляется респираторная поддержка.
МКБ-10
Общие сведения
Ушиб (контузия, сотрясение) лёгкого относится к закрытым травматическим повреждениям грудной клетки. Чаще всего встречается у пострадавших в дорожно–транспортных происшествиях. По данным медицинской статистики, ушиб легкого наблюдается у 30-55% пациентов с торакальными травмами. Нередко сочетается с переломами рёбер, иногда − с разрывом лёгкого. При обширных повреждениях и размозжениях лёгочной паренхимы в 50-60% случаев развивается жизнеугрожающее состояние – острый респираторный дистресс–синдром. У 10-40% травматологических больных контузия лёгочной ткани заканчивается летально.
Причины ушиба лёгкого
Патогенез
Классификация
Характер травматического повреждения ткани лёгких зависит от размеров поверхности воздействующего предмета и силы удара. Исходя из площади травматической инфильтрации паренхимы, ушиб лёгких бывает ограниченным и обширным. Распространённость и локализация зоны ушиба имеет клиническое и прогностическое значение. Массивная контузия лёгочной паренхимы нередко приводит к смерти пострадавшего на месте происшествия. По тяжести течения выделяют три степени патологического процесса:
Симптомы ушиба лёгкого
Клинические проявления при незначительной контузии лёгких могут отсутствовать. Пациенты часто не придают значения болевому синдрому при ограниченном поверхностном повреждении лёгкого, принимая его за признак ушиба грудной стенки или перелома ребра. Боль локализуется на стороне поражения, усиливается при глубоком вдохе, нажатии на грудную стенку, наклонах и движениях туловища. Интенсивность болевого синдрома зависит от площади и глубины ушиба. Выраженная двусторонняя торакалгия появляется при обширной травматизации лёгочной ткани.
Кровохарканье (кашель с примесью крови в мокроте) свидетельствует о среднетяжёлом или тяжёлом характере травматического процесса. Возникает в течение первых суток после травмы, может быть однократным или повторяющимся в течение 1-7 дней. Отсутствие кровохарканья не исключает контузию лёгких. Другими специфичными симптомами серьёзного повреждения респираторной системы являются признаки «шокового» лёгкого. Пострадавшего беспокоит прогрессивно нарастающая одышка, тахикардия, снижение артериального давления. Кожные покровы пациента бледнеют, появляется цианоз. Косвенными признаками закрытой лёгочной травмы могут служить кровоподтёки в месте удара.
Осложнения
Ограниченный поверхностный ушиб лёгкого обычно протекает без последствий. При отсутствии своевременной медицинской помощи среднетяжёлая лёгочная травма чревата опасными осложнениями. Самым частым из них (25-30% пострадавших) является посттравматическая пневмония, способная самостоятельно привести к гибели больного. Нередко лёгочный ушиб завершается формированием участков пневмофиброза. После травмы иногда остаются заполненные воздухом полости. При субплевральном расположении такие кисты могут стать причиной пневмоторакса. Приблизительно 5% пациентов, получивших ушиб лёгкого, становятся инвалидами из-за развивающейся впоследствии хронической лёгочно-сердечной недостаточности. Без адекватного лечения «шоковое» лёгкое обязательно приводит к летальному исходу.
Диагностика
При подозрении на ушиб лёгкого пациента обязательно осматривает торакальный хирург или травматолог. Уточняются обстоятельства травмы. При осмотре необходимо обратить внимание на цвет кожных покровов, наличие гематом, ссадин в области груди и спины, позу пострадавшего. Из-за болевого синдрома при одностороннем ушибе пациент щадит травмированную половину грудной клетки, поддерживает её рукой. Дыхательная недостаточность вынуждает больного занимать положение сидя с опущенными вниз ногами (ортопноэ). Для уточнения диагноза требуется проведение:
Лечение ушиба лёгкого
При отсутствии жалоб пациент с подозрением на ушиб ткани лёгкого госпитализируется в отделение хирургии или травматологии на 1-2 суток под наблюдение. Пострадавшему с диагностированным травматическим повреждением дыхательной системы рекомендуется полный покой. Обычно назначается консервативное лечение. Основные принципы медикаментозной терапии:
Показанием для хирургического вмешательства являются отрывы крупных бронхов, повреждения магистральных сосудов. В восстановительном периоде широко используются физиотерапевтические процедуры (магнитолазерная терапия, спелеолечение), массаж, лечебная физкультура, дыхательная гимнастика. Рекомендуются регулярные пешие прогулки, плавание.
Прогноз и профилактика
Ограниченный ушиб паренхимы лёгкого разрешается полностью и без каких-либо последствий в течение двух недель. Прогноз при повреждениях средней степени тяжести в основном благоприятный. Однако отсутствие эффективного лечения, пожилой возраст и сопутствующая патология нередко провоцируют развитие тяжёлых последствий. Причиной смерти становятся обширные глубокие ушибы с разрывами и размозжением лёгочной паренхимы. Соблюдение мер личной безопасности, правил охраны труда помогают избежать травм. Своевременное обращение в лечебное учреждение и выполнение рекомендаций медицинского персонала являются профилактикой осложнений.
Гематома легкого что это такое
Гемоторакс является одним из наиболее частых последствий травм грудной клетки. Раннее выявление и лечение гемоторакса имеет первостепенное значение для прогноза заболевания. Около 60 % политравм связаны с травмой грудной клетки. По данным ВОЗ ежегодно в мире в результате травм и других несчастных случаев (внешних причин) погибают более 5 миллионов человек. Причем следует отметить, что более 70 % смертности от внешних причин приходится на трудоспособный возраст. Четвертая часть смертей связана с травмой грудной клетки [1].
Цель исследования: определение основных понятий и современных принципов диагностики и лечения гемоторакса для улучшения результатов ведения пациентов с этой патологией.
Этиология. Причины гемоторакса обычно подразделяются на травматические и нетравматические. Травматический гемоторакс является результатом тупой или проникающей травмы. Нетравматический гемоторакс может развиваться при различных заболеваниях или расстройствах, таких как неоплазия, легочная секвестрация, разрыв плеврального сращения в случае пневмоторакса, легочный инфаркт, туберкулез, легочная инфекция (например, геморрагическая лихорадка денге), легочные артериовенозные фистулы и абдоминальные аномалии [2].
Патофизиология. Интраплевральные или экстраплевральные травмы способны привести к гемотораксу. Физиологический ответ на гемоторакс может проявляться в раннем или позднем вариантах. Ранний ответ возможен в двух основных аспектах: гемодинамическом и дыхательном. Поздний ответ проявляется в двух формах: эмпиема и фиброторакс.
Степень тяжести патофизиологического ответа зависит от места повреждения, функционального резерва пациента и объема кровопотери [1].
Гемодинамический ответ является многофакторным ответом и зависит от тяжести гемоторакса в соответствии с его классификацией. Гемоторакс классифицируется в зависимости от количества кровопотери: минимальная, умеренная и массивная.
Минимальный гемоторакс определяется как кровопотеря без значительных гемодинамических изменений. Так, например, кровопотеря до 750 мл у пациента с весом 75 кг обычно протекает без какого-либо значительного гемодинамического ответа и классифицируется как минимальный гемоторакс. Гемодинамический ответ часто корректируется в зависимости от количества кровопотери, основного заболевания и места повреждения.
Если у пациента в плевральной полости уже имеется спаечный процесс, спайки могут ограничивать количество кровопотери, особенно из источников низкого давления, и способны спасти жизнь.
Кровопотеря более 30 % объема крови (1500–2000 мл) обычно связана с геморрагическим шоком (массивным гемотораксом) [3].
Респираторный ответ. На респираторную реакцию влияют многочисленные факторы. Дыхательная недостаточность, связанная с травмой, может возникнуть прямо или косвенно.
Косвенными причинами дыхательной недостаточности являются легочная инфекция, фиброторакс как позднее осложнение и травмы у пациентов с основным заболеванием.
Дыхательная недостаточность, связанная непосредственно с травмой, возникает в результате прямого повреждения легких, грудной стенки и сердца или системного ответа в форме ОРДС в результате диффузного альвеолярного повреждения с увеличением проницаемости капилляров [4].
Физиологическое разрешение гемоторакса. Дефибринация гемоторакса начинается через несколько часов после его образования. Некоторая степень дефибринации гемоторакса приводит к неполному свертыванию. После того как произошел лизис гемоторакса путем воздействия плевральных ферментов, увеличивается концентрация белка. Внутриплевральное гиперосмотическое давление создает положительный осмотический градиент и способствует образованию плеврального выпота.
Таким образом, относительно небольшое количество крови в плевральной полости может создавать эффект, аналогичный влиянию хронических субдуральных гематом, с течением времени втягивая жидкости и вызывая большой выпот с небольшим фактическим содержанием крови [3].
Поздняя физиологическая системная реакция. К поздним физиологическим реакциям гемоторакса относятся эмпиема и фиброторакс.
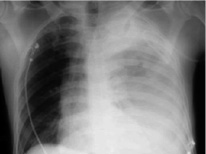
Первичное или вторичное инфицирование гемоторакса завершается эмпиемой. Бронхотрахеальные повреждения, травмы пищевода, диафрагмальные и субдиафрагмальные повреждения, скопление жидкости в субдиафрагмальной области и постхирургическое инфицирование способствуют развитию посттравматической эмпиемы (рис. 1) [5].
Рис. 1. Рентгенография грудной клетки; левосторонний гемоторакс после тупой травмы
Фиброторакс возникает в результате отложения фибрина на плевральных поверхностях. Недренируемая плевральная жидкость независимо от ее происхождения вызывает воспалительный ответ и приводит к воспалительному процессу на поверхности висцеральной и париетальной плевры. Стенки грудной клетки и диафрагма также поражаются аналогичным процессом, что в целом приводит и к поражению легочной ткани. Поражение легких ограничивает дыхательную функцию и, как правило, уменьшает объем легких [6].
Клинические проявления. При травмах грудной клетки клинические проявления зависят от механизма повреждения и перечня вовлеченных органов. Пациенты, перенесшие тупую травму грудной клетки, подвергаются значительному риску, который связан с характером травмы, осложнениями и смертностью [7]. В отличие от проникающей травмы грудной клетки биомеханическая сила, необходимая для получения значительного тупого повреждения грудной клетки, часто приводит к множественным травмам, включая травмы живота, головы и конечностей [8].
Тупые травмы грудной клетки. Тупые травмы грудной клетки могут вызывать гемоторакс, ушиб легкого, разрыв легочной артерии, травматическую легочную псевдокисту, легочную гематому, травматическую асфиксию и повреждения костного скелета. Множественные переломы ребер являются наиболее распространенными последствиями при тупых травмах грудной клетки и встречаются примерно в 36–50 % случаев (около 36 % с правой стороны и 51 % с левой стороны).
Небольшой гемоторакс может быть пропущен во время физического обследования и даже рентгенографии грудной клетки.
Повреждения грудной стенки подразделяются на простые и сложные.
Простые повреждения грудной стенки состоят из менее чем трех переломов ребер и поверхностных повреждений мягких тканей. Этот тип травмы обычно можно лечить консервативно.
Переломы трех или более ребер и флоттирующий перелом грудной клетки относятся к категории сложных повреждений грудной стенки и часто могут быть связаны со значительной степенью гемоторакса.
Гемоторакс может развиться через некоторое время после получения травмы. Возможным механизмом развития отсроченного гемоторакса является смещение сломанных ребер с разрывом паренхимы легких, повреждением диафрагмы или разрывом межреберных сосудов [1, 9].
Тупые внутригрудные травмы. Повреждения сосудов при тупых внутригрудных травмах обычно приводят к большим гемотораксам. Разрыв больших сосудов и травмы сердца могут привести к кровотечениям в плевральное пространство и последующей сосудистой ишемии. Реже при небольших сосудистых повреждениях могут возникать кровяные сгустки, которые способны остановить кровотечение.
В зависимости от характера и локализации повреждения меняется симптоматика, которая варьирует от менее тяжкой до тяжелой. Респираторные проявления, связанные с большим гемотораксом, а также тупость при перкуссии и отсутствие дыхательных шумов отмечаются как типичные признаки и симптомы при этой патологии [1, 4, 10].
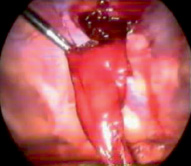
Проникающая травма. Наиболее распространенной причиной гемоторакса при проникающих ранениях является прямое повреждение сосудов грудной клетки. Также не следует упускать из виду и повреждения других внутригрудных структур, включая повреждения паренхимы сердца и легких. Травма паренхимы легких при проникающих ранениях грудной клетки очень распространена и обычно самоограничена, но эти повреждения обычно приводят к гемопневмотораксу (рис. 2) [11].
Рис. 2. Гемоторакс при проникающей травме. Рана, прикрытая сгустком, при удалении которого кровотечение возобновляется
Клинические проявления при травматическом гемотораксе. В случае травмы грудной клетки следует провести тщательный и точный медицинский осмотр. Кровь в плевральной полости распространяется в положении лежа на спине и может быть легко пропущена во время физикального осмотра. Настоятельно рекомендуется также выполнять физикальное обследование пациента в вертикальном положении или в небольшом обратном положении Тренделенбурга, чтобы выявить меньшие гемотораксы. Менее 500 мл крови в костофреническом угле можно не заметить при физикальном обследовании (рис. 3).
Рис. 3. Левосторонний гемоторакс и ателектаз левой нижней доли
Гемоторакс также может возникнуть в результате внутрибрюшной травмы. Возможность повреждения органов брюшной полости, например селезенки, печени, желудка или сосудов, должна быть рассмотрена в каждом случае гемоторакса и особенно в случае встречающегося диафрагмального повреждения [12].
Лечебно-диагностическая система. Лечение гемоторакса подразделяется на периоды: в раннюю фазу (к примеру, при геморрагическом шоке, нарушениях дыхания или свернувшемся гемотораксе) и в позднюю фазу (при фибротораксе и эмпиеме плевры).
Ушиб грудной клетки причины, симптомы, методы лечения и профилактики
Ушибом грудной клетки называют повреждение мягких тканей грудины. Травма носит тяжёлый характер, так как возможна деформация и разрыв внутренних органов — сердца, легких. Нередко сопровождается переломом ребёр. Может не иметь внешних проявлений, например гематом, даже при травмировании жизненно важных систем. Требует лечения под наблюдением врача.
Симптомы
При ушибе грудной клетки проявляются следующие признаки:
При повреждении лёгких симптоматику дополняют:
Чаще встречается повреждение нескольких отделов сердца. Выделяют следующие разновидности повреждения:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 30 Декабря 2021 года
Содержание статьи
Причины
Грудная клетка и находящиеся за ней органы могут быть повреждены посредством удара, причина которого:
Чаще подвержены травмированию спортсмены, например велосипедисты и военные.
Разновидности
Ушиб грудной клетки подразделяется на 2 категории в зависимости от области поражения:
Встречаются ушибы двух видов:
Соответственно тяжести ушиба можно выделить несколько степеней:
Диагностика
Осмотр проводится травматологом. Вначале врач выясняет ситуацию, при которой возникла травма, собирает анамнез. Далее проводит пальпацию поврежденного участка для определения целостности костных тканей. Посредством инструментальных исследований уточняется или опровергается предварительный диагноз. Рентгенография позволяет изучить состояние костей грудной клетки. При помощи магнитно-резонансной томографии обозначается наличие или отсутствие повреждений внутренних органов. Компьютерная томография также предназначена для оценки состояния костных структур, если рентген не дал достаточное количество информации.
МРТ (магнитно-резонансная томография)
УЗИ (ультразвуковое исследование)
Дуплексное сканирование
Компьютерная топография позвоночника Diers
Компьютерная электроэнцефалография
Чек-ап (комплексное обследование организма)
Лечение
До приезда бригады скорой помощи пострадавшему требуется оказать первую помощь:
При наличии разрешения врача на лечение в домашних условиях следует выполнять следующие рекомендации:
Все медицинские препараты назначаются только врачом. Лечение в домашних условиях можно дополнить народными средствами после консультации доктора. Важно помнить что ими нельзя полностью заменить медицинские препараты. Для ускорения лечения ушиба грудной клетки можно использовать следующие народные препараты:
В некоторых случаях пострадавшему потребуется хирургическое вмешательство:
Реабилитационный период будет зависеть от тяжести повреждений и назначенного лечения. Во время восстановления пациенту назначается:
Профилактика
Полностью исключить возможность ушиба груди нельзя, но соблюдая рекомендации можно свести риск повреждения к минимуму:
Последствия и осложнения
При несоблюдении рекомендаций врача по приёму лекарственных средств, режима, реабилитационного периода, несвоевременном обращении в больницу и при тяжёлой степени ушиба грудной клетки возможны осложнения:
Источники
Вестник судебной медицины
Оперативное восстановление каркасности грудной клетки у пациента с тяжелой закрытой травмой груди при политравме Пронских Ал.А. Кравцов С.А. Пронских А.А.
Статью проверил
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ