гемангиома на голове у ребенка что делать
Лечение гемангиом у детей
В соответствии с классификацией Международного общества исследования сосудистых аномалий (ISSVA), все сосудистые аномалии подразделяются на сосудистые опухоли и сосудистые мальформации (пороки развития). Согласно 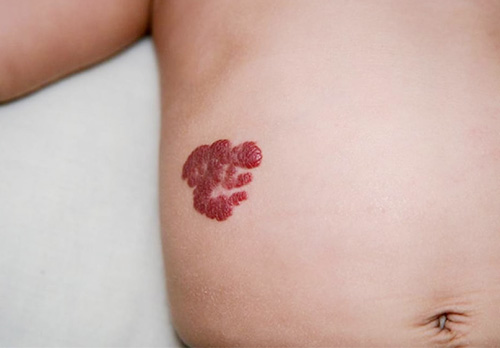
Фазы развития детских гемангиом
В своем развитии гемангиома у ребенка проходит четыре фазы. Первая фаза (быстрой пролиферации) характеризуется быстрым ростом, затем рост опухоли замедляется и наступает фаза медленной пролиферации. В фазу стабилизации опухоль не растет, а в фазу инволюции подвергается обратному развитию.
Младенческая гемангиома происходит из гемангиобластов, которые развиваются из мезодермы. Нормальный ангиогенез полностью заканчивается к рождению и возобновляется только в периоды бурного роста, при некоторых заболеваниях и состояниях (травма) в качестве компенсаторной реакции, а также при различных патологических состояниях.
В 85-90% случаев детские гемангиомы подвергаются спонтанной инволюции до наступления школьного возраста. Механизм начала редукции инфантильной гемангиомы не ясен.
В 10-15% случаев младенческие гемангиомы требуют вмешательства в пролиферативную фазу вследствие жизнеугрожающей локализации (дыхательные пути), местных осложнений (изъязвление и кровотечение), грубого косметического дефекта и психологической травматизации.
Хирургия в лечении гемангиом
Альтернативными методами лечения детских гемангиом являются лазерная хирургия, эмболизирующие вещества и склерозанты, криодеструкция, хирургическое вмешательство или их различные сочетания. Однако и в этих случаях, не всегда удается достичь желаемого результата.
Нехирургическое лечение гемангиом
До недавнего времени терапия инфантильной гемангиомы была достаточно стандартизирована. При этом длительно и в высоких дозах использовались гормоны. При неэффективности гормональной терапии назначались интерфероны и цитостатики последовательно.
Терапия данными препаратами имела положительные эффекты, однако отмечалось большое количество побочных эффектов (катаракта, диабет, стеатоз печени, интерстициальный нефрит и др.). Поэтому, такая терапия подразумевала осторожность в подборе дозировок, тщательный контроль за больным и обширный перечень противопоказаний.
Современные лекарственные препараты для лечения младенческой гемангиомы из группы бета-блокаторов обладают рядом преимуществ:
Тем не менее, лечение может сопровождаться побочными действиями, особенно у детей-атопиков. Его назначение и корректировка осуществляется только врачом с постоянной оценкой состояния ребенка, фото- и УЗИ-контролем.
За предоставленный материал благодарим врача детского хирурга, сосудистого хирурга Зуева Максима Евгеньевича.
Гемангиомы у детей
Поделиться:
Под глазом у моего полуторагодовалого пациента красовался синяк.
— Где это он так? Упал? — поинтересовался я. К сожалению, работа педиатра подразумевает определенную подозрительность.
— Это не синяк, он не падал, — устало ответила мама. — Вы опять забыли? Это же у него с рождения, гемангиома.
Я смутился. До этого видел мальчишку один или два раза и, честно говоря, уже успел забыть про его особенность.
Приглядевшись, я убедился, что это действительно не синяк. Чуть выпуклое, узловатое образование явно выступало над поверхностью кожи. Края его были неровные и как будто состояли из нескольких мелких островков.
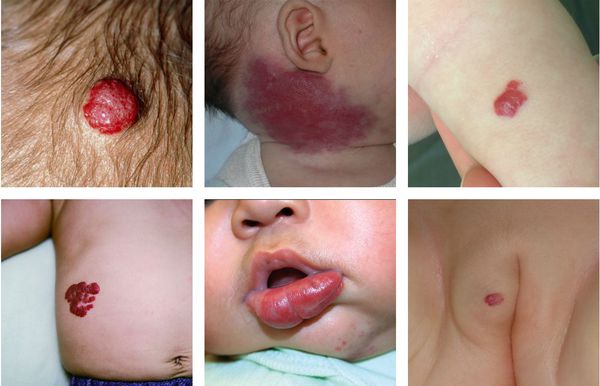
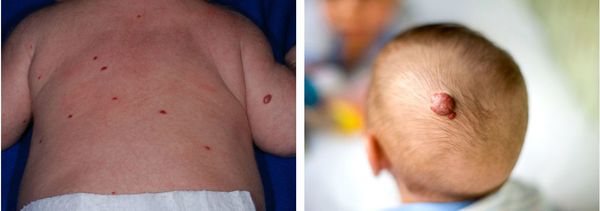
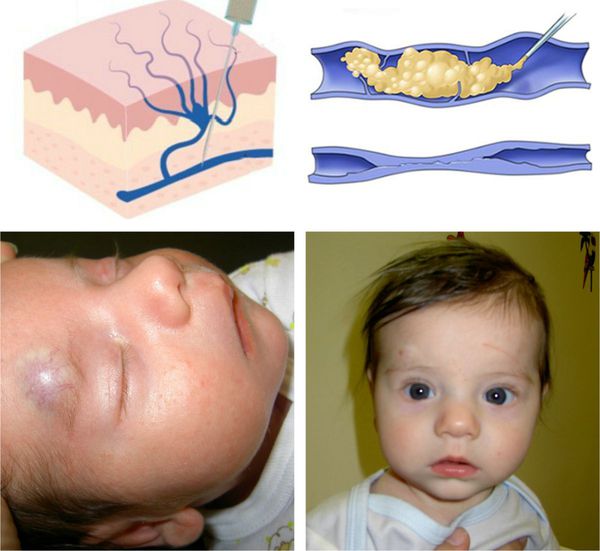
Младенческие гемангиомы — это доброкачественные сосудистые опухоли, растущие из эндотелия. Гемангиомы бывают различных размеров — от миллиметровых до огромных сегментарных, захватывающих чуть ли не полголовы. Цвет гемангиом обычно красный или синеватый. Наиболее часто они возникают на голове и шее, однако могут быть на любых участках кожи, слизистых и даже на внутренних органах. Дифференциальный диагноз нужно проводить с другими сосудистыми образованиями.
Бывают одиночные и множественные гемангиомы. Также выделяют поверхностные, глубокие и комбинированные гемангиомы.
Читайте также:
Крапивница у детей
Кто виноват?
Причины появления гемангиом неизвестны. По западным данным, они чаще встречаются у девочек, а также у недоношенных детей обоих полов с низким весом. Множественные гемангиомы чаще встречаются у детей, рожденных от многоплодных беременностей. Возможно, есть и наследственная предрасположенность.
По статистике, чуть ли не 10 % детей рождаются с гемангиомами. Вернее, так — часто дети рождаются без видимых гемангиом, но в ближайшие дни, недели, а иногда даже и месяцы жизни они вдруг проявляются, к удивлению родственников и знакомых. У некоторых детей с рождения можно увидеть признак будущей гемангиомы — пятнышко с расширенными сосудами и бледным венчиком вокруг.
Это опасно?
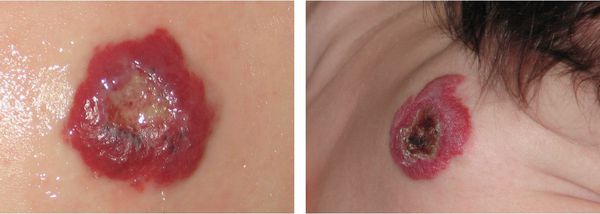
Можно сказать, что гемангиомы достаточно безопасны. Они не зудят, не болят и чаще всего не вызывают никаких проблем. Но бывают и осложнения: изъязвление, кровотечение, инфицирование. Чаще всего это происходит, если гемангиома располагается около рта, в подмышках, возле ануса, на шее.
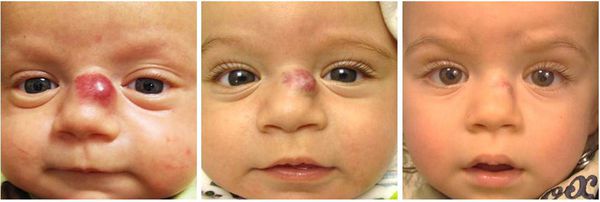
Расположение гемангиомы около глаз может нарушать развитие зрения, а также вызывать косоглазие, амблиопию, астигматизм. Расположение в области подбородка или по центру шеи часто ассоциировано с сопутствующей гемангиомой в дыхательных путях, что в свою очередь проявляется нарастающим стридором (свистящим дыханием), кашлем, одышкой.
Большие сегментарные гемангиомы в области пояснично-крестцовой части спины могут сопровождаться аномалиями мочеполовой системы. Сегментарные гемангиомы на лице могут быть частью PHACES-синдрома, при котором наблюдаются аномалии головного мозга, сердца, глаз, артерий.
Это пройдет?
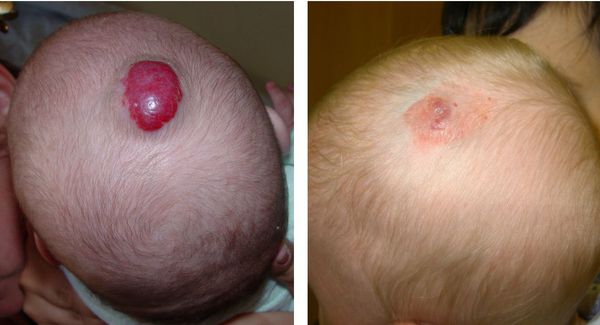
Гемангиомы проходят две стадии — роста, который наиболее интенсивен в первые месяцы жизни (максимум до 12 месяцев), и инволюции (регрессии), которая может продолжаться долгие годы. Первым признаком инволюции гемангиомы является ее постепенное побледнение.
Считается, что вероятность исчезновения гемангиомы — около 10 % в год.То есть к 5 годам исчезает до 50 % гемангиом. Скорость инволюции гемангиомы зависит от ее размера, глубокие исчезают медленнее, чем поверхностные.
Надо сказать, что даже полная инволюция не всегда заканчивается абсолютно нормальной кожей. Примерно у половины пациентов на месте гемангиом могут наблюдаться рубцы, атрофия кожи, изменение ее цвета и телеангиаэктазия (сосудистая сеточка).
Что делать, если не проходит?
В ряде случаев гемангиомы приходится лечить. Инвазивные методы терапии, такие как криодеструкция, рентгенотерапия, лазерная терапия, иногда применяются, но постепенно отходят в историю. Неудивительно, ведь почти 9 лет назад выяснилось, что гемангиомы можно лечить таблетками.
Пропранолол — бета-блокатор, используемый для лечения артериальной гипертонии и аритмии, — неожиданно оказался отличным борцом с гемангиомами. В 2014 году препарат был одобрен для терапии младенческих гемангиом американской FDA. В России лечение гемангиом пропранололом (анаприлином) и другими бета-блокаторами официально пока не разрешено, однако тоже используется.
1. Локальная терапия бета-блокаторами. Используется для лечения не очень больших поверхностных гемангиом. На Западе используют крем пропранолола в концентрации 1 %, в России доступен тимолол (0,5%-ный) глазной гель или капли. Обычно на гемангиомы наносят по 1 капле 3 раза в сутки. Побочные эффекты встречаются крайне редко.
2. Системная терапия пропранололом. Показания для лечения:
В подобных случаях пропранолол назначается внутрь, длительностью до 6–12 месяцев. Но не всем такое лечение подходит. У 9 % детей могут быть побочные эффекты: брадикардия, снижение артериального давления, бронхоспазм, гипогликемия, нарушение сна и стула, холодные конечности.
При наличии противопоказаний к терапии пропранололом или плохой переносимости лекарства используют альтернативные методы: местное лечение тимололом, гормональные средства местно или внутрь, хирургические способы лечения. Кроме того, примерно 1 % гемангиом резистентны к действию пропранолола, в этом случае также в ход идут альтернативные способы терапии.
В любом случае справиться с гемангиомой вполне реально, и подходящий метод лечения можно подобрать всегда.
Товары по теме: [product strict=» Анаприлин»]( Анаприлин), [product strict=» Тимолол»]( Тимолол)
Что такое гемангиома у детей? Причины возникновения, диагностику и методы лечения разберем в статье доктора Подшивалова О. А., детского хирурга со стажем в 14 лет.
Определение болезни. Причины заболевания
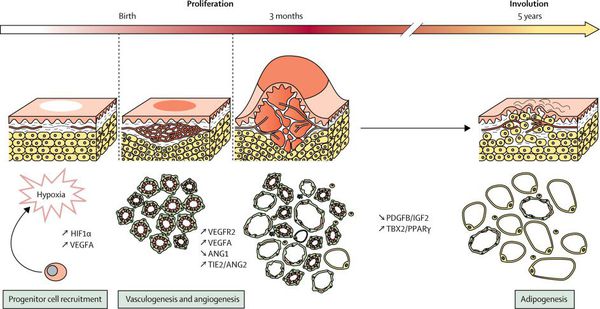
Младенческая гемангиома — это доброкачественная опухоль, возникающая в первые месяцы жизни ребёнка. Она состоит из самостоятельно инволюционирующих клеток, которые формируют кровеносные сосуды. Для неё характерны определённые фазы развития — пролиферация (рост), стабилизация и инволюция (обратное развитие).
Хотя гемангиома проходит самостоятельно, в ряде случаев она может стать причиной артериального кровотечения и менее опасных осложнений, таких как косоглазие, язвы, разрушение хрящей в области век, носа, губ или ушных раковин. Иногда она может быть признаком других заболеваний, например синдромов PHACE или LUMBAR. А при расположении на видимом участке тела (например, на лице) гемангиома может значительно усложнить социализацию ребёнка в коллективе, что приведёт к психологическому дискомфорту, трудностям в общении со сверстниками и депрессии.
Именно поэтому не следует ждать, пока гемангиома пройдёт сама, а показать ребёнка специалисту. После осмотра врач подберёт оптимальный метод лечения, если оно необходимо, а при подозрении на сопутствующие заболевания назначит дополнительные методы исследования.
Наличие более 4-5 младенческих гемангиом на коже при отсутствии очагов в печени, селезёнки или других внутренних органах определяется как «доброкачественный неонатальный гемангиоматоз». Наличие таких очагов не только на коже, но и во внутренних органах (прежде всего в печени) определяется как «диффузный неонатальный гемангиоматоз».
К возможным провоцирующим факторам образования гемангиомы относят:
По статистике, дети с младенческими гемангиомами чаще рождаются у первородящих молодых мам (до 30 лет).
Симптомы гемангиомы у детей
Некоторая часть младенческих гемангиом у детей обнаруживается при рождении в виде единичных сосудистых образований кожи или подкожно-жировой клетчатки. Но большинство гемангиом возникают вскоре после рождения, в основном в первые недели жизни ребёнка, растут, но со временем постепенно инволюционируют.
Патогенез гемангиомы у детей
Младенческая гемангиома возникает на 6-10 неделе беременности, когда происходит нарушение закладки тканей (сосудов). Существует около 10 теорий развития младенческих гемангиом: фиссуральная, неврологическая, травматическая, эмбриональная, гипоксическая и пр. Среди современных теорий можно выделить теорию циркулирующих эндотелиальных клеток-предшественников, плацентарную теорию (нарушение плаценты во время беременности) и др. Однако в настоящее время нет ни одной общепризнанной, подтверждённой теории, которая могла бы достоверно объяснить появление младенческих гемангиом.
Патогенез младенческой гемангиомы изучен не до конца, проводится дальнейшее изучение данного процесса. Есть теория клеточного происхождения из собственных внутренних эндотелиальных клеток-предшественников (endothelialprogenitorcells — EPCs) или ангиобластов плаценты. Также считается, что имеет значение воздействие внутренних (ангио- и васкулогенез) и внешних факторов (тканевая гипоксия и нарушения тканевого развития).
После возникновения младенческая гемангиома претерпевает ряд изменений, которые можно разделить на несколько этапов:
Рост опухоли происходит за счёт быстрой клеточной пролиферации (разрастания) эндотелиальных клеток. Капиллярный эндотелий этих опухолей приобретает способность к неоангиогенезу (формированию новых кровеносных сосудов) в присутствии абиогенных факторов, которые секретируются клетками самой гемангиомы. К таким факторам относится фактор роста фибробластов (FGF-2, bFGF) и эндотелия сосудов (VEGF), коллагеназы IV типа, урокиназы и антигена пролиферации клеток.
Классификация и стадии развития гемангиомы у детей
По классификации Международного общества по изучению сосудистых аномалий (ISSVA) 2018 года заболевание относится к сосудистым опухолям. Оно делится на следующие виды:
Также младенческие гемангиомы разделяют п о объёму поражения кожи:
Гемангиоматоз бывает двух видов:
До настоящего времени по отношению к заболеванию используются устаревшие термины, такие как «кавернозная», «капиллярная», «утёсовидная» гемангиома, «клубничное врождённое пятно» и другие. Использование этих неверных терминов усложняет процесс диагностики и вносит определённую путаницу в общение между специалистами. Например, под термином «капиллярная гемангиома» может скрываться как младенческая гемангиома, так и капошиформная гемэндотелиома.
Гемангиома может быть одним из симптомов различных синдромов:
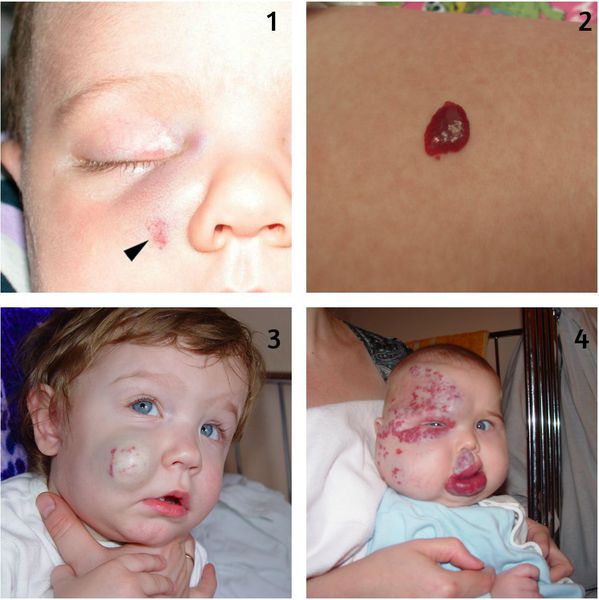
PHACE(s) — это синдром, при котором наличие сегментарной младенческой гемангиомы в области иннервации тройничного нерва сочетается с одной или более аномалиями: патологией задней черепной ямки, артериальной цереброваскулярной патологией, пороком сердца или магистральных сосудов, сердечной недостаточностью, глазными или эндокринными патологиями, расщелиной грудины или грыжей белой линии живота.
Осложнения гемангиомы у детей
Кровотечение из гемангиомы является вторым по частоте осложнением, которое возникает вследствие травмирования или на фоне появления раневого дефекта (изъязвления). Оно может быть обильным и трудно останавливаемым. В некоторых случаях не помогает даже гемостатическая губка.
Если опухоли располагаются в зонах сложной анатомической локализации, то при быстром росте они могут нарушить работу близлежащего органа:
У детей с обширными младенческими гемангиомами и большим артериовенозным шунтированием (сбросом) может возникнуть застойная сердечная недостаточность. При обширных младенческих гемангиомах, расположенных в области лица, может возникнуть гипотиреоидизм (недостаточная функция щитовидной железы, сопровождающаяся снижением выработки гормонов).
Диагностика гемангиомы у детей
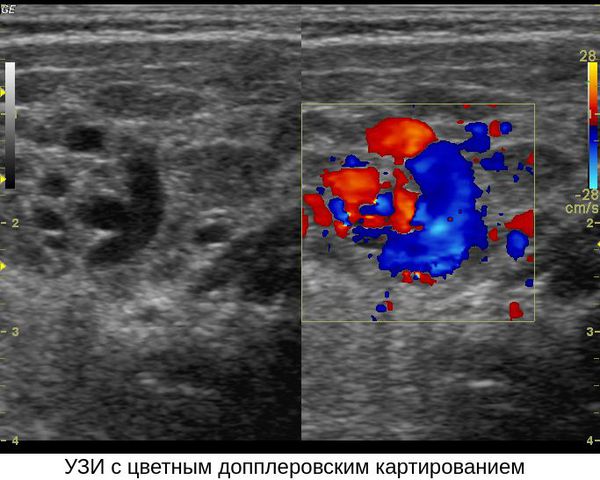
Для постановки диагноза «младенческая гемангиома» достаточно проведения специалистом грамотного осмотра и ультразвукового исследования (УЗИ).
Также для подтверждения диагноза возможно выполнение магнитно-резонансной томографии (МРТ), иногда с внутривенным контрастированием. Но поскольку данный метод требует проведения наркоза, его также не следует использовать рутинно для диагностики младенческой гемангиомы.
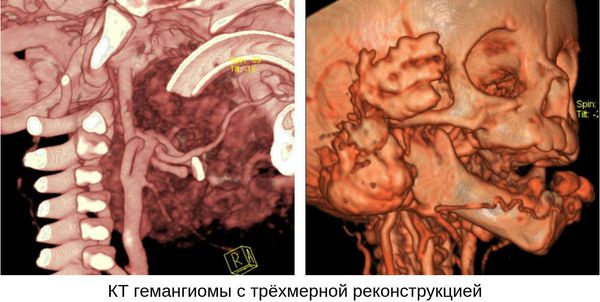
Проведение компьютерной томографии (КТ) и ангиографии для диагностики младенческой гемангиомы является избыточным, поскольку КТ связано с высокой лучевой нагрузкой. Кроме того, для проведения КТ нужно выполнить внутривенное контрастирование. Маленьким детям КТ также проводится под наркозом.
Лечение гемангиомы у детей
В настоящее время есть различные способы лечения младенческих гемангиом. Многие из них уже утратили своё значение, другие успешно используются и в настоящее время. Основной вектор лечения — активное наблюдение или проведение того или иного вида терапии уже с момента установки диагноза.
При выборе тактики лечения следует руководствоваться несколькими факторами:
Оценочная шкала для определения показаний к системному медикаментозному лечению младенческих гемангиом бета-адреноблокаторами
Врач проводит осмотр пациента, оценивает указанные критерии и суммирует баллы. При наборе от 9 до 14 баллов показано системное медикаментозное лечение, а при наборе от 4 до 8 баллов медикаментозная терапия не требуется.
Во время оценки расположения гемангиомы необходимо учитывать не только косметический дефект, но и риск появления различных осложнений. К таким «критическим зонам» относятся область ушей, носа, губ и век (орбиты глаза). Например, при разрушении хряща уха возникнет стойкая деформация ушной раковины, для коррекции которой потребуется пластическая операция. При расположении младенческих гемангиом в области промежности и ягодиц часто появляются изъязвления, которые трудно заживают, поэтому такая локализация также является критической.
Большой размер опухоли указывает на активный процесс пролиферации, что сопровождается риском дальнейшего роста гемангиомы и высокой вероятностью появления различных осложнений.
В тактике лечения младенческой гемангиомы также необходимо учитывать наличие глубокого (подкожного) компонента опухоли. Он не поддаётся местному лечению и воздействию лазера, что приводит к прогрессии опухоли в глубоких слоях подкожно-жирового слоя. Поэтому в данном случае рекомендуется прибегать к медикаментозной терапии.
Чем больше количество гемангиом на коже, тем сложнее проводить местную терапию. Наличие более пяти сосудистых опухолей существенно повышает риск появления гемангиомы во внутренних органах (диффузного неонатального гемангиоматоза).
Все методы лечения младенческих гемангиом условно можно разделить на две категории:
Консервативное (неинвазивное) лечение
Данное лечение широко практиковалось до появления бета-адреноблокаторов. Сейчас к данному методу также можно прибегать, но необходимо учитывать: чем младше ребенок, тем выше риск роста опухоли. Выжидательная тактика требует частых и систематических контрольных осмотров для определения возможного роста гемангиомы.
Медикаментозное лечение
Бета-адреноблокаторы. В 2008 году французский дерматолог Лате-Лабрез (C. Leaute-Labreze) открыла действие пропранолола на младенческие гемангиомы. С этого периода начался «золотой век» бета-адреноблокаторов в терапии младенческих гемангиом. Учитывая низкий риск побочных эффектов и высокую эффективность лечения, они стали «первой линией» лечения данной болезни.
До настоящего времени неизвестен точный механизм действия бета-адреноблокаторов. Предположительно, он включает сужение сосудов, подавление VEGF-A (фактора роста эндотелия сосудов), стимуляцию апоптоза (естественного «разбора» патологических тканей). Исследования выявили наличие β2-адренергических рецепторов и VEGF-A в капиллярах разрастающейся младенческой гемангиомы, которые уменьшаются при подавлении β2-адренергических рецепторов.
Сравнение фармакологической активности препаратов Пропранолол и Атенолол.
Стероидные гормоны — о дин из самых старых способов медикаментозного лечения младенческих гемангиом. Данный метод используется с 1960 года по настоящее время и является «второй линией» терапии. До 2008 года он был основным способом лечения гемангиом, особенно при активном росте опухоли.
Механизм влияния глюкокортикостероидов на младенческую гемангиому до сих пор до конца не ясен. Однако известно, что стероидные гормоны оказывают влияние на адипогенез, угнетают образование новых сосудов и снижают выработку проангиогенных белков (VEGF-A и пр.).
Стероидные гормоны в таблетках можно применять в виде системного медикаментозного лечения. У читывая высокий риск побочных эффектов глюкокортикостероидов и появление бета-адреноблокаторов, данный метод стал применяться гораздо реже. Основные показания к его назначению — осложнённые гемангиомы и невосприимчивость образования к лечению бета-адреноблокаторами. Средний курс лечения — от 4 до 12 недель (максимальная доза). Иногда терапия стероидными гормонами может продолжаться до 9-12 месяцев жизни ребёнка.
Цитостатики (Цитоксан, Винбластин и Авастин), как утверждают зарубежные авторы, способствуют прекращению деления опухолевых клеток в метафазе. Однако в России этот метод не нашёл применения, так как Цитоксан действует на рост чувствительных, быстро пролиферирующих клеток, тем самым угнетая эритроцитарный росток крови и развитие яйцеклетки. Также существует мнение, что после применения Цитоксана возникает риск развития вторичной злокачественной опухоли — ангиосаркомы.
Винкристин — это цитостатический препарат, алкалоид растения розовый барвинок (Vincarosea). Он вызывает апоптоз (регулируемый процесс клеточной гибели) эндотелиальных клеток, уменьшает выработку их факторов роста. Как правило, лечение Винкристином проводится при сосудистой патологии, которая не является истинной младенческой гемангиомой, а сопряжена с капошиформной гемэндотелиомой или пучковой ангиомой с синдромом Казабаха — Мерритта. Лекарство вводится еженедельно через центральный катетер.
Данный метод лечения может быть полезен при отсутствии эффекта терапии стероидными гормонами. Его назначение проводится при непосредственном участии онкологов. К побочным действиям препарата относятся раздражение кожи и появление сыпи, нейротоксичность, запоры, параличи черепных нервов, боль в костях, алопеция, мышечная слабость. Как правило, побочные эффекты кратковременны.
Интерфероны (Интерферон-альфа-2а, Интерферон-альфа-2b и Имиквимод — 5% мазь Алдара) стимулируют секрецию интерферонов, которые подавляют факторы роста эндотелия и фибробластов, а также способствуют некрозу опухоли. Они применяются при неэффективности стероидной терапии. Действие этих препаратов заметно только после четырёх месяцев применения.
Поскольку интерфероны вызывают массу осложнений (анемию, нейтропению, гипотиреоидизм, лихорадку, нейроплегию), их применение при лечении детей младшего возраста не оправданно.
Лазерная коррекция
Для лечения сосудистой патологии используются лазеры с длиной волны 532 и 585 нм, реже 1064 нм. Данные лазеры не повреждают кожный покров, поэтому относится к консервативному лечению.
Работа лазеров основана на теории селективного фототермолиза, которая была описана в 1980 году. Лазерное излучение имеет постоянную длину волны, но поглощается тканями по-разному. Это объясняется наличием в коже хромофоров (воды, меланина и гемоглобина). Результатом такого поглощения энергии является нагревание ткани. Например, длина волны 532 и 585 нм лучше всего поглощается оксигемоглобином, за счёт чего происходит изолированное нагревание сосуда, приводящее к повреждению его эндотелия без вреда для окружающих тканей. В результате происходит закрытие сосуда.
После лазерной обработки не остаются шрамы и рубцы.
Оперативное (инвазивное) лечение
Склерозирование гемангиомы
Криодеструкция (удаление жидким азотом)
Разрушить очаг опухоли можно благодаря жидкому азоту температурой −195,6 °C. Он представляет собой жидкость без цвета и запаха, которая стерильна, нетоксична, инертна по отношению к биологическим тканям и не воспламенима. Во время прижигания гемангиомы жидким азотом чётко отграничивается очаг опухоли, который к 21-30 дню после криовоздействия замещается органотипическим регенератом.
Хирургический метод лечения
Хирургическому удалению подлежат не все гемангиомы: его следует использовать только при наличии жизнеугрожающих состояний, например, при кровотечении или при перекрытии дыхательных путей, но чаще всего к нему прибегают на завершающей стадии инволюции, когда кровотока в гемангиоме уже почти нет — чаще всего в 4-5 лет.
Устаревшие методы лечения
Лучевая терапия (БФРТ)
Суть данного метода заключается в облучении участка кожи рентгеновскими лучами с небольшого расстояния. Такое излучение поглощается преимущественно в поверхностных тканях и эффективно только при младенческих гемангиомах, расположенных исключительно на поверхности кожи.
Прогноз. Профилактика
Детям с младенческими гемангиомами медотвод от проведения вакцинации не даётся. Такие пациенты должны получать прививки согласно национальному календарю. До настоящего времени нет доказательств влияния вакцины на рост гемангиомы.

 Читайте также:
Читайте также: