гель сильно печет в лампе что делать
Почему печёт гель-лак в лампе?
Ни одна из этих версий не является верной.
Когда вы чувствуете что ногти горят в лампе, в этот момент происходит химическая реакция с выделением тепла. Так происходит затвердевание покрытия. Ничего в этом страшного нет.
Сейчас все объясню.
Кратко: Почему печет гель лак.
Печет ногти в лампе по тому что:
Если прикоснуться пальцем к поверхности ногтя, который только что был смоделирован, почувствуете тепло. Реакция длится всего несколько минут. Именно поэтому при работе с гелем нужно быть особенно внимательными. При неправильной работе тепло будет выделяться слишком быстро, и можно получить ожог ногтевой пластины.
Материал состоит из олигомеров и фото инициаторов. Фото инициаторы делают покрытие твердым под воздействием УФ лучей. Чем больше фото инициаторов в материале, тем быстрее проходит отвердевание.
Но! Мы не можем просто взять базу, и добавить туда дофига фото инициаторов, чтобы покрытие затвердевало за 2 секунды. Все не так просто. Это приведет к тому, что во время затвердевания материала выделится очень большое количество теплоты, и мы получим ожог ногтевой пластины. А представьте что будут чувствовать те у кого ногти тонкие или ослаблены. Чем толще слой базы, тем больше фото инициаторов, которые и вызывают то самое чувство жжения ногтей.
Большое количество фото инициаторов может также привести к потере блеска, обесцвечиванию, не полному затвердению материала. Грубо говоря, сверху будет твердая корка топового покрытия, а внутри желе из базы и гель лака.
Использование подходящих по составу фото инициаторов, и их оптимальное количество — это две задачи должны решить создатели материала.
Что делать, чтобы ногти не горели в лампе

Когда я покрываю свои ногти гель лаком, то я чувствую тоже самое печение ногтей, когда мастер покрывает ногти вторым слоем базы. Слой базы получается довольно толстым, и затвердевая он начинает жечь ноготь. Я к этому уже привыкла. Но если жжение невыносимо терпеть, тогда стоит задуматься… Возможно ваш мастер пользуется хорошей УФ лампой, и хорошими материалами. Но когда снимает гель лак, то использует только пилку, а не аппарат. Возможно ваша ногтевая пластина уже истончена, и вы чувствуете, что ногти печет сильнее обычного.
С другой стороны жжение ногтей в лампе говорит о том, что материал затвердевает — и это нормально. Во всем должен быть баланс. Как считаете?
Печёт гель-лак при сушке в лампе: причины и решение
Сегодня каждая вторая девушка прибегает к техники наращивания ногтей. Один раз сделал и ходи себе свободно три недели с красивым маникюром. В данной техники иногда встречаются и проблемы. Одна их них является, когда гель-лак печет в лампе при сушке. При этом печь может и база и топ даже через несколько слоев гель-лака. Причин этому может быть несколько, поэтому давайте разбираться.
1. Слой гель-лака (базы или топа) слишком толстый. Чем больше слой, тем больше тепла будет выделяется при сушке.
2. Бесцветный или прозрачный материал. Зачастую, база печет больше гель лака не только потому, она наносится непосредственно на ноготь, но и потому, что в ней нет пигмента. Происходит это потому, что пигмент, который содержится в цветном гель-лаке, препятствует быстрому проникновению лучей сквозь материал – реакция происходит медленнее и выделяется меньше тепла.
3. Лампа очень мощная. Чем интенсивнее лампа воздействует на материал, тем быстрее происходит реакция, что также может приводить к жжению. Здесь нужно знать баланс и покупать правильные лампы для гель-лака. Обычно достаточно 36 Ватт для ультрафиолетовой. (на нашем сайте есть статья «Как выбрать лампу для маникюра? Разберемся с нюансами!», она может быть полезна).
4. Истончена ногтевая пластина. Если непосредственно перед покрытием ногтей гель-лаком проводилось их снятие, и оно прошло не совсем удачно – ногти оказались перепилены (характерно для снятия гель-лака пилкой), то вы можете чувствовать жжение чуть сильнее обычного, так как слой ногтя стал тоньше и чувствительность капилляров под ним усилилась.
5. Чувствительный клиент. У всех разные организмы, поэтому здесь все индивидуально.
6. Есть бренды, у которых материалы очень жгучие. Всегда покупайте продукцию только от проверенных брэндов. Например, в интернет магазине Global Fashion.
ЧТО ДЕЛАТЬ, ЧТОБЫ ГЕЛЬ-ЛАК НЕ ПЕК?
2. Для чувствительных ногтей можно уменьшить мощность лампы, по возможности.
3. Всегда использовать базу под гель-лак. А если проблема в ней, то можно попробовать заменить ее на камуфлирующую базу: она не совсем прозрачная, что, как мы уже выяснили, замедляет процесс нагревания.
4. Для чувствительных и истонченный ногтей можно посоветовать либо заняться их восстановлением, либо наносить гель-лак ну очень тонко, просто в большее количество слоев.
Главное НЕ ТЕРПЕТЬ – так можно заработать ожог!
1. Выньте руку из лампы, но не махайте ею, чтобы не повредить гель-лаковый слой.
2. Постарайтесь держать в это время руку недалеко от лампы, чтобы лучи немного все-таки попадали на ногтевую пластину и гель-лак не сморщился.
3. При очень сильном жжении прижмите пальцы к чему-нибудь холодному.
4. Как только чувство жжения пройдет, верните руку в лампу. Как правило, второй раз такого ощущения уже не наступает.
5. Если наносить базовое покрытие не в один слой, а в два тонких и сушить соответственно два раза, припекать будет намного меньше.
6. Использовать вместо прозрачной базы, камуфлирующую, сейчас их представлено достаточно большое количество разнообразных оттенков.
7. Просто дать ногтям отдохнуть, не наносить покрытие какое-то время, заняться их укреплением, использовать восстанавливающие лаки, пропить витамины и кальций, дабы они укрепились и стали крепче, как следствие жжение будет намного меньше.
Возникновение немеланомного рака кожи на руках после воздействия УФ-излучения на ногти
Дебора Ф. Макфарлейн, дипломированный врач, магистр общественного здравоохранения; Кэрол А. Алонсо, дипломированный врач
Актуальность: Воздействие соляриев, оснащённых в основном высокодозированными УФ-излучателями, как известно, приводит к фотостарению. Также накапливаются данные, подтверждающие связь между использованием солярия и развитием рака кожи. Еще один источник высоких доз УФ-А – УФ-лампы для ногтей, используемые в домашних условиях и в салонах красоты.
Данные наблюдения: у двух здоровых женщин среднего возраста, не имевших в личном и семейном анамнезе рака кожи, развился немеланомный рак кожи тыльной стороны рук. Обе женщины сообщают о ранее имевшем место воздействии УФ-излучения на ногти.
Выводы: воздействие УФ-излучения на ногти представляется фактором риска развития рака кожи; однако данное наблюдение требует дальнейшего исследования. Кроме того, осведомленность об этой возможной связи может помочь врачам выявлять больше случаев заболевания раком кожи и лучше информировать своих пациентов.
«Архивы дерматологии», 2009; 145 (4): 447-449.
Отчет по историям болезней
ИСТОРИЯ БОЛЕЗНИ 1
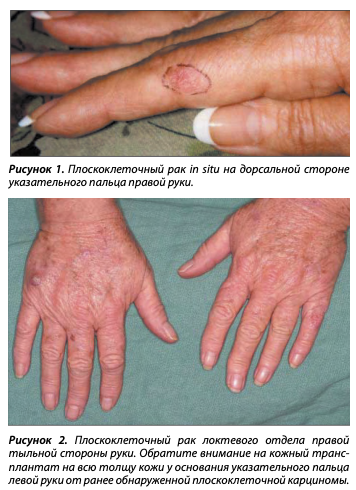
У 55-летней белой женщины с хорошим состоянием здоровья, не принимавшей иммуносупрессивные препараты, работающей в помещении, редко подвергавшейся воздействию ультрафиолета в рекреационных целях и не имевшей в личном и семейном анамнезе заболеваний раком кожи, был обнаружена эритематозная бляшка на дорсомедиальной стороне ее правого указательного пальца (рисунок 1). Тип кожи пациентки по Фитцпатрику – III, без каких-либо признаков солнечного повреждения лица или остальной части тела. Папилломавирусная инфекция человека ни на этом месте, ни где-либо еще ранее не наблюдалась. Биопсия (гематоксилин-эозин) выявила плоскоклеточный рак in situ, и для удаления опухоли потребовалась 3-х этапная операция Мооса. Заживление области произошло вторичным натяжением. Пациентка в течение 15 лет дважды в месяц подвергалась воздействию УФ-излучения на ногти при сушке лака и закреплении акриловых ногтей.
ИСТОРИЯ БОЛЕЗНИ 2
У 48-летней белой женщины с таким же хорошим состоянием здоровья, не принимавшей иммуносупрессивные препараты, работающей в помещении, при умеренном воздействии ультрафиолетового излучения в рекреационных целях и отсутствием заболеваний раком кожи в личном и семейном анамнезе, была обнаружена чешуйчатая папула на тыльной стороне правой руки. Пациентка имела тип кожи III по Фитцпатрику с несколькими элементами актинического кератоза на лице и руках. Папилломавирусная инфекция человека ни на этом месте, ни где-либо еще ранее не наблюдалась. Биопсия (гематоксилин-эозин) выявила плоскоклеточный рак, позже удаленный с помощью 1-этапной операции Мооса. Ранее плоскоклеточный рак был удален с тыльной стороны левого пальца пациентки 3 года назад (рисунок 2). В течение следующих 4 лет у пациентки было еще 2 случая плоскоклеточного рака на тыльной стороне обеих рук, для лечения которых была проведена операция Мооса. Опрос показал, что ранее она подвергалась воздействию УФ-излучения примерно 8 раз за 1 год, за несколько лет до первого проявления рака кожи.
Примечание
Искусственные ногти – все более популярное косметическое средство для наращивания натуральных ногтей. По данным Бюро переписи населения США, в 2005 году маникюрные салоны заработали 1,9 миллиарда долларов13. На настоящее время доступны различные системы, включая акриловые ногти, УФ-гели для ногтей, обертывания волокнами и предварительно сформированные искусственные ногти.
Обычное оборудование, которое можно найти почти во всех маникюрных салонах, – это УФ-лампа для ногтей. Данное устройство также широко доступно в Интернете при покупке для домашнего использования. УФ-лучи, излучаемые лампами для ногтей, являются в основном УФ-А, аналогично соляриям, чей спектр излучения в среднем состоит из 95% УФ-А и 5% УФ-В15. Большинство ламп для ногтей производят мощность от 4 до 54 Вт в зависимости от модели (как указано на торговых площадках www.alibaba.com и www.tradekey.com)16. Большинство домашних соляриев оснащены от 12 до 28 лампами мощностью 100 Вт на лампочку, а салонные горизонтальные солярии имеют от 24 до 60 ламп, производящих мощность от 100 до 200 Вт на 1 шт16. Большинство горизонтальных соляриев способны производить мощность 1200 Вт или более, в зависимости от модели. При корректировке площади поверхности тела (100% площади поверхности тела при использовании солярия и 2% площади поверхности тела при использовании лампы для ногтей) количество УФ-излучения на квадратный метр примерно сопоставимо, если только не используется горизонтальный солярий повышенной мощности с 60 лампами мощностью 200 Вт каждая.
В материалах по интернет-маркетингу утверждается, что лампа очистит ногти, убьет остаточные бактерии и сделает ногти более здоровыми. УФ-лампа для ногтей чаще всего используется для отверждения ногтей с УФ-гелем, но она также используется для УФ-отверждаемых акриловых ногтей и заполителей для ногтей, для сушки традиционного лака для ногтей и, в последнее время, при нанесении «УФ-герметиков» или верхних покрытий, разработанных для защиты ногтей. Её также можно использовать для сушки лака для ногтей во время педикюра. Поскольку воздействие ультрафиолетового света от солярия может привести к пожелтению ногтей и потускнению лака, в настоящее время все больше загорающих используют перед процедурой защищающие от ультрафиолетового излучения верхние покрытия, чтобы уберечь свои ногти. Такие финишные покрытия могут, в свою очередь, потребовать использования УФ-ламп для ногтей, и некоторые солярии предлагают эту услугу. Следовательно, УФ-лампа для ногтей имеет множество применений.
Традиционный акриловый ноготь «приклеивается» с помощью системы из двух частей, состоящей из смешиваемой жидкости (мономер) и порошка (полимер). Ноготь может сохнуть как под воздействием УФ-излучения, так и без него. УФ-гель пользуется широким спросом, благодаря своему естественному внешнему виду, гибкости и дополнительному глянцевому блеску. Кроме того, практически полное отсутствие запаха обеспечивает популярность УФ-гелевых систем в салонах красоты14.
УФ-гелевая система популярна в Европе и становится все более популярной в Соединенных Штатах. Процесс включает нанесение предварительно смешанного гелевого акрила на ногти с последующим отверждением ногтей под УФ-излучением17. Акриловый полимер сшивается под действием УФ-света. Данный метод существует уже более 20 лет и предусматривает нанесение примерно 3 отдельных слоев геля с отверждением каждого слоя под УФ-светом в течение 3 минут. Пломбирование ногтей часто требуется каждые 2–3 недели по мере отрастания натурального ногтя, а ногти обычно меняют каждые 3–4 месяца17. Другие технологии на рынке гелей предусматривают отверждение геля в видимом свете или с помощью катализатора, наносимого кистью, пипеткой или распыляемого в виде спрея.
Воздействие ультрафиолетового света является основным фактором риска развития меланомы и немеланомного рака18. Доказано, что солнечные и ультрафиолетовые лучи повреждают ДНК и вызывают мутации, приводящие к раку кожи19. Возможно, к описанным случаям относятся исследования, проведенные на мышах, подтверждающие связь между плоскоклеточным раком кожи, клеточной карциномой и искусственный загаром20, и метааналитические оценки предполагают значительный эффект воздействия аппаратов для загара в помещении на плоскоклеточный рак, но не на базальноклеточный рак.
В настоящей статье нами обсуждается еще один распространенный источник искусственного УФ-света – УФ-лампа для ногтей – в качестве возможного канцерогена. Хотя из этой ограниченной серии случаев нельзя сделать однозначных выводов, мы предполагаем, что воздействие УФ-излучения на ногти также может быть рассмотрено при оценке потенциальных рисков заболевания раком кожи, и что особое внимание следует уделять осмотру тыльной поверхности пальцев и кистей рук и, возможно, стоп у пациентов, подвергшихся данному воздействию. По мере того, как мы все больше узнаём об этой популярной технологии, это может стать еще одним важным моментом при информировании пациентов.
Экстраполируя данное наблюдение, можно также поставить под сомнение безопасность использования ультрафиолетового света дома и в салоне для активации отбеливателей зубов или использование пластикового мундштука, который загорающие вставляют себе в рот для активации отбеливателей зубов УФ-светом во время загара. Возможно, было бы целесообразно дополнительно изучить потенциальный риск для здоровья при других применениях УФ-света в индустрии красоты.
Принято к публикации: 25 ноября 2008 г.
Для корреспонденции: Дебора Ф. Макфарлейн, дипломированный врач, магистр общественного здравоохранения, отделения дерматологии и пластической хирургии, Онкологический центр им. М. Д. Андерсона Техасского университета, 1400 Пресслер, блок 1452, Хьюстон, Техас 77030 (dmacfarl@ mdanderson.org).
Раскрытие финансовой информации: информация отсутствует.
Рекомендации
1. Militello G. Contact and primary irritant dermatitis of the nail unit diagnosis and treatment. Dermatol Ther. 2007;20(1):47-53.
2. Mowad CM, Ferringer T. Allergic contact dermatitis from acrylates in artificial nails. Dermatitis. 2004;15(1):51-53.
3. Lazarov A. Sensitization to acrylates is a common adverse reaction to artificial fingernails. J Eur Acad Dermatol Venereol. 2007;21(2):169-174.
4. Stern DK, Diamantis S, Smith E, et al. Water content and other aspects of brittle versus normal fingernails. J Am Acad Dermatol. 2007;57(1):31-36.
5. Kanerva L, Estlander T. Allergic onycholysis and paronychia caused by cyano-acrylate nail glue, but not by photobonded methacrylate nails. Eur J Dermatol. 2000;10(3):223-225.
6. Baran R, Andre J. Side effects of nail cosmetics J Cosmet Dermatol. 2005;4(3): 204-209.
7. Engasser PG. Nail cosmetics. In: Scher RK, Daniel CR, eds. NailsTherapy-Diagnosis-Surgery. Philadelphia, PA: WB Saunders Co; 1997:276-281.
8. Winthrop KL, Abrams M, Yakrus M, et al. An outbreak of mycobacterial furun-culosis associated with footbaths at a nail salon. N Engl J Med. 2002;346(18): 1366-1371.
9. Sniezek PJ, Graham BS, Busch HB, et al. Rapidly growing mycobacterial infec-tions after pedicures. Arch Dermatol. 2003;139(5):629-634.
10. Winthrop KL, Albridge K, South D, et al. The clinical management and outcome of nail salon-acquired Mycobacterium fortuitum skin infection. Clin Infect Dis. 2004;38(1):38-44.
11. Gira AK, Reisenauer AH, Hammock L, et al. Furunculosis due to Mycobacterium mageritense associated with footbaths at a nail salon. J Clin Microbiol. 2004; 42(4):1813-1817.
12. Redbord KP, Shearer DA, Gloster H, et al. Atypical Mycobacterium furunculosis occurring after pedicures. J Am Acad Dermatol. 2006;54(3):520-524.
13. US Census Press Release. US Census Bureau Web site. http:// www.census.gov /svsd/www/services/sas/sas_data/81/2006_ NAICS81.pdf. Accessed November 2008.
14. Baran R. Nail cosmetics: allergies and irritations. Am J Clin Dermatol. 2002;3(8): 547-555.
15. International Agency for Research on Cancer Working Group on artificial ultra-violet (UV) light and skin cancer. The association of use of sunbeds with cuta-neous malignant melanoma and other skin cancers: a systematic review. Int J Cancer. 2007;120(5):1116-1122.
16. Tanning bed. Wikipedia Web site. http://en.wikipedia.org/wiki/ Sunbed. Ac-cessed November 2008.
17. Hooked on Nails Web site. http://www.hooked-on-nails.com/ index.html. Ac-cessed November 2008.
18. International Agency for Research on Cancer. Solar and Ultraviolet Radiation. Lyon, France: International Agency for Research on Cancer; 1997. IARC Mono-graphs on the Evaluation of Carcinogenic Risk to Humans; vol 55.
19. Ting W, Schultz K, Cac N, Peterson M, Walling HW. Tanning bed exposure in-creases the risk of malignant melanoma. Int J Dermatol. 2007;46(12):1253-1257.
20. Bech-Thomsen N, Wulf HC, Poulsen T, Christensen FG, Lundgren K. Photocar-cinogenesis in hairless mice induced by ultraviolet A tanning devices with or with-out subsequent solar-simulated ultraviolet irradiation. Photodermatol Photoim-munol Photomed. 1991;8(4):139-145.
Лечение пяточной шпоры
Что же такое пяточные шпоры и откуда они берутся?
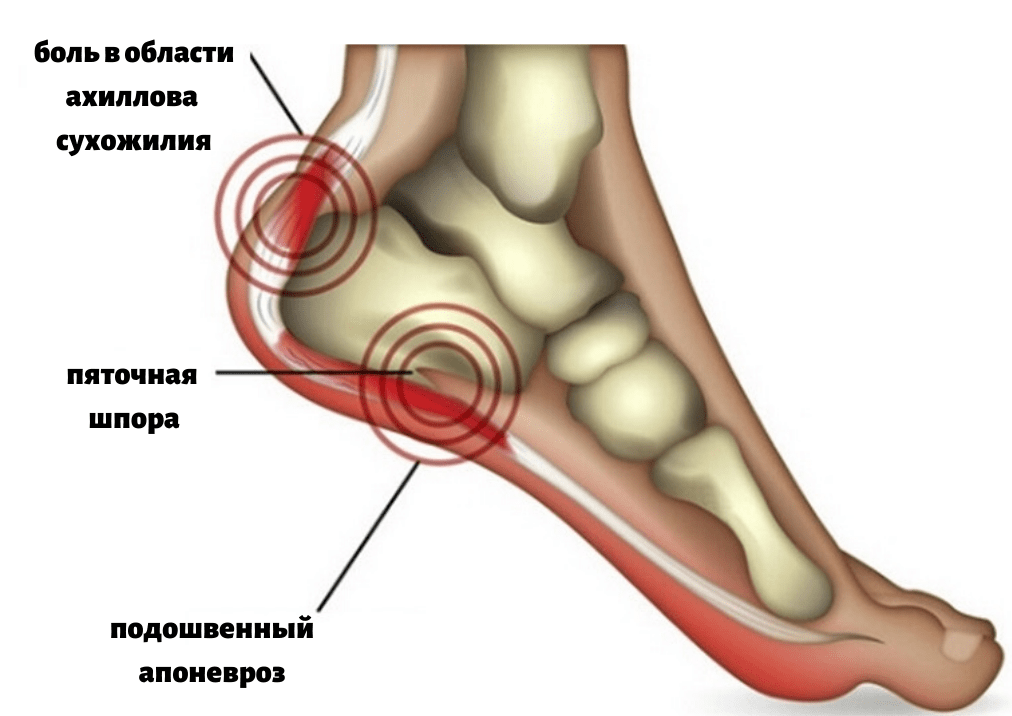
В результате различных процессов (избыточный вес, травма и др.) в данной области возникает хроническая травматизация сухожилия с образованием микронадрывов и постепенное развитие воспалительного процесса. Как компенсаторная реакция на травму и воспалительный процесс начинает образовываться костный вырост, он принимает форму шипа и, передавливая мягкие ткани подошвы стопы, вызывает характерные сильные боли в пяточной области. Самым значимым симптомом пяточной шпоры является сильная боль при ходьбе, особенно в самом начале ходьбы (так называемая, стартовая боль), при вставании со стула, с постели.
Основные причины образования пяточных шпор:
Проявления заболевания
Боли, возникающие при опоре на больную пятку, развиваются постепенно с ростом самой шпоры, характеризуются как жгучие или острые, с ощущением «гвоздя в пятке». Они могут локализоваться на внутренней поверхности больной пятки и переходить на всю стопу. При осмотре пяточной области нет никаких видимых изменений, редко отмечается отечность, болезненность определяется при надавливании на пятку. Интересно, что интенсивность боли не зависит от размера шпоры, что обусловлено, прежде всего, не наличием самой шпоры, а воспалительными изменениями в мягких тканях пятки. Диагноз пяточной шпоры подтверждается рентгенографией.
Основные принципы лечения пяточных шпор
1. Вначале необходимо выяснить причину развития воспалительного процесса в области подошвы и постараться максимально устранить ее. Т.е. выяснить, какой патологический процесс мог привести к избыточной травматизации фасции и возникновению воспаления. С этой же целью следует нормализовать вес, если он избыточный, дозировать физические нагрузки и ношение тяжестей, подобрать удобную, правильную обувь для занятий спортом и для повседневной носки. Снять и отложить в сторону неудобную обувь. На время экспресс-лечения следует ограничить нагрузку на ноги — сократить ходьбу и тем более бег или переноску тяжести насколько это возможно. Лучше носить удобные легкие кроссовки с хорошим супинатором.
2. Необходимо максимально возможное обеспечение физической разгрузки болезненной области, для чего рекомендуется подбор индивидуальных ортопедических стелек с выкладкой внутреннего и наружного продольного сводов, углублением и мягкой прокладкой под пяткой, а также временное ношение подпяточника с углублением или отверстием в центре. Как временную меру при лечении пяточной шпоры можно рекомендовать ношение обуви без задника;
3. Консервативное лечение направленно на ликвидацию воспалительного процесса и включает местное применение нестероидных противовоспалительных препаратов (гели и мази), обладающих противовоспалительным и рассасывающим эффектом. Но эти методы, как правило, приносят лишь только временный эффект, их обязательно нужно сочетать в комплексе с другими методами.
4. Наружное применение мазей при пяточной шпоре лучше сочетать с массажем стоп. Массаж при пяточной шпоре удобно делать самостоятельно.
5. В комплекс лечения пяточной шпоры включают теплые ванны с морской солью, содой. Ванночки необходимо делать перед применением мазей и массажа.
6. Определенные упражнения лечебной гимнастики с проведением массажа мышц стопы и голени — рекомендуются для улучшения кровоснабжения тканей стопы, с этой же целью можно проводить тепловые процедуры парафино- или озокеритотерапии.
7. В некоторых случаях (если развитие пяточной шпоры происходит на фоне артроза) в комплексной терапии рекомендуют прием хондропротекторов с анальгетическим и противовоспалительным эффектом, что останавливает прогрессивный воспалительный процесс, но эффект от внутреннего применения препаратов развивается только через 6 недель от начала лечения и сохраняется в течение 2–3 мес. после его отмены.
8. Методы медикаментозного лечения пяточной шпоры.
Официальная медицина на сегодняшний день разработала большое количество схем фармакологической терапии данного заболевания. Среди препаратов, применяемых для лечения пяточной шпоры: нестероидные противовоспалительные средства, гели, мази, кремы и пластыри для лечения пяточной шпоры местного применения, обладающие рассасывающим и противовоспалительным эффектом.
При малой эффективности консервативного лечения выполняются лекарственная блокада пяточной шпоры — обкалывание болезненного места шприцом с лекарственным веществом. Например, стойким эффектом обладает однократное местное введение дипроспана.
Препараты, применяемые с этой целью, оказывают выраженный местный противовоспалительный эффект, что быстро подавляет воспалительный процесс и снижает болевой синдром.
Данная процедура требует знаний и большого опыта, поэтому проводить ее может только квалифицированный специалист. Однако при частом использовании метода возможно разрушение связки или фасции.
9. К хирургическому лечению прибегают крайне редко, так как встречается много недостатков при данной методике. При проведении операции удаляют пяточную шпору. После чего конечность фиксируют гипсовой повязкой примерно на один месяц.
После снятия гипса назначают ортопедические стельки и проводят курсы восстановительного лечения. Помните, что в большинстве случаев пяточные шпоры вполне поддаются терапии и без операций.
10. Любой метод лечения необходимо сочетать с физиотерапевтическими воздействиями.
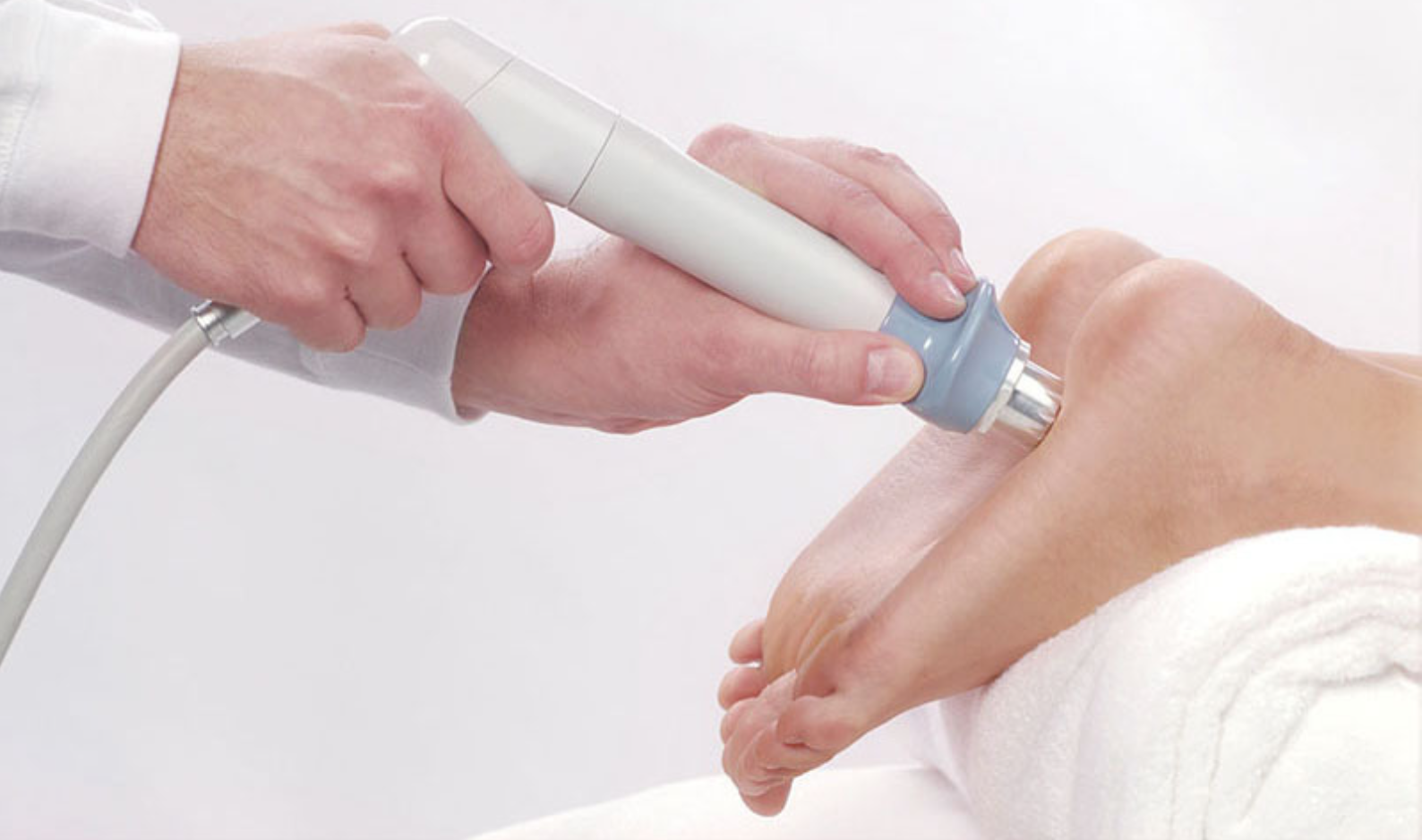
Ударно-волновая терапия пяточной шпоры
Является наиболее эффективным методом: терапия воздействует непосредственно на костные разрастания и способствует их уменьшению или даже рассасыванию. Ударно-волновая терапия — относительно новый метод лечения.
В нашей стране данная процедура начала практиковаться не очень давно, но первые результаты уже обнадеживают.
Имеющийся опыт позволяет утверждать, что при использовании данного метода лечения эффективность лечения пяточной шпоры очень высока. Метод основан на воздействии импульсов ударных волн определенной частоты. Эффект ударной волны разрыхляет отложения кальция в пяточной шпоре.
Это позволяет в дальнейшем вымывать разрыхленные отложения из организма с кровотоком. Пораженная связка избавляется таким образом от накопленных солей кальция.
Кроме того, при этом активизируются процессы регенерации тканей, уменьшаются отечность и воспалительные явления. С каждой проведенной процедурой болевой синдром становится все меньше и, как правило, значительно уменьшается или исчезает к концу лечения.
Пораженный участок во многом восстанавливает свою естественную структуру и возвращает себе способность переносить каждодневные нагрузки, не вызывая болезненных ощущений.
На начальных стадиях заболевания лечение требует небольшого количества процедур от 3 до 5 на курс, а при большой длительности процесса длительность лечения до 5-10 процедур на курс. Между сеансами обязателен перерыв 5-7 дней.
Продолжительность одного сеанса составляет 15-20 минут на одно поле. На кожу пятки наносят специальный гель, воздействие осуществляется с помощью излучателя.
Существуют противопоказаниями к лечению пяточной шпоры: нарушения свертываемости крови и тромбофлебит, злокачественные новообразования, беременность.
Нежелательно проведение процедур ударно-волновой терапии в течение месяца после введения в область пятки гормональных противовоспалительных препаратов.
Лучевая терапия (рентгенотерапия) пяточной шпоры
Использование рентгеновского излучения в лечении пяточной шпоры показывает весьма эффективные результаты. Метод заключается в том, что на область пятки направляются четко сфокусированные рентгеновские лучи, несущие пониженную дозу радиации.
Они вызывают блокирование нервных окончаний, и пациент перестает испытывать болевые ощущения.
Курс лечения чаще всего состоит из десяти сеансов, каждый из которых имеет продолжительность в 10 минут.
Рентгенотерапия в лечении пяточной шпоры обладает следующими преимуществами: полная безболезненность процедуры, высокая эффективность, минимум противопоказаний, воздействие излучения только на пяточную шпору, противоаллергическое и противовоспалительное действие, возможность амбулаторного лечения.
Противопоказанием к использованию данного метода является только беременность.
При применении рентгенотерапии сама шпора не исчезает, блокируются только болевые ощущения, исходящие от нее. Поэтому после проведения курса рентгенотерапии необходимо обязательной позаботиться о разгрузке стопы.
Лазерное лечение пяточной шпоры
В настоящее время низкоинтенсивная лазерная терапия — популярный и достаточно широко используемый метод лечения данного заболевания. Лазерная терапия воздействует на мягкие ткани, находящиеся вокруг шпоры.
Сфокусированное излучение вызывает увеличение кровообращения в области воспаления, что способствует уменьшению болей.
Среди пациентов бытует мнение о том, что лазерная терапия способна устранять саму пяточную шпору. Однако это является заблуждением. Проникая в ткани стопы, низкоинтенсивный лазерный луч на сам костный нарост не оказывает практически никакого действия.
Его эффект проявляется только на мягких тканях. А значит, после проведения курсов лазерной терапии также необходимо применять все методы, направленные на профилактику данного заболевания.
УВЧ-СВЧ-терапия
Этот метод заключается в применении переменного электромагнитного поля ультравысокой и сверхвысокой частоты. Влияние этих токов приводит к расширению капилляров в мягких тканях и к значительному усилению кровообращения. При этом уменьшается болевой синдром и воспаление.
Длительность одного сеанса составляет 10-15 минут. Для лечения пяточной шпоры требуется около 10-12 сеансов терапии.
Чаще врачи назначают пациентам переменное магнитное поле. Образуются слабые токи в крови и лимфе, которые влияют на метаболизм, а также на структуру воды и белков. Повышается сосудистая и кожная проницаемость, рассасываются отеки, уменьшается воспаление.
Данная методика позволяет достичь те же результаты, что и УВЧ-терапия.
Лечить шпоры на пятке можно и с помощью электрофореза или СМТ-ДДТ-фореза
Электрический ток повышает ионную активность в проводящих тканях, при этом увеличивается синтез многих биологически активных веществ. Лечебное действие обусловлено поступлением ионов лекарственных веществ (именно в ионной форме вещества наиболее активны), а также формированием кожного депо, из которого ионы постепенно поступают в ткани в последующие дни.
При электрофорезе используют специальные прокладки, пропитанные лекарством. Прокладки располагают между кожей пятки и пластинами электродов. Для лечения пяточной шпоры используют йодистый калий, гидрокортизон, новокаин и прочие препараты.
Эффективность таких методов физиолечения, как ультразвука и фонофореза (сочетанное применение ультразвука и лекарственного препарата) при пяточных шпорах составляет более 30%.
Основной эффект физиотерапии ультразвуком при лечении пяточной шпоры заключается в устранении воспалительного процесса, учитывая, что лучше всего ультразвук поглощается костной тканью.
При этом не следует бояться, что ультразвуковое лечение будет влиять на здоровую костную ткань пятки. Проведенные исследования низкочастотным ультразвуком показали, что разрушений костных тканей не вызывалось, но локальное применение ультразвуковых волн на область шпоры способствовало снижению содержания в ней кальция с замещением волокнистой соединительной тканью.
Также ультразвук оказывает рассасывающее и спазмолитическое действие, улучшая процессы локальной микроциркуляции.
Эффект от ультразвукового лечения усиливается сочетанным применением противовоспалительных мазевых препаратов. Озвучивание низкочастотным ультразвуком повышает проницаемость клеточных мембран, улучшает проницаемость и введение лекарственных веществ.
Наиболее часто применяют гидрокортизоновую мазь. Фонофорез способствует более глубокому проникновению лекарственного вещества в пораженную область, нежели применять мазь как самостоятельное средство лечения.
Метод фонофореза основан на свойстве ультразвука изменять проницаемость кожных покровов, в связи с чем лекарства, нанесенные на кожу, всасываются более активно.
Продолжительность самой процедуры — до 10 минут. На курс лечения может понадобится 5-10 процедур, с возможными повторными курсами.
Профилактика пяточной шпоры
Профилактические меры должны быть направлены, в первую очередь, на предупреждение преждевременного износа, старения и травм костно-суставного аппарата: