гаг что это в медицине
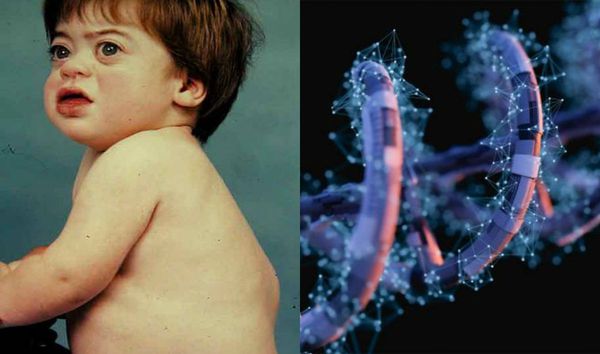
Что такое мукополисахаридоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Боровиковой Ольги Игоревны, гинеколога-эндокринолога со стажем в 6 лет.
Определение болезни. Причины заболевания
Симптомы мукополисахаридоза
Мукополисахаридозы делятся на несколько типов. Они различаются первичным генным дефектом, патологическим ферментом, преимущественным поражением той или иной системы органов и тканей, возрастом начала заболевания и тяжестью его течения (см. классификацию ). В целом при этих генетических патологиях встречаются множественные нарушения: поражаются костная система, хрящи, печень, селезёнка, головной мозг, роговица глаза, органы лимфатической и дыхательной системы. Из-за особенностей строения дыхательных путей возникают частые инфекционные заболевания органов дыхания и слуха, что приводит к развитию тугоухости и респираторным расстройствам — бронхитам, пневмониям и др.
Патогенез мукополисахаридоза
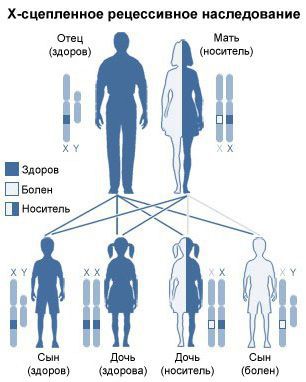
Все формы мукополисахаридоза наследуются по аутосомно-рецессивному типу, т. е. мутировавший ген должен быть у обоих родителей. Исключением является мукополисахаридоз III типа: он наследуется по Х-сцепленному рецессивному типу.
Классификация и стадии развития мукополисахаридоза
В зависимости от первичного генетического дефекта выделяют несколько типов мукополисахаридоза:
Остановимся подробнее на каждом типе мукополисахаридоза.
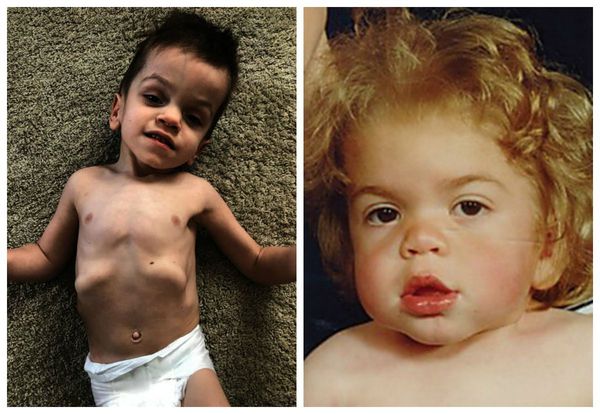
Мукополисахаридоз I H (синдром Гурлер). Основными симптомами заболевания являются: задержка психического и физического развития, умственная отсталость, грубые черты лица, пороки клапанов сердца, помутнение роговицы, низкорослость, тугоподвижность суставов. Первые признаки такого мукополисахаридоза появляются в течение первых 12 месяцев жизни младенца.
С развитием болезни к клинической картине присоединяются признаки поражения внутренних органов, сердца и сосудов, головного мозга, нервной системы.
При деформации позвоночника, утолщении оболочек спинного мозга изменяется походка, возникает мышечная гипотония, нарушается чувство равновесия, отмечается непроизвольное мочеиспускание и задержка мочи. При тяжёлом течении заболевания возможны судороги, требующие применения антиконвульсантов.
Скопление полисахаридов в глоточном лимфоидном кольце, надгортаннике и трахее является причиной сужения дыхательных путей, развития обструктивных состояний, рецидивирующих инфекций дыхательных путей и среднего уха.
Средняя продолжительность жизни детей с синдромом Гурлер достигает 10 лет. Частой причиной смерти становятся обструктивные заболевания дыхательной системы, острые и хронические инфекционные процессы, патология сердечно-сосудистой системы.
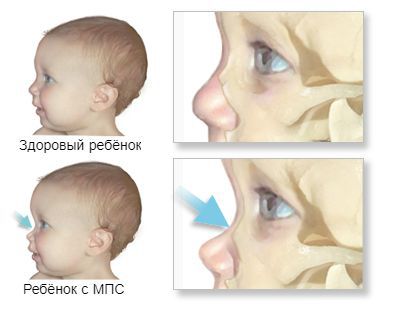
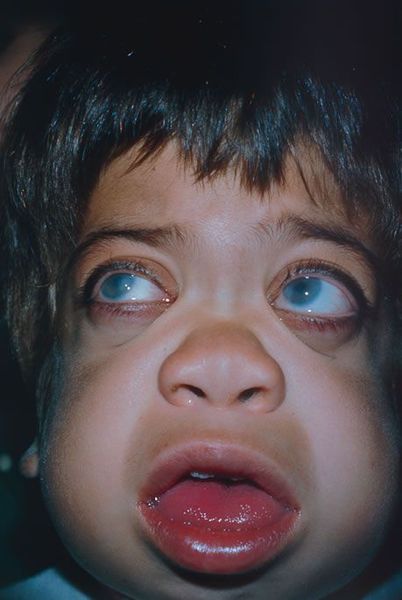
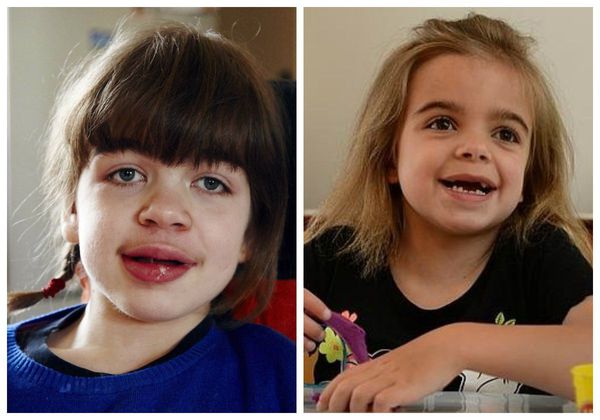
Первые признаки проявляются к 3-8 годам. Из-за преждевременного сращения черепных швов изменяется форма черепа и нарушается рост головного мозга. Переносица уплощается и западает, губы становятся пухлыми, верхняя челюсть становится меньше, повышается оволосение, кожа утолщается.
Мукополисахаридоз I S (синдром Шейе, или болезнь Гурлер с поздним началом) — лёгкая форма заболевания. Отличается стёртой клинической картиной. Грубые черты лица, напоминающие гаргулью, также присутствуют, но в более лёгкой степени, чем при синдроме Гурлер. Интеллект, психическое и моторное развитие, как правило, в пределах нормы. Иногда наблюдается незначительное запаздывание развития.
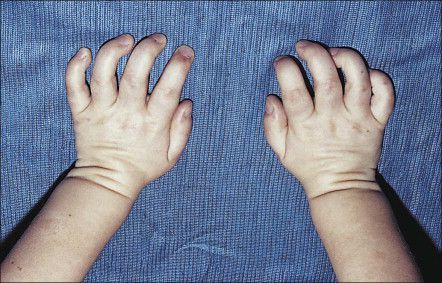
Часто формируется компрессия срединного нерва, что приводит к развитию карпального туннельного синдрома, связанного со сдавлением срединного нерва между костями, мышцами и связками запястья. Клапанные пороки сердца, расширения аорты могут быть причиной развития сердечной недостаточности.
Мукополисахаридоз II типа (синдром Хантера) бывает тяжёлой и умеренно тяжёлой формы. Такое разделение основано на степени поражения нервной системы и возрасте, в котором проявляются первые признаки болезни.
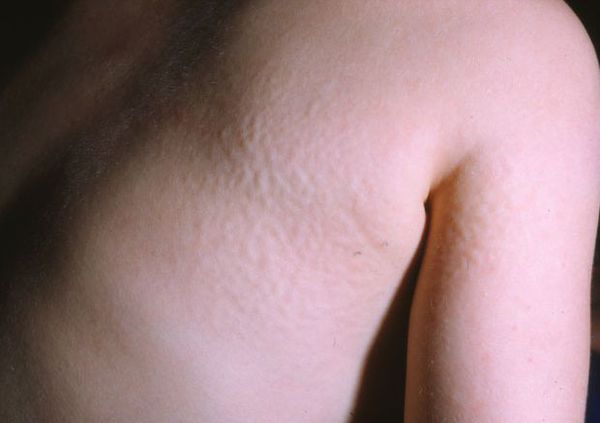
Для синдрома Хантера характерна сыпь в виде мелких узелков, группирующихся на спине, плечах и бёдрах. Её появление связано со скоплением мукополисахаридов в дерме.
За счёт укорочения и расширения пястных костей, развития пястного тонельного синдрома кисть приобретает когтистую форму. По мере прогрессирования заболевания формируется кифосколиоз, деформируются тазобедренные суставы, возникают различные костные аномалии, увеличивается размер турецкого седла — углубления в клиновидной кости черепа.
Рецидивирующие инфекции органов дыхания и слуха, увеличение миндалин приводят к тугоухости, апноэ во сне. Поражение глаз проявляется помутнением роговицы (реже, чем при других типах болезни), пигментной дегенерацией сетчатки, а при тяжёлых формах происходит дистрофия сетчатки и отёк диска. При развитии внутричерепной гипертензии наблюдается отёк зрительного нерва.
Большую трудность представляют поведенческие нарушения: гиперактивность, агрессия, упрямство. Часто ухудшают ситуацию проблемы со сном, нарушения слуха. Со временем присоединяются расстройства аутистического спектра. Эти состояния трудно поддаются коррекции. При тяжёлом течении заболевания развивается деменция.
Поражение сердечно-сосудистой системы проявляется клапанными пороками сердца, кардиомиопатией.
С раннего детского возраста отмечается увеличение печени и селезёнки, нарушение переваривания пищи и моторики кишечника. Увеличение языка и поражение височно-нижнечелюстного сустава приводят к нарушению глотания.
Мукополисахаридоз IV типа (синдром Моркио) сопровождается значительными деформациями костной системы, которые затрагивают в основном руки, ноги и грудную клетку.
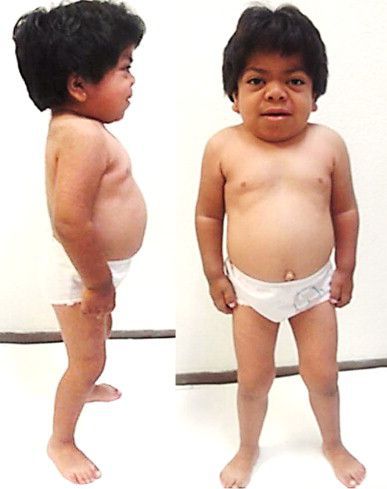
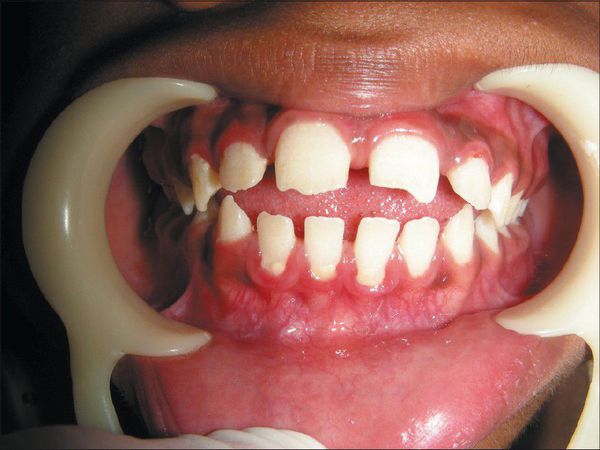
В первые месяцы жизни ребёнка признаки заболевания отсутствуют, клиническая картина проявляется только в возрасте 1-3 лет. К 7-8 годам симптомы болезни становятся наиболее яркими. Характерна низкорослость, задержка физического развития. Кожа толстая, малоэластичная. Лицевые признаки: широкий рот, укороченный нос, редкие зубы, дисплазия эмали зубов.
Мукополисахаридоз VI типа (синдром Марото — Лами) имеет разнообразные проявления, которые прогрессируют с разной скоростью. Характерна низкорослость, снижение зрения, грубые черты лица, тугоухость, снижение подвижности суставов, увеличение печени и селезёнки, поражение сердечно-сосудистой системы и органов дыхания. Интеллект, как правило, в пределах нормы.
Черты лица напоминают гаргулью. Нарушены пропорции тела, формируется карликовость. Суставы деформированы, множественные деформации костей приводят к инвалидизации. Отмечается нарушение развития тел грудных позвонков, их переломы при незначительной нагрузке. Часто возникает сдавление спинного мозга, связанное с нестабильностью шейного отдела позвоночника. Иногда развиваются клапанные пороки сердца, приводящие с сердечной недостаточности. Со стороны желудочно-кишечной системы наблюдается синдром раздражённого кишечника, увеличение печени и селезёнки.
Мукополисахаридоз VII типа (синдром Слая) проявляется увеличением печени и селезёнки, образованием пахово-мошоночных или пупочных грыж, низкорослостью, деформацией грудной клетки, кифосколиозом в поясничном и крестцовом отделах позвоночника, искривлением нижних конечностей, рецидивирующими респираторными заболеваниями, грубыми чертами лица с широко расставленными глазами, уплощённой переносицей и вывернутыми вперёд ноздрями. Иногда наблюдаются клапанные пороки сердца и кардиомиопатия.
Осложнения мукополисахаридоза
Основными осложнениями течения мукополисахаридозов различных типов являются тяжёлые рецидивирующие респираторные инфекции (риниты, синуситы, отиты, ОРЗ), приводящие к дыхательной недостаточности, патология сердечно-сосудистой системы и поражение головного мозга.
Диагностика мукополисахаридоза
Также в рамках диагностики проводится генетическое исследование. Оно заключается в поиске мутаций в определённых генах, отвечающих за развитие мукополисахаридозов.
Дополнительная диагностика заключается в поиске поражений органов и систем с помощью различных исследований:
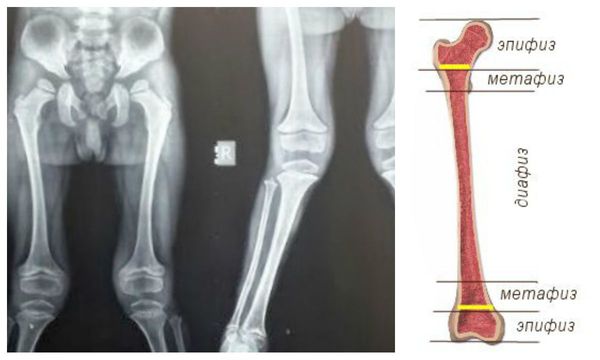
Формируются уплощение позвонков, сколиоз, кифосколиоз. Позвонки в поперечнике широкие, но они низкие. В деформированных участках отмечается недоразвитие поперечных отростков либо их «языкообразная» трансформация.
Лечение мукополисахаридоза
Симптоматическое лечение заключается в устранении грыжи, удалении миндалин и ортопедической хирургии. Проводится коррекция искривлений позвоночного столба при помощи транспедикулярной фиксации металлическими конструкциями, исправление деформаций костей и суставов, коррекция грудной клетки. Это позволяет облегчить болевой синдром, уменьшить риск сдавления спинного мозга. Также проводится шунтирование желудочков головного мозга при гидроцефалии.
Прогноз. Профилактика
Профилактика заключается в генетическом консультировании пар, вступающих в брак, особенно при отягощённом семейном анамнезе.
Возможно проведение преимплантационной генетической диагностики в циклах ЭКО у пар с высоким риском рождения ребёнка с мукополисахаридозом либо генетическая диагностика на ранних сроках беременности с возможностью прерывания беременности при выявлении заболевания у плода.
Перспективным является создание генетических паспортов, выбор партнёра с отсутствием соответствующих мутаций.
Орфанные заболевания в практике педиатра: мукополисахаридоз
Mucopolysaccharidoses were considered- a group of connective tissue hereditary diseases, conditioned by disorders of glycosaminoglycan metabolism. Types of mucopolysaccharidoses were presented, as well as the main approaches to the patients treatment, a clinical example was given.
С 1 января 2012 г. в силу вступил новый Федеральный закон от 21.11.2011 № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации», в котором впервые на государственном уровне введено понятие редких (орфанных) заболеваний. В список орфанных болезней на сегодняшний день внесено 230 наименований, однако в случае выявления новых болезней он будет пополняться. По данным Формулярного комитета Российской академии медицинских наук (РАМН), насчитывается около 300 тыс. россиян с этими болезнями.
Редкие (орфанные) заболевания — это встречающиеся с определенной частотой жизнеугрожающие или хронические прогрессирующие заболевания, при отсутствии лечения приводящие к смерти или пожизненной инвалидизации пациентов.
В разных странах определение и перечень орфанных болезней принимаются на государственном уровне, единого определения для них не существует, также как нет единого критерия отнесения заболеваний к этой группе.
В нашей стране к орфанным относятся заболевания, которые имеют распространенность не более 10 случаев заболевания на 100 000 населения.
Сегодня в мире насчитывается около 7000 редких заболеваний. Примерно половина из них обусловлена генетическими отклонениями. Симптомы могут быть очевидны с рождения или проявляться в детском возрасте.
Одним из заболеваний, включенным в группу орфанных, является мукополисахаридоз (МПС) (код по МКБ-10 Е76.1 — «нарушение обмена гликозаминогликанов», Постановление Правительства № 403 от 26 апреля 2012 г.).
Мукополисахаридоз — это группа наследственных болезней соединительной ткани, обусловленных нарушением обмена гликозаминогликанов (ГАГ) (кислых мукополисахаридов) в результате генетически обусловленной неполноценности 1 из 11 известных ферментов, участвующих в их расщеплении. Относится к лизосомным болезням накопления (табл.).
Для МПС характерно полисистемное поражение: прогрессирующие психоневрологические нарушения, гепатоспленомегалия, сердечно-легочные расстройства, костные деформации [1–3].
В Московской области зарегистрированы и получают лечение 3 ребенка с МПС: 1 девочка с МПС I типа (синдром Гурлер–Шейе) и 2 мальчика с МПС II типа (синдром Хантера). Еще два ребенка в настоящее время находятся в стадии обследования, уточняется тип МПС.
Представляем клиническую и лабораторную характеристику заболевания на примере МПС II типа.
Мукополисахаридоз II типа (синонимы: недостаточность фермента лизосомной идуронат-2-сульфатазы (a-L-идуроносульфатсульфатазы), синдром Гунтера (Хантера) — сцепленное с Х-хромосомой рецессивное заболевание, возникающее в результате снижения активности лизосомной идуронат-2-сульфатазы, участвующей в метаболизме ГАГ. Возникает почти исключительно у мальчиков (XY). У гетерозиготных женщин клинических проявлений синдрома Хантера, как правило, не наблюдается («носители»). К настоящему моменту описано лишь 2 случая заболевания у девочек, связанных с инактивацией второй, нормальной, Х-хромосомы.
Это панэтническое заболевание, частота встречаемости в мире — около 1 на 75 000 живых новорожденных мальчиков. Частота заболевания в популяции варьирует от 1 на 165 000 (Австралия) до 1 на 34 000 (Израиль). Развитие МПС II типа обусловлено мутациями в структурном гене лизосомной идуронат-2-сульфатазы — IDS, расположенном на длинном плече Х-хромосомы в локусе Xq28. В настоящее время описано более 300 различных мутаций в гене IDS. Более 50% мутаций составляют точечные мутации, около 26% — мелкие делеции и вставки, 11% — крупные делеции и перестройки гена IDS. Для пациентов России ДНК-анализ гена IDS показал, что крупные делеции и перестройки гена IDS составляют только 5,4% числа найденных мутаций.
Клинический фенотип гетерогенен и довольно условно подразделяется на тяжелую и легкую формы, различающиеся по тяжести клинических фенотипов. У пациентов с тяжелой формой наблюдают сходные с МПС I типа (синдромом Гурлер) клинические симптомы, но заболевание прогрессирует медленнее (рис.).
Заболевание манифестирует в возрасте от 1 до 3 лет. Отмечается изменение черт лица по типу гаргоилизма, задержка роста, признаки множественного костного дизостоза, огрубление и утолщение кожи, прогрессирующее снижение интеллекта. Специфичными для данного типа МПС являются изменения на коже спины, груди, шеи цвета слоновой кости, «монголоидные пятна» в пояснично-крестцовой области. Нарушения функции органов пищеварения проявляются в виде гепатомегалии, хронической диареи. Среди неврологических нарушений преобладают симптомы прогрессирующей сообщающейся гидроцефалии, спастическая параплегия в результате компрессии спинного мозга и прогрессирующая тугоухость. У детей с синдромом Хантера отмечается тугоподвижность крупных и мелких суставов. Прогрессируют сердечно-легочные расстройства. Летальный исход обычно наступает на втором десятилетии жизни.
Для подтверждения МПС II типа проводится определение уровня экскреции ГАГ с мочой и измерение активности лизосомной идуронат-2-сульфатазы в лейкоцитах или культуре кожных фибробластов. В случае заболевания в моче возрастает суммарная экскреция ГАГ.
Проведение ДНК-анализа — длительная и сложная диагностическая процедура, позволяющая определить молекулярные дефекты, приводящие к болезни Хантера, наиболее часто используется для определения носительства и пренатальной диагностики в семьях, имеющих больного ребенка. Применяются методы косвенной ДНК-диагностики, основанной на исследовании локусов Х-хромосомы, расположенных близко к гену IDS.
Кроме того, пренатальная диагностика проводится путем измерения активности идуронат-2-сульфатазы в биоптате ворсин хориона на 9–11 неделе беременности или определения спектра ГАГ в амниотической жидкости на 20–22 неделе беременности.
Наиболее часто дифференциальная диагностика проводится внутри группы МПС, а также с другими лизосомными болезнями накопления (муколипидозами, галактосиалидозом, ганглиозидозом и др.).
Основным подходом к лечению больных с МПС является проведение пожизненной ферментозаместительной терапии. При МПС II типа используется препарат идурсульфаза (Элапраза) производства компании «Шайер», США, зарегистрированный в странах Европы, США, России для лечения мукополисахаридоза II типа (болезнь Хантера). Препарат вводится еженедельно, внутривенно, капельно, медленно в дозе 2 мг/кг.
В качестве клинического примера приводим выписку из истории болезни.
Никита Б., дата рождения 11.12.2011.
Анамнез жизни. Ребенок от второй беременности (первая беременность окончилась выкидышем на раннем сроке), протекавшей на фоне маловодия, гипоксии плода, угрозы прерывания, отеков. Роды срочные, самостоятельные. Вес при рождении 4040 г, рост 58 см. С рождения на грудном вскармливании.
Формула развития: голову держит с 2 мес, переворачивается с 5 мес, сидит с 9 мес, ходит с 1 г 1 мес. К году — 5 слов. Перенесенные заболевания — острая респираторная вирусная инфекция 2 раза, трахеит.
Анамнез заболевания. С рождения — водянка оболочек яичек, с 5 мес — пахово-мошоночная грыжа, в 7 мес диагностирован кифоз поясничного отдела позвоночника, в 12 мес по данным электрокардиографии (ЭКГ) — синдром ранней реполяризации желудочков, неполная блокада правой ножки пучка Гиса (НБПНГ), в 1 г 3 мес проведена эхокардиография (Эхо-КГ), выявлена аневризма межпредсердной перегородки (МПП).
В 1 г 4 мес ребенок обследован в МГНЦ РАМН, заподозрен и подтвержден биохимическим и молекулярно-генетическим методами МПС II типа.
При поступлении в клинику состояние ребенка средней тяжести. Вес 15 кг. Рост 93 см. Волосы жесткие, тусклые, макростомия, макроглоссия, короткая шея, легкие черты гаргоилизма, камподактилия 4,5 пальца справа, широкое пупочное кольцо, кифоз поясничного отдела позвоночника, килевидная деформация грудной клетки, пахово-мошоночная грыжа слева, кожа — плотная на ощупь. Гипертрофия миндалин 2–3 ст. Дыхание через нос не затруднено. Дыхание везикулярное. Тоны сердца ритмичные, акцент второго тона. Частота сердечных сокращений (ЧСС) 120 уд./мин. Живот увеличен в объеме, печень +3,5 см, +4 см верхняя треть. Селезенка не пальпируется. Стул оформленный. Дизурических явлений нет.
Неврологический статус: в сознании, гиперактивен, быстро возбудим, говорит отдельные слова. Общемозговых, менингеальных знаков нет. Окружность головы = 50 см. Глазные щели OD = OS. Зрачки OD = OS. Движение глазных яблок в полном объеме. Низкий тембр голоса. Быстро истощается, ходит самостоятельно, легкая атаксия. Мышечная гипотония. Сухожильные рефлексы живые.
Общий анализ крови и мочи без патологических изменений.
Биохимический анализ крови — умеренное повышение уровня аланинаминотрансферазы (АЛТ) (42 Ед/л), аспартатаминотрансферазы (АСТ) (49 Ед/л).
ЭКГ: вертикальное положение электрической оси сердца (ЭОС), выраженная синусовая тахикардия 182–200 на фоне беспокойства. В ортостазе ЧСС 111–166 уд./мин.
Ультразвуковое исследование (УЗИ) брюшной полости: печень увеличена, правая доля 100 мм, левая — 45 мм. Структура однородная, стенки сосудов и протоков уплотнены. Эхогенность повышена. Поджелудочная железа 14 × 8 × 15 мм, структура неоднородная, эхогенность не изменена. Желчный пузырь — форма обычная, просвет чистый, стенки не утолщены. Селезенка не увеличена, 62 × 32 мм. Структура однородная. Почки без патологических изменений. Яички в мошонке, вагинальный отросток брюшины расширен с обеих сторон до 3 мм.
Электроэнцефалография (ЭЭГ): диффузные общемозговые изменения биоэлектрической активности по органическому типу в виде доминирования дельта-активности частотой 3–4 Гц по всем отделам конвекса безградиентно в сочетании с отдельными группами низкочастотных тета-колебаний. Эпилептиформная активность, фотопароксизмальная реакция не выявлены.
На основании комплексного исследования установлен диагноз: «Мукополисахаридоз II типа (синдром Хантера). Дегенеративное заболевание нервной системы. Задержка речевого развития. Синдром гипервозбудимости. Множественный костный дизостоз. Порок развития L1-L2 позвонков, врожденный кифоз. 2-стороннее гидроцеле. Пупочная грыжа».
По жизненным показания ребенку назначено внутривенное введение Элапразы в дозе 0,5 мг/кг еженедельно (15 кг × 0,5 = 7,5 мг на введение).
Ребенок с июля 2013 г. (возраст 1 г 7 мес) получает ферментозаместительную терапию в условиях детского отделения ГБУЗ МО МОНИКИ. В комплексную терапию включены занятия с логопедом, дефектологом, курсы физиотерапии, лечебная физкультура, L-карнитин (Элькар), Кудесан, глицин, церебролизин, Магне В6.
Литература
ГБОУ МО МОНИКИ им. М. Ф. Владимирского, Москва
Мукополисахаридоз I типа у детей
Общая информация
Краткое описание
Союз педиатров России
Клинические рекомендации: Мукополисахаридоз I типа у детей
Год утверждения (частота пересмотра): 2016 (пересмотр каждые 3 года)
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
• Мукополисахаридоз I типа (болезнь Гурлер). Шейный гиперлордоз. Правосторонний грудной сколиоз II-III степени. Килевидная деформация грудной клетки. Множественные контрактуры верхних и нижних конечностей. Вальгусная деформация нижних конечностей с вершиной на уровне коленных суставов. Плосковальгусная деформация стоп II степени. Кардиомиопатия вторичная. Миксоматоз створок митрального клапана, недостаточность митрального клапана 2 степени, недостаточность аортального клапана. НК I-IIA ст. Дисфункция синусового узла Экзофтальм, помутнение роговицы средней степени. Гиперметропия слабой степени. Птоз 1 ст. Темповая задержка речевого развития. Синдром запястного канала. Дизартрия. Пупочная грыжа.
Таблица 1 – Классификация (номенклатура) МПС
Этиология и патогенез
Эпидемиология
Клиническая картина
Cимптомы, течение
При сдавлении спинного мозга, вызванного утолщением его оболочек или нестабильностью атлантоаксиального сустава, отмечают: нарушение походки, мышечную слабость, неуклюжесть при сохранных моторных навыках и дисфункцию мочевого пузыря.
Карпальный тоннельный синдром – частая нейропатия сдавления у пациентов в возрасте от 5 до 10 лет и взрослых. При отсутствии лечения может привести к необратимой контрактуре дистальных межфаланговых суставов, а также к нарушению или потере чувствительности первых трех пальцев и парезу мышц тенара. К сожалению, пациенты редко сообщают о болевых ощущениях, пока не происходит потеря функции.
Органы дыхания: частые респираторные заболевания в виде ринитов, отитов. Накопление ГАГ в миндалинах, надгортаннике, а также в трахее приводит к утолщению и сужению дыхательных путей и развитию обструктивного апноэ.
Желудочно-кишечная система: гепатоспленомегалия, пахово-мошоночные и пупочные грыжи.
Диагностика
Диагноз МПС I устанавливается на основании совокупности клинических данных, результатов лабораторного исследования и молекулярно-генетического анализа. Частота применения методов при первоначальной оценке и дальнейшем наблюдении приведена в Приложении Г2 2.

.gif)
.png)


