члс деформирована что это значит
Члс деформирована что это значит
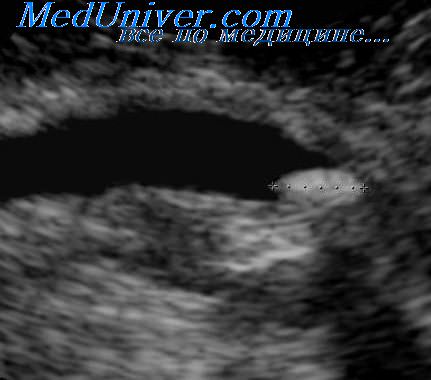
Пиелоэктазия: ампулярное расширение почечной лоханки при усилении экскреции мочи.
• Треугольное или конусовидное гипоэхогенное образование в области почечной лоханки.
• Отсутствие расширения чашечек.
• Отсутствие расширения мочеточника.
• ЦДЭ: отсутствие сосудов. На заметку: важно исключить обструкцию.
Мочекаменная колика:
• Клинические признаки: острые сильные приступы абдоминальной боли, вызванные камнем почки или, в редких случаях, сгустком крови. Выход мочи в околопочечное пространство приводит к образованию уриномы.
• Ультразвуковые критерии: обструкция мочеточника с классической локализацией камня может быть обнаружена при УЗИ. Уровень и характер обструкции удается точно диагностировать более чем в 80% случаев. При расширении шейки чашечки более 0.4 см и лоханки с мочеточником более 0,5 см можно констатировать застой мочи.
• Обструктивное расширение чашечно-лоханочной системы: вызывается обструкцией мочевыводящих путей. По мере увеличения длительности обструкции эффект сдавливания («масс-эффект») со стороны анэхогенной жидкости возрастает, что приводит к истончению паренхимы и облитерации центрального эхо-комплекса. Этот хронический процесс может быть классифицирован с использованием нескольких степеней тяжести.
• Умеренно-выраженный застой мочи (степень II):
— Значительное расширение чашечек до 5-10 мм, пиелоэктазия.
— Дилатация и слабозаметная извилистость мочеточника.
— Паренхима почки не изменена, либо ее толщина слегка уменьшена.
— Снижение выраженности эхо-сигнала почечного синуса.
• Гидронефротический мешок (степень IV):
— Анэхогенное кистозное образование в области центрального эхо-комплекса связанное с тяжелой дилатацией чашечно-лоханочной системы.
— Полное отсутствие эхо-сигнала почечного синуса.
— Полная или почти полная утрата почечной паренхимы.
Узи почек: норма и расшифровка результатов
Ультразвуковое исследование почек в большинстве случаев является полноценным и достаточно информативным методом диагностики с целью определения заболевания и назначения адекватного лечения, а так же исключения патологии при скрининговых обследованиях.
Что показывает УЗИ почек?
При ультразвуковом исследовании почек УЗИ-аппарат позволяет определить следующие основные параметры:
Количество
В норме почки являются парным органом, но встречаются аномалии.
Возможно врожденное отсутствие почки – односторонняя аплазия (агенезия), либо утрата парности в результате хирургического удаления. Встречается врожденное удвоение почки, чаще одностороннее.
Аплазия левой почки
Удвоенная почка без признаков обструкции
Расположение
В норме почки расположены на разных уровнях относительно друг друга: правая (D) почка находится на уровне позвонков 12 грудного и 2 поясничного, левая (L) почка – на уровне позвонков 11 грудного и 1 поясничного.
На УЗИ можно выявить опущение почки (нефроптоз) или нетипичную локализацию органа (дистопия), вплоть до расположения в малом тазу.
В норме почка имеет бобовидную форму и ровный наружный контур с четкой визуализацией фиброзной капсулы в виде гиперэхогенной линии.
Размеры
Физиологической норме у взрослого человека соответствуют размеры почек:
Толщина слоя паренхимы – еще один очень важный параметр, в норме составляет 18-25 мм. Этот показатель зависит от возраста пациента: у пожилых людей он может уменьшаться до 11 мм в результате склеротических изменений. Паренхима является функциональной частью почки, в ней расположены структурно-функциональные единицы – нефроны. Увеличение показателя может быть признаком отека или воспаления почки, уменьшение свидетельствует о дистрофии органа.
У детей размеры почек зависят от возраста и роста ребенка. При росте до 80 см измеряются только два параметра – длина и ширина органа. У детей ростом 100 см и выше измеряется и толщина паренхимы.
В норме должна четко выявляться граница почечных пирамидок в паренхиматозном слое: эхогенность пирамидок ниже, чем паренхимы. При гидронефрозе дифференциация между ними отсутствует.
Увеличение размеров почки характерно для острого пиело- или гломерулонефрита, а так же если почка утратила парность и испытывает повышенную функциональную нагрузку.
Эхогенность паренхимы
Этот показатель определяет состояние почечной паренхимы, ее структуру. В норме она однородна.
Эхогенность – это степень интенсивности отражения звуковой волны от тканей: чем плотнее ткань, тем интенсивнее отражение и светлее изображение на мониторе. Ткани с низкой плотностью имеют слабую эхогенность и визуализируются темными участками. Жидкости и воздух анэхогенны.
К примеру, полостную кисту, содержащую жидкость, специалист описывает как анэхогенное образование. Гиперэхогенность характерна для склеротических процессов в почке (гломерулонефрит, диабетическая нефропатия, опухоли, амилоидоз).
Состояние полостной системы почек
Полостная система почек или чашечно-лоханочная система (ЧСЛ) выполняет функцию сбора мочи. На УЗИ могут диагностироваться следующие изменения:
Ультразвуковое изображение расширения полостных систем обеих почек у плода
В норме ЧЛС анэхогенна и не визуализируется. Камни размером 4-5 мм и более в УЗИ-заключении описываются как эхотень, гиперэхогенное включение, эхогенное образование. Наличие песка обозначается как микрокалькулез почек.
Состояние почечного кровотока
Для визуализации почечных кровеносных сосудов используют дуплексное сканирование (или допплерографию), при котором УЗИ-сканер выдает информацию в виде цветного изображения или спектрального графика. Методика является неинвазивной и безболезненной.
Исследование позволяет определить состояние сосудистой стенки, наличие внутрисосудистых обструкций и стенозов, определить скорость кровотока. В норме скорость может колебаться от 50 до 150 см/сек.
На цветовой схеме нормальными считаются темные тона. Яркий цвет фиксирует ускоренный кровоток и свидетельствует о наличии стеноза, основным признаком которого считается усиление кровотока в почечной артерии больше 200 см/сек.
Определяется индекс сопротивления кровотока или индекс резистентности, который напрямую зависит от возраста пациента: чем старше, тем выше скорость кровотока и выше индекс. В норме индекс сопротивления для почечной артерии – 0,7, для междолевых артерий – 0,34-0,74.
Кто проводит расшифровку результатов?
Расшифровку ультразвукового исследования почек должен проводить врач-уролог. К словесному заключению обычно прилагается фото УЗИ или сонограмма, где стрелками отмечается место выявленных патологических изменений.
При обнаружении опухолей или сосудистых изменений неплохо, если будет прилагаться видео УЗИ.
Какие заболевания выявляет УЗИ почек?
Ультразвуковая диагностика наиболее информативна относительно следующих почечных заболеваний и синдромов:
Если в заключении УЗИ почек значится «выраженный пневматоз кишечника», это означает неинформативность обследования по причине метеоризма и в этом случае УЗИ придется повторить после подготовки (употребление ветрогонных препаратов).
Видео:
УЗ анатомия почек
Порядок выполнения: ультразвуковое исследование почек
Подготовка к УЗИ почек
Гидронефроз почек, стадии заболевания, основные симптомы и методы лечения гидронефроза – статьи о здоровье
Оглавление
Гидронефроз является заболеванием, при котором постепенно расширяется комплекс. Его провоцирует нарушение оттока мочи по причинам, без адекватного лечения это приводит к гибели почки. Гидронефроз – заболевание, которое диагностируют у пациентов различного возраста. При этом развитию патологии больше всего подвержены молодые люди в возрасте от 25 до 35 лет.
Разберемся, что такое гидронефроз почек у взрослых и детей и как лечится это заболевание.
Причины развития
К развитию патологии могут приводить следующие факторы:
Виды заболевания
В первом случае комплекс поражается только с одной стороны, во втором – с двух. Одностороннее поражение обычно возникает на фоне врожденного сужения, конфликта с аномальными сосудами почек, а также мочекаменной болезни. Причиной двустороннего процесса могут стать камни, опухоли или аденома простаты.
Стадии
Выделяют 3 стадии гидронефроза почек:
Как лечить гидронефроз почки на той или иной стадии, знает врач. Пациенту важно лишь как можно скорее обратиться к специалисту. При ранней диагностике шансы на полное выздоровление являются самыми высокими!
Основные симптомы
Большая часть пациентов жалуется на следующие проявления гидронефроза:
Чем более запущенной является болезнь, тем более выраженными становятся ее симптомы.
Важно! Температура тела повышается тогда, когда заболевание сопровождается инфекционным поражением. В этом случае очень важно провести незамедлительную терапию.
Также симптомами гидронефроза могут быть вздутие живота, постоянная тошнота и сильная рвота, повышенная утомляемость со сниженной работоспособностью.
У детей к признакам заболевания относят:
Как и взрослые, дети жалуются на слабость, головные боли, тошноту. Родителям следует обратить пристальное внимание на здоровье ребенка в том случае, если он отказывается от любимой еды, игр, прогулок, становится вялым и много спит.
Диагностика
Грамотное лечение гидронефроза почки у взрослого или ребенка невозможно без качественного комплексного обследования. Только оно позволяет определить тип заболевания, степень поражения органов и другие особенности патологии.
Методы лечения
Терапию следует начинать как можно раньше. Осуществляться она может двумя основными методами: медикаментозным и хирургическим. Выбор методики делается исключительно врачом. При этом специалист учитывает целый ряд факторов, в числе которых: степень развития заболевания, функциональность органа, возраст и другие индивидуальные особенности пациента, причина гидронефроза и др.
Такое лечение направлено на устранение болевых ощущений, а также на борьбу с инфекцией и предотвращение осложнений. Очень важно не допустить развития мочекаменной болезни и почечной недостаточности.
Врачи могут назначать препараты следующих групп:
Важно! Следует понимать, что в большинстве случаев консервативная терапия не позволяет избавиться от причины заболевания. Она направлена только на устранение симптомов и не допускает хронизации патологии.
Операции проводятся с целью обеспечения нормального оттока мочи и функционирования почки.
При серьезных нарушениях, спровоцированных затрудненным оттоком мочи, проводят:
Важно! Обе эти меры являются временными. Они только обеспечивают нормальный отток мочи, но не справляются с причиной гидронефроза.
Патология устраняется исключительно оперативным путем.
Сегодня могут проводиться:
Опытные врачи, владеющие современными методиками работы, стараются проводить вмешательства малоинвазивными способами. Это позволяет снизить риски возникновения различных осложнений и сократить период реабилитации пациента. Особое внимание уделяется органосохраняющим технологиям.
Вмешательства направлены на пластику лоханки или мочеточника, удаление новообразований, дробление камней или их изъятие из органов и полостей. Если во время обследования выясняют, что работа почки частично или полностью нарушена, могут проводить операции, направленные на ее удаление.
Важно! Даже после удаления почки пациент может вернуться к привычной жизни (с некоторыми ограничениями в физической активности и питании).
Преимущества обращения в МЕДСИ
Гидронефроз и стриктуры мочеточника
Определение и классификация гидронефроза
Гидронефроз – это функциональное нарушение чашечно-лоханочной системы почки. В результате стеноза усложняется отток мочи и повышается гидростатическое давление. Такие изменения приводят к трансформации паренхимы, ухудшают работу почки. Различают три стадии: начальную, раннюю, терминальную. Нарушение чаще встречается у женщин.
Этиология и патогенез гидронефроза
Различают врожденный и приобретенный гидронефроз. Патология всегда сопровождается сужением ЛМС (лохано-мочеточникового сегмента), аномалию могут вызывать следующие факторы.
Сдавление и пульсовое воздействие со стороны добавочного нижнесегментарного артериального сосуда.
Отклонение в развитии семенных и почечных вен.
Сегментарная дисплазия ЛМС.
Педункулит из-за вытекания мочи в почечный синус.
К провоцирующим факторам относятся: подвижность почки, аномальная работа парапельвикальной клетчатки, дисфункция почечных кровеносных сосудов.
Клиническая картина гидронефроза
Различает два этапа. Первый характеризуется образованием обструкции ЛМС, симптоматика невыражена. Для второго характерны основные признаки почечной недостаточности:
тупая боль в области поясницы;
наличие крови в моче;
При обострении возможна картина почечной колики. Специфичным симптомом для гидронефроза является выбор больного спать на животе, поскольку перераспределение внутрибрюшного давления облегчает отток мочи.
Диагностика гидронефроза
Для постановки диагноза пациентам проводят клинико-лабораторные исследования. Кроме анализов мочи и крови используют инструментальные методы. Если необходима операция, обязательно проводят гистологический анализ пораженной ткани.
Физикальный осмотр
На ранних стадиях малоинформативен, заметить нарушение при пальпации и перкуссии возможно на последних этапах болезни.
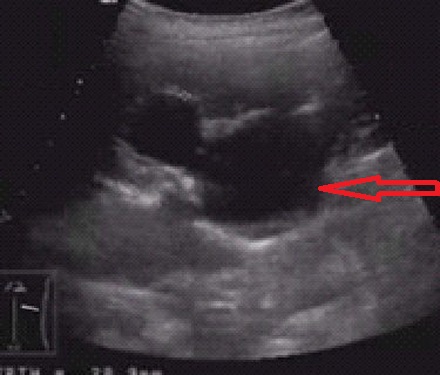
Ультразвуковое исследование
Ультразвуковое исследование. Диалатация чашечно-лоханочной системы.
При подозрении на данную патологию исследования проводят полипозиционно, оценивают состояние почки, лоханок, мочеточника, сосудов. Для корректного диагноза используют сравнение со здоровой почкой.
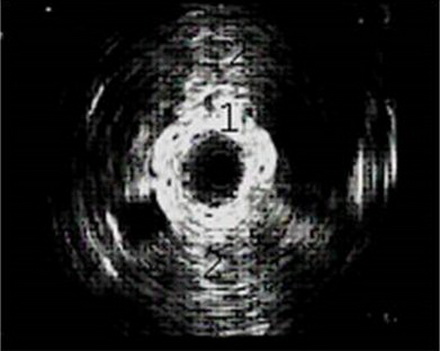
Эндолюминальная эхосонограмма зоны лоханочно-мочеточникового сегмента.
1. Стенка мочеточника.
2. Склероз парауретеральной клетчатки
Состояние парауретеральной клетчатки показывает эндолюминальный датчик, который заводят через мочеточник. Для оценки функциональных возможностей используют фармакоэкографию с мочегонными препаратами.
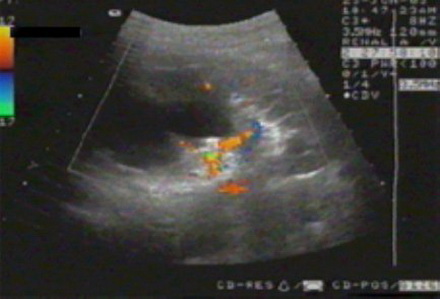
Эходоплерография сосудов почек.
Эходопплерограмма. Снижение интенсивности кровотока в области истонченной паренхимы верхнего и среднего сегментов почки.
Исследование актуально для оценки гемодинамических отклонений. Патология приводит к трансформации органа и растяжению артериальных и венозных сосудов. По их размерам можно судить о стадии и корректно выбирать лечение.
Рентгенологические методы обследования
Если нет противопоказаний, то рентгенологические исследования с контрастом являются приоритетными в диагностике гидронефроза.
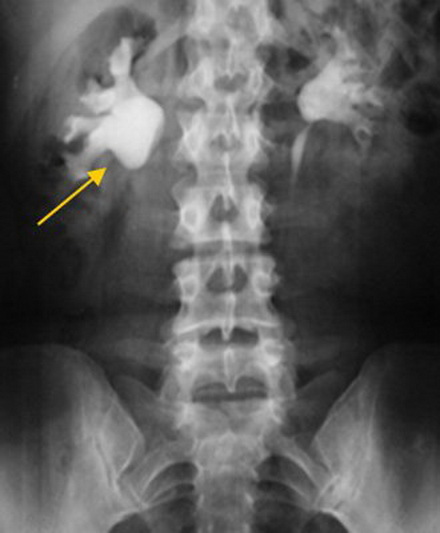
Экскреторная урограмма. Стеноз лоаночно-мочеточникового сегмента, гидронефроз справа.
Благодаря рентгеноконтрастным препаратам метод дает оценку экскреторным функциям почек. Он эффективен на начальных стадиях заболевания, по мере нарастания патологии диагностическая эффективность снижается.
Применяется для обследования мочевых путей, показывает их структурное состояние, но не отражает функционального.
Применяется при непереносимости йодсодержащих контрастов. Актуальна для пациентов со значительным угнетением почечной функции. Результативность исследования повышает видеозапись.
Антероградная чрескожная пиелография.
Назначается, когда уретеропиелография невозможна и когда почка не выделяет контрастное вещество.
Диагностирует нарушения в развитии почек и сосудов. Для уровазального конфликта характерна патология наполнения ЛМС. Метод позволяет оценить трансформацию органа и прилегающих сосудов.
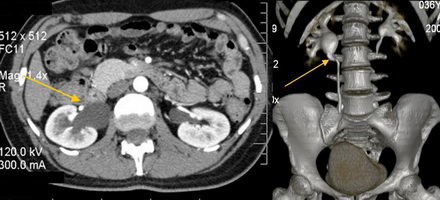
Мультиспиральная компьютерная томография. 3D реконструкция. Стеноз лоханочно-мочеточникового сегмента, гидронефроз справа.
Исследование неинвазивно и с высокой точностью показывает структурные изменения мочеполовой системы. На основании снимков проводится трехмерная реконструкция, что позволяет увидеть объем поражения и протяженность деформированного участка мочеточника. Не отражает функциональных изменений.
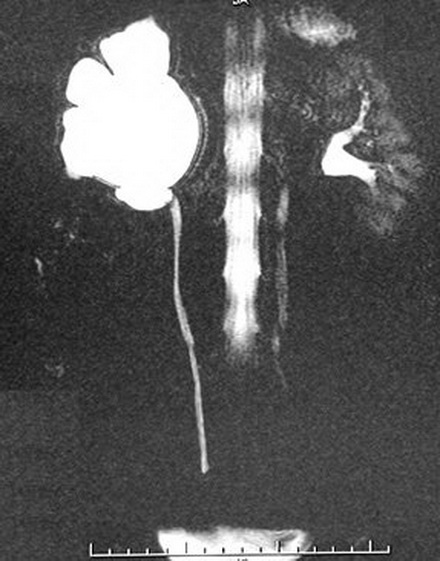
Магнитно-резонансная урография. Стеноз лоханочно-мочеточникового сегмента, гидронефроз справа.
Современный и наиболее информативный метод. Используется магнитно-резонансная урофагия с контрастом и без. В результате получают динамические изображения, которые демонстрируют все этапы эвакуации жидкости. Для более четкой визуализации мочевых путей используют фармакологические агенты. При большом количестве томографических срезов возможна 3D-реконструкция изображения.
Радионуклидные исследования
Для диагностики используют динамическую нефросцинтиграфию, в ходе которой оценивают транспорт радиоактивного вещества. Выделяют три сегмента исследования, каждый со своим временным течением. Первый отражает кровенаполнение почечных сосудов, второй – транспорт через клетки эпителия проксимальных канальцев, третий – уродинамику верхних мочевых путей. Метод показывает функциональные изменения, не дает информации о структурных деформациях.
Лечение гидронефроза
Сложность обнаружения патологии на начальных стадиях делает основным методом лечения реконструктивную операцию.
Подготовка к операции
Предусматривает комплекс мер по устранению патологических состояний и нормализации физиологических отклонений, что позволяет увеличить резерв функциональных возможностей почек. Для ликвидации воспалительного процесса используют НПВС, антигистамины, антибиотики. Для оздоровления соединительной ткани назначают солкосерил и вобэнзим.
Для снижения функциональной дегенерации назначают β2-адреномиметик гинипрал, на начальных стадиях это позволяет избежать операции. Также выполняется дренирование нефростомой или катетером-стентом.
Реконструктивные операции
Показаниями являются прогрессирование патологии, разрушение ткани, ведущее к функциональной и структурной гибели почки, сопутствующий гнойный пиелонефрит, состоявшееся почечное кровотечение.
Уретеропиелопластика (операция Андерсена-Хайнса) предусматривает резекцию больной зоны мочеточника и лоханки и создание пиелоуретерального анастомоза. Успешность операции обусловлена правильным определением зоны афункционального участка, резекция проводится на 5-6 мм дистальней пораженной ткани..
При стенозе ЛМС и наличии добавочного сосуда выполняется резекция, которая позволяет привести в соответствие просвет сосуда и паренхимы.
Важной частью вмешательства является эффективное дренирование, различают: нефростомию, установку мочеточникового катетера, катетера-стента. Важно предупредить воспалительные осложнения и внешнее инфицирование.
Включают два вида вмешательства: антеградную чрескожную эндопиелотомию и баллонную дилатацию. Операции показаны при небольших изменениях лоханки и отсутствии добавочного сосуда из-за высокого риска кровотечения. Эффективность составляет 72% против 89% открытого метода.
Сочетают в себе методы предыдущих двух. Позволяют проводить резекцию и наложение анастомоза, при этом характеризуются малой травматичностью и уменьшают сроки госпитализации
Послеоперационное ведение
Для нормального отведения мочи устанавливается катетер Фоли № 12-14. Чтобы уменьшить отек, назначают НПВС и уросептики. Для улучшения питания тканей используют венорутон, трентал. Для восстановления слизистой применяют вобэнзим и солкосерил. Длительность терапии в каждом случае определяется индивидуально, но ее срок составляет не менее 10 дней.
Антибиотики назначают после удаления дренажа с целью предупредить формирования мультирезистентной флоры, исключением является стойкое воспаление в первые сутки после операции.
После нефростомии обязательно проводят антеградную рентгенотелевизионную уроскопию и пиеломанометрию для проверки состоятельности верхних мочевых путей.
Заключение
Правильная диагностика и выбор метода коррекции определяют успешность терапии. Не менее важны предоперационная подготовка и послеоперационное обследование, оно позволяет определить успешность вмешательства, на ранних стадиях скорректировать осложнения.
Записаться на прием в клинику урологии Первого МГМУ им. Сеченова к врачу урологу, онкологу, доктору медицинских наук Акопяну Г. Н. вы можете по телефону +7 (499) 409-12-45 или через интерактивную форму Запись на прием на нашем сайте.
Гидронефроз у детей: почему не стоит затягивать с обращением к врачу
Когда болеют дети, тяжело вдвойне. К счастью, сегодня многие врожденные патологии поддаются 100% коррекции. К их числу относится и такое тяжелое заболевание мочеполовой системы, как гидронефроз. О том, каким бывает гидронефроз, как его диагностируют и какие современные методики успешно применяют для лечения болезни, проекту «Москва — столица здоровья» рассказал Артур Владимирович Кулаев — детский хирург, уролог-андролог отделения детской урологии и андрологии Морозовской детской больницы.
Что представляет собой гидронефроз?
Гидронефроз — это заболевание почки, которое характеризуется расширением коллекторной системы и истончением ее паренхимы (основной ткани почки). Высокое давление, которое создается в лоханках и чашечках, отрицательно влияет на рабочую часть почки. Истончение паренхимы и ухудшение кровотока внутри нее вызывают нарушение функции почки, и, в итоге, могут привести к ее гибели.
Какие виды заболевания существуют?
Гидронефроз бывает двух видов: врожденный или приобретенный. Когда речь идет о детской урологии, чаще встречается врожденный гидронефроз. Как правило, заболевание вызвано стенозом (сужением) мочеточника в том месте, где он отходит от лоханки, но возможны и другие причины.
Что касается приобретенного гидронефроза, то он появляется в старшем возрасте, когда у детей развивается, например, мочекаменная болезнь. В этом случае нарушение проходимости вызывают конкременты (т. е. камни) в области верхней трети мочеточника. Также в основе приобретенного гидронефроза могут лежать различные онкологические заболевания, например, когда опухоль снаружи почки сдавливает зону отхождения мочеточника от лоханки.
Каковы симптомы гидронефроза?
К сожалению, специфических симптомов гидронефроза не существует. Единственный признак, который может говорить о том, что у ребенка критически расширилась лоханка — так называемый блок почки. Это комплекс симптомов, проявляющийся болью в поясничной области, тошнотой и рвотой. При их наличии следует немедленно обратиться за помощью к врачу, который проведет дифференциальную диагностику.
Как лечат гидронефроз почек у детей?
Мы лечим гидронефроз оперативным путем. Оперативные вмешательства при гидронефрозе делятся на две группы: это лапароскопические операции и открытые. Они направлены на то, чтобы восстановить проходимость мочевых путей, т. е. убрать препятствие, которое не дает моче без проблем оттекать из лоханки в мочеточник. В Морозовской больнице, начиная с 2010 года, отдается предпочтение именно лапароскопическим операциям, при которых травматичность для ребенка минимальна, а следовательно, менее выражен болевой синдром и короче период госпитализации.
Расскажите подробнее, как проходит лапароскопическая операция?
Правильное название операции «лапароскопическая пластика лоханки мочеточника» (или лапароскопическая пиелопластика). Лапароскопическая пиелопластика обладает высокой эффективностью и в данный момент считается золотым стандартом в лечении гидронефроза. Чем она отличается от открытой операции? Открытое оперативное вмешательство при гидронефрозе выполняется при помощи обычных хирургических инструментов: проводится разрез в поясничной области или на животе, а затем из этого разреза осуществляется реконструкция.
При лапароскопической пиелопластике операция проходит практически без крови: мы используем оптику, которую вводим в живот ребенка через 3 небольших прокола, и манипуляторы — специальные лапароскопические инструменты. Далее смотрим на монитор и работаем руками внутри брюшной полости ребенка. Операция выполняется под общей анестезией и может занять от 1,5 до 3 часов, в зависимости от того, как почка располагается по отношению к нашей камере (повернута она или нет и т. п.).
В чем залог успеха оперативного лечения гидронефроза в Морозовской детской клинической больнице?
Если коротко, то я бы выделил три слагаемых успеха: современное оборудование, профессионализм хирургов и мультидисциплинарный подход к лечению. У нас накоплен самый большой опыт из всех российских клиник в лечении гидронефроза с использованием лапароскопических технологий. Мы активно работаем с 3D-лапароскопией. Это уникальное оборудование, которое позволяет хирургу увидеть трехмерную картину и более точно выполнять движения, накладывать швы и делать другие манипуляции. Нам лучше видно и более понятно, что мы делаем, да и трехмерная картина для человеческого глаза более привычна. В итоге риск кровотечений, равно как и других послеоперационных осложнений, сводится практически к нулю.
Насколько операция по поводу гидронефроза у ребенка в Морозовской больнице доступна иногородним?
Все виды лапароскопической пиелопластики в Морозовской больнице выполняются для пациентов бесплатно, вне зависимости от их места жительства. Единственное условие — это наличие полиса ОМС.
Сколько времени уйдет на восстановление ребенка после лапароскопической пиелопластики?
В среднем, 5 — 7 дней. В течение первых суток после операции ребенку прописан постельный режим. Кроме того, пациент находится под круглосуточным наблюдением. Затем на протяжении 2 — 3 дней ребенок получает необходимую антибактериальную и инфузионную терапию (в виде капельниц), после чего его выписывают домой.
В чем на сегодняшний день заключается профилактика гидронефроза у детей?
К сожалению, болезнь нельзя предотвратить с помощью приема лекарств. Пользуясь случаем, я хочу обратиться ко всем родителям, столкнувшимся с проблемой гидронефроза у ребенка: не надо бояться. Просто как можно раньше обратитесь за помощью к профессионалам.