чесотка у детей чем лечить
Чесотка у детей
Чесотка известна в человеческом обществе с древности и остается самым распространенным паразитарным заболеванием кожи. В лекции, основанной на анализе литературных источников и на собственных наблюдениях, авторы подробно излагают историю заболевания, клиническую картину и ее особенности у детей и взрослых, а также дают подробную характеристику основных акарицидных препаратов. Ключевые слова: чесотка, дети, диагностика, акарицидная терапия, спрегаль
Scabies in children
K.N.Suvorova, R.B.Oparin, T.A.Sysoeva, O.B.Tamrazova, T.N.Grishko
Russian Medical Academy of Post-Graduate Education, Moscow;
V.G.Korolenko Municipal Clinical Hospital of Skin and Venereal Diseases No 14, Moscow
Scabies has been known since ancient times and remains the most common parasitic disease of the skin. The lecture based on an analysis of literature and authentic observations contains a full history of the disease, its clinical picture and specific features in children and adults, and also gives detailed characteristics of main acaricide drugs. Key words: scabies, children, diagnosis, acaricide therapy, spregal
Историческая справка
Несмотря на малые размеры чесоточного клеща (около 0,33 мм), его удалось рассмотреть: клеща видели у больных чесоткой и считали его причиной болезни арабский ученый Авензоар (ХХI в. н.э.) и французские врачи Гюи де Шолиак (ХIV в.) и Амбруаз Паре (ХVI в.). Во второй половине ХVII в. микроскопические детали строения клеща наблюдали врачи Муффе, Гауптман, Энтмюллер, Честони; особенно детально его описал и изобразил, указав также пути передачи, ливорнский врач Бономо в 1687 г. В 1796 г. врач Вихман вызвал чесотку у своего друга Хакера путем непосредственного перенесения на его кожу клеща с кожи больного. В 1834 г. Ренуччи публично продемонстрировал возбудителя чесотки в парижской кожной клинике Жана Луи Алибера. Научную идентификацию паразитарной чесотки как отдельной нозологической единицы произвел Ф.Гебра в 1844 г. Его исследования заложили основы для нозологической дифференциации самой большой и сложной этиологически гетерогенной группы зудящих дерматозов. Высокий авторитет венской дерматологической школы Ф.Гебры, занявшей в III декаде ХIХ в. лидирующее положение в Европе, способствовал внедрению новых взглядов на паразитарную чесотку и дифференцированные формы пруриго и экземы в практику и клиническое мышление дерматологов во многих странах. Эрнст Бенье, более 30 лет возглавлявший парижскую дерматологическую школу, выделив в 1892 г. в качестве самостоятельной нозологической единицы заболевание, известное сейчас как атопический дерматит, назвал его «экземато-лихеноидной формой диатезического пруриго Гебры». Антуан Пьер Эрнст Базен, развивавший версии конституциональных диатезов, одним из первых признал этиологическую роль клеща; Альфред Арди (председатель первого международного дерматологического конгресса в Париже в 1889 г.) описал характерный признак чесотки в виде скоплений на локтях везикулезно-импетигинозных корковых элементов. Переведенные на русский язык руководства Ф.Гебры и его ученика М.Капоши издавались и в России (1876, 1881, 1883 гг.). Родоначальник московской дерматологической школы Н.П.Мансуров, автор первого русского руководства «Накожные болезни» (1863, 1873 гг.), разработал в 1884 г. диагностический метод взятия материала для микроскопии клеща путем срезов покрышки везикул. Дальнейшие исследования чесотки, проводившиеся в России, совершенствование диагностики и терапии были отражены в диссертациях, руководствах, монографиях, методических рекомендациях 4. Всеобщее признание во всем мире получили работы и важные теоретические обобщения выдающегося биолога и паразитолога академика Е.Н.Павловского, учение которого об эволюционном формировании антропонозных паразитозов явилось основой для понимания эпидемиологии чесотки у человека и клещевых дерматитов.
Эпидемиология
Чесотка очень контагиозна; популяция клещей пополняется чрезвычайно быстро (от одной самки за 3 мес рождаются до 150 млн. клещей) [9].
К ХХ веку чесотка как заразное паразитарное заболевание уже была хорошо известна; наблюдающаяся во всех слоях населения и возрастных группах, чаще всего она встречалась у проституток и скученно живущего необеспеченного населения [10]. В дореволюционной России в некоторых селах население почти поголовно страдало чесоткой [11]; в 1913 г. в России насчитывалось 5,5 млн. больных чесоткой, в 1914 г. они составили 3,7% всего населения России. В начале 1920-х гг. в СССР на долю чесотки приходилось более 30% кожных заболеваний [11]. Большой подъем заболеваемости отмечался в периоды первой и второй мировых войн; в 1944-46 гг. в Европе 10-15% кожных больных страдали чесоткой. В 1950-х гг. началось повсеместное снижение распространенности чесотки (до 1-2% от всех кожных заболеваний); в СССР к 1960 г. наблюдались лишь эпизодические случаи чесотки 4. Однако вскоре в разных частях света начались циклические колебания заболеваемости. В 1960-70 гг., несмотря на улучшение жизненных стандартов, частота региональных вспышек чесотки выросла в Европе и Северной Америке, достигая местами почти пандемического уровня к 1980 г. с последующим снижением в виде сохранявшегося шлейфа рутинных случаев. Причины этих колебаний не всегда были понятны; высокую заболеваемость детей обьясняли внутрисемейным прямым заражением (от матери); у молодых взрослых доказывали важность особенно частого венерического пути заражения и роль промискуитета (беспорядочных связей); в случаях региональных вспышек отмечалось значение скученного совместного проживания.
В детское кожное отделение кожно-венерологической больницы им. В.Г.Короленко (Москва) нередко поступают дети с длительно протекающей и осложненной чесоткой (с клещевым поражением ногтей или, в редких случаях, с картиной корковой «норвежской» чесотки).
На консультативный прием приходили родители с детьми (с недиагностированной ранее чесоткой) для уточнения диагноза и терапии зудящего распространенного хронического поражения кожи, не поддававшегося традиционному лечению кортикостероидными и антигистаминными средствами; наиболее частыми ошибочными диагнозами были атопический дерматит (который у некоторых пациентов сопровождал чесотку), пищевая аллергия, дисбактериоз, пиодермия, диатез и др.
Проведенный нами курс циклов детской дерматовенерологии показал, что опытные детские дерматологи значительно лучше других врачей выявляют чесотку; 42% из них не удовлетворены лабораторной диагностикой этого заболевания, вследствие чего при чесотке в извещении указывается другой диагноз, а лечение проводится акарицидными средствами (Спрегаль, Бензилбензоат).
Клиническая картина
Скабиозная сыпь характеризуется истинным полиморфизмом и включает элементы, обусловленные непосредственным действием клеща, и вторичные высыпания.
Патогномоничные чесоточные элементы:
Вторичные элементы сыпи обусловлены осложнениями:
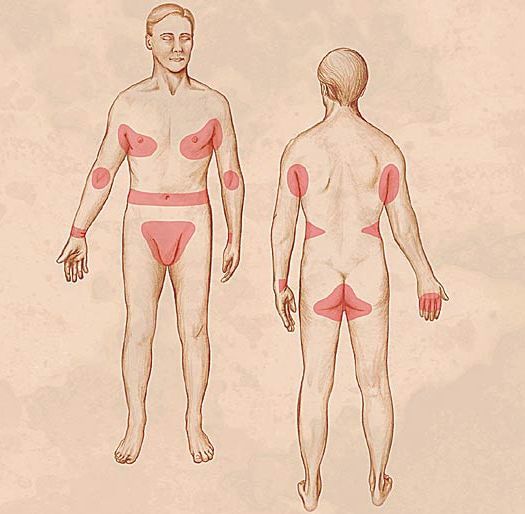
Локализация скабиозных высыпных элементов сыпи определяется не местом первоначального попадания клещей на кожу, а их биологией, длительностью заболевания, влиянием возраста и пола больных, уровнем гигиены. В репродуктивной стадии самки поселяются и прокладывают ходы в местах с достаточно тонкой кожей, минимальным количеством сальноволосянных структур, с относительным преобладанием толщины рогового слоя кожи над мальпигиевым и малой скоростью десквамации, чтобы личинки успели созреть и вылупиться (дистальные отделы конечностей, особенно кисти); отсюда затем происходит расселение личинок и взрослых клещей путем миграции или переноса руками хозяина (табл. 1). Характерной особенностью чесоточной сыпи является относительная симметричность; возможно распространение рассеянных элементов по всему кожному покрову, иногда с вовлечением ногтей.
Таблица 1. Локализация сыпи при классической форме чесотки
У детей грудного и раннего возраста локализация чесоточной сыпи имеет некоторые отличия: высыпания быстро распространяются по телу, вовлекая кожу головы, лица, шеи, спины, т.е. участки, редко поражающиеся у старших детей и взрослых 21. Чесоточные ходы у маленьких детей при ежедневном купании быстро разрушаются или маскируются экземой и пиодермией. При затруднениях в выявлении чесоточных ходов в клинической диагностике опираются на весь комплекс проявлений; а при осмотре маленького ребенка тщательно обследуют всех «контактных» детей и взрослых; выявление у них чесотки является указанием на возможность идентичного заболевания у ребенка. Поэтому педиатр должен знать особенности клинических проявлений чесотки у детей раннего и младшего возрастов:
Диагностика
Эпидемиологический анамнез. Учитываются все возможные указания на контакт с чесоточным больным; особенно важна диагностическая конфронтация с осмотром членов семьи и ухаживающих за ребенком лиц. У старших детей выясняется также возможность заражения в других коллективах, во время туристических поездок, спортивных занятий.
Лабораторная диагностика. Для выявления ходов используют смазывание кожи анилиновой краской, 2% раствором йода, 0,1% раствором флюоресцеин-натрия. Хотя живого клеща иногда удается рассмотреть даже невооруженным глазом, микроскопия соскобов или срезов сходов необходима, при этом обнаруживаются взрослые особи, личинки, нимфы, яйцевые оболочки, линечные шкурки. Положительный лабораторный анализ на клеща является обязательным для заполнения экстренного извещения.
Diagnosis ex juvantibus. Возможна также постановка предположительного диагноза по положительному эффекту специфической акарицидной терапии; следует учитывать отсутствие улучшения при лечении кортикостероидными и антигистаминными препаратами, а также достаточного эффекта от традиционной противоэкзематозной и антимикробной терапии.
Дифференциальную диагностику проводят с дерматитами (контактным, клещевым, младенческим себорейным и атопическим), дисгидрозиформной экземой, строфулюсом, папулезной крапивницей, педикулезом, укусами насекомых, и другими зудящими поражениями кожи у детей.
Лечение
Современные скабициды (и инсектициды) действуют на клещей как нейротоксические яды. К ним относятся:
Для предотвращения токсического действия скабицида на человека снижают его концентрацию в препарате, не уменьшая эффективности последнего. Для этого изготовляют комбинированные средства, добавляя к скабициду вещество, блокирующее защитные ферменты клеща: пиперонилбутоксид (в препаратах Спрегаль и А-Пар, который дополняет лечение чесотки и применяется для дезинфекции одежды, постели, обуви и других вещей), пиретрум (инсектицид Спрей-Пакс), перметрин (в инсектициде
Пара Плюс; в этот препарат дополнительно включен органофосфат малатион, действующий на уровне двигательных нервов, образуя ковалентную связь с холинэстеразой). Эффективность противопаразитарного действия таких комбинированных препаратов значительно повышается, хотя концентрация включенных средств не велика и не токсична для человека.
Несоблюдение режима применения препарата (рекомендуемых сроков, особенно слишком длительное его использование родителями или больными) нередко является причиной раздражения кожи (ирритантных дерматитов) и сенсорной ирритации (жжение, покалывание, онемение, кратковременное усиление зуда). Ирритантные дерматиты часто вызывают гипосульфитная терапия, бензилбензоат, даже кротамитон, обладающий противозудным эффектом. После лечения больных с нераспознанной чесоткой гормональными мазями развитие ирритантных дерматитов на применение скабицидов наблюдается чаще; противочесоточное лечение у больных атопическим дерматитом нередко приводит к таким же осложнениям.
Применение гипосульфитного метода более 3 дней особенно часто осложняется контактным ирритантным дерматитом у детей, вследствие чего детские дерматологи считают, что для маленьких детей этот метод лечения не пригоден [19].
Для новорожденных, беременных и кормящих матерей наиболее безопасной во многих странах традиционно считают серную мазь, хотя она неудобна в применении (имеет сильный запах, пачкает кожу, белье и требует самого длительного курса лечения) [18, 23-25]. В табл. 2 приведены возрастные ограничения для применения скабицидов в детской практике.
Таблица 2. Акарицидные препараты, применяемые в детской дерматологии
Бензилбензоат на ночь втирают в кожу в определенной последовательности (верхние конечности, пальцы рук, туловище, ноги, подошвы, пальцы ног); через 10 мин повторяют процедуру, после чего надевают чистое белье, меняют постельное белье. Руки не моют в течение 3 ч (или после каждого мытья рук в кисти снова втирают эмульсию). Через 4 дня процедура нанесения препарата на кожу повторяется. На 5-й день пациент моется с мылом и вновь меняет одежду и постельное белье. Параллельно первой процедуре проводится дезинфекция в жилище и лечение контактных лиц. При обработке кожи эмульсией может появиться жжение или пощипывание кожи, но оно быстро проходит.
Спрегаль особенно удобен в применении у маленьких детей с нежной и тонкой кожей: его разбрызгивают по коже тела, прикрывая салфеткой рот, нос и глаза ребенка; только кожу головы и лица протирают тампоном, смоченным Спрегалем. После обработки рукава одежды снизу надо зашить для того, чтобы ребенок не заносил в рот препарат с кожи. Процедура проводится однократно вечером, после чего помещение тщательно проветривается. Особенно целесообразно использование спрея у детей с буллезными дерматозами (буллезный эпидермолиз), буллезной формой чесотки, эрозиями, мокнутием, когда втирание мази не показано. Через 12 ч препарат тщательно смывают водой с мылом; одежду, белье, игрушки и другие вещи обрабатывают препаратом А-Пар.
В детском отделении кожно-венерологической больницы №14 (Москва) лечение при обычных формах чесотки проводится в основном бензилбензоатом, в режиме, упомянутом выше; при корковых формах показано более длительное лечение. В Тушинской детской городской больнице Москвы у всех детей с чесоткой применяют Спрегаль; при правильной технологии применения указанных выше средств мы не наблюдали осложнений или неполного излечения.
Что такое чесотка? Причины возникновения, диагностику и методы лечения разберем в статье доктора Николаевой Ларисы Борисовны, дерматолога со стажем в 38 лет.
Определение болезни. Причины заболевания
Чесотка (scabies) — паразитарное заболевание кожных покровов, причиной которого является чесоточный клещ Sarcoptes scabiei.
Распространённость чесотки
С возбудителем чесотки столкнулось около 130 миллионов человек во всём мире. С увеличением миграции чесотка вновь стала одним из наиболее распространённых заболеваний в странах Западной Европы. [7] С ней приходится иметь дело врачам как в поликлиниках и стационарах, так и при оказании неотложной медицинской помощи в травмпунктах и отделениях скорой медицинской помощи. Интенсивный показатель в России за 2011 год составил 45,9 случаев на 100 тысяч населения. [6]
Этиология
Причиной заболевания является чесоточный клещ Sarcoptes scabiei. Его жизненный цикл протекает в эпидермисе человека и составляет 1-1,5 месяца. Вне человеческого тела клещ погибает в течение трёх суток. Он не способен поддерживать водный баланс за счёт поглощения воды из воздуха, поэтому причиной его гибели является не голодание, а дефицит влаги.
Чаще всего чесоткой болеют дети, так как кожа у них более тонкая и мягкая. В среднем клещу необходимо 30 минут, чтобы прогрызть кожу. [1] [2]
Прямое заражение чесоткой
Источником чесотки является больной человек, при тесном телесном контакте с которым (совместное нахождение в постели или интимная близость) происходит заражение. Активность паразита выше в вечерние и ночные часы, именно в это время он более заразен (прямой путь инфицирования). Нередко встречаются случаи заражения через бытовые принадлежности больного чесоткой, контакт с его одеждой, крепкие рукопожатия и т.п. [2] [3]
В группе риска находятся инвазионно-контактные коллективы — люди, проживающие совместно, имеющие общую спальню и тесно контактирующие в бытовых условиях (особенно вечером и ночью). К таким лицам относятся те, кто находятся в детских домах, интернатах, общежитиях, домах престарелых, казармах, «надзорных» палатах в психоневрологических стационарах и тюрьмах.
Непрямое заражение чесоткой
Самопроизвольное заражение чесоткой (то есть вне очага) в банях, отелях, подъездах встречается реже. Этот непрямой способ инвазии возможен в случае последовательного контакта большого количества людей с вещами, которые ранее использовал инфицированный человек (постельное бельё, предметы туалета и другое). [2] [3] [6]
Симптомы чесотки
Основным субъективным симптомом чесотки является сильный зуд, чаще возникающий в вечернее и ночное время.
Инкубационный период: если человек заболевает чесоткой впервые, зуд возникает спустя 1-2 недели, при повторном заражении — через день.
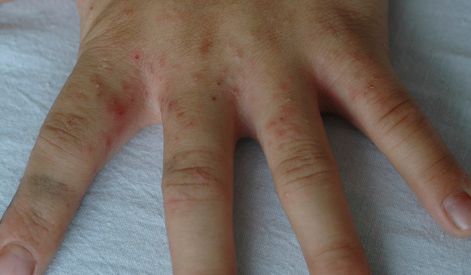
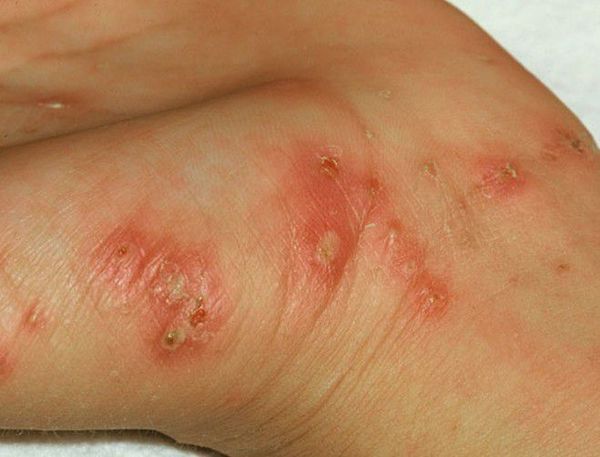
Высыпания на коже (чесоточные ходы, папулы и везикулы) появляются ввиду деятельности клеща. Позже возникает аллергия на продукты его жизнедеятельности, в результате чего присоединяются другие симптомы: мелкие расчёсы и геморрагические (кровянистые) корочки.
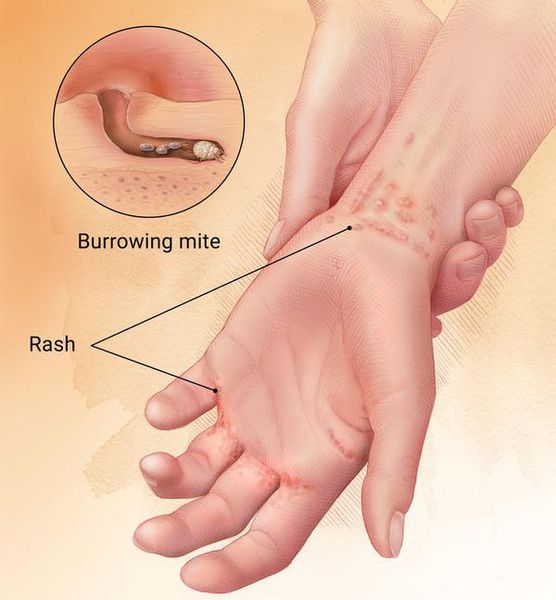
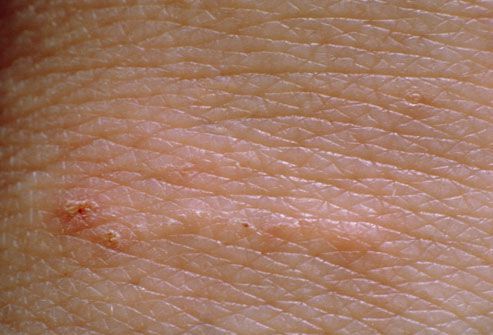
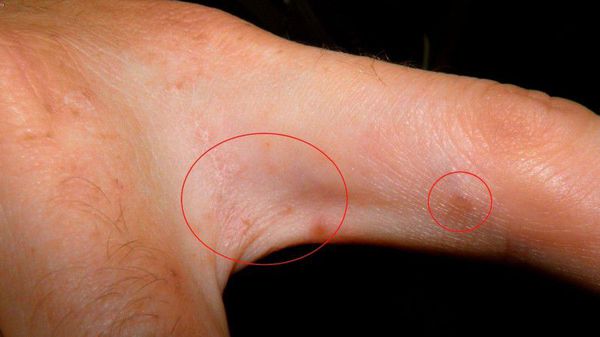
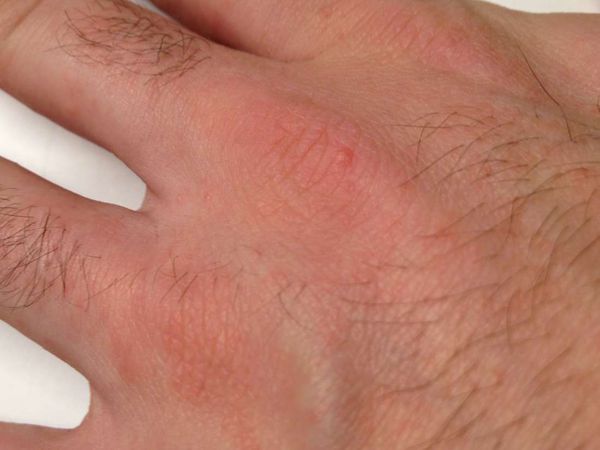
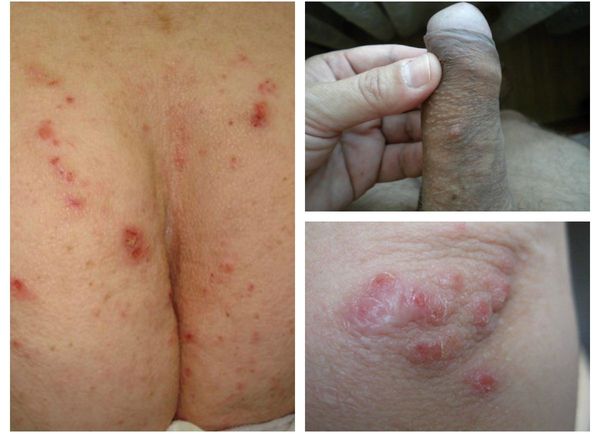
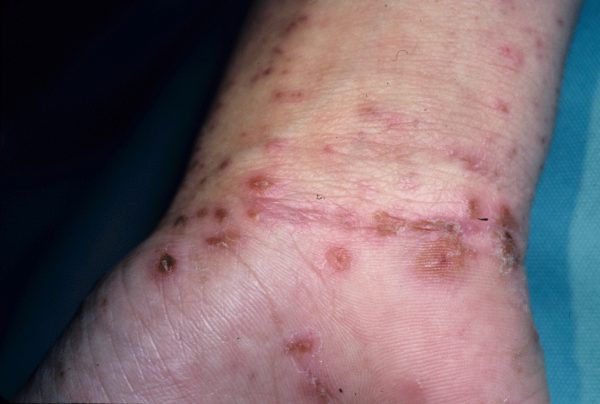
Основным клиническим симптомом является чесоточный ход. Он имеет вид возвышающейся прямой или изогнутой линии беловато-сероватого или грязно-серого цвета, длина которого составляет 5-7 мм. Их часто обнаруживают на запястьях, стопах и мужских половых органах. Чесоточные ходы в области стоп обычно встречаются у лиц, длительно болеющих чесоткой, а также при первичном проникновении самки клеща в эпидермис подошв, что нередко происходит после посещения бань и душевых, в которых до этого побывал инфицированный человек. [2] [3] [6]
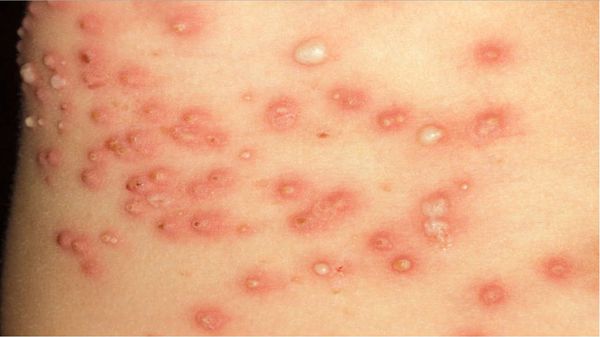
В клинической картине чесотки преобладают папулы (узелки) и везикулы (пузырьки). Молодые самки и самцы (неполовозрелые формы паразита) обнаруживаются в папулах и везикулах в 1/3 случаев. Папулы с клещами обычно небольшого размера (до 2 мм), они располагаются в области волосяных луковиц. Везикулы чаще мелкие (до 3 мм) и располагаются изолированно, воспалительная реакция может отсутствовать. Они встречаются преимущественно в межпальцевых промежутках кистей, иногда на запястьях и стопах.
Высыпания в виде расчёсов и геморрагических корочек появляются вторично при расчёсывании кожи. В случае повреждения кожи расчёсами может присоединиться микрофлора, вызывающая нагноение, тогда появляются пустулы, гнойнички, серозно-гнойные корки.
Локализуются высыпания в основном на туловище и конечностях, редко на лице и межлопаточной области. Чаще всего они обнаруживаются на кистях, иногда на запястьях, стопах, мошонке, половом члене у мужчин и в области ареолы сосков у женщин. Расчёсы, гнойнички и кровянистые корочки обычно возникают в зоне локтей, межъягодичной складки и крестца. [1] [2] [6]
К диагностическим признакам чесотки относятся:
Патогенез чесотки
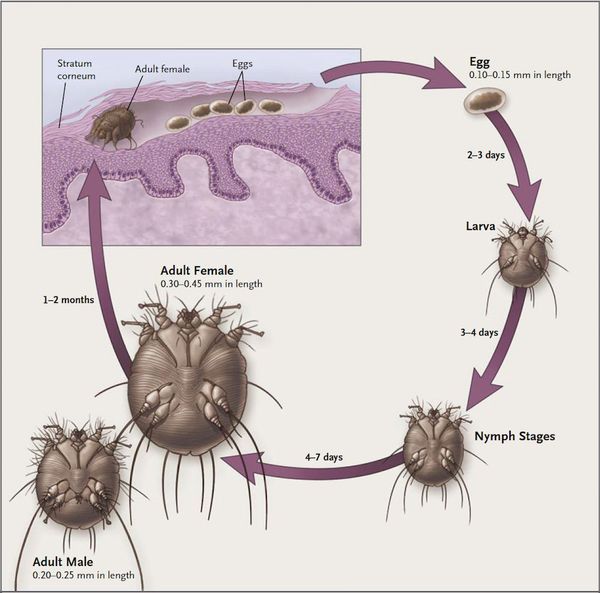
Жизненный цикл чесоточного зудня можно разделить на две стадии — накожную (непродолжительную) и внутрикожную (длительную).
Мужская и женская особь чесоточного клеща спариваются на поверхности кожи, после чего самец погибает, а самка прогрызает эпидермис и проделывает чесоточный ход. На его создание у женской особи уходит от 15 минут до одного часа.
В чесоточном ходе самка чесоточного клеща откладывает яйца — примерно 1-2 яйца за сутки и около 40-50 яиц за весь период своего существования (причём самое плодовитое время — осенне-зимний период). Через две недели из них появляются молодые особи, которые прогрызают новые ходы. В вечернее и ночное время они выходят на поверхность, и процесс размножения продолжается вновь.
Молодые особи чесоточного клеща проникают в определённые участки кожи. В основном они размещаются в зоне кистей, запястий, стоп и мужских половых органов. Причём, кисти являются зеркалом заболевания, так как они — излюбленное место расположения женских особей чесоточного зудня. Именно в чесоточных ходах на кистях они откладывают основную часть личинок, которые в дальнейшем разносятся руками на другие участки кожного покрова. [1] [2] [6]
Классификация и стадии развития чесотки
Общепринятой классификации заболевания не существует, но по клинической картине выделяют следующие разновидности чесотки:
Осложнения чесотки
Осложнения маскируют истинную картину чесотки, поэтому нередко приводят к лечебно-диагностическим ошибкам. Они возникают в запущенных случаях, при несвоевременной или неправильной диагностике заболевания, а также у людей с ослабленным иммунитетом.
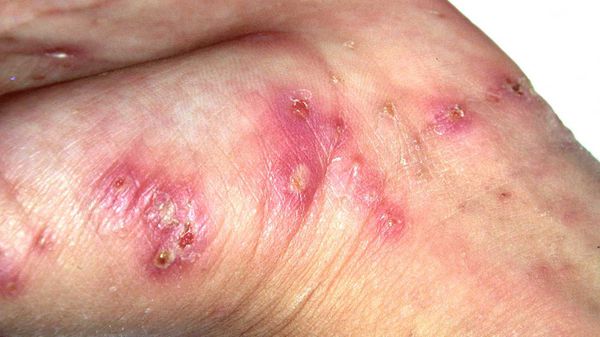
Частыми осложнениями чесотки являются вторичная пиодермия (гнойные поражения кожи) и дерматит. К редким осложнениям относятся микробная экзема и крапивница.
Среди вторичных гнойных болезней кожи преимущественно встречается стафилококковое импетиго, остиофолликулиты и глубокие фолликулиты, реже появляются фурункулы и вульгарные эктимы. Такие пациенты вначале могут обратиться не к дерматологу, а к хирургу. Импетиго зачастую образуется на кистях, запястьях и стопах, остиофолликулиты — на переднебоковой поверхности туловища, ягодицах и бёдрах. При распростанённых пиодермиях могут увеличиваться регионарные лимфоузлы, страдать общее самочувствие. Нередко повышение температуры и болезненность в очагах пиодермии. [1] [2] [3]
В случае осложнения аллергическим дерматитом к чесоточным симптомам присоединяются покраснение кожи и зуд других участков кожного покрова, где клеща может и не быть. [1] [3]
При микробной экземе образуются мокнущие элементы, эрозии, пузыри и гнойники. Они локализуется чаще всего в местах скабиозной лимфоплазии кожи (преимущественно в области ягодиц) на фоне плотных, длительно непроходящих узлов бордового или синюшного цвета. [1] [2] [6]
Диагностика чесотки
Заподозрить чесотку в домашних условиях можно при появлении сильного зуда, чаще возникающего в вечернее и ночное время. Затем на коже появляются высыпания, мелкие расчёсы и кровянистые корочки.
Лабораторная диагностика
Диагноз чесотки считается подтверждённым в случае обнаружения чесоточного клеща одним из применяемых методов диагностики:
Чесотку необходимо дифференцировать с псевдосаркоптозом, крапивницей, аллергическим дерматитом, педикулёзом, почесухой и клещевым дерматитом. [1] [2]
Лечение чесотки
Лечение при чесотке подразделяется на:
Противочесоточные препараты
Для уничтожения клещей применяют:
Независимо от выбранного препарата, должны соблюдаться основные принципы лечения:
Снижение зуда
Интенсивный зуд при чесотке можно уменьшить с помощью антигистаминных препаратов. Лекарства назначает врач, применяются они коротким курсом. Предварительно доктор должен убедиться, что зуд не связан с рецидивом чесотки или её осложнениями: аллергическим дерматитом или микробной экземой.
Кроме антигистаминных препаратов, для снижения зуда местно могут использоваться топические кортикостероиды. Эти препараты также назначаются коротким курсом и наносятся на отдельные участки тела. Особенно внимательными и осторожными следует быть при нанесении этих средств на складки и область гениталий.
Если зуд сохраняется более недели, несмотря на применение антигистаминных препаратов и топических глюкокортикостероидов, то необходимо повторно обработать кожу одним из препаратов-скабицидов. Обработку проводят после тщательного мытья пациента с мылом и мочалкой.
Если врач связывает возникновение зуда с сухостью кожи, в комплекс терапии включаются эмолиенты — вещества, смягчающие и увлажняющие кожу.
Народные методы лечения
Лечение чесотки средствами альтернативной медицины зачастую бесполезно, а иногда может быть и опасно. Без своевременной адекватной терапии чесотка может привести к вторичной пиодермии (гнойным поражениям кожи), дерматиту, микробной экземе и крапивнице.
Прогноз. Профилактика
При правильном и своевременном лечении чесотки прогноз благоприятный.
Профилактика включает в себя противоэпидемические и санитарно-гигиенические мероприятия при выявлении больных чесоткой. Также необходимо проводить профилактические осмотры взрослого и детского населения.
Во избежание распространения заболевания необходимо:
За дополнение статьи благодарим Татьяну Репину — к. м. н., дерматолога, научного редактора портала «ПроБолезни».