чешутся колени и кисти рук что это
Кожный зуд

Зуд относится к самым распространенным дерматологическим жалобам, причем он может проявляться не только у больных дерматозами, но и при широком спектре заболеваний общего характера.
.jpg)
Зуд является одной из форм кожного анализатора, близкой к другим видам кожного чувства (прикосновение, боль). В отличие от боли, вызывающей рефлекс «отстранения, избегания», при зуде возникает рефлекс «обработки». Почесывание, трение, разминание, согревание, щипание зудящих участков приводит к моментальному, но не длительному удовлетворению. Это обусловлено тем, что в процессе расчесывания в нервных окончаниях моделируются более сильные импульсы, которые подавляют проведение более слабых зудовых сигналов от пораженных участков. Сильный зуд облегчается только путем тяжелых самоповреждений, приводящих к замещению ощущения зуда чувством боли. Если зуд существует длительно, то в коре головного мозга формируется очаг патологического возбуждения и зуд из защитной реакции превращается в стандартную реакцию кожи на различные внешние и внутренние раздражители. В то же время, в ответ на длительное расчесывание, изменяется и состояние периферических нервных рецепторов, что приводит к снижению порога восприятия зуда. Таким образом, формируется «порочный круг», наличие которого и объясняет трудности терапии зуда.
Зуд вызывается механической, термической, электрической или химической стимуляцией безмиелиновых нервных волокон, свободные нервные окончания которых лежат на границе эпидермиса и дермы. Возбуждаются они либо непосредственно, либо опосредованно, путем освобождения различных медиаторов (гистамин, серотонин, протеазы, нейропептиды и др.).
Физиологический зуд возникает в ответ на раздражители окружающей среды (ползанье насекомых, трение, изменение температуры и др.) и исчезает после устранения причины. Патологический зуд обусловлен изменениями в коже или во всем организме и вызывает сильную потребность избавиться от зуда путем расчесывания или другими способами.
Зуд может быть симптомом различных дерматозов (чесотка, педикулез, атопический дерматит, аллергический дерматит, экзема, микозы, псориаз, красный плоский лишай и др.) или возникать на неизмененной коже при заболеваниях внутренних органов. Эндогенные причины кожного зуда весьма разнообразны:
Если причину зуда, даже при тщательном обследовании, выявить не удается, то его определяют как зуд неясного генеза (pruritus sine materia).
Для верной оценки зуда необходимо тщательно собрать анамнез и расспросить больного. Следует обратить внимание на следующие характеристики зуда: время возникновения, провоцирующие факторы, интенсивность, течение, локализацию, характер.
Интенсивность зуда может быть различной — от слабой до весьма выраженной. Для более объективной оценки следует уточнить: мешает ли зуд засыпанию; просыпается ли пациент от зуда; мешает ли зуд выполнению повседневной работы. Зуд, приводящий к нарушению сна, расценивается как тяжелый.
Ограниченный зуд кожи какой-то одной анатомической области, как правило, вызывается местными причинами. Наличие распространенного и симметричного зуда наводит на мысль о внутренней его природе.
Ощущение зуда может быть «глубоким» или «поверхностным», может носить оттенок жжения, покалывания (например, для герпетиформного дерматита характерен жгучий зуд, особенно волосистой части головы). Зуд — парастезия — это чувство покалывания, слабого жжения, ползанья мурашек и т. д., развивается при повышенной болевой чувствительности кожи и уменьшается при поглаживании или легком давлении на очаг зуда. Биопсирующий зуд приводит к глубоким повреждениям кожи.
В результате длительного зуда и расчесов возникают экскориации, пигментация, рубцы, лихенизация, пиодермия. Свободный край ногтевых пластинок стачивается, ногти выглядят как полированные. Для постановки диагноза кожного зуда объективные признаки не обязательны.
Особенности зуда при синдромах разного происхождения
Холестатический (печеночный) зуд — один из самых мучительных и постоянных симптомов хронического холестаза. Встречается у 100% больных с первичным билиарным циррозом печени и почти у 50% является поводом для обращения к врачу. Чаще предшествует всем остальным симптомам цирроза. Обычно генерализованный, более выражен на конечностях, бедрах, животе, а при механической желтухе — на ладонях, подошвах, межпальцевых складках рук и ног, под тесной одеждой.
Уремический зуд, при хронической почечной недостаточности, может быть локальным или диффузным, более выражен на коже шеи, плечевого пояса, конечностей, гениталий, в носу. Интенсивный, усиливается в ночное время или сразу после диализа, а также в летние месяцы.
Диабетический зуд чаще возникает в аногенитальной области, слуховых проходах, у части больных носит диффузный характер.
Гипертиреоидный зуд наблюдается у 4–10% больных с тиреотоксикозом, диффузный, неяркий, непостоянный.
Гипотиреоидный зуд вызван сухостью кожи, генерализованный, иногда очень интенсивный, вплоть до экскориаций.
Климактерический зуд наблюдается преимущественно в аногенитальной области, в подмышечных складках, на груди, языке, небе, нередко имеет пароксизмальное течение.
Зуд при гематологических и лимфопролиферативных заболеваниях. Генерализованный или локальный: болезнь Ходжкина — над лимфоузлами, аногенитальный — при железодефицитной анемии, при полицетемии — на голове, шее, конечностях. При полицетемии колющий, жгучий, аквогенный зуд может на несколько лет предшествовать заболеванию.
Паранеопластический зуд иногда проявляется за несколько лет до манифестации заболевания. Может быть локальным или генерализованным, различной интенсивности. Для некоторых форм рака наблюдается специфическая локализация зуда: при раке простаты — зуд мошонки и промежности; при раке шейки матки — зуд влагалища; при раке прямой кишки — перианальной области; при опухоли мозга, инфильтрирующей дно IV желудочка, — зуд в области ноздрей.
Психогенный зуд часто связан с депрессией, тревогой. Для него характерно: отсутствие кожных изменений, распространенный или ограничен какой-либо символической, значимой для больного зоной, усиливается при стрессовых ситуациях, конфликтах, сон, как правило, не нарушается, пациенты часто описывают свои ощущения причудливо, преувеличенно. Зуд облегчается при приеме седативных или противозудных препаратов, значительно хуже купируется наружными средствами. Наличие глубоких экскориаций, самоповреждений причудливой формы, паразитофобии скорее указывает на наличие психоза, а не невроза. Заключение о психогенной причине зуда возможно лишь после исключения кожных и системных заболеваний.
Сенильный зуд встречается почти у 50% лиц старше 70 лет, чаще у мужчин и протекает в виде ночных приступов. Причинами старческого зуда являются главным образом эндокринные расстройства, атеросклероз, сухость кожи. Сенильный зуд — диагноз исключения, для его постановки надо отвергнуть другую причину зуда.
Локализованный зуд
Зуд ануса — крайне мучительное страдание, наблюдается почти исключительно у мужчин, особенно после 40 лет. Часто осложняется появлением болезненных трещин, стрептококковой или кандидозной опрелостью, образованием фурункулов, гидраденита. Причины: неопрятность, геморрой, глистная инвазия (энтеробиоз), сахарный диабет, запоры, проктит, простатит, везикулит, кишечный дисбактериоз.
Генитальный зуд. Встречается у женщин после 45 лет в области наружных половых органов, реже — во влагалище. Зуд мучительный, сопровождается появлением экскориаций и дисхромии кожи. Причины: бели, урогенитальные инфекции, эндокринные расстройства (климакс), воспалительные заболевания половых органов, сексуальные неврозы. У девочек генитальный зуд наблюдается при энтеробиозе.
Зуд волосистой части головы часто является проявлением себорейного дерматита или псориаза, также может быть признаком сахарного диабета. На волосистой части головы обычно наблюдаются экскориации и кровянистые корки, а также импетигинозные элементы в результате присоединения вторичной инфекции.
Зуд ушных раковин и наружных слуховых проходов может наблюдаться при экземе, себорейном и атопическом дерматите, псориазе.
Зуд век может возникать при воздействии летучих раздражителей, при аллергическом дерматите на косметические средства, а также в результате паразитирования клеща Demodex в волосяных фолликулах ресниц.
Зуд носа может быть проявлением поллиноза, а также при кишечных гельминтозах у детей.
Зуд пальцев наблюдается при экземе, чесотке, инвазии птичьих клещей.
Зуд кожи нижних конечностей может быть обусловлен варикозным расширением вен, варикозной экземой, сухостью кожи.
Диагностика
Диагностика кожного зуда требует особого внимания, так как он может предшествовать проявлению тяжелых заболеваний. На первом этапе проводится физикальное обследование с углубленным изучением состояния кожи и при наличии кожных проявлений — углубленное дерматологическое исследование. Каждый пациент, страдающий от зуда, должен проверятся на дерматозоонозы. В тех случаях, когда зуд невозможно связать с каким-либо дерматозом, следует искать другие причины. Скрининговое обследование пациента, страдающего зудом, должно включать:
На втором этапе проводятся дополнительные лабораторные, УЗИ, рентгенологические, эндоскопические, гистологические исследования, исходя из целесообразности.
Пациенты с зудом неясного происхождения должны периодически подвергаться повторному обследованию, так как заболевание, вызывающее зуд, может проявиться позднее.
Лечение
Наиболее эффективное лечение зуда — это лечение заболевания, вызвавшего его. К сожалению, это не всегда возможно, поэтому в таких случаях назначается симптоматическая терапия. Общая терапия включает в себя использование седативных средств, антигистаминные препараты, стабилизаторы мембран тучных клеток (кетотифен), гипосенсибилизирующие средства (препараты кальция и тиосульфат натрия), секвестранты и энтеросорбенты, салицилаты. Применяется широкий спектр физиотерапевтических методов: электросон, индуктотермия надпочечников, контрастный душ, серные и радоновые ванны, морские купания. Большую роль в лечении зуда играет наружная терапия, но большинство местных препаратов действуют кратковременно. Назначают их в виде присыпок, спиртовых и водных растворов, взбалтываемых смесей, паст, мазей. При сухой коже более подходят противозудные средства на основе мазей, масел. Противозудным действием обладают: кортикостероидные мази, 5–10% анестезин, 1–2% фенол, 5–10% раствор Димедрола, вода со столовым уксусом (3 ст. л. уксуса на 1 стакан воды), лимонный сок, настой ромашки (10–20 цветков на 1 стакан воды) и др.
Также при зуде любого генеза необходимо устранить провокационные факторы, такие как сухость кожи, контакт с раздражающими веществами, обезжиривание кожи (грубое, щелочное мыло), употребление определенных продуктов (алкоголь, специи), а также температурные перепады окружающей среды.
В заключение хочется подчеркнуть, что, несмотря на широкий спектр терапевтических методов и средств, лечение зуда остается сложной задачей.
Литература
И. Б. Мерцалова, кандидат медицинских наук
Аллергический артрит
Неадекватный ответ иммунной системы на внедрение в организм различных частиц приводит к развитию аллергических реакций и аллергических заболеваний. Одним из них является аллергический артрит. В большинстве случаев такие болезни связаны с наследственными особенностями функционирования иммунной системы и воздействия на нее предрасполагающих факторов.
Что такое аллергический артрит
Аллергический артрит – это воспаление суставов, причиной которого является аллергия на внедрение в организм различных частиц. Особенно часто это заболевание развивается у детей. Небольшие сбои в процессе формирования иммунной системы приводят, как правило, к развитию острого воспалительного процесса, легко поддающегося лечению и заканчивающегося без каких-либо последствий.
Если же в основе заболевания лежит отягощенная наследственность, то иногда болезнь может переходить в хроническую форму с медленным разрушением суставов.
Самой распространенной клинической формой данного заболевания является инфекционно-аллергический артрит, который сегодня чаще называют реактивным артритом. По данным статистики в нашей стране среди ревматических заболеваний инфекционно-аллергический артрит у детей до 14 лет составляет более 50%.
Причины аллергического артрита
Причиной аллергического артрита является повышенная чувствительность организма к различным факторам окружающей среды – аллергенам. Аллергенами могут быть различные частички, попадающие в организм – продуктов питания, частичек кожи или шерсти животных, чешуи рыб, лекарств, возбудителей инфекции и т.д. Болезнь может развиваться также в ответ на введение вакцины или сыворотки.
Аллергический артрит у детей в большинстве случаев имеет инфекционно-аллергическую природу. Начало его связано с перенесенной бактериальной или вирусной инфекцией. Чаще всего это стрептококковая, стафилококковая, кишечная или хламидийная инфекция. Заболевание протекает остро, носит доброкачественный характер и при правильном лечении артрита заканчивается полным выздоровлением.
В некоторых случаях, при наличии наследственной отягощенности (близких родственников, болеющих аллергическими заболеваниями) сначала развивается аллергия на инфекцию, а затем к ней присоединяется аллергия на собственные ткани пациента. При артрите это аллергия на внутрисуставные ткани. В результате развивается длительный рецидивирующий аутоиммунный воспалительный процесс, разрушающий пораженный сустав – ревматоидный артрит.
Кроме детей к развитию инфекционно-воспалительного артрита склонны лица, страдающие сахарным диабетом, онкологическими заболеваниями, СПИДом, половыми инфекциями, страдающие другими аллергическими болезнями и хроническими артритами различной этиологии.
Симптомы
В большинстве случаев аллергический артрит протекает остро. На при наличии постоянно воздействующих внутренних или внешних предрасполагающих факторов процесс может приобретать хронический характер.
Первые признаки
Начало заболевания острое или подострое, связанное с повторным внедрением аллергена в организм. Воспаление может развиваться сразу или через 1 – 2 недели после повторного контакта с аллергеном. Суставы отекают, воспаляются, появляются умеренные боли, усиливающиеся при движении. Характерно также асимметричное поражение суставов в совлечение мелких, средних и крупных (например, коленного) суставов. Иногда страдает общее состояние больного: появляется недомогание, слабость, повышается температура тела, появляются другие проявления аллергии в виде сыпи, отека Квинке. Встречается и стертое течение болезни с отсутствием ярко выраженных симптомов.
Явные симптомы
Различная степень воспаления с припухлостью, покраснением околосуставных тканей, болями в суставах продолжается несколько недель. Все это время могут сохраняться и общие симптомы: небольшое повышение температуры, снижение работоспособности, слабость, крапивница. Аллергический артрит протекает в течение 4 – 6 недель, затем наступает полное выздоровление. Инфекционно- аллергический артрит также в большинстве случаев имеет аналогичный исход.
Когда следует обращаться за медицинской помощью
К врачу терапевту или ревматологу следует обращаться, если появились следующие симптомы:
Симптомы аллергического артрита у детей
В детском возрасте причиной заболевания чаще всего является инфекция. Это могут быть недолеченные хронические ЛОР-инфекции, кишечные инфекции, а также хламидиоз.
Если причиной инфекционно-аллергического артрита является стрептококковая или стафилококковая инфекция, заболевание протекает остро или подостро, но почти всегда доброкачественно, заканчиваясь через 1 – 1,5 месяца полным выздоровлением. Основные симптомы: асимметричное поражение суставов как верхних (локтевых), так и нижних (тазобедренных, коленных) конечностей, их воспаление, отек, покраснение и боль в сочетании с общими нарушениями: небольшой лихорадкой, слабостью.
После кишечных инфекций, причиной которых были иерсинии, сальмонеллы, шигеллы и некоторые другие возбудители, болезнь также протекает сначала остро с асимметричным поражением суставов нижних конечностей. Часто при этом в процесс вовлекаются тазобедренные суставы. Процесс переходит в подострый и продолжается до 3 – 5 месяцев, после чего наступает полное выздоровление.
Затяжное течение воспаления суставов характерно при поражении хламидиями. Эта внутриклеточная инфекция с трудом выявляется и склонна к длительному рецидивированию, что поддерживает воспалительный процесс в суставах.
Чем опасно заболевание
Аллергический артрит опасен тем, что при дальнейшем соприкосновении с аллергеном могут возникать такие острые аллергические реакции, как отек Квинке и анафилактический шок. Иногда заболевание может принимать хроническое течение с постепенным разрушением суставов.
Стадии аллергического артрита
При типичном течении болезни выделяют три стадии:
Возможные осложнения
При инфекционно-аллергическом воспалении суставов на фоне хламидиоза процесс может перейти в хронический. Заболевание протекает с рецидивами и ремиссиями, при этом возможно развитие деструктивных нарушений и постепенная утрата суставной функции.
У детей инфекционно-аллергический артрит может переходить в ювенильный ревматоидный артрит (ЮРА) при наличии наследственной предрасположенности.
Чтобы не допустить осложнений, очень важно вовремя обращаться к врачу: остановить прогрессирование болезни можно на любой стадии.
Классификация
Аллергический артрит развивается по разным причинам и проявляется в различных клинических формах. Самыми распространенными из них являются инфекционно-аллергический, токсико-аллергический, ревматоидный артриты. Большинство из них могут протекать в виде острых, подострых и хронических артритов.
Инфекционно-аллергический артрит
В настоящее время инфекционно-аллергический артрит чаще называют реактивным, так как в его основе лежит аллергическая реакция на определенную инфекцию. У детей аллергический артрит этой формы развивается в основном после перенесенных кишечных инфекций и инфекций верхних дыхательных путей. Болеют чаще женщины и дети, в том числе маленькие, протекает заболевание остро или подостро и в течение 4 – 6 недель и заканчивается полным выздоровлением.
Основные симптомы: поражение асимметричное, появляются боли в суставах, усиливающиеся при движении, припухлость и покраснение околосуставных тканей. У взрослых поражаются мелкие (стоп и кистей) и средние суставы, у детей – чаще крупные (тазобедренный, коленный) и средние (локтевой).
При хламидийной инфекции, с трудом поддающейся выявлению и лечению болезнь может иметь затяжное и даже хроническое течение с постепенным разрушением суставов. У взрослых причиной таких артритов являются половые инфекции, у детей – хламидийные пневмонии.
Токсико-аллергический артрит
Данная форма заболевания возникает при длительном повторном воздействии на организм токсинов, выделяемых инфекцией или образующихся в процессе длительного нарушения обмена веществ на фоне инфекции. Примерами такого поражения могут быть токсико-аллергические воспалительные процессы при туберкулезе (туберкулезный артрит Понсе), гонорее и сепсисе.
Туберкулезный артрит Понсе встречается достаточно редко и развивается при протекающем незаметно туберкулезе. В отличие от инфекционного туберкулезного артрита с поражением суставов туберкулезной палочкой токсико-аллергический процесс развивается при длительной интоксикации организма и воздействии на суставы токсинов. Воспалительный процесс в суставах (часто в колене и локте) иногда имеет доброкачественный характер и проходит на фоне лечения и развитии ремиссии туберкулеза. Но в некоторых случаях он имеет течение, сходное с ревматоидным артритом: поражаются мелкие суставы кистей с последующей их деструкцией, изменением формы и нарушением функции.
Гонорейный артрит также может быть чисто инфекционным и токсико-аллергическим. В последнем случае поражаются 2-3 крупных сустава (почти всегда колено), заболевание протекает остро и при правильно назначенном лечении заканчивается полным выздоровлением. При отсутствии лечения процесс может переходить в хронический с постепенной утратой функции суставов.
При генерализации воспалительного неспецифического инфекционного процесса (сепсисе) поражение суставов может иметь инфекционный (бактериально-метастатический) и токсико-аллергический характер. В последнем случае развивается острый полиартрит с мигрирующим (перемещающимся) поражением суставов, который после проведенного лечения заканчивается полным выздоровлением.
Хондропротекторы что это как выбрать, насколько они эффективны
Нейродермит: причины и профилактика заболевания
Ежегодно специалисты фиксируют около 7 млн новых случаев кожных заболеваний. Неприятные ощущения и неэстетичный вид кожных покровов заставляют людей скрывать свой недуг от окружающих и ограничивать себя в досуге. Одним из наиболее распространенных дерматологических заболеваний является нейродермит.
Что такое нейродермит?
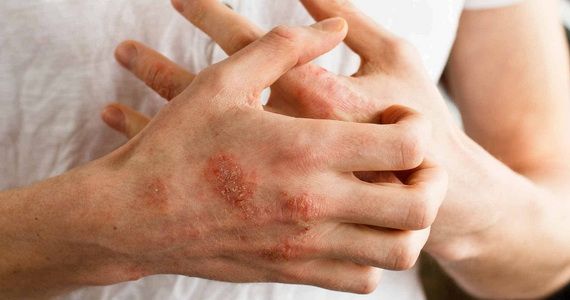
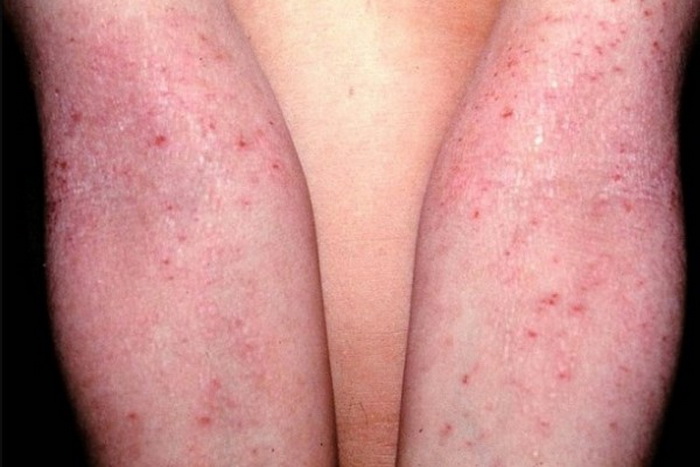
Нейродермит — хроническая болезнь нейроаллергического генеза. Это рецидивирующий недуг, для которого характерны периоды обострения, ремиссии и сезонности. В моменты острого течения болезни отмечаются покраснение кожных покровов, шелушение и сильный зуд, заставляющий человека расчесывать кожу до крови. Следующая стадия — возникновение волдырей, которые сначала не отличаются по цвету от кожных покровов. Затем папулы приобретают розово-коричневый оттенок. Узелки начинают разрастаться, образуя единый очаг без четких границ. Кожа постепенно синеет, а затем краснеет. Во время ремиссии кожные покровы обесцвечиваются. Если болезнь протекает в тяжелой форме, этот период не наступает.
Важно знать! Сильный зуд заставляет человека расчесывать кожу. В ранки легко поникает гнойная или грибковая инфекция, которая может вызвать вторичное инфицирование и усугубить течение нейродермита.
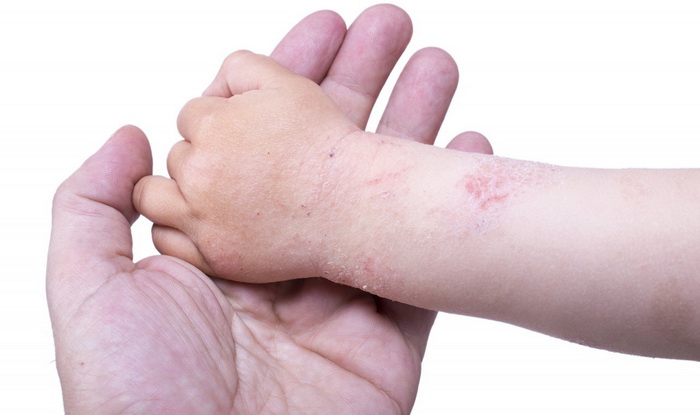
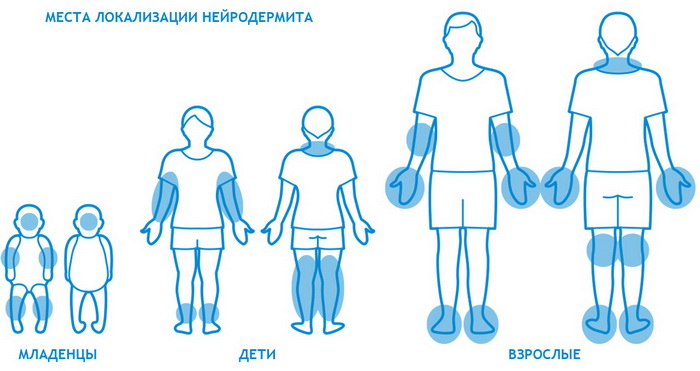
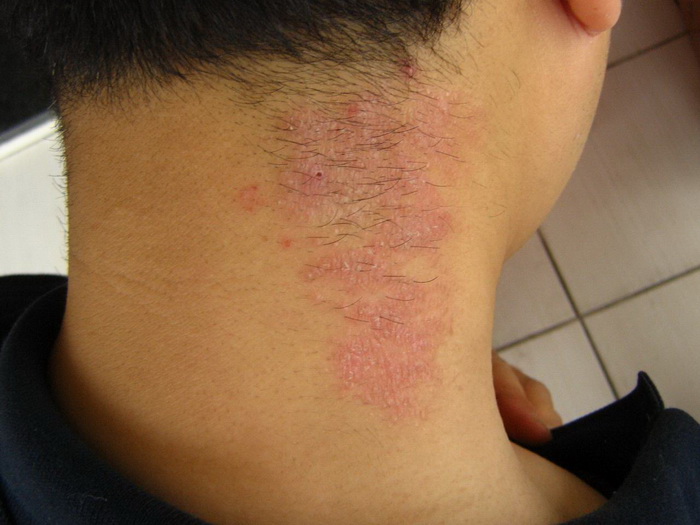
Наиболее часто заболевание нейродермит проявляется на коленных и локтевых сгибах, на шее, груди, предплечьях, в паху, в ягодичных складках, но в некоторых случаях папулы с характерным блеском обнаруживаются на лице.
В острый период болезни кожная реакция сочетается с аллергическим ринитом, бронхиальной астмой или поллинозом.
Для окружающих дерматит не опасен, однако у заболевшего недуг может спровоцировать нервный срыв.
Группы риска
Бывает нейродермит у детей и у взрослых. Обычно первые признаки дерматита возникают у малышей в возрасте от 6 месяцев до 7 лет. Болезнь протекает как пищевая аллергия. С наступлением полового созревания у 60-80% детей нейродермит самостоятельно устраняется, однако кожа по-прежнему остается очень чувствительной.
Нейродермит передается по наследству и носит семейный характер. Если ваши близкие родственники страдают аллергией, то у вас высокий риск появления болезни.
В группе риска находятся люди с патологиями нервной системы и гормональными нарушениями. В этом случае для того, чтобы спровоцировать болезнь, человеку достаточно испытать серьезный стресс.
Согласно статистике, городские жители из-за плохой экологии наиболее подвержены этому дерматологическому недугу, чем те, кто постоянно проживает в сельской местности.
Причины возникновения заболевания и профилактика нейродермита
Нейродермит — недуг, на появление которого влияет множество факторов.
От чего бывает нейродермит:
Профилактика нейродермита практически не отличается от мер, принимаемых для предотвращения возникновения других недугов. Она предполагает правильное питание, соблюдение режима дня, ограничение чрезмерных физических и умственных нагрузок, укрепление иммунитета.
Людям, предрасположенным к появлению кожных аллергических реакций, рекомендуется носить одежду из натуральных материалов.
В период ремиссии не стоит подвергать кожу действию высоких и низких температур. Следует отказаться от агрессивных средств для пилинга. Нежелательно пользоваться кремами, содержащими в составе корицу, перец, ментол.
Важно знать! Женщине, страдающей от нейродермита, рекомендуется проводить профилактические мероприятия до зачатия ребенка. Для поддержания естественного иммунитета малыша ей следует продлить грудное вскармливание.
Что может спровоцировать обострение нейродермита
В случае успешного лечения период ремиссии длится от нескольких недель до 5 и более лет. Однако болезнь может неожиданно вернуться, что потребует от пациента оперативного обращения к врачу.
Одним из главных условий, способствующих снижению частоты обострения нейродермита у взрослых и детей, является выявление факторов риска. В некоторых случаях врачи советуют сдать анализы на аллергены.
Чтобы снизить риск обострения, специалисты рекомендуют отказаться или ограничить употребление продуктов питания, способных вызвать кожные реакции (шоколад, цитрусовые, соленья, копчености).
Алкоголь — один из факторов, провоцирующих возвращение дерматита. Пациентам, страдающим от нейродермита, стоит воздержаться от употребления спиртного.
Виды нейродермита
Выделяют несколько разновидностей этого заболевания, каждая из которых имеет ряд отличительных особенностей. Ниже приведены разные виды нейродермита с фото, на которых видно его проявление.
Ограниченный нейродермит
Эта форма заболевания характеризуется возникновением сыпи на четко ограниченном участке кожи. Узловые образования обычно локализуются на шее, в области половых органов, в паху, под коленями и в месте локтевого сгиба.
Особенности:
Диффузный нейродермит
Эта форма болезни протекает намного сложнее. На теле образуются множественные очаги. Обычно нейродермит локализуется на руках, ногах, в местах сгиба коленей и локтей, на щеках, носу, губах. Если недуг возник в детском возрасте, в момент обострения поражается кожа вокруг глаз и волосистая часть головы.
Отличительный признак болезни — мокнущие ранки, которые со временем подсыхают.
Терапия ограниченного и диффузного нейродермита практически не отличается и предполагает использование мазей, уменьшающих зуд, а также проведение физиотерапевтических мероприятий.
Лечение заболевания
Приступая к терапии этого заболевания, следует помнить, что избавиться навсегда от него не получится. При правильном определении симптомов и лечения нейродермита возможно достижение впечатляющих результатов.
Основные способы терапии:
Один из методов лечения — гормонотерапия. Прием гормональных средств показан при частых рецидивах. Однако такие медикаменты имеют множество противопоказаний. Мази с содержанием гормонов нельзя наносить на чувствительные участки кожи. Ограничено время применения таких препаратов (не более 5 дней).
Специалисты клиники «ПсорМак» в Москве работают по авторской методике. Врачи назначают мази собственного изготовления с учетом формы заболевания, что обеспечивает эффективность терапии. Методика полностью исключает небезопасное лечение гормонами и ультрафиолетом.
В основе терапии — комплексный подход, предполагающий использование мазей и препаратов на основе лечебных трав, а также иглотерапию. Если к нейродермиту присоединяется грибковая инфекция, врачи назначают антимикотики.
Уход за кожей и необходимость диеты
Чтобы предотвратить обострение нейродермита, необходимо позаботиться о регулярном увлажнении и насыщении кожи липидами, отказаться от скрабов.
Диета с правильным меню при нейродермите у взрослых — один из способов продлить период ремиссии. Пациентам рекомендуется отказаться от сахара, алкоголя, кофе, продуктов с глютеном и химическими консервантами.
Советы специалиста по лечению заболевания
Лечение недуга предполагает не только активную работу врача, но и соблюдение простых рекомендаций пациентом. Если вы столкнулись с этим заболеванием, следуйте следующим советам:
Лечение — ответственная задача, с которой вам поможет справиться только квалифицированный врач. Специалисты клиники «ПсорМак» в Москве готовы ответить на волнующие вас вопросы и после детальной диагностики назначить своевременное и эффективное решение. Профессионалы клиники работают по уникальной авторской методике, позволяющей добиться устойчивого результата. Свяжитесь с нами через онлайн чат на сайте или закажите бесплатный обратный звонок. Вы можете также позвонить нам по телефонам 8 (800) 500-49-16, +7 (495) 150-15-14 и записаться на прием в удобное время.