черный кал после запоя что делать
Острое отравление алкоголем
Если человек выпивает слишком много алкоголя, печень не успевает его перерабатывать. Часть этанола остается в крови. Если его концентрация достигает в 3-5 г/л, наступает острое отравление. При превышении этого уровня интоксикация почти всегда приводит к летальному исходу.
Чем быстрее и больше пьет человек, тем выше риск тяжелых последствий. В статистике смертности от отравлений именно на алкоголь приходится 60% случаев. Это связано отчасти с метаболизмом этанола. Его концентрация в крови растет даже после того, как человек перестал пить, почувствовав недомогание. Алкоголь продолжает всасываться через стенки желудка, и состояние становится все более тяжелым.
Как распознать острое отравление спиртным?
Любое, даже легкое опьянение — это набор симптомов интоксикации. У человека начинает шуметь в ушах, зрение и слух искажаются, речь становится путанной, а мышление — затрудненным. Из-за спиртного может появляться тошнота, одышка, проблемы с координацией движений. Все эти проявления опасны, но не критически. Они не угрожают жизни.
Острое отравление этанолом проходит по-другому:
Важно: потеря сознания, внезапное засыпание, при котором пострадавшего не удается разбудить, опасны в сочетании с симптомами и легкого опьянения, и острой интоксикации. Нельзя ждать, пока человек «проспится», это опасно смертью. Нужно срочно вызывать скорую помощь.
Опытные врачи Наркологи. В стационаре или на дому. Круглосуточный выезд по Москве и области. Профессионально, анонимно, безопасно.
При высокой концентрации этанола в крови может развиваться алкогольная кома:
После вывода из комы или снятия острых симптомов могут развиваться осложнения:
При риске осложнений после детоксикации пациента оставляют в стационаре, чтобы контролировать его состояние.
Если есть вероятность отравления не только этанолом, но и другими формами спирта, пострадавшему нужна экстренная медицинская помощь, даже если симптоматика пока слабо выражена. Она может быстро нарастать. Особенно опасны метанол, этиленгликоль, изопропиловый спирт, которые содержатся в технических жидкостях, лосьонах, бытовой химии и т.п. Они могут вызывать остановку дыхания, потерю зрения, снижение артериального давления, рвоту (в том числе с кровью), кому.
Работаем круглосуточно, опытные врачи, 100% анонимно.
Доврачебная помощь
Больше всего смертельных случаев при отравлении алкоголем связано с несвоевременным оказанием медицинской помощи. При подозрении на тяжелую интоксикацию, нужно срочно вызвать врача.
При отравлении алкоголем люди чаще всего умирают из-за нарушений дыхания. Оно связано со скоплением рвотных масс в полости рта, трахее. Если человек не дышит, сипит, хрипит, нужно очистить верхние дыхательные пути. Для этого его кладут на бок, рвотные массы убирают пальцами, не проталкивая их глубже. Если пострадавший без сознания, он должен лежать так, чтобы язык не западал в гортань.
Медицинская помощь
До госпитализации выполняется:
После оказания первичной помощи при остром отравлении этанолом врачи клиники «НаркоДок» рекомендуют госпитализацию в стационар. В условиях клиники продолжают контролировать состояние пациента, лечат его, снимают возможные осложнения интоксикации.
Расстройства кишечника после алкоголя — дисбактериоз и другие заболевания
Как алкоголь влияет на кишечник — все зависит от дозы спиртного. В небольших количествах он улучшает перистальтику, способствует размягчение каловых масс. Но при обильных возлияниях расстраивается работа всего желудочно-кишечного тракта. Возникают хронические запоры или диарея, на стенках формируются язвы, погибают полезные бактерии, ослабевает местный, а затем и общий иммунитет. Все это приводит к развитию тяжелых заболеваний — колита, энтероколита, дисбактериоза.
Как алкоголь воздействует на кишечник?
Основной компонент алкогольных напитков – этанол. Он синтезируется в просвете желудочно-кишечного тракта в результате процессов ферментации углеводной пищи полезными бактериями. Этого количества организму вполне достаточно для правильного течения всех биохимических реакций. А вот при поступлении этанола извне с алкогольными напитками ситуация кардинально меняется. Теперь этиловый спирт и его основной метаболит ацетальдегид оказывают токсичное воздействие на кишечник:
Влияние алкоголя на кишечник человека исключительно отрицательное. Этиловый спирт недаром востребован в промышленности в качестве универсального растворителя как неорганических, так и органических соединений. При контакте со слизистыми оболочками ЖКТ этанол высушивает их, истончает, нарушает кровообращение. В таких условиях восстановление поврежденных клеток невозможно — происходят необратимые рубцовые изменения.
Алкоголь и толстый кишечник
Мышцы толстого кишечника способствуют продвижению остатков пищи, которые превращаются после всасывания воды в каловые массы. Здесь происходит окончательное расщепление белков и синтез витаминов полезными бактериями, особенно некоторых витаминов группы В и К. При частом употреблении алкоголя человеком плавное течение естественных процессов расстраивается:
Из-за негативного влияния алкоголя на толстый кишечник нередко возникает колит. Так называется воспалительная патология, которая протекает с болевым синдромом, расстройством пищеварения (запорами, поносами), метеоризмом. В особо тяжелых случаях происходит перфорация кишечной стенки с развитием перитонита.
Алкоголь и тонкий кишечник
Тонкий кишечник на всем протяжении выполняет механическую функцию — проталкивает пищевой ком в сторону анального отверстия. В этом органе подвергаются химической обработке все виды питательных веществ: белки, жиры и углеводы. Но даже небольшие порции алкоголя, особенно крепкого, способны нарушить и перистальтику, и пищеварительные процессы. Какие изменения в тонком кишечнике происходят под его воздействием:
Под таким отрицательным влиянием алкоголя на кишечник вскоре развивается энтероколит — воспаление слизистых оболочек. Его характерными симптомами становятся тошнота, метеоризм, урчание в животе, понос или запор, появление примесей слизи и крови в каловых массах.
Почему возникает дисбактериоз при употреблении алкоголя?
Расстройство кишечника после алкоголя — не всегда проходит бесследно после того, как человек перестает употреблять спиртным. Нередко диарея или запор принимают хроническое течение. Все дело в том, что под воздействием алкоголя микрофлора кишечника претерпела патологические изменения:
В процессе роста болезнетворные бактерии выделяют в окружающее пространство токсичные вещества. Попадая в кровеносное русло, они разносятся по организму, снижая функциональную активность всех систем жизнедеятельности. Недаром у людей, которые злоупотребляют спиртными напитками, с перебоями работает печень, почки, ЖКТ, головной мозг.
Очищение кишечника от алкоголя и его метаболитов
Не так опасен этанол, как его метаболиты, особенно ацетальдегид. Именно из-за него перевозбуждается центральная нервная система. Человек плохо переносит яркий свет, громкие звуки, у него трясутся руки. ЦНС не способна больше правильно регулировать работу ЖКТ, что приводит к застою пищевого комка, расстройствам дефекации. Как восстановить кишечник после алкоголя:
Наладить работу кишечника при запоре помогут солевые или масляные клизмы. Оптимальная кратность лечебных процедур — не чаще 3 раз в неделю. Проктологи, гастроэнтерологи рекомендуют также много двигаться, проводить меньше времени за компьютером и просмотром телевизора.
Использование лекарственных средств
Если болит кишечник после алкоголя, то можно принять таблетку любого нестероидного противовоспалительного средства (Найз, Кеторол) или спазмолитика (Но-шпа, Спазмалгон). Когда причиной дискомфортных ощущений становится дисбактериоз, то не обойтись без курсового приема таких препаратов:
Алкоголь вызывает стойкое ослабление местного иммунитета, что становится спусковым крючком для развития заболеваний. Для укрепления защитных сил организма применяют иммуномодуляторы (Иммунал, Иммунекс, Иммунорм). При алкогольной интоксикации полезны общеукрепляющие сбалансированные витаминно-минеральные комплексы — Селмевит, Компливит, Центрум, Витрум.
Понос после алкоголя
Диарея — один из признаков похмельного синдрома. Это естественная реакция организма на алкогольную интоксикацию. Спирт нарушает выработку ферментов и ограничивает расщепление белковых продуктов Из-за этого нарушается работа желудочно-кишечного тракта. В результате пища не до конца переваривается, а вода, попадающая в желудок, выводится быстрее. Однако понос после алкоголя должен прекратиться в течение двух суток. Если он длится дольше, это может свидетельствовать о наличии серьезного заболевания.
Причины возникновения
Систематическая диарея вследствие приема алкоголя — первый признак серьезных нарушений в работе ЖКТ. Чтобы узнать, что именно вызвало понос, можно пройти несложную самодиагностику. Для дальнейшего лечения следует обратиться к специалисту. На основании ряда медицинских исследований он достоверно выяснит, что послужило причинами поноса после алкоголя.
Они могут быть следующими:
Диагностика
Подобрать правильные средства для борьбы с поносом поможет специалист-гастроэнтеролог. Он также разъяснит пациенту, почему после употребления алкоголя понос. Не рекомендуется принимать антибиотики без предписания врача. Для успешного лечения необходимо как можно раньше установить причину, вызвавшую понос. Диагностика включает в себя ряд инструментальных, лабораторных и аппаратных методов. Это могут быть:
| Методика диагностики | Время |
|---|---|
| Анализ крови | 10 минут |
| Копрограмма | 5 минут |
| УЗИ брюшной полости | 30 минут |
| Ректороманоскопия | 30 минут |
| Ирригоскопия | 20 минут |
К какому специалисту следует обращаться при поносе после приема алкоголя?
При появлении поноса после употребления алкоголя стоит обратиться к врачу следующей специальности:
Почему нужно обращать внимание на понос после алкоголя?
Диарея, которая возникла в результате приема спиртного, часто свидетельствует о наличии заболеваний печени и поджелудочной железы. Это одна из причин, почему нужно обращать внимание на понос после алкоголя. Что делать в этом случае, можно узнать на приеме у гастроэнтеролога. После осмотра он может диагностировать:
Существует ряд мер, которые помогут бороться с диареей, являющейся одним из признаков похмельного синдрома. Чтобы устранить его последствия, нужно:
Диета
При первых признаках расстройства желудка необходимо установить причину и предупредить развитие осложнений. В этот период пациенту необходимо употреблять как можно больше жидкости, чтобы избежать обезвоживания. Из рациона следующий исключить такие напитки, как кофе, крепкий чай, кофе, алкоголь. Спровоцировать диарею могут свежие фрукты, черный хлеб, бобовые, мучные изделия, сладости, чипсы и молочные продукты. От их употребления также следует отказаться. Не рекомендуется питаться острыми, жареными и солеными блюдами. Напротив, в рацион необходимо включить сухари из белого хлеба, отварное нежирное мясо, вязкую рисовую кашу, печеный картофель и яблоки, а также несладкий чай. Чтобы выяснить, почему после алкоголя понос, следует пройти ряд медицинских обследований.
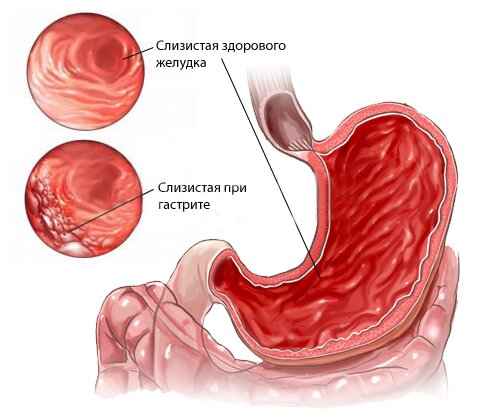
Осложнения
Если вовремя не вылечить алкогольный гастрит, он может спровоцировать появление язвы желудка. При этом у пациента наблюдается повышение температуры и снижение веса. Такое состояние сопровождается тошнотой, общим недомоганием, изжогой, отрыжкой. Больной постоянно испытывает жажду. Его не покидает ощущение переполненного желудка. При длительном приеме алкоголя развивается одышка и тахикардия, поражается сердечно-сосудистая система. Как правило, в таких случаях пациенту полностью противопоказан прием алкоголя. Это считается основой лечения. На запущенных стадиях может потребоваться лечение в амбулаторных условиях. Для гепатита, кроме поноса, свойственны рвота и боль в области печени.
Причины черного кала (стула) у взрослого и ребенка
Каким должен быть кал здорового человека?
Каловые массы формируются из химуса (пищевого комка) в результате его ферментативной обработки. Качество преобразования и усвоения еды зависит от активности пищеварения, которое включает множество факторов (активность секреции органов ЖКТ, моторика, состав рациона). Образование стула завершается в кишечнике. После полной обработки каловые массы покидают организм в виде оформленных элементов различных оттенков коричневого (от желтоватого до темно-коричневого). В норме стул должен быть регулярным и ежедневным (от 2 раз в день до 1 раза в 2 дня).
При изменении рациона и режима питания, избытке отдельных категорий продуктов, употреблении экзотической еды параметры кала меняются. Возможно изменение цвета, консистенции, запаха, появление небольшого количества непереваренных частиц, что считается нормой. Эти явления обусловлены особенностями пищеварения отдельных продуктов.
Серьезные изменения цвета и консистенции могут свидетельствовать о сбоях в работе желудочно-кишечного тракта, недостаточной выработке пищеварительных соков (соляной кислоты, панкреатического сока, желчи), дисбалансе микрофлоры кишечника. Установить причины помогает обследование, назначенное гастроэнтерологом, в первую очередь много информации предоставляет копрограмма (развернутый анализ кала).
Слишком темные каловые массы — это отклонение от физиологической нормы. Симптом требует пристального внимания и детального изучения вопроса, почему кал имеет черный цвет. Важно в кратчайшие сроки исключить опасные для жизни причины.
Возможные причины появления черного стула?
Основные причины изменения цвета кала, следующие:
Ниже рассмотрим особенности проявления симптома при каждой из перечисленных причин.
Как меняет цвет кала еда

На фоне употребления перечисленных продуктов потемнение стула наблюдается спустя 1-2 дня. Симптом сохраняется 1-3 суток. После исключения продукта кал приобретает обычный цвет.
Как правило, почернение фекалий не сопровождается резким изменением консистенции стула, экскременты остаются оформленными. При обильном употреблении продуктов-провокаторов может развиваться послабляющий эффект или запор. Если темный окрас стула связан с присутствием в меню специфических продуктов или блюд, общее состояние пациента не меняется и других жалоб не возникает.
Какие медикаменты могут изменить цвет стула
Спровоцировать изменение цвета стула, вплоть до полностью черного, способны некоторые медикаменты. Дело в том, что в процессе продвижения по пищеварительному тракту, лекарственные препараты подвергаются воздействию пищеварительных соков. Это может сказаться на свойствах фармакологически активных веществ. Почернение стула наблюдается при приеме препаратов следующих групп:
Если симптом спровоцирован лекарственным препаратом, беспокоиться не о чем. Вскоре после отмены медикамента кал приобретает привычную окраску. Желательно прочитать инструкцию и убедиться в способности средства изменять цвет экскрементов. Нужно учитывать, что никаких проявлений (кроме симптомов основного заболевания) быть не должно.
Придать фекалиям черную окраску способен активированный уголь и препараты на его основе. Окрашивание обусловлено выведением из организма вещества в неизмененном виде. Как правило, через день после отмены препарата цвет кала становится нормальным.
Побочные эффекты лекарств
Причиной выделения черного кала может быть прием медикаментов, способных спровоцировать внутреннее кровотечение. К таковым относят:
В данном случае могут меняться другие физические характеристики стула (консистенция, частота), а также общее самочувствие пациента. Признаками внутренних кровопотерь являются слабость, сонливость, бледность кожных покровов, тошнота, рвота, снижение аппетита и пр.
Если в недавнем времени человек принимал препараты из перечисленных групп, и стул внезапно потемнел, необходимо в ближайшее время обратиться к врачу. С целью диагностики внутреннего кровотечения будет назначено дополнительное обследование, т.к. такая ситуация требует оказания экстренной помощи.
При каких заболеваниях чернеет кал
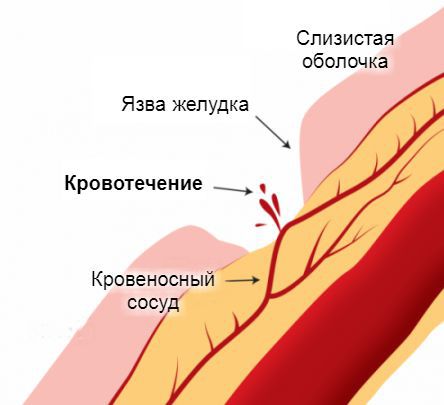
Наиболее опасным вариантом является черный кал, как симптом развивающегося заболевания. Он указывает на внутреннее кровотечение на уровне пищевода, желудка или начальных отделов толстого кишечника. Гораздо реже кровь попадает в пищеварительный тракт при заболеваниях ЛОР-органов и респираторной системы. Клиника обусловлена преобразованием гемоглобина крови в гемин под действием соляной кислоты желудка. Черный кал у человека говорит о довольно массивной кровопотере (более 60 мл), поэтому обращение к врачу обязательно.
Стул при кровотечении меняет не только цвет, но и консистенцию. Экскременты становятся неоформленными, вязкими и липкими, напоминая деготь. Симптом может сопровождать следующие патологии:
Опасные формы внутренних кровотечений сопровождаются тошнотой и рвотой (с алым или кофейным цветом масс), общей слабостью, снижением артериального давления, частоты пульса. Внутренним кровотечениям при инфекционных заболеваниях сопутствует повышение температуры тела, потливость, озноб.
При наличии одного из перечисленных заболеваний или сочетании черного стула с общим ухудшениям состояния, необходимо незамедлительно обратиться за помощью в медицинское учреждение.
Черный кал у ребенка – норма или патология?
Заболевания, которые провоцируют внутренние кровотечения, крайне редко диагностируют у детей. На серьезные проблемы со здоровьем указывает присутствие и других симптомов (лихорадка, боль в животе, слабость, рвота и пр.) В таких ситуациях следует без промедления обращаться за медицинской помощью.
В большинстве случаев потемнение детского стула обусловлено особенностями питания или применением лекарственных препаратов. Из-за сниженной активности ферментов возможно неполное переваривание отдельных продуктов и изменение их цвета в результате взаимодействия с пищеварительными соками. Примером может быть тревога родителей по поводу небольших черных волокон в кале, которые часто принимают за паразитов. На самом деле это частицы банана, которые не полностью переварились.
Черный, с зеленоватым оттенком стул у новорожденных является нормой. Это меконий или содержимое кишечника, которое образовалось в процессе внутриутробного развития. С началом употребления материнского молока или детской смеси, фекалии приобретают характерный для грудничкового возраста окрас (горчичный, светло-коричневый или желтоватый).
Не стоит беспокоиться по поводу цвета стула в случаях, если ребенок принимает поливитаминный комплекс или препараты железа. Изменение окраса кала в данной ситуации также является нормой.
Черный стул при беременности

При появлении черных фекалий следует насторожиться, если в анамнезе девушки есть заболевания пищеварительного тракта, печени или крови. Беременность в разы повышает нагрузку на женский организм, что может приводить к обострению хронических патологий. При внезапном почернении кала в сочетании с неудовлетворительным самочувствием необходимо обратиться к акушеру-гинекологу, который наблюдает за течением гестационного процесса.
Что делать, если почернел кал?
Оформленный черный кал у взрослого или ребенка не должен быть поводом для паники. С этим явлением можно разобраться самостоятельно в несколько этапов:
Когда нужно срочно обратиться к врачу?
На фоне черного стула нельзя игнорировать следующие симптомы:
При наличии одного или нескольких из перечисленных признаков, откладывать визит к врачу недопустимо.
Какое обследование нужно пройти при черном стуле?
С проблемой необычного цвета фекалий следует обращаться к гастроэнтерологу. В тяжелых ситуациях нужна помощь хирурга. При подозрении на внутреннее кровотечение, обследование включает следующие процедуры:
В персональном порядке перечень диагностических процедур может быть дополнен.
Куда обращаться по поводу черного стула?
При плохом самочувствии необходимо вызывать скорую помощь 112. Если черных кал не сопровождается плохим самочувствием, то в плановом порядке можно получить помощь в многопрофильном медицинском центре «МедПросвет». Врач-гастроэнтеролог соберет анамнез, проведет осмотр и пальпацию, составит план диагностики для исключения патологических процессов.
Что такое кровотечение желудочно-кишечное? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нижегородцева А. С., хирурга со стажем в 16 лет.
Определение болезни. Причины заболевания
Желудочно-кишечное кровотечение — это жизнеугрожающее состояние, при котором кровь истекает в просвет пищевода, желудка или кишечника. Его основная опасность заключается в том, что на ранних стадиях или при небольших объёмах кровопотери пациент может вовсе не испытывать никаких симптомов. Это связано с отсутствием болевых рецепторов на слизистой оболочке органов пищеварительного тракта. Так как основное предназначение этих органов — перерабатывать поступающую еду, кровь проходит через пищеварительный тракт так же, как и жидкая пища.
При повторных или продолжающихся кровотечениях, а также при нарастании объёма кровопотери у человека появляются видимые характерные симптомы : рвота кровью или кровянистые выделения из заднего прохода. Так как при этом кровь покидает кровеносное русло, в организме быстро или постепенно нарушаются обменные процессы, больной слабеет, его кожа становится бледной, вырабатывается липкий холодный пот, нарушается сознание. В итоге пациент попадает в больницу (чаще в карете скорой помощи), но шансы на излечение в таком шоковом для организма состоянии на фоне массивной кровопотери порой стремительно «тают» даже в условиях специализированного стационара, не говоря уже о случаях, когда своевременно оказать квалифицированную медпомощь просто невозможно.
Источник желудочно-кишечного кровотечения — эрозированные кровеносные сосуды, прилегающие к стенкам пищевода, желудка или кишечника. Эрозия сосудов связана с появлением дефектов на поверхности слизистой оболочки этих органов. Чаще всего они бывают бессимптомными и возникают под действием болезнетворных агентов. Постепенно эти дефекты достигают глубоких слоёв, «разъедая» стенки пролегающих к ним кровеносных сосудов. Примерно по такому же принципу в стенки сосудов прорастают раковые опухоли на поздних стадиях развития. Достигая определённых размеров, они начинают разрушаться сами, нарушая при этом целостность сосудистой стенки.
Симптомы желудочно-кишечного кровотечения
Являясь осложнением других болезней, желудочно-кишечное кровотечение может возникнуть на фоне жалоб, свойственных этим заболеваниям. Например, при кровотечении на фоне язвенного колита или язвы желудка пациента будут беспокоить боли в животе. Но в случае неинтенсивного кровотечения или непродолжительных подкравливаний какие-либо проявления могут отсутствовать. Такое возможно при бессимптомном течении язвы или рака желудка и двенадцатиперстной кишки. Порой кровотечение становится первым признаком уже развившейся болезни.
Заподозрить это грозное состояние на начальных стадиях может только опытный внимательный доктор, но для этого к нему нужно своевременно обратиться. Поэтому при болях в животе и ухудшении общего самочувствия рекомендуется не заниматься самолечением, а показаться врачу.
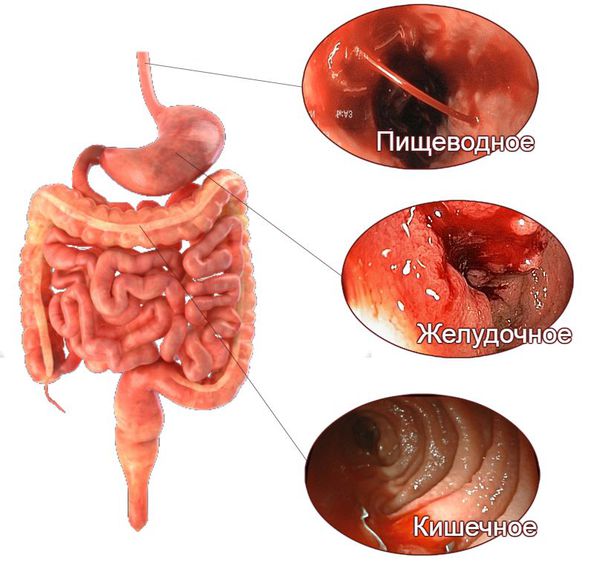
Признаки желудочно-кишечного кровотечения группируют в зависимости от того, из какого отдела они происходят — верхнего или нижнего.
При кровотечениях из верхнего отдела (пищевода, желудка и двенадцатиперстной кишки) на первое место выходят следующие симптомы:
Поражению нижних отделов желудочно-кишечного тракта, помимо того же чёрного стула и мелены, в большей степени свойственны следующие симптомы:
Кроме указанных симптомов при кровотечении наблюдаются общие признаки, связанные с кровопотерей. Кровь в кровеносном русле становится более густой, хуже переносит питательные вещества и кислород, что вызывает:
Патогенез желудочно-кишечного кровотечения
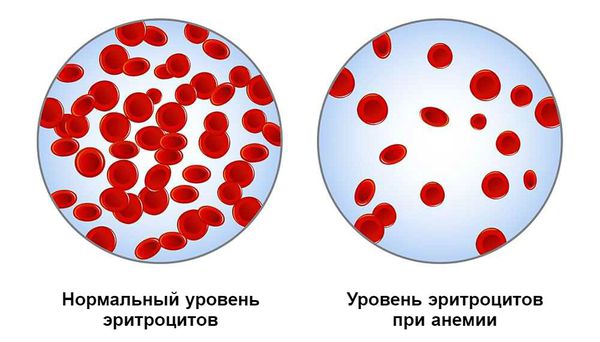
На 4-5 день после кровотечения костный мозг начинает активно восполнять недостающее количество потерянных элементов крови, в частности эритроциты и тромбоциты. Если кровотечение больше не возникало, уровень эритроцитов нормализуется через 2-3 недели.
На самочувствие пациента и клиническую картину желудочно-кишечного кровотечения влияют объём и скорость кровопотери. От них зависит, насколько полноценно и быстро механизмы компенсации и приспособления организма восстановят объём циркулирующей крови.
В случае самостоятельной остановки кровотечения и потери не больше 10 % от исходного объёма крови состояние организма, как правило, легко стабилизируется за счёт вышеописанных процессов.
Классификация и стадии развития желудочно-кишечного кровотечения
Классифицируется желудочно-кишечное кровотечение по различным признакам.
По локализации выделяют:
По клиническому течению различают:
По объёму оно может быть:
По характеру выделяют:
По этиологии (причине возникновения) оно может быть язвенным и неязвенным, по частоте — первичным и рецидивным (повторным).
При кровопотере лёгкой степени тяжести больной может не обратить внимания на возможную лёгкую тошноту, сухость во рту, слабость и познабливание, пока у него не появится рвота кровью. Также при лёгком кровотечении может возникнуть чёрный дегтеобразный стул.
Осложнения желудочно-кишечного кровотечения
Желудочно-кишечное кровотечение может привести к следующим последствиям:
Постгеморрагическая анемия — это состояние организма после кровотечения, при котором снижается уровень гемоглобина в крови.
Медленно развивающаяся анемия формируется на фоне хронического или рецидивирующего небольшого кровотечения. Её проявления менее выражены, так как организм частично успевает компенсировать состояние.
В случае массивной и быстрой кровопотери возникновение анемии сопровождается развитием геморрагического шока с высокой вероятностью летального исхода.
Геморрагический шок — это смертельно опасное состояние, вызванное быстрым снижением объёма циркулирующей крови больше чем на 15-20 %. При такой кровопотере резко нарушается снабжение тканей кислородом и энергетическими продуктами, сбивается адекватный тканевой обмен и нарастает интоксикация.
Несмотря на мощные компенсаторные возможности организма и современные медицинские технологии, смертность от геморрагического шока остаётся актуальной проблемой. Даже среди тех пациентов, которым удаётся пережить состояние геморрагического шока, уровень смертности достаточно высокий.
Геморрагический шок переносится по-разному: кто-то жалуется только на усталость, а кто-то поступает в медучреждение на машине скорой помощи без сознания. Всё зависит от состояния организма и возраста пациента. Очень молодые и очень пожилые люди более склонны к ранней декомпенсации после большой потери крови.
Общие признаки геморрагического шока:
Осложнением геморрагического шока является полиорганная недостаточность, которая может стать причиной смерти. Она развивается в 30-70 % случаев.
Острая почечная недостаточность, возникшая на фоне острого нарушения кровоснабжения, приводит к глубоким нарушениям выделительной функции почек. Её развитие проходит четыре фазы:
Диагностика желудочно-кишечного кровотечения
Обследование пациента с подозрением на желудочно-кишечное кровотечение проводится хирургом. Он тщательно выясняет историю заболевания, оценивает характер рвотных масс и испражнений, очень осторожно ощупывает живот, чтобы не усилить кровотечение. Для определения следов крови и возможной причины кровопотери выполняет пальцевое исследование прямой кишки.
Чтобы приблизительно оценить объём кровопотери при первом обращении больного к врачу, доктор измеряет частоту сердечных сокращений и артериальное давление, оценивает окрас кожного покрова:
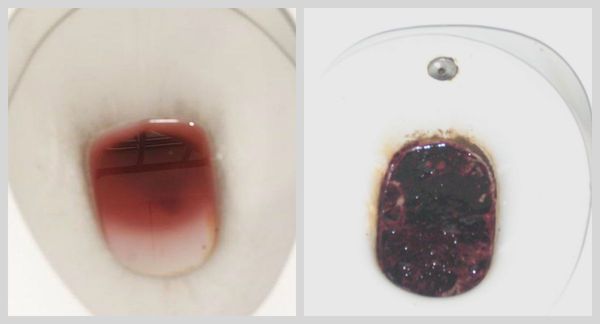
Для оценки тяжести процесса кровь анализируется на предмет количества эритроцитов, гемоглобина и тромбоцитов, определяется её свёртывающая способность, уровень креатинина, мочевины и печёночных ферментов. Также важно провести исследование кала на скрытую кровь. Положительный результат будет сохраняться в течение двух недель после одного кровотечения, а чёрный дёгтеобразный стул — в течение пяти суток.
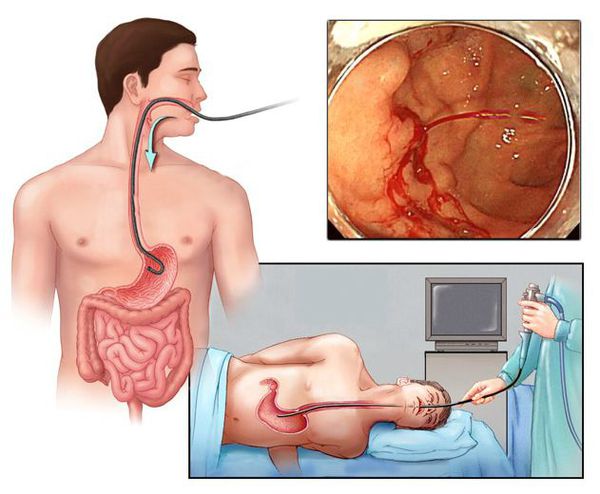
Наиболее ценным и точным методом диагностики при подозрении на желудочно-кишечное кровотечение является эндоскопия. С её помощью врач может не только обнаружить источник кровопотери, но и остановить кровотечение, тем самым избавив больного от сложных и опасных хирургических операций и в значительной мере улучшив прогноз на выздоровление.
Лечение желудочно-кишечного кровотечения
Пациента с подозрением на желудочно-кишечное кровотечение необходимо экстренно госпитализировать в хирургическое отделение. Там ему окажут квалифицированную помощь:
Особенно активным должно быть лечение в случае острого кровотечения, сопровождающегося кровавой рвотой и меленой. Его следует проводить до полной стабилизации клинических, эндоскопических и гематологических показателей.
Существует два направления в терапии желудочно-кишечных кровотечений: консервативное и хирургическое. Выбор направления и метода лечения зависит от локализации кровотечения, его интенсивности и причины возникновения.
Консервативная тактика возможна в двух случаях:
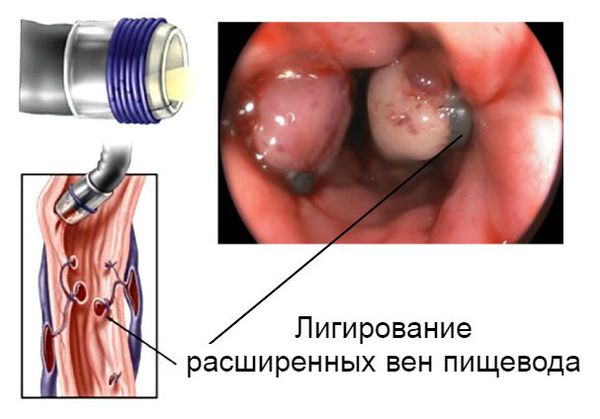
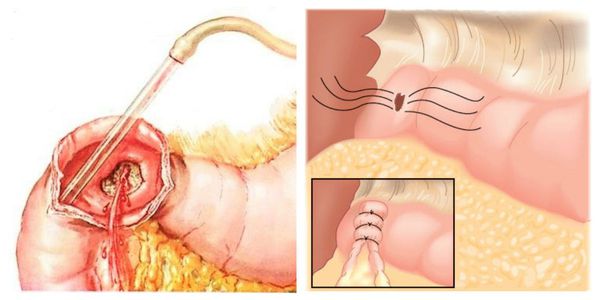
Кровотечение, которое возникло на фоне варикозно расширенных вен пищевода, можно остановить эндоскопически, т. е. не прибегая к открытой операции. Для этого выполняется лигирование (перевязка) или склерозирование (склеивание) изменённых сосудов. Метод склерозирования сегодня используется редко. В некоторых случаях кровотечения из желудка или кишечника можно остановить с помощью электрокоагуляции (прижигания током) или обкалывания кровоточащих сосудов.
Большинство кровотечений, связанных с язвенной болезнью, внезапно и самостоятельно прекращаются. При этом в 20 % случаев оно со временем возобновляется, в связи с чем больному может потребоваться оперативное лечение.
Хирургическая тактика требуется тогда, когда консервативные методы лечения оказались малоэффективными или вовсе не улучшили состояние больного. Заключается она в остановке кровотечения путём выполнения различных операций:
Прогноз. Профилактика
Основой профилактики такого грозного осложнения, как желудочно-кишечное кровотечение, является своевременное лечение причинных заболеваний. Для этого Всемирная организация здравоохранения разработала определённые рекомендации:
1. Чтобы своевременно диагностировать заболевания в верхних отделах пищеварительного тракта, рекомендуется, начиная с 40-50 лет, каждый год обращаться к терапевту или гастроэнтерологу для профилактического осмотра. Также один раз в два года нужно делать гастроскопию (ЭГДС) с определением кислотности желудочного сока, выполнением биопсии для анализа на H. Pylori и гистологическим исследованием подозрительных участков. Эти мероприятия позволят вовремя выявить гастрит, дуоденит и инфекцию H. Pylori, избежать развития язвенной болезни и онкологии.
2. Для своевременной диагностики заболеваний в нижних отделах пищеварительного тракта рекомендуется, помимо вышеуказанных процедур, 1 раз в пять лет выполнять колоноскопию с уточняющей биопсией подозрительных участков, начиная с 45 лет. Это позволит вовремя пролечить заболевания кишечника и избежать развития желудочно-кишечного кровотечения.