будесонид или преднизолон что лучше
Сравнительный анализ эффективности и безопасности фторированных и хлорированных топических глюкокортикостероидов
Топические глюкокортикостероиды и механизм их действия
Топические глюкокортикостероиды (ГКС) являются основными и практически безальтернативными препаратами при наружном лечении многих дерматозов. В последнее время дерматологи определили целый ряд заболеваний кожи, основой лечения которых являются ГКС. Эта группа получила название стероидочувствительные дерматозы [1]. В нее входят заболевания, которые отличаются по патогенезу и клиническим проявлениям, но их объединяет необходимость супрессивного воздействия на клетки иммунной системы, ассоциированные с кожей. Это атопический дерматит (АД), аллергические дерматиты, экзема, себорейное воспаление кожи, псориаз и многие другие. В соответствии с Европейской классификацией активности местных ГКС выделено 4 класса топических препаратов, разделенных по степени вазоконстрикторного эффекта (табл. 1).
При применении топических кортикостероидов отмечается локальное повышение концентрации ГКС в зоне воспалительного процесса, за счет чего ГКС-препараты не оказывают супрессорного действия как на центральную иммунную систему, так и на другие системы организма, что позволяет избежать тяжелых побочных эффектов. Топические кортикостероиды обладают выраженным противовоспалительным, противоаллергическим, антиэкссудативным и противозудным действиями. Они тормозят накопление лейкоцитов, высвобождение лизосомальных ферментов и провоспалительных медиаторов в очаге воспаления, угнетают фагоцитоз, уменьшают сосудисто-тканевую проницаемость, препятствуют образованию воспалительного отека. Таким образом, становится понятным, что применение топических ГКС является целесообразным за счет их локального действия на активированные клетки в коже. Современные синтетические ГКС имеют большее сродство с глюкокортикостероидным рецептором (ГКР), в связи с чем действие развивается значительно быстрее и сохраняется дольше.
Топические аналоги глюкокортикостероидов
Сравнение фторированных и хлорированных производных кортизола проведено по многим показателям. Наиболее важные параметры действия, такие как связывание стероидов с ГКР, подавление транскрипции белков, снижение в результате этого синтеза различных цитокинов и вазоактивных факторов и др., приведены в табл. 3 для наиболее изученного хлорированного производного МФ и фторированного препарата ФП по сравнению с дексаметазоном (ДМ). В тестах in vitro активность МФ и ФП практически не различается и значительно превосходит ДМ [5].
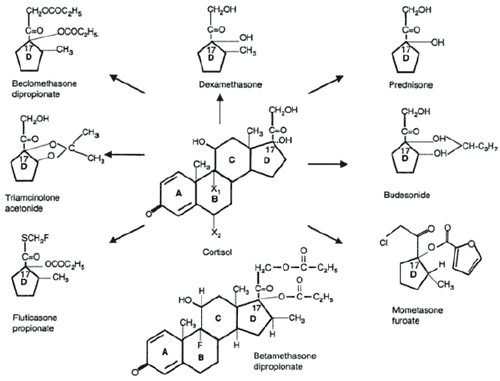
Рис. 1. Структура кортизола и синтетических ГКС производных. Кольцо D является основой всех производных ГКС (по материалам статьи S. P. Umland)
Фторированные кортикостероиды являются высокоэффективными ингибиторами активации клеток не только in vitro, но и при использовании in vivo. Однако при длительном применении они могут вызывать у больных атрофию кожи и повышение уровня кортизона в крови, утяжелять течение остеопороза [1; 6]. Имеющиеся на настоящий момент данные свидетельствуют о большей безопасности применения хлорированных производных при длительном терапии, например, сезонных ринитов и атопического дерматита. Так, использование МФ у 68 больных АД в течение 6 месяцев привело к поддержанию ремиссии у 61 больного; при этом незначительные осложнения наблюдали только у одного больного [7]. Эффективность и безопасность МФ (крем Унидерм) были подтверждены также в отечественных исследованиях детей и взрослых с атопическим дерматитом и псориазом [8; 9].
Таблица 1. Классификация топических ГКС
| Группа | Международное непатентованное название |
| Очень сильные | Клобетазола пропионат 0,5% Хальцинонид 0,1% |
| Сильные | Бетаметазона валерат 0,1% Бетаметазона дипропионат 0,05% Будезонид 0,0375% Мометазона фуроат 0,1% Гидрокортизона 17-бутират 0,1% Дексаметазон 0,025% Триамцинолона ацетонид 0,1% Метилпреднизолона ацепонат 0,1% Флуметазона пивалат 0,02% Флуоцинолона ацетонид 0,025% Флутиказона пропионат 0,05% |
| Средней силы | Преднизолон 0,25% Предникарбат 0,25% Флуокортолон 0,025% Алклометазона дипропионат 0,05% |
| Слабые | Гидрокортизона ацетат 0,1%, 0,5% |
Таблица 2. Классификация хлорированных и фторированных ГКС
| Исходные производные | Кортизол, преднизолон, будезонид |
| Один атом хлора | Беклометазона дипропионат, алклометазона дипропионат |
| Два атома хлора | Мометазона фуроат |
| Один атом фтора | Дексаметазон, бетаметазона дипропионат, триамцинолона ацетонид |
| Два атома фтора | Флуметазона пивалат |
| Три атома фтора | Флутиказона пропионат, флуоцинолона ацетонид |
| Атом хлора и фтора | Клобетазола пропионат |
Таблица 3. Сравнительная активность фторированных и хлорированных производных ГКС в различных тестах, % от активности мометазона фуората (по данным Umland, 2002)
Таблица 4. Сравнительная характеристика эффективности действия и особенностей применения фторированных и хлорированных топических ГКС III класса
В настоящее время «сильные» топические ГКС (бетаметазона дипропионат и мометазона фуроат) рекомендованы ведущими специалистами в России и за рубежом в качестве препаратов выбора при лечении многих дерматозов.
Список использованной литературы
Глюкокортикоидная терапия сегодня: эффективность и безопасность
В каких случаях проводится терапия глюкокортикоидами? Какие виды гормональной терапии используются? История применения глюкокортикостероидов (ГКС) в клинической практике насчитывает чуть более полувека, хотя «антиревматическая субстанция Х» была изве
В каких случаях проводится терапия глюкокортикоидами?
Какие виды гормональной терапии используются?
История применения глюкокортикостероидов (ГКС) в клинической практике насчитывает чуть более полувека, хотя «антиревматическая субстанция Х» была известна еще с 20-х годов ХХ столетия. Детальное изучение клинической значимости гормонов коры надпочечников, начатое Edward Calvin Kendall и Tadeus Reichstein, было продолжено только после того, как Philip Hench в конце 40-х годов обратил внимание на улучшение течения ревматоидного артрита при желтухе и беременности. В 1950 году всем троим была присуждена Нобелевская премия за «. открытия в отношении гормонов коры надпочечников, их структуры и биологических эффектов».
В настоящее время к ГКС относятся как естественные гормоны коры надпочечников с преимущественно глюкокортикоидной функцией — кортизон и гидрокортизон (кортизол), так и их синтезированные аналоги — преднизон, преднизолон, метилпреднизолон и др., включая галогенированные (фторированные) производные — триамцинолон, дексаметазон, бетаметазон и др. Широкий спектр физиологических и фармакологических эффектов глюкокортикоидов (адаптогенный, противовоспалительный, обезболивающий и жаропонижающий, неспецифический мембраностабилизирующий и противоотечный, противоаллергический и иммуносупрессивный, гематологический, гемодинамический и противошоковый, антитоксический, противорвотный и др.) делает эти препараты чуть ли не универсальными лекарственными средствами, и сегодня трудно найти такое патологическое состояние, при котором на том или ином этапе развития они не были бы показаны. Среди показаний в первую очередь можно выделить так называемые ревматические заболевания, болезни почек, крови, аллергические заболевания, трансплантации, ургентные состояния.
В зависимости от цели различаются три варианта терапии ГКС; при этом любая из них может быть как ургентной, так и плановой.
В отличие от плановой терапии применение ГКС в ургентных ситуациях носит, как правило, симптоматический, реже патогенетический характер и не заменяет, а дополняет другие методы лечения. В рамках неотложной терапии ГКС применяются при острой надпочечниковой недостаточности, тиреотоксическом кризе, аллергических заболеваниях (сывороточная болезнь, анафилактический шок, бронхиальная астма, крапивница, отек Квинке), заболеваниях печени (печеночно-клеточная недостаточность), неврологических заболеваниях (туберкулезный и бактериальный менингит, некоторые формы отека мозга), различных видах шока (кроме кардиогенного).
Из-за обилия побочных эффектов терапия ГКС направлена в основном на достижение максимального эффекта при назначении минимальных доз, величина которых определяется заболеванием и не зависит от массы тела и возраста; доза корректируется в соответствии с индивидуальной реакцией. Приняты две принципиально разные схемы назначения ГКС:
В зависимости от суточной дозы (в пересчете на преднизолон) и длительности применения ГКС принято выделять несколько видов терапии, имеющих различные показания:
Результат терапии ГКС зависит не только от дозы, но и от режима дозирования. Наиболее перспективными можно считать прерывистые схемы применения, когда за счет увеличения суточной дозы препарат принимается не каждый день. Самой эффективной представляется внутривенная пульс-терапия максимальными дозами, однако она оказывается и самой небезопасной. Значительно более безопасным должен быть признан режим «мини-пульс», который, однако, уступает по эффективности пульс-терапии. Столь же эффективно назначение умеренной/высокой дозы, разделенной на несколько приемов; но по безопасности этот режим уступает «мини-пульсу». Далее по эффективности следуют альтернирующий режим (через день удвоенные суточные дозы с последующим постепенным уменьшением) и режим ежедневного однократного назначения умеренной/высокой дозы; первый из них безопаснее и по этому критерию приближается к «мини-пульсу». Наиболее безопасна терапия низкими дозами, которая, однако, обеспечивает лишь поддерживающий эффект. При всех ежедневных схемах ГКС следует назначать в ранние утренние часы (между 6 и 8 часами); если же одноразовый прием невозможен из-за величины дозы, 2/3 дозы назначаются в 8 часов и 1/3 — днем (около полудня). При любом режиме дозирования по достижении планируемого эффекта доза постепенно снижается до поддерживающей или препарат отменяется вовсе.
Важной проблемой терапии ГКС является выбор препарата. Фармакокинетические и фармакодинамические свойства ГКС, включая их побочные эффекты, существенно различаются у отдельных препаратов (табл. 1, табл. 2). Приняв за единицу выраженность различных эффектов гидрокортизона, можно получить количественные характеристики активности отдельных препаратов. При сравнении ГКС чаще всего анализируется противовоспалительное действие этих препаратов, в соответствии с которым и рассчитывается эквивалентная пероральная доза, снижающаяся по мере увеличения противовоспалительной активности. Ее возрастание, параллельное увеличению длительности действия отдельных ГКС, сопровождается уменьшением минералокортикоидной активности, которой у метилпреднизолона (солу-медрола) и фторированных соединений вообще можно пренебречь.
Соотношение терапевтического и побочных эффектов позволяет утверждать, что в настоящее время препаратом выбора для длительной и пожизненной терапии является метилпреднизолон (солу-медрол). В настоящий момент солу-медрол широко используется в лечении аутоиммунных заболеваний, в трансплантологии и интенсивной терапии. Многообразие форм выпуска позволяет использовать препарат во всех возрастных категориях в оптимальных дозировках.
Вторым по эффективности препаратом остается в большинстве случаев преднизолон. Во многих же ургентных ситуациях определенными достоинствами обладают фторированные соединения: дексаметазон (дексазон, дексона) и бетаметазон (целестон, дипроспан). Однако в случае неотложной терапии, при которой противовоспалительное действие не играет ведущей роли, сравнительная оценка эффективности и безопасности различных препаратов весьма затруднительна по крайней мере по двум причинам:
В связи с вышеуказанными трудностями была предложена условная эквивалентная единица (УЭЕ), за которую принимаются минимальные эффективные дозы. Показано, что выраженные в УЭЕ максимальные суточные эффективные дозы фторированных ГКС (дексаметазона и бетаметазона) в пять раз меньше, чем у негалогенированных препаратов. Это обеспечивает не только более высокую эффективность и безопасность данной группы препаратов, назначаемых в определенных ситуациях, но и их фармакоэкономические преимущества.
Как бы тщательно ни проводился выбор препарата, режима дозирования и вида терапии, полностью предотвратить развитие тех или иных побочных эффектов при применении ГКС не удается. Характер побочных реакций может зависеть от ряда причин (табл. 3).
Вероятность и выраженность подавления оси ГГКН с развитием вначале функциональной недостаточности, а позже и атрофии коры надпочечников определяются дозой и длительностью терапии. Прекращение глюкокортикоидной терапии почти всегда сопряжено с угрозой развития острой надпочечниковой недостаточности.
Частым побочным действием ГКС оказываются инфекционные осложнения, которые в этом случае протекают атипично, что связано с противовоспалительной, аналгетической и жаропонижающей активностью этих средств. Это затрудняет своевременную диагностику и требует проведения ряда профилактических мероприятий. Из-за склонности к генерализации, затяжному течению, тканевому распаду и резистентности к специфической терапии эти осложнения становятся особенно грозными. Столь же коварны и «стероидные язвы», отличающиеся бессимптомным течением и склонностью к кровотечениям и перфорациям. Между тем желудочный дискомфорт, тошнота, другие диспепсические жалобы на фоне приема ГКС чаще не связаны с поражением слизистой. Экзогенный синдром Кушинга как осложнение терапии ГКС встречается далеко не всегда, однако отдельные нарушения метаболизма, гормональной регуляции и деятельности тех или иных систем развиваются почти во всех случаях глюкокортикоидной терапии.
С сожалением приходится отметить, что утверждение Е. М. Тареева, назвавшего терапию ГКС трудной, сложной и опасной, до сих пор справедливо. Как писал Тареев, такую терапию гораздо легче начать, чем прекратить. Однако ответственный подход к лечению позволяет значительно повысить его безопасность. Это достигается благодаря строгому учету противопоказаний (абсолютных среди которых нет) и побочных эффектов ГКС (оценка отношения «ожидаемый эффект/предполагаемый риск»), а также проведению «терапии прикрытия» в группах риска (антибактериальные препараты при хронических очагах инфекции, коррекция доз сахароснижающих средств или переход на инсулин при сахарном диабете и др.). Особое место при длительном применении ГКС занимает метаболическая терапия, которая проводится в целях предупреждения и коррекции нарушений электролитного обмена и катаболических процессов в первую очередь в миокарде (дистрофия) и костной ткани (остеопороз). Однако наиболее надежным путем обеспечения безопасности терапии ГКС остается соблюдение основного принципа клинической фармакологии и фармакотерапии — назначение лечения по строгим показаниям.
В. В. Городецкий, кандидат медицинских наук
А. В. Тополянский, кандидат медицинских наук
Возможности системных и топических стероидов в лечении воспалительных заболеваний кишечника у детей
Воспалительные заболевания кишечника (ВЗК), к которым относятся болезнь Крона (БК) и неспецифический язвенный колит (НЯК), являются наиболее тяжелой патологией желудочно-кишечного тракта (ЖКТ) и характеризуются хроническим, неуклонно прогрессирующим течен
Воспалительные заболевания кишечника (ВЗК), к которым относятся болезнь Крона (БК) и неспецифический язвенный колит (НЯК), являются наиболее тяжелой патологией желудочно-кишечного тракта (ЖКТ) и характеризуются хроническим, неуклонно прогрессирующим течением с риском развития кишечных и внекишечных осложнений. Примерно у трети больных заболевание впервые манифестирует в возрасте до 18 лет. В последние годы в развитых странах Европы и Северной Америки отмечается неуклонный рост частоты ВЗК, распространенность которых у детей варьирует от 3,4 до 7,1:100?000 [1]. В России подъем заболеваемости наметился лишь в последние годы, однако этот рост оказался весьма существенным. По нашим данным, заболеваемость среди детей г. Санкт-Петербурга составляет примерно 2:100?000 в год, а распространенность — 6:100?000, то есть соответствует европейской. Если заболеваемость НЯК у детей в течение последних 7 лет практически не изменилась и составила 0,4:100?000, то заболеваемость БК неуклонно растет почти в геометрической прогрессии: так, в 2002 г. она составляла 0,125:100?000, а в 2008 г.?— 1,7:100?000 детского населения Санкт-Петербурга, в 4 раза превысив заболеваемость НЯК.
Этиология ВЗК остается неизвестной, но предполагается, что срыв иммунологической толерантности к кишечным антигенам является ключевым фактором патогенеза. В результате утрачивается иммунологический контроль над процессом прогрессирующего воспаления в кишечнике. В связи с тем, что именно воспаление является доминирующим механизмом развития как НЯК, так и БК, лечение обострения обоих заболеваний проводится препаратами с противовоспалительным действием: 5-аминосалициловой кислотой (5-АСК) или глюкокортикостероидами (ГКС). По нашим данным, в терапии ГКС нуждаются не менее 70% детей с ВЗК.
В физиологическом состоянии эндогенные глюкокортикоиды противодействуют активации врожденного и адаптивного иммунного ответа [1, 2]. Низкие дозы экзогенных стероидов могут также следовать этому физиологическому пути, но, назначенные в высоких дозах, ГКС включают другие механизмы действия. После пассивной диффузии в клетку они связываются со специфическими цитоплазматическими глюкокортикоидными рецепторами, которые представлены в большинстве клеток организма в количестве от 2000 до 30?000 связывающих сайтов. Этот комплекс затем поступает в ядро клетки и вступает в контакт с отвечающими на глюкокортикоиды элементами (glucocorticoid response elements — GRE) ДНК в регионе специфических генов. В результате происходит супрессия генов, кодирующих транскрипцию воспалительных белков, в частности, сигнальных молекул каскада MAPK (mitogen-activated protein kinase). Параллельно усиливается синтез IkВа — ингибитора ключевого фактора транскрипции NFkB, благодаря чему подавляется образование специфических транспортных РНК (тРНК) и укорачивается период их полураспада. Поскольку тРНК отвечают за регуляцию синтеза и высвобождения провоспалительных цитокинов TNF-альфа, IFN-гамма, IL-23, IL-17 и других, участвующих в реализации воспалительного ответа при ВЗК, при назначении ГКС уровень их снижается. Это также редуцирует образование арахидоновой кислоты и ее последующий метаболизм с образованием лейкотриенов и простагландинов [3].
Прямое воздействие ГКС на транскрипцию генов, активаторов воспаления, играет главную роль в достижении противовоспалительного эффекта, но не исчерпывается только им. Негенетические механизмы включают торможение активации эндотелиальной NO-синтетазы. NO является одним из важных участников воспалительного каскада при ВЗК, оказывающим влияние на лейкоцитарно-эндотелиальное взаимодействие и способствующим вазодилятации и микроциркуляторным расстройствам. ГКС активируют процессы фосфорилирования, облегчают вход кальция внутрь клеток [4].
Таким образом, ГКС, взаимодействуя с различными молекулами, оказывают многостороннее воздействие, которое через целый ряд механизмов реализуется в мощный противовоспалительный эффект.
Системные ГКС (преднизолон, гидрокортизон, метилпреднизолон и др.) применяются в лечении ВЗК в течение нескольких десятилетий. Обычно больные ВЗК хорошо отвечают на терапию системными стероидами, и хотя плацебо-контролируемых исследований эффективности и безопасности преднизолона при этой патологии у детей не проводилось, сравнение с энтеральным искусственным питанием, как единственным методом терапии, показало, что эффективность системных стероидов при БК достигает 85% [5], при НЯК — 82% [6].
Ответ пациента на терапию ГКС, в том числе гормонорезистентность, зависит от генетически детерминированной плотности глюкокортикоидных рецепторов, а также от аффинности (сродства) к ним конкретного ГКС. Если первая составляющая сугубо индивидуальна и связана с мутациями гена рецептора ГКС, то вторая может быть изменена путем оптимального выбора препарата. Сравнительные исследования показали, что к препаратам с наиболее высокой аффинностью относится будесонид. Топическая активность, то есть активность в области освобождения действующего вещества, зависит от аффинности: чем выше аффинность, тем выше местное воздействие. Таким образом, будесонид можно отнести к наиболее эффективным топическим стероидам [7].
Общеизвестно, что длительные курсы системных ГКС сопряжены с развитием целого ряда нежелательных побочных эффектов: лунообразное лицо, стрии, угревая сыпь, гипертрихоз, повышение артериального давления, гипергликемия, остеопороз и др. Серьезной проблемой является также гормонозависимость: 31% детей с БК и 45% с НЯК были гормонозависимы спустя год после установления диагноза, что требовало назначения цитостатической терапии [8, 9]. Это соответствует данным, полученным у взрослых пациентов [10]. В связи с этим в лечении локальных воспалительных процессов в последние годы отдается предпочтение гормональным препаратам с наименьшей системной биодоступностью и преимущественным местным действием, таким как будесонид, беклометазон, флутиказон и гидрокортизон. Этот подход стал общепринятым в лечении таких заболеваний, как бронхиальная астма и аллергический ринит, но пока не нашел широкого применения в гастроэнтерологии. Лишь в последние годы в лечении ВЗК стали применять препарат будесонида Буденофальк®, содержащий 3 мг активного вещества в каждой капсуле. Капсулы Буденофалька® растворяются в желудке, но в каждой из них находится около 350 гранул диаметром 1 мм, покрытых кислотоустойчивой оболочкой, содержащей эудрагит S. Покрытие разрушается при рН выше 6,4, что соответствует уровню терминального отдела подвздошной кишки. Поэтому максимум действия препарата достигается в илеоцекальной области. Поскольку будесонид в препарате представлен в активной форме, он начинает действовать сразу же после высвобождения. Благодаря химической структуре, а именно С-16,17альфа-ацетониду, будесонид обладает высокой липофильностью и быстро проникает сквозь клеточные мембраны.
Классические ГКС (гидрокортизон, преднизолон, метилпреднизолон, дексаметазон и др.) обладают высокой системной биодоступностью, в то время как этот показатель у будесонида очень низок [11]. Низкая системная биодоступность будесонида является следствием гастроинтестинального захвата, регулируемого Р-гликопротеином, продуктом MDR1 (multidrug resistance) гена, и биотрансформации в печени цитохромом р450 3А (CYP 3A). При первом же поступлении будесонида в печень образуются его метаболиты: 6-бета-гидроксибудесонид и 16-альфа-гидроксипреднизолон, глюкокортикоидная активность которых составляет всего 1–10% активности всосавшегося в кровь будесонида. Системная биодоступность будесонида у детей (9 ± 5%) близка к таковой у взрослых (11 ± 7%) [12], соответственно, системная элиминация, рассчитанная по периоду полураспада и клиренсу препарата, не отличается у взрослых и детей [13].
Конверсия препарата в печени в 6-бета-гидроксибудесонид происходит у детей в 1,5 раза быстрее, чем у взрослых, отражая более высокую активность ферментов CYP 3A в печени [13]. В связи с этими особенностями фармакодинамики, будесонид (Буденофальк®) не требует расчета дозы на килограмм массы или площадь поверхности тела, одна и та же доза применяется как у взрослых, так и у детей, стартовая доза препарата составляет 9 мг в день. Поскольку побочные эффекты ГКС обусловлены их системным действием, особенности фармакокинетики будесонида, состоящие в сочетании высокой аффинности к местным ГКС-рецепторам и низкой системной биодоступности, создают препарату уникальные свойства. Будесонид обладает выраженным местным противовоспалительным эффектом при минимальном количестве побочных реакций, что подтверждено клиническими исследованиями, однако опыт применения этого препарата в детской практике небольшой.
Целью нашей работы была оценка эффективности будесонида (Буденофалька®) у детей с ВЗК в сравнении с терапией месалазином и преднизолоном.
Материал и методы: под нашим наблюдением находились 37 больных (24 с НЯК и 13 с БК) в возрасте от 8 до 17 лет (средний возраст 14,3 года). Диагноз ВЗК был установлен впервые всем пациентам. К моменту начала лечения все дети находились в стадии обострения заболевания. НЯК у всех больных имел умеренную активность и носил тотальный характер, БК имела локализацию в илеоцекальной области, у 6 больных с поражением других отделов толстой кишки. Внекишечные проявления в виде первичного склерозирующего холангита были диагностированы у 2 больных с НЯК, артрита — у 1 пациента с НЯК и 1 — с БК.?Пациенты были рандомизированы на группы: 12 больных получали месалазин (Салофальк) в дозе 50 мг/кг/с, 14 — преднизолон в дозе 1 мг/кг/с в течение 2 недель с последующим постепенным снижением до поддерживающей дозы 5 мг/с, 11 детей (4 с БК и 7 с НЯК) получали Буденофальк® в дозе 9 мг/с на протяжении 2 месяцев с последующим снижением до 6 мг/с.
Наблюдение за пациентами осуществлялось в течение года с оценкой через 1, 3, 6 и 12 месяцев от начала лечения. При этом в динамике проводилась балльная оценка выраженности кишечного синдрома (КС), общеклинической активности (ОКА), эндоскопической активности (Э), лабораторной активности (Л), белково-калорийной недостаточности (БКН), динамики внекишечных проявлений (ВП) при их наличии, все данные суммировались в виде общей балльной оценки (S).
Результаты и их обсуждение
На фоне лечения Салофальком снижение проявлений КС и Э было достигнуто через 3 месяца, при этом разница в сравнении с исходным показателем составила в среднем 3,0 ± 0,4 балла как для КС, так и для Э. Дальнейшее лечение сопровождалось более медленными темпами снижения активности, эндоскопическая ремиссия была достигнута у 60% больных. Назначение преднизолона сопровождалось более быстрыми темпами снижения активности, уже через 1 месяц КС снизился на 7,1 ± 1,2 балла, Э — на 8,2 ± 0,8 балла, Л — на 5,1 ± 0,7 балла, однако после снижения дозы на фоне поддерживающей терапии уже через 3 месяца наблюдалось постепенное повышение активности КС и Э в среднем на 2,3 ± 0,3 балла. На фоне лечения Буденофальком® снижение активности происходило более медленными темпами, чем на фоне преднизолона, через 3 месяца КС снизился на 3,6 ± 0,7 балла, Э — на 6,2 ± 0,8 балла, Л — на 5,4 ± 0,7 балла.
В последующие месяцы ухудшения состояния не отмечалось, напротив, наблюдалось дальнейшее снижение активности, через 6 месяцев от начала лечения ремиссия достигнута у 7 из 11 больных (64%). Ремиссия в течение 6 месяцев лечения достигнута у 50% больных, получавших Салофальк, 57% — Преднизолон и 67% — Буденофальк® (табл. 1), рецидив заболевания в течение года наблюдался у 8% детей на фоне приема Салофалька, 64% — поддерживающей терапии Преднизолоном и 18% — Буденофальком®. Таким образом, эффективность топического стероида через 6 месяцев оказалась наиболее высокой в сравнении с 5-СК и системными ГКС, а его профилактический эффект в поддержании ремиссии через 1 год приближался к таковому у Салофалька. Следует отметить, однако, что слишком раннее снижение дозы Буденофалька® с 9 мг до 6 мг (через 1–2 месяца), учитывая постепенное наступление эффекта на фоне его приема, сопряжено с риском обострения, поэтому целесообразно назначать полную дозу в течение 6 месяцев, до наступления полной ремиссии, и только после этого постепенно снижать ее. В этом случае достигается не только лечебный, но и противорецидивный эффект препарата. Усиление терапии в виде перехода на системные ГКС или повышения их дозы потребовалось у 42% больных, получавших Салофальк, 7% — Преднизолон и 18% — Буденофальк®, цитостатики были назначены 43% больных на фоне Преднизолона и лишь 18% — на фоне Буденофалька®.
Наиболее значительные различия были получены в количестве и выраженности побочных реакций на терапию. У детей, получавших Буденофальк®, в 27% отмечалась лишь незначительная лунообразность лица, в то время как на фоне Преднизолона побочные реакции наблюдались у всех пациентов (табл. 2), побочные реакции отмечены и у 11% больных, получавших Салофальк. Таким образом, проведенное нами исследование подтвердило достаточно высокую эффективность Буденофалька® применительно как к больным БК, так и НЯК с умеренной активностью. Препарат показал сравнимую с системными стероидами эффективность на фоне значительно большей безопасности, что особенно важно в детском возрасте. Наши данные согласуются с результатами двух рандомизированных клинических исследований по сравнению эффективности и безопасности системных (Преднизолон) и топических (будесонид) ГКС, которые были проведены у детей. В работе A.?Levin с соавт. [14] 33 пациента (средний возраст 14,3 года) с активной БК слабой или умеренной активности были рандомизированы на две группы, одна из которых в течение 12 недель получала Буденофальк® в дозе 9 мг/с, а другая — Преднизолон в дозе 40 мг/с. Группы не отличались по возрасту, локализации, активности и продолжительности болезни. Ремиссия, рассчитанная по Педиатрическому индексу активности БК (PCDAI
Е. А. Корниенко*, доктор медицинских наук, профессор
Е. А. Ломакина*
Н. К. Залетова*
С. А. Фадина**
*Санкт-Петербургская государственная педиатрическая медицинская академия Росздрава,
**Детская городская клиническая больница № 5 им. Н. Ф. Филатова, Санкт-Петербург